IntroduçãoA síndrome de Sjögren é uma afecção auto-imune sistêmica que afeta as glândulas salivares e lacrimais, determinando os quadros clínicos de xerostomia e ceratoconjuntivite seca. Esta condição pode ocorrer na ausência de doenças do tecido conjuntivo (síndrome de Sjögren primária) ou em associação com estas (síndrome de Sjögren secundária). A proposta deste trabalho é apresentar um caso clínico de síndrome de Sjögren enfatizando a sua importância clínica e a necessidade do diagnóstico precoce na tentativa de melhorar a qualidade de vida dos pacientes acometidos.
Revisão da literaturaA saliva desempenha um papel importante na proteção dos tecidos orais contra agentes físicos, químicos e microbianos, além de facilitar funções como a degustação, fonação, mastigação, deglutição e digestão. A redução do fluxo salivar, que geralmente se manifesta através da sensação de boca seca, pode ser observada em pacientes submetidos à radiação para tratamento de malignidades da região de cabeça e pescoço, idosos e pacientes que fazem uso de medicações indutoras de hipossalivação, ou ainda como manifestação de doenças sistêmicas, incluindo cirrose hepática primária, doença enxerto versus hospedeiro, AIDS e doenças auto-imunes, destacando-se a síndrome de Sjögren1,2.
A síndrome de Sjögren é uma doença inflamatória sistêmica crônica do tecido conjuntivo, de natureza auto-imune, caracterizada pela infiltração linfocitária focal progressiva de vários órgãos exócrinos e não exócrinos, no entanto, acomete preferencialmente as glândulas salivares e lacrimais, determinando prejuízo estrutural e disfunção secretória destes órgãos3-5. É considerada uma das doenças reumáticas mais comuns, com uma prevalência estimada de mais de um milhão de pessoas nos Estados Unidos, ocorrendo em todos os grupos étnicos e raciais, e apresenta predileção por mulheres na quarta e quinta décadas de vida1,6.
Embora os fatores que regulam a auto-imunidade e determinam a diferenciação de linfócitos auto-reativos em autoanticorpos permaneçam desconhecidos, a produção destes últimos e a hipergamaglobulinemia presente em pacientes com síndrome de Sjögren indicam que anormalidades na imunidade humoral desempenham um papel importante na patogenia desta doença. Existe, ainda, uma forte evidência para influência genética já que os familiares dos pacientes afetados têm uma predisposição aumentada para outras doenças auto-imunes e exibem antígenos de histocompatibilidade específicos (HLA). A etiologia infecciosa provavelmente por retroviroses e pelo vírus Epstein-Barr também tem sido apontada3,7,8.
Duas formas de síndrome de Sjögren são descritas na literatura, a primária e a secundária, baseadas nos Critérios de Classificação da Comunidade Européia (Tabelas 1 e 2)1,6,9. A síndrome de Sjögren ocorre como uma condição primária quando envolve apenas as glândulas salivares e lacrimais, e como uma condição secundária quando acomete um ou ambos órgãos exócrinos em associação a outra doença do tecido conjuntivo, como o lúpus eritematoso sistêmico, cirrose biliar primária, esclerose sistêmica e mais comumente a artrite reumatóide1,6,9.
Com relação aos achados clínicos, os pacientes portadores da síndrome de Sjögren normalmente exibem sinais e sintomas oculares e orais, envolvimento da pele, mucosas nasal e vaginal, além de fadiga, linfadenopatia, cirrose biliar primária, nefrite intersticial, fibrose pulmonar, vasculites e neuropatias periféricas. Os achados oculares e orais, no entanto, estão sempre presentes e são os mais relevantes para o diagnóstico desta condição6,7.
A ceratoconjuntivite seca ou xeroftalmia, representada pela reduzida produção de lágrimas e perda de lubrificação ocular, causa nos indivíduos uma sensação arenosa nos olhos, e nos casos mais severos, o aparecimento de uma crosta na região periocular. A visão pode se tornar turva, e algumas vezes, há uma dor contínua. Tais manifestações são mais intensas pela manhã, ao acordar, e tornam-se mais pronunciadas com o passar do dia1,7.
O sintoma oral mais evidente da síndrome de Sjögren é a xerostomia. Os pacientes freqüentemente exibem secura nos lábios, língua e faringe e a conseqüente sensação dolorosa e de ardor da mucosa que dificultam a fala, mastigação, deglutição e digestão dos alimentos. O exame intra-oral normalmente revela a presença de uma saliva viscosa e espumosa e a língua pode apresentar-se fissurada e despapilada1,6,7. A mucosa oral apresenta-se avermelhada e atrófica e há um aumento da prevalência de candidíase oral, principalmente a forma eritematosa, que envolve o palato e a comissura labial9,11. A redução do fluxo salivar e a ausência de auto-limpeza predispõem os indivíduos a um maior índice de cárie dental, especialmente na região cervical dos dentes, e à doença periodontal7,12. Cerca de um terço à metade dos pacientes exibem aumento da glândula parótida normalmente simétrico e com recorrência8.
O diagnóstico da síndrome de Sjögren, portanto, é determinado a partir da associação entre os achados clínicos, história minuciosa e dados laboratoriais. Com relação aos exames laboratoriais, a biópsia das glândulas salivares labiais, em menor proporção, e a avaliação dos níveis séricos de auto-anticorpos são recomendados. Devem ser evidenciados um ou mais focos de linfócitos periductais (50 linfócitos/ 4mm2) no exame histopatológico ou a presença de auto-anticorpos como anticorpo antinuclear, fator reumatóide ou anticorpos específicos anti-síndrome de Sjögren A (SSA) e anti-síndrome de Sjögren B (SSB) no soro do paciente. Exames como a sialografia da parótida e a sialometria, o teste de Shirmer e a marcação rosa-bengala são indicados para avaliar a disfunção das glândulas salivares e lacrimais, respectivamente1,6,7.
Com relação ao diagnóstico diferencial, pacientes submetidos à radiação para tratamento de malignidades da região de cabeça e pescoço, idosos e pacientes que fazem uso de medicações hipossalivantes bem como indivíduos portadores da síndrome do ardor bucal podem exibir sintomas de secura bucal, no entanto, o quadro de síndrome de Sjögren envolve uma variedade de manifestações clínicas e laboratoriais sendo caracterizado como uma desordem sistêmica1,2.
O tratamento da síndrome de Sjögren é sintomático. Em relação à secura dos olhos, recomenda-se o uso periódico de lágrima artificial e o uso de óculos fechados na tentativa de preservar a película de lágrima e prevenir a evaporação. Para o tratamento da hipossalivação, utiliza-se a saliva artificial, os sialogogos e as gomas de mascar sem açúcar. A aplicação tópica de flúor e o controle rigoroso da higiene oral são indispensáveis para a prevenção da cárie e doença periodontal prevalentes nestes pacientes12,13.
Tabela 1. Critérios de Classificação da Comunidade Européia para a síndrome de Sjögren (2002).
Critérios de classificação da síndrome de Sjögren
I. Sintomas oculares: pacientes devem apresentar resposta positiva para pelo menos uma das seguintes questões:
1. Você tem apresentado algum problema de secura nos olhos, diariamente, nos últimos 3 meses?
2. Você tem a sensação recorrente de areia nos olhos?
3. Você usa lágrima artificial por mais de 3 vezes ao dia?
II. Sintomas orais: pacientes devem apresentar resposta positiva para pelo menos uma das seguintes questões:
1. Você tem apresentado a sensação de boca seca diariamente por mais de 3 meses?
2. Você tem apresentado edema persistente na glândula salivar?
3. Você frequentemente ingere líquidos para auxiliar na deglutição de alimentos secos?
III. Sinais oculares: envolvimento ocular detectado por pelo menos um dos 2 testes seguintes:
1. Teste de Shirmer realizado sem anestesia (< 5mm/ 5 min).
2. Escore Rosa-bengala ou outro escore para medir a secura ocular (< 4, de acordo com o sistema de escore de Van Bysterveld)
IV. Histopatologia: Presença de sialoadenite linfocítica focal detectada por um patologista experiente (um ou mais focos de linfócitos periductais -50 linfócitos/ 4mm2)
V. Envolvimento da glândula salivar detectado por pelo menos um dos seguintes testes de diagnóstico:
1. Ausência completa de estimulação do fluxo salivar (< 1,5 ml/ 15 minutos)
2. Sialografia de parótida mostrando a presença de sialectasias difusas (padrão puntiforme, cavitário ou destrutivo) sem evidência de obstrução do ducto principal.
3. Cintilografia salivar mostrando absorção lenta, concentração reduzida e/ou excreção lenta do isótopo radioativo)
VI. Autoanticorpos: presença no soro dos seguintes autoanticorpos:
1. Anticorpos para antígenos anti-SSA, anti-SSB ou ambos.
Fonte: 15.
Tabela 2. Critérios estabelecidos pela Comunidade Européia para classificação da síndrome de Sjögren Primária e Secundária (2002).
Síndrome de Sjögren Primária
Em pacientes sem qualquer doença potencialmente associada, a SS primária pode ser definida da seguinte forma:
a) Presença de 4 dos 6 critérios, ou ainda, positividade no ítem IV (histopatologia) ou ítem VI (sorologia).
b) Presença de 3 dos 4 critérios objetivos (III, IV, V, VI).
Síndrome de Sjögren Secundária
Em pacientes com outra doença do tecido conjuntivo potencialmente associada, a SS secundária pode ser definida da seguinte forma:
a) Presença do ítem I ou II em adição a dois dos seguintes ítens: III, V e VI.
Apresentação do caso clínicoPaciente M.S.A.M., sexo feminino, 63 anos de idade, leucoderma, compareceu à Clínica de Estomatologia do Programa de Pós-Graduação em Patologia Oral da Faculdade de Odontologia da UFRN queixando-se de um "queimor na boca e sangramento gengival". Durante a anamnese a paciente revelou história de artrite reumatóide e síndrome de Sjögren diagnosticadas há oito anos, acompanhadas por sintomas como a sensação de secura e ardor bucal, dificuldade de mastigação, fala e deglutição dos alimentos, sensação áspera nos olhos e secura vaginal. Revelou, ainda, ser portadora de artrose e osteoporose, no entanto não apresentava diabetes ou hipertensão.
O primeiro diagnóstico da paciente, previamente estabelecido, baseou-se na história médica, achados clínicos, exames laboratoriais para a detecção de auto-anticorpos como fator reumatóide, antígeno anti-nuclear e anti-SSA, os quais revelaram positividade, e sialografia de parótida, através da qual evidenciou-se sialectasias puntiformes (Foto 1). A paciente, portanto, encontrava-se sob um regime terapêutico que incluía o uso de saliva e lágrima artificiais e lubrificante vaginal, além do uso de corticosteróide para tratamento da artrite reumatóide.
Procedeu-se, então, ao exame clínico da paciente e à sialometria para a confirmação da disfunção salivar. Ao exame físico extra-oral, visualizou-se um ressecamento envolvendo a face, olhos e lábios e irritação da comissura labial compatível com candidíase eritematosa (Fotos 2 e 3). O exame clínico intra-oral mostrou candidíase eritematosa na mucosa palatina, doença periodontal representada pela presença de sangramento gengival, perda de inserção clínica e abaulamento dentário além de ressecamento em toda a mucosa bucal e superfície lingual fissurada e despapilada (Fotos 4 e 5). A função da glândula salivar foi avaliada através da sialometria, utilizando-se a técnica da saliva estimulada com goma base a qual revelou ausência de secreção salivar (Foto 6).
O diagnóstico de síndrome de Sjögren secundária foi estabelecido baseado nos achados clínicos e na realização dos exames preconizados pela Comunidade Européia, já que a paciente era portadora de artrite reumatóide e apresentava positividade para os ítens I, II, V e VI avaliados (Tabelas 1 e 2). A terapêutica específica para a síndrome de Sjögren foi mantida, acrescentando-se a prescrição de antifúngico para combater a candidíase oral, além instruções de higiene oral e tratamento periodontal especializado.
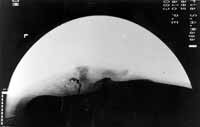
Foto 1: Sialograma de parótida demonstrando sialectasias puntiformes.
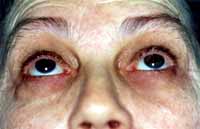
Foto 2: Aspecto clínico de ressecamento ocular compatível com ceratoconjuntivite seca.
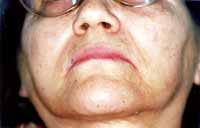
Foto 3: Aspecto clínico de irritação da comissura labial compatível com candidíase eritematosa.
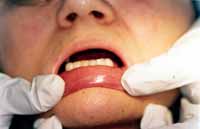
Foto 4: Mucosa labial ressecada.
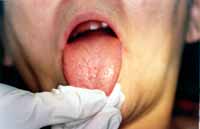
Foto 5: Superfície lingual atrófica e fissurada.

Foto 6: Sialometria revelando ausência de secreção salivar.
A síndrome de Sjögren é uma desordem auto-imune sistêmica crônica que envolve principalmente as glândulas salivares e lacrimais, resultando em xerostomia (boca seca) e xeroftalmia (olhos secos). Os efeitos nos olhos costumam ser chamados de ceratoconjuntivite seca, e a apresentação clínica de xerostomia e xeroftalmia também se denomina síndrome seca. São reconhecidas duas formas da doença, a síndrome de Sjögren primária que envolve apenas a síndrome seca, e a secundária na qual o paciente manifesta a síndrome seca associada com outras doenças auto-imunes7. Esta última é uma apresentação clínica mais rara da síndrome de Sjögren, o que foi comprovado pelos achados de Simmon, Al-Hashimi, Haghighat2, que num estudo de 62 casos, encontrou apenas 5 pacientes (8%) com a forma secundária da doença.
O caso ora apresentado corresponde a uma paciente portadora da síndrome de Sjögren secundária, baseada nos critérios da Comunidade Européia10, exibindo, a mesma, sinais e sintomas da síndrome seca associados à artrite reumatóide, considerada por Mandel, Surattanont6 a doença auto-imune mais freqüentemente associada à síndrome de Sjögren. A paciente é do sexo feminino e teve seu diagnóstico confirmado aos cinqüenta e cinco anos, corroborando os achados de Fox et al.1 que apontam uma maior predileção da doença por mulheres, na quarta e quinta décadas de vida, afetando todos os grupos étnicos e raciais.
O exame clínico da paciente permitiu a identificação dos componentes oculares e orais da síndrome de Sjögren, além do envolvimento da pele e mucosa vaginal, citados pela literatura6-9. O aumento da quantidade de Candida albicans na microbiota de pacientes acometidos pela síndrome de Sjögren está diretamente relacionado, segundo Abraham, Al-Hashimi, Haghighat11, à redução do fluxo salivar desencadeado pela disfunção glandular característica desta síndrome. A saliva contém importantes agentes antimicrobianos, incluindo a imunoglobulina A, lactoferrina, lisozima e lactoperoxidases, e antifúngicos, como as histidinas, os quais exercem um importante papel na defesa do hospedeiro e proteção contra espécies de Candida1. Neste caso específico, a infecção por Candida albicans se manifestou pela presença de lesão eritematosa no palato e comissura labial, corroborando os achados de Rhodus et al.14, que num estudo de vinte pacientes com síndrome de Sjögren, encontrou a lesão eritematosa como a forma de manifestação mais comum da candidíase oral, seguida pela queilite angular.
Uma alta prevalência de cárie, especialmente na região cervical dos dentes, e doença periodontal, em pacientes com síndrome de Sjögren, também tem sido evidenciada na literatura2,7,12. No presente caso, a paciente exibiu um grande número de dentes restaurados e perdidos, no entanto, não apresentava atividade de cárie. O estado periodontal, por outro lado, caracterizava-se pela presença de peridontite associada à gengivite crônica, contrastando com um reduzido biofilme acumulado na região cervical dos dentes, fato que confirma as proposições de Najera et al.12 que, num estudo de 25 pacientes com síndrome de Sjögren, encontrou uma alta predisposição destes indivíduos para o desenvolvimento da doença periodontal e uma maior perda de osso alveolar nos pacientes com artrite reumatóide.
Além dos sintomas clássicos da síndrome de Sjögren, deve-se pesquisar achados positivos através de uma variedade de métodos incluindo desde a anamnese da paciente, estudo das proteínas séricas, sialoquimetria e sialometria, biópsia de glândula labial e sialografia15. A imagem da glândula salivar pode ser obtida por vários procedimentos, além da sialografia, destacando-se a ressonância magnética, tomografia computadorizada, ultrassonografia e cintilografia. Segundo Kalk et al.4, a sialografia, apesar de ser o mais antigo destes procedimentos de imagem, ainda se mantém como o método de escolha para explorar o sistema ductal da glândula parótida pois se constitui em um procedimento menos oneroso e mais acessível aos pacientes. Mandel, Orchowski15 recomendam o uso da ultrassonografia, método simples e não-invasivo, em caso de pacientes alérgicos ao contraste à base de iodo ou com um quadro de infecção aguda, situações que contra-indicam o uso da sialografia.
Para a visualização do sistema ductal da parótida, neste caso, fez-se a opção pela sialografia, cuja imagem revelou a presença de sialectasia puntiforme e ducto principal de aspecto anatômico, considerado pela literatura consultada o achado mais freqüente em sialogramas de pacientes com síndrome de Sjögren, quando comparada com os outros padrões de sialectasia como o globular, o cavitário e o destrutivo2,4,15. A função da glândula salivar foi avaliada através da sialometria, utilizando-se a técnica da saliva estimulada com goma base, no entanto, outros métodos de estímulo mastigatório e gustatório são citados pela literatura como o uso de bolinhas de algodão pré-pesadas, taça modificada de Carlson-Crittenden e o uso de suco de limão1,5,9.
Em geral, o tratamento de pacientes com síndrome de Sjögren é realizado pelo reumatologista. A terapêutica para a síndrome seca é paliativa, visando amenizar os sintomas orais e oculares e melhorar a qualidade de vida dos pacientes7,13. Neste caso específico, a paciente fazia uso de saliva e lágrima artificiais, além de creme vaginal, no entanto o quadro de síndrome seca, complicado pela candidíase oral, estava presente demonstrando a necessidade de colaboração dos pacientes e controle prolongado por uma equipe multidisciplinar envolvendo reumatologista, otorrinolaringologistas, dentistas e psicólogos já que a condição de morbidade desencadeada pela doença tem levado muitos pacientes a estados depressivos. Vale ressaltar, ainda, o risco aumentado destes pacientes para o desenvolvimento de malignidades linforreticulares como o linfoma (principalmente o não-Hodgkins de células B), o sarcoma de células reticulares e a macroglobulinemia de Waldenstrom7,8.
Comentários Finais A síndrome de Sjögren é uma doença sistêmica de curso crônico que determina, nos indivíduos acometidos, uma série de sinais e sintomas sistêmicos exigindo um acompanhamento e controle cuidadosos por uma equipe multidisciplinar objetivando proporcionar uma melhor qualidade de vida aos pacientes. A xerostomia é considerada o principal sintoma oral e sinal clínico da doença ressaltando assim a importância dos otorrinolaringologistas, reumatologistas e cirurgiões dentistas para o diagnóstico precoce e tratamento desta condição, bem como, a importância de mantê-los aptos para o reconhecimento desta entidade na prática clínica.
Referências Bibliográficas 1. Fox PC et al. Sjögren syndrome: A model for dental care in the 21st century. JADA 1998; 129: 719-27.
2. Simmons DD, Al-Hashimi I, Haghighat N. Effect of xerostomic medications on stimulated salivary flow rate in patients with Sjögren syndrome. Quintessence Int 2000; 31: 196-200.
3. Dörner T et al. Immunoglobulin repertoire analysis provides new insights into the immunopathogenesis of Sjögren's syndrome. Autoimmunity Reviews 2002; 1: 119-24.
4. Kalk WI et al. Parotid sialography for diagnosing Sjögren syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 94:131-7.
5. Pedersen AM et al. Primary Sjögren syndrome: salivary gland function and clinical oral findings. Oral Dis 1999; 5: 128-38.
6. Mandel LM, Surattanont F. Bilateral parotid swelling: A review. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 93: 221-37.
7. Neville BW et al. Patologia das glândulas salivares - In: Neville BW et al. Patologia Oral e Maxilofacial. 2ª ed. Rio de Janeiro: Guanabara Koogan; 1998. 314-52.
8. Regezi AJ, Sciubba JJ. Doenças das glândulas salivares In: Regezi AJ, Sciubba JJ. Patologia bucal: Correlações clínicopatológicas. 3ª ed. Rio de Janeiro: Guanabara Koogan; 2000. 195-243.
9. Rhodus NL et al. Quantitative assessment of dysphagia in patients with primary and secondary Sjögren's syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1995; 79: 305-10.
10. Vitali C et al. Classification criteria for Sjögren syndrome: a revised version of the European criteria proposed by the American-European Consensus Group. Ann Rheum Dis 2002; 61: 554-8.
11. Abraham CM, Al-Hashimi I, Haghighat N. Evaluation of the oral Candida in patients with Sjögren syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998; 86: 65-8.
12. Najera MP et al. Prevalence of periodontal disease in patients with Sjögren syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997; 83: 453-7.
13. Mariette X. Current and potential treatment for primary Sjögren syndrome Joint Bone Spine 2002; 69: 363-6.
14. Rhodus NL et al. Candida Albicans levels in patients with Sjögren's syndrome before and after long-term use of pilocarpine hydrochloride: A pilot study. Quintessence Int 1998; 29: 705-10.
15. Mandel LM, Orchowski YS. Using ultrassonography to diagnose Sjögren syndrome. JADA 1998; 129:1129-33.
1 Aluna do Programa de Pós-graduação em Patologia Oral / UFRN (Mestrado).
2 Professora Doutora do Programa de Pós-Graduação em Patologia Oral / UFRN.
3 Professora Doutora em Estomatologia Clínica pela PUC/RS.
4 Professor Doutor do Programa de Pós-Graduação em Odontologia Preventiva e Social / UFRN.
Instituição: Universidade Federal do Rio Grande do Norte.
Endereço para Correspondência: Tarsila Morais de Carvalho Freitas - Programa de Pós-graduação em Patologia Oral.
Av. Salgado Filho, 1787 Lagoa Nova Natal-RN 59056-000.
Tel (0xx84) 215-4108/ 215-4138 - Fax: (0xx84) 215-4138 - E-mail: taifreitas@ig.com.br.
Trabalho a ser apresentado no XI Congresso Brasileiro de Estomatologia/ XXIX Jornada Brasileira de Estomatologia, Recife-PE, 22 a 25 de Julho de 2003.
Artigo recebido em 05 de maio de 2003. Artigo aceito em 25 de setembro de 2003.


