INTRODUÇÃOEm 1980, casos esporádicos de uma nova doença começaram a ser notificados, manifestando-se como quadro pulmonar infeccioso causado pelo Pnemocystis carinii e sarcoma de Kaposi, acometendo indivíduos jovens, com predileção por homossexuais e usuários de drogas injetáveis. A patologia, até então de etiologia desconhecida, foi rapidamente caracterizada como epidemia mundial, atingindo toda a população de risco, de forma indiscriminada, bem como as crianças2, 12, 25, 26.
Com as coincidências dos quadros clínicos, manifestados por pneumonias, inapetência e óbito por infecções oportunistas, as evidências de possível etiologia viral foram suspeitadas e confirmadas em 1983, quando Luc Montagnier isolou o vírus da SIDA (da imunodeficiência humana, o HIV)2. Trata-se de um retrovírus linfotrópico, responsável por desarranjo imunológico, atingindo particularmente a imunidade celular, atacando os linfócitos T auxiliadores (CD4+), destruindo-os e diminuindo assim sua população no sangue periférico. Os linfócitos T citotóxicos (CD8+) apresentam uma elevação relativa em sua população, invertendo a relação entre ambos, na fase de infecção primária e durante todo o período assintomático da infecção, sofrendo grande diminuição de ambos nas fases finais da patologia. Há ativação da imunidade humoral com aumento das imunoglobulinas séricas, em especial de IgG e IgM; porém, com respostas imunes ineficazes. Além disso, anticorpos neutralizantes, significativamente importantes, surgem cerca de 120 dias após a infecção, e não se mantêm, havendo, pois, comprometimento concomitante da imunidade humoral durante a evolução da doença22, 24.
O retrovírus foi inicialmente isolado do sangue periférico, e posteriormente também no sêmen, linfonodos, baço, medula óssea, cérebro, saliva, lágrima, líquor, secreções pulmonares e otológicas, leite materno e secreções cérvicovaginais, entre outros. Mesmo presente em vários sítios, os principais meios de transmissão, em adultos, são as transfusões sangüíneas e relações sexuais, além do contato com produtos de sangue contaminado. Em crianças, o principal meio de exposição é a transmissão vertical. O exato momento da contaminação é de difícil documentação; entretanto, este pode ocorrer durante a gestação por via transplacentária, no momento do parto, pelo contato da criança com as secreções sangüíneas e cérvicovaginais da mãe, ou após o parto, através do leite materno, no qual se pode detectar alto índice de carga viral. A via de contaminação parenteral nas crianças é rara.7, 21.
Com o progressivo comprometimento imunológico, os pacientes adultos e, principalmente, as crianças passam a ser alvo de grande número de quadros infecciosos por agentes oportunistas, como Pneumocystis carinii, criptosporidium, cândida e cryptococos, entre outros. A evolução clínica da SIDA depende de vários fatores, como: época da infecção, genótipo e fenótipo viral, resposta imunológica, constituição genética individual, tratamento adequado das infecções oportunistas, carga viral sistêmica e uso de medicações antiretrovirais, as quais têm propiciado menor índice de morbidade e de mortalidade5, 11.
De forma resumida, o curso clínico da doença, em adultos, pode ser dividido em três fases: infecção primária (ocorre nas primeiras semanas após a contaminação), caracterizada por sintomas não específicos, presentes em 50% a 75% dos pacientes, como febre, letargia, dores de garganta, mialgias, cefaléia, fotofobia, linfadenopatia, rush cutâneo; período de latência clínica, o qual pode ser prolongado (até oito a 10 anos) em adultos, sendo menor, porém, em crianças, em torno de oito meses a dois anos; período de doença clinicamente aparente, caracterizada pela persistência dos sintomas clínicos22, 30. Na fase de infecção primária, o vírus aloja-se nos tecidos linfáticos, onde se replica, provocando desordens e sua destruição. Nas demais fases, observa-se replicação plasmática do vírus e envolvimento de tecidos e órgãos30.
Muitos pacientes adultos portadores do vírus da imunodeficiência humana apresentam manifestações otorrinolaringológicas, as quais ocorrem em cerca de 40% a 90% dos casos, destacando-se os quadros recorrentes de rinosinusites bacterianas, otites médias com efusão, monilíase oral, abscessos cervicais, abscessos dentários, lesões herpéticas, aumento do volume das glândulas salivares, aumento de tecido linfático em rinofaringe e em cadeias ganglionares cervicais, estomatites necróticas e o sarcoma de Kaposi em cavidade oral4, 8, 14.
Em relação às crianças infectadas pelo vírus HIV, sabe-se que os sintomas iniciais podem ser comuns às inúmeras patologias que atingem também as crianças saudáveis nos primeiros anos de vida, como os quadros infecciosos amigdalianos, otológicos e nasossinusais, em virtude da freqüente deficiência imunológica apresentada por muitas destas na infância, o que dificulta e atrasa o diagnóstico. Toma-se assim importante a realização de um estudo clínico otorrinolaringológico direcionado às crianças infectadas pelo vírus HIV, o qual permitirá conhecer melhor o envolvimento desta especialidade na evolução da SIDA na infância, uma vez que, em muitos casos, o médico otorrinolaringologista é o primeiro profissional de saúde a prestar assistência médica a essas crianças.
CASUÍSTICA E MÉTODOCasuística
Foram avaliadas 22 crianças, de ambos os sexos, com diagnóstico de SIDA, e idades entre oito meses e 12 anos (média), que se encontravam em seguimento no Hospital das Clínicas da Faculdade de Medicina de Botucatu/SP (UNESP), durante o período de junho de 1999 a junho de 2000, atendidas nos ambulatórios de Imunologia Pediátrica e de Otorrinolaringologia. O diagnóstico da infecção pelo vírus HIV foi confirmado pelas características epidemiológicas, clínicas e laboratoriais.
QUADRO 1 - Classificação clínica das crianças com infecção pelo vírus HW, segundo os critérios do CDC (Center for Disease Control)5.

QUADRO 2 - Categoria imunológica das crianças com SIDA.

O presente estudo foi aprovado pelo Comitê de Ética em Pesquisa em Seres Humanos, da Faculdade de Medicina de Botucatu.
Métodos
Para o diagnóstico de infecção pelo vírus HIV/SIDA, foram analisados os seguintes parâmetros:
- Características epidemiológicas: foram valorizados os mecanismos de transmissão vertical e parenteral.
- Características clínicas: foram considerados os sintomas e sinais físicos, quando presentes, através de consulta aos prontuários médicos referentes às queixas atuais e prévias e entrevistas com os pais. As crianças foram submetidas a exame físico otorrinolaringológico e avaliação da acuidade auditiva, exames realizados sempre pelo mesmo profissional (médico otorrinolaringologista e fonoaudióloga, respectivamente), ambos autores do presente estudo.
- Testes laboratoriais: a) avaliação auditiva: para as avaliações auditivas, em crianças menores, foram utilizados os testes comportamentais, com instrumentos sonoros; em crianças maiores, realizou-se audiometria tonal convencional ou condicionada, com auxlio de audiômetro eletrônico (Clinical Audiometer Madsen Eletronics, Denmark). Todas as crianças foram submetidas a exame de imitanciometria, com a utilização do aparelho Amplaid 75; b) diagnóstico da doença: para a confirmação do diagnóstico da SIDA, foram utilizados os testes sorológicos anti-HIV (Ensaio imunoenzimático-Elisa, duas amostras positivas) e Westem blot, quando necessário.
A classificação clínica seguiu os critérios instituídos pelo CDC (Center for Disease Control)5, expostos nos Quadros 1 e 2.
RESULTADOSEntre as crianças avaliadas, o principal meio de exposição foi a contaminação vertical, sendo que apenas uma criança foi contaminada pela via parenteral (pós transfusão sangüínea). A Tabela 1 apresenta a distribuição das 22 crianças infectadas pelo vírus HIV, de acordo com o grupo etário e a alteração imunológica, conforme os critérios do CDC. Apenas três crianças tinham menos de um ano de idade, 12 crianças tinham entre um e cinco anos; e sete entre seis e 12 anos. As crianças com menos de 1 ano não apresentavam comprometimento imunológico grave, o qual foi mais importante entre as crianças com idade mais avançada.
A Tabela 2 apresenta a distribuição das crianças em relação à classificação clínica, sexo e medicamentos anti-retrovirais. Apenas três crianças não recebiam medicamentos; e, entre elas, duas pertenciam à categoria N, e uma, à categoria A. As demais crianças utilizavam associações medicamentosas (esquema duplo, tríplice, quádruplo e imunoglobulinas). Houve discreto predomínio do sexo masculino (doze crianças sobre o feminino (dez crianças). Observou-se maior concentração das formas mais graves (categorias B e C) entre os meninos. Entre as meninas, a classificação clínica se distribuiu de forma mais homogênea.
Os principais achados do exame físico otorrinolaringológico são apresentados na Tabela 3; e as avaliações auditivas, na Tabela 4. A alteração mais marcante observada no exame físico foi a alta incidência de enfartamento ganglionar das diversas cadeias cervicais, principalmente jugulo-carotídeas, submandibulares e cervicais posteriores, encontradas em 82% das crianças (18 casos). Outra alteração que também se destacou foi o aspecto pálido e edematoso da mucosa das fossas nasais, além da abundante secreção mucóide sobre os cornetos, presentes em 15 crianças (68% dos casos). A contaminação bacteriana da mucosa dos seios da face foi observada em apenas dois casos.
Para 11 crianças a otoscopia mostrou-se alterada. Retração das membranas timpânicas foi observada em sete crianças; porém, apenas três destas apresentavam, nos exames audiométricos (Tabela 4), perda auditiva do tipo condutiva de grau leve (limiares da via aérea menores que 30 dB), e curva do tipo C, no exame de imitanciometria. Em duas crianças, foram observados quadros agudos de otite média, no momento do exame; e elas receberam tratamento com amoxicilina. Os exames audiométricos e imitanciométricos dessas crianças, realizados após um mês do tratamento, mostraram-se normais. Em uma criança foi observada perfuração de ambas as membranas timpânicas; porém, sem secreção. A audiometria acusou perda auditiva do tipo condutiva de grau moderado (limiares da via aérea em 50 db em ambos os lados). A presença de pequena neomembrana em um dos ouvidos foi observada em apenas uma criança, a qual apresentava avaliação auditiva normal. Nenhuma criança apresentou disacusia neurossensorial, mesmo quando fazia uso de várias associações medicamentosas (Tabela 4).
A hipertrofia moderada das amígdalas (três casos) e o aumento do volume das glândulas salivares (um caso) foram achados menos freqüentes ao exame físico. Apenas uma criança apresentou exame otorrinolaringológico normal.
TABELA 1 -Distribuição das crianças infectadas pelo vírus HIV, de acordo com a idade e gravidade da alteração imunológica (dosagem de CD4/mm3 ).
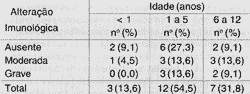
TABELA 2 - Distribuição das crianças com SIDA, de acordo com a classificação clínica sexo e tratamento anti-retroviral.
Legenda: (*) ST - Sem Tratamento; Duplo - Tratamento com dois inibidores de transcriptase reversa análogos nucleosídeos; Tríplice - Tratamento com dois inibidores de transcriptase reversa análogos nucleosídeos + um inibidor de protease; Quádruplo - Tratamento com dois inibidores de transcriptase reversa análogos nucleosídeos + um inibidor de protease + um inibidor de transcriptase reversa não análogo nucleosídeo; Ig - Imunoglobulina
Na Tabela 5 encontram-se os principais diagnósticos otorrinolaringológicos, e sua relação com a classificação clínica das crianças avaliadas. Os diagnósticos que mais se destacaram, em ordem de freqüência, foram os quadros recorrentes de rinossinusites (16 casos), os episódios de monilíase oral (13 casos), as obstruções tubárias (sete casos) e as amigdalites de repetição (seis casos). As afecções menos comuns foram: herpes labial (quatro casos), aftas recorrentes (quatro casos), hipertrofia de glândulas salivares (quatro casos), otite média aguda (dois casos), seqüela de otite média crônica (dois casos), abscesso dentário (dois casos) e laringite aguda (um caso). Através da Tabela 5 pode-se observar também que os principais diagnósticos concentraram-se nas crianças pertencentes às classificações clínicas de maior gravidade (B e C).
TABELA 3 - Resultados dos exames otorrinolaringológicos das 22 crianças infectadas pelo vírus HIV.

TABELA 4 - Resultados das avaliações auditivas das 22 crianças infectadas pelo vírus HIV.

O predomínio da transmissão vertical do vírus HIV na população infantil foi confirmado neste estudo e está de acordo com os achados de outros autores7, 21. Logo após a contaminação pelo vírus HIV, os linfonodos regionais passam a ser os principais sítios de replicação viral, levando a acentuada hiperplasia ganglionar. A persistência do vírus no tecido linfóide leva a estimulação do sistema imune. A colonização viral se estende às demais cadeias ganglionares, caracterizando a fase de disseminação22. O enfartamento ganglionar é o sinal de exame físico observado com maior freqüência, confirmado neste estudo em 82% das crianças, concordando com Carvalho e Tonelli3, que observaram esta alteração em 98% de 60 crianças estudadas. As adenopatias podem surgirem qualquer fase da doença e comprometem várias cadeias, em especial as cervicais. São geralmente bilaterais, indolores e móveis aos planos superficiais. O aumento exagerado do gânglio ou qualquer modificação em suas características pode exigir biópsia, para esclarecimentos quanto aos possíveis diagnósticos diferenciais, como linfomas, histoplasmose, toxoplasmose, tuberculose, sarcomas e até mesmo carcinomas4, 23, 24.
Alguns autores9, 14 descreveram aumento de tecido amigdaliano, concomitantemente ao aumento das cadeias ganglionares sistêmicas, levando, em alguns casos, a quadro respira tório obstrutivo, representado pela apnéia noturna. Neste estudo, o aumento das amígdalas não foi achado constante do exame físico, mesmo em crianças que apresentavam várias cadeias ganglionares comprometidas. Uma explicação para esse achado foi sugerida por Chow e colaboradores4, ao salientarem que nas crianças HIV+ ocorrem falhas no reconhecimento antigênico pelo sistema imune, o que resulta na diminuição da proliferação linfocítica.
Entre os diagnósticos otorrinolaringológicos que mais se destacaram encontram-se os quadros de rinossinusites recorrentes. Os principais sintomas apresentados por essas crianças foram obstrução nasal constante, acompanhada de coriza clara, sem sintomas de espirros, prurido nasal ou antecedentes de asma brônquica. Ao exame físico, observava-se aspecto pálido de todo o epitélio de revestimento das fossas nasais e abundante secreção mucóide sobre a superfície dos cornetos, como ocorre em pacientes portadores de rinite alérgica. A alta incidência do comprometimento nasossinusal foi também confirmada por outros autores8, 15, 20, 28, 30. Vicenti28, através de cultura das secreções do conteúdo do seio maxilar em pacientes com SIDA, encontrou, entre os principais patógenos: Streptococcus pneumoniae, Streptococcus viridans, Staphylococcus aureus, Staphylococcus epidermidis, Haemophylus influenzae e Pseudomonas aeruginosa.
As queixas otológicas foram também freqüentes, e observadas em 50% das crianças avaliadas. Estas apresentam como principais fatores predisponentes, além do quadro de imunodeficiência, as obstruções nasais constantes e a hiperplasia linfóide em região de rinofaringe, responsáveis por edema e obstrução da tuba auditiva. As alterações foram confirmadas neste estudo, ao exame de otoscopia, havendo predomínio de retração e de espessamento das membranas timpânicas. A detecção destas alterações, tanto nas crianças como em adultos com SIDA, exige exame minucioso da rinofaringe, a qual pode ser sede não apenas de hipertrofia linfóide, mas também de tumores, como os linfomas, sarcomas e os carcinomas9, 17, 23, 27. Nenhuma criança apresentou quadro de otite serosa com efusão, justificando o pequeno número de exames audiométricos alterados.
TABELA 5 - Principais diagnósticos otorrinolaringológicos e classificação clínica das crianças infectadas pelo vírus HIV.
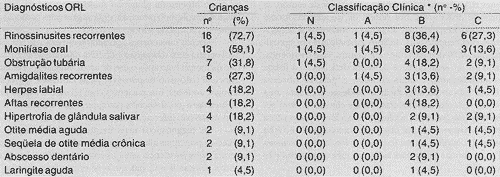
Legenda: N - ausência de sinais e/ou sintomas; A - sinais e/ou sintomas leves; B - sinais e/ou sintomas moderados; C - sina e/ou sintomas graves.
Vários autores relataram o comprometimento do ouvido interno em pacientes com SIDA8, 13, 16, 17, 19. Embora o HIV seja neurotrópico, os principais fatores responsáveis pela surdez neurossensorial parecem ser secundários às infecções do sistema nervoso central, como a meningocriptococose, a neurolues, a meningite tuberculosa, a toxoplasmose central, a encefalite por herpes ou pelo citomegalovírus. Kohan e colaboradores16 avaliaram 26 pacientes adultos infectados pelo HIV com queixas otológicas, e detectaram disacusia neurossensorial em sete deles, além de otite externa (seis pacientes) e otite média (seis pacientes). Os autores destacaram, como possíveis fatores etiológicos das disacusias neurossensoriais, a ação de drogas ototóxicas (três pacientes), meningite criptocócica (um paciente), toxoplasmose central (um paciente), neurolues (um paciente) e meningotuberculose (um paciente).
Outro fator importante no comprometimento coclear seria a ação ototóxica de alguns medicamentos utilizados freqüentemente por estes pacientes, como sulfas, estreptomicina, amicacina, anfotericina B, aciclovir e cetoconazol, além das drogas anti-retrovirais16, 29. No presente estudo, muitas crianças faziam uso de associações medicamentosas; porém, não detectamos qualquer caso de surdez neurossensorial, que parece ser mais freqüente entre os adultos. A suposta hipótese de que em pacientes com SIDA possam ocorrer lesões precoces nas vias auditivas retrococleares, não foi confirmada por Lima e Fukuda18, ao realizarem audiometria de tronco encefálico em 30 pacientes com sorologia positiva para o vírus HIV sem queixas auditivas.
A utilização da tomografia computadorizada pode áuxiliar nos diagnósticos das doenças otológicas, como demonstrou Kohan e colaboradores17. Os autores realizaram exames tomográficos de ouvido em 18 pacientes infectados pelo HIV, os quais apresentavam queixas auditivas e observaram, em sete pacientes, sinais de otite média com efusão e otomastoidite, sendo que, em um destes pacientes, detectaram a presença de tumor em região de rinofaringe; em três pacientes detectaram patologias do sistema nervoso central, como a toxoplasmose, e em oito pacientes o exame mostrou-se dentro dos padrões de normalidade. Pólipos aunais e osteomielites em osso temporal também foram observados. Os autores salientaram a importância da tomografia computadorizada de ouvido e da região de rinofaringe nestes pacientes, já que esta pode ser sede de massas tumorais.
A SIDA deve também ser incluída entre os diagnósticos diferenciais dos pacientes com surdez súbita, como demonstrou Grimaldi e colaboradores" ao apresentarem um paciente com SIDA, que, durante o curso da doença, evoluiu com episódio de hipoacusia neurossensorial em freqüências agudas, e o exame de audiometria do tronco encefálico demonstrou prolongamento das latências do intervalo I-V. Na patogênese de tais alterações, os autores sugeriram a existência de processos inflamatórios perivasculares que acarretariam quadros isquêmicos envolvendo o VIII par craniano, baseados em acha dos histológicos de biópsias de terminações nervosas em pacientes HIV+ com neuropatias periféricas.
A cavidade bucal pode ser sede de diversas lesões em pacientes HIV+, sendo que, entre as crianças deste estudo, as que mais se destacaram, por ordem de freqüência, foram: monilíase oral, herpes labial, aftas recorrentes e os abscessos dentários. Para Ferreira8, a candidíase oral é relatada por, aproximadamente, 90% dos pacientes em alguma fase da doença, podendo ser um sinal precoce de imunodeficiência. A forma pseudomembranosa é mais comum, e nela se observa rendilhado esbranquiçado, facilmente destacável com área hiperêmica em seu leito. Outras formas clínicas podem ser evidenciadas em pacientes adultos, como a forma eritematosa ou atrófica, caracterizada por placas ou pontos hiperêmicos na mucosa oral, a queilite angular (erosões ou fístulas em comissura labial) e as formas hiperplásicas (áreas esbranquiçadas não destacáveis)6.
As lesões herpéticas podem comprometer os lábios, a mucosa oral ou nasal. Iniciam-se como vesículas, que rapidamente se rompem, provocando uma área ulcerada e dolorosa. As lesões são recidivantes e podem ser extensas. Da mesma forma que as lesões herpéticas, as aftosas relacionam-se com o estado de imunodeficiência e também são freqüentes nessas crianças. É importante salientar que lesões ulceradas sobre a mucosa oral podem representar os primeiros sinais de tumores, como os linfomas e os sarcomas, exigindo biópsia local.
A SIDA deve ser suspeitada nas crianças que apresentarem gengivites necróticas e abscessos dentários, sendo um alerta aos profissionais das áreas odontológicas. A gengivite ulcerativa necrotizante é forma grave, com processo inflamatório estendendo-se aos alvéolos dentários, podendo acarretar seqüestros ósseos6, 10.
As crianças que apresentaram aumento do volume das glândulas salivares, relatavam episódios recorrentes de hipertrofia glandular. Em uma destas crianças, durante o exame físico otorrinolaringológico, confirmamos o comprometimento glandular envolvendo as glândulas parótidas e submandibulares, as quais se apresentavam aumentadas de volume, endurecidas e com superfícies multinodulares, aderidas às massas coalescentes de enfartamento ganglionar regional. A punção aspirativa revelou tratar-se de comprometimento ganglionar pelo histoplasma. Trata-se de um fungo (Histoplasma capsulatum), que pode colonizar-se na mucosa da cavidade oral, faringe, laringe, glândulas salivares, pulmões e linfonodos, os quais passam a ser locais de multiplicação e disseminação. As lesões macroscópicas são nodulares, de tecido granulomatoso, consistência firme e coloração parda. O tecido comprometido pode sofrer necrose e se ulcerar. O diagnóstico da histoplasmose é conseguido através da biópsia local1, 10. Além da etiologia infecciosa, o aumento das glândulas salivares pode ocorrer devido a hipertrofia e infiltração linfocitária do parênquima glandular, como ocorre na síndrome de Sjögren. O aumento generalizado das glândulas parótidas foi observado em 45% das 60 crianças infectadas pelo HIV,estudadas por Carvalho' e descrito como hipertrofia glandular multicística, uni ou bilateral, indolor, envolvendo principalmente as glândulas parótidas, sem aumento da amilase sérica.
Apenas uma criança apresentou episódio de laringite, o qual cursou com rouquidão e discreta dificuldade respiratória, que melhorou logo após o uso de amoxicilina. Para Ferreira8, o principal patógeno responsável pelas laringites, traqueítes e laringotraqueítes, nos pacientes com SIDA, é o Haemophylus influenzae e pneumococo, patógenos que afetam também a população não infectada pelo vírus.
Os diagnósticos mais freqüentes deste estudo, bem como as principais alterações observadas ao exame físico, tiveram maior incidência entre as crianças pertencentes às categorias clínicas B e C, nas quais se enquadram aquelas com sintomas e sinais mais graves, na evolução da doença.
CONCLUSÕESNo presente estudo, observou-se que vários diagnósticos otorrinolaringológicos foram freqüentes nas crianças com SIDA, destacando-se os quadros de rinossinusites recorrentes, a monilíase oral e a obstrução tubária. Muitas destas afecções podem ser os primeiros sintomas da doença nessa faixa etária. O aspecto alérgico das mucosas nasais, em crianças que não apresentam queixas de rinite alérgica, e a presença de enfartamento ganglionar das cadeias cervicais, foram achados freqüentes e devem servir de alerta no momento do exame físico. Assim, o médico otorrinolaringologista deve estar atento para os principais sintomas e sinais apresentados por essas crianças e incluir a SIDA nos diagnósticos diferenciais das doenças que envolvem a especialidade.
REFERÊNCIAS BIBLIOGRÁFICAS1. BALLENGER, J. J. - Enfermidades granulomatosas crônicas de Ia laringe. In- Ballenger, J.J. Enfermidades de la nariz, garganta y oido. Barcelona, Editorial Jims, 1986, 447-459.
2. BARRE-SIMOUSSI, F.; CHERMANN J. C.; REY. F., et al. - Isolation of T- lynphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS). Science, 220: 868, 1983.
3. CARVALHO, A. P.; TONELLI, E. - Avaliação imunológica em 60 crianças com AIDS. J Pediatr., 75: 172-180, 1999.
4. CHOW, J. H.; KAUL, A.; GROMISCH, D. S. - Head and neck manifestations of the acquired immunodeficiency syndrome in children. Ear Nose and Throat, 69: 416-423, 1999.
5. Consenso sobre terapia anti-retroviral para crianças infectadas pelo HIV. Ministério da Saúde. Secretaria de Políticas de Saúde. Coordenação Nacional de DST e AIDS. Braslia, 1999. 23.
6. COTIN, G.; KUFFER, R. - Problèmes de pathologie buccale. In- Encyclopédie Médico Chrurgicale. Paris, Editions Techniques, CR 1980, 20624A10.
7. DOUGLAS, G. C.; KING, B. F. - Maternal-fetal transmission of human immunodeficiency virus: A review of possible routes and cellular mechanisms of infeccion. Clin. Infect. Dis.,15 678691, 1992.
8. Ferreira, N. G. M.; Ferreira, A. G. - Manifestações otorrinolaringológicas em pacientes infectados com o vírus da AIDS. F. Med., 105 147-56, 1992.
9. FRANCE, A. J.; KEAN, D. M.; DOUGLAS, R. H. B. -Adenoidal hypertrophy in HIV-infected patients. Lancet,5: 1076, 1988.
10. GEHANNO, P.; MATHERONS, S. - Les manifestations ORL observées lors de I' infection HIV notamment lors du SIDA. Encyclopédie Médico Chirurgicale. Paris, Editions Techniques, 1988, 20956 A10.
11. GRAHAN, N. M. H.; ZEGER, S.T.; PARK, L. P. P.; VERMUND, S. H.; DETELS, R.; RINALDO, C.; PHAIR, J. P. - The effects on survival of early treatment of human immunodeficiency vitus infection. N Engl. J. Med., 326 1037-1042, 1992.
12. GOTTLIEB, M. S.; SCHROFF, R.; SCHAMBER, H. M., et al. Pneumocystis carinii pneumonia and mucosal candidiasis in previously healthy homosexual men: evidence of a new acquired cellular immunodeficiency. N. Engl. J. Med., 305: 1425, 1981.
13. GRIMALDI, L. M. E.; LUZI, L.; MARTINO, G. V.; FURLAN, R.; NEMNI, R.; ANTONELLI, A. CANAL, N.; POZZA, G. - Bilateral eighth cranial neuropathy in human immunodeficiency virus infection. J. Neurology, 24P. 363-366, 1993.
14. HELSPER, J.; FORMENTI, S.; LEVINE, A. - Initial manifestation of acquired immunodeficiency syndrome in the head and neck region. Am. J. Surg., 152: 403-406, 1986.
15. HIRATA, C. H. W.; TEIXEIRA, M. S.; WECKX, L. L. Manifestações otorrinolaringológicas na Aids. Rev.Bras. Med., 53: 143-157, 1996.
16. KOHAN, D.; ROTHSTEIN, S: G.; COHEN, N. L. - Otologic disease in patients with acquired immunodeficiency syndrome. Ann. Otol. Rhinol. Laryngol., 97 636-640, 1988.
17. KOHAN, D.; HAMMERSCHLAG, P. E.; HOLLIDAY, R. A. Otologic disease in AIDS patients: CT correlation. Laryngoscope, 100: 1326-1330, 1990.
18. LIMA, M. A. M. T.; FUKUDA, Y. - Audiometria de tronco encefálico em pacientes HIV positivos assintomáticos: análise nas freqüências de 11 e 61 cliques por segundo. Rev. Bras. de Otorrinolaringol., 65: 404-411, 1999.
19. MORRIS, M. S.; PRASAD, S. - Otologic disease in the acquired immunodeficiency syndrome. Ear Nose and Throat J., 69. 451453, 1990.
20. MUNHOZ, M. S. L.; UIP, D.E.; MUNHOZ, A. N. L.; MUNHOZ, M. L. G. S. - Manifestações otorrinolaringológicas em pacientes com síndrome de imunodeficiência adquirida (SIDA). Rev. Bras. Med. ORL., 1: 54-56, 1994.
21. PALASITHRAN, P.; ZIEGLER, J. B.; STEWART, G. J. Breastfeeding during primary human immunodeficiency virus infection and risk of transmission from mother to infant. J Infect. Dis., 167 441, 1993.
22. PANTALEO, G.; FAUCI, A. S. - New concepts in the immunopathogenesis of HIV infection. Annu. Rev. Immunol., 13: 487-512, 1995.
Z3. ROLAND, J. T.; ROTHSTEIN, S.G.; MITTAL, K. R.; PERKSY, M. S. - Squamous cell carcinoma in HIV positive patients under age 45. Laryngoscope, 103: 509-511,1993.
24. RUBINI, N. - Alterações imunológicas em criança com infecção pelo HIV. J Pediatr., 75: 147-148, 1999.
25. SATCHER, D. -A epidemia global de HIV/AIDS. JAMA, 3: 2286, 1999.
26. SEIGAL, F. P.; LOPES, C.; HAMMER, G. S., et al. - Severe acquired immunodeficiency in male homosexuals, manifested by chronic perianal ulcerative herpes simplex lesions. N.Engl. J. Med., 305: 1439, 1981.
27. STERN, J. C.; LIN, P. J.; LUCENTE, F. E. - Benign nasopharyngal masses and human immunodeficiency virus infection. Arch. Otolaryngol. Head Neck Surg., 116 206-208, 1990.
28. VICENTI, A. B. - Bacteriologia do conteúdo do seio maxilar na imunodeficiência humana. Rev.Bras. Med. - ORZ., 5: 55-65, 1998.
29. WERSALL, J. - Ototoxic Antibiotics: a review. Acta Otolaryngol. (Stockh)., 519: 26-29, 1995.
30. ZULIANI, A. - Síndrome da Imunodeficiência adquirida (SIDA). In: Condutas em Pediatria. São Paulo, EPUB (Editora de Publicações Biomédicas), 1999, 765-780.
* Professora Assistente da Disciplina de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Departamento de Oftalmologia,
Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Faculdade de Medicina de Botucatu - UNESP.
** Aluna do Curso de Medicina da Faculdade de Medicina de Botucatu - UNESP
*** Professor Assistente da Disciplina de Imunologia Pediátrica da Faculdade de Medicina de Botucatu - UNESP.
**** Médico Pediatra, Mestre em Medicina Tropical, Estagiário da Disciplina de Imunologia Especial da Faculdade de Medicina de Botucatu - UNESP
Trabalho realizado pelas Disciplinas de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço e de Pediatria da Faculdade de Medicina de Botucatu, com recursos FAPESP
(Fundação de Amparo à Pesquisa do Estado de São Paulo) - Departamento de OFT/ORL e CCP - UNESP - São Paulo.
Endereço para correspondência: Regina Helena Garcia Martins - Faculdade de Medicina de Botucatu (UNESP) - Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço - 18618-000 Botucatu/SP - Telefone: (0xx14) 6802-6256 - E-mail: rmartins@fmb.unesp.br
Artigo recebido em 3 de outubro de 2000. Artigo aceito em 15 de janeiro de 2001.


