INTRODUÇÃOMucoceles são lesões benignas, císticas, expansivas, limitadas pelo próprio revestimento epitelial, que resultam do acúmulo de secreção mucosa dentro de uma cavidade bloqueada.2
É uma condição relativamente raia e mais freqüentemente encontrada na região fronto-etmoidal.19
Acredita-se que este bloqueio seja conseqüente de um fator obstrutivo no ducto de drenagem do seio. Pode ter diversas etiologias: infecciosa, traumática, tumoral e congênita. O crescimento é lento e ocorre por vários anos. Quando a mucocele se toma infectada transforma-se em mucopiocele.12 O tratamento é essencialmente cirúrgico e consiste na abertura da cavidade bloqueada e estabelecimento de ampla comunicação com a fossa nasal. No passado recente, estas cirurgias eram realizadas somente por via externa, enquanto que hoje podem ser feitas por via endoscópica ou por uma e outra, associadas.
Os autores apresentam relato de casos de mucocele fronto-etmoidal avançada, piocele de seio maxilar e de concha média, acompanhados no Serviço de Otorrinolaringologia da Santa Casa de São Paulo, com enfoque no quadro clínico, achados intra-operatórios e resultados pós cirúrgicos.
REVISÃO DA LITERATURAMucocele são lesões benignas que afetam tanto homens quanto mulheres, sem predileção de sexo. O termo mucocele foi dado por Roullet em 1896, embora a primeira descrição tenha sido publicada em 1785 por Henry Nucalai. Na maior parte, os pacientes estão na terceira e quarta décadas de vida; porém, podem acometer também crianças.3
As mucoceles mais freqüentes ocorrem no seio frontal (70%), seguido pela etmoidal, maxilar e esfenoidal. Estas podem ser sede de mucopiocele; porém, em menor freqüência. Qualquer parte do complexo etmoidal pode ser afetada, inclusive a concha bolhosa. Os seios frontal e etmoidal são os mais afetados, isto provavelmente em função do complexo e variável sistema de drenagem desses seios.9
São afecções com revestimento epitelial que contém muco. Podem ser destrutivas e imitar radiologicamente tumores malignos. Tradicionalmente, tem sido descrito que as mucoceles podem ter origem primária ou secundária4. As primárias seriam originadas do bloqueio de uma glândula mucosa da submucosa5.
Essa etiologia não é aceita por várias razões:
1°) São poucas as glândulas mucosas no seio frontal, ao contrário do que ocorre no seio maxilar.
2°) Embora haja uma freqüente retenção cística no seio maxilar, a incidência de mucocele maxilar é baixa. A retenção cística não mostra destruição óssea, como acontece na mucocele14.
3°) O estudo histológico das mucoceles não mostrou evidências da pré-existência de cistos de retenção na origem da mucocele13.
4°) Secundariamente, as mucoceles são consideradas como conseqüência da obstrução da drenagem do seio. Essa hipótese tem se mantido como a principal causa dessa doença13, 4.
Essa teoria tem sido suportada pela alta incidência de mucocele no frontal em função de sua anatomia. Zizmour e Noyek19, em 1968, têm aventado as causas extrínsecas como predominantes, tais como infecção e trauma. As causas intrínsecas, como a fibrose cística, são também responsáveis pela estase de secreção no seio.
Embora o bloqueio da drenagem seja um consenso na etiopatogênia da mucocele, o seu exato mecanismo ainda não é muito claro.
A "teoria da pressão" foi baseada na observação da mudança do epitélio que reveste a mucocele. A mucosa passaria pela transição de colunar pseudo-estratificado para colunar baixo ou cuboidal com poucas goblet cells. Essas transformações seriam mais pronunciadas com o tempo. Recentemente, Lund e Milroy (1991)10 propuseram uma nova teoria - "Teoria dinâmica" - que se fundamenta na obstrução do ducto em combinação com super infeção. A contaminação estimularia à produção de citoquinas por linfócitos e monócitos e aumentaria a síntese de prostaglandina e colagenase em fibroblastos no forro mucoso. Esses, por sua vez, estimulariam a reabsorção e conseqüente expansão da mucocele. Por outro lado, esta teoria dinâmica mostra que há reabsorção e neoformação óssea.
Wigh em 195018 mostrou a zona de esclerose por osteólise na margem da lesão, observada na radiografia. Outros autores, Zizmour e Noyek, em 1968'9, encontraram calcificação macroscópica em 5% dos casos, e também no estudo radiológico, refletindo a presença de formação de osso novo.
Com relação à contaminação da cavidade, Lund e Milroy, em 1991'0, desenvolveram um estudo onde havia 52% de positividade para microorganismos, sendo o Stapbylococcus aureus e albus os mais freqüentes. Ainda isolaram o Streptococcus pneumoniae, Haemopbilus influenzae e a Eschericbia coli.
O muco dentro da cavidade freqüentemente se apresenta separado em duas camadas. A mais inferior, escura e espessa, e a superior, mais fina, que às vezes simula líquido céfaloraquidiano. Essa sedimentação pode dar uma aparência heterogênea na ressonância magnética. De qualquer forma, a espessa secreção marrom poderia sugerir a possibilidade de fungo, e exames de cultura e histológico poderiam ser requisitados para a identificação.11
Os sintomas causados pela mucocele não dependem da região comprometida. Por se tratar de lesão insuflativa, acaba invadindo órgãos vizinhos, tais como órbita, fossas nasais e mesmo cavidade craniana anterior. As mucoceles fronto-etmoidais com freqüência levam a proptose, empurrando o olho para baixo e para o lado.16
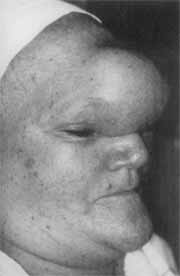
Figura 1. Mucocele volumosa, com abaulamento na região frontal, a qual recobria metade superior do nariz.
Como complicação, pode apresentar, se não tratada, infecção intracranial (formação de abscesso ou meningite); ou, secundariamente, por efeito de massa, ocasionar danos para a órbita ou para o conteúdo da fossa cranial anterior.16
Alterações estéticas faciais e obstrução nasal ocorrem com freqüência nas mucoceles maxilares e da concha média. Estas incidem com muito menor freqüência quando comparadas com as fronto-etmoidais, ou seja, em torno de 3 a 10%. No Japão a incidência de mucocele maxilar parece ser maior do que em outros países. 6
A mucocele pode infectar; e, quando isto ocorre, passa a se chamar mucopiocele ou piocele.
Os exames fundamentais para definir o diagnóstico são aqueles dados pela rádio-imagem: tomografia computadorizada e a ressonância magnética. O ultra-som pode também auxiliar no diagnóstico, principalmente no diferencial entre a lesão sinusal ou lesão orbitária.
O tratamento da mucocele vem sofrendo modificação, principalmente em função do desenvolvimento da cirurgia endoscópica. Em passado recente todas as mucoceles eram tratadas por via externa, ou seja, pela incisão de Lynch-Howarth ou pelo retalho osteoplático. Com relação à mucocele maxilar, a via é de Caldwell-Luc.11
Kennedy e colaboradores, em 19897, publicaram uma série de 18 casos, todos tratados por via endoscópica, e com a marsupialização. O resultado foi zero por cento de recorrência, com um seguimento mínimo de 18 meses. A tendência hoje é a via endoscópica ou a combinada com a externa.
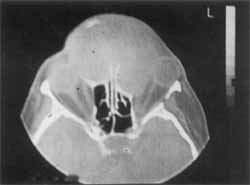
Figura 2. Tomografia computadorizada em posição axial comprometendo as células etmoidais anteriores e seio frontal bilateral. Deslocamento de ambos os globos oculares.
CASO 1 (mucocele frontal gigante)
T. M. J, com 56 anos de idade, do sexo feminino, com história de 10 anos de obstrução nasal constante à esquerda, acompanhado de abaulamento progressivo da região frontal evoluindo para diplopia e diminuição da acuidade visual em olho esquerdo.
Exame ORL - Lesões císticas que ultrapassavam os limites da região frontal, recobriam parcialmente o dorso nasal na região da glabela (Figura 1). O olho esquerdo estava totalmente coberto pela lesão; e o olho direito, parcialmente.
A tomografia computadorizada em posição axial mostrava lesão expansiva com conteúdo homogêneo e deslocando para fora ambas as órbitas (Figura 2). Em corte coronal, a lesão com as mesmas características comprometendo ambos etmóides anteriores, sendo bem maior do lado esquerdo (Figura 3).
Nega antecedentes cirúrgicos.
Tratamento: Osteoplástica de seio frontal por acesso coronal. A tábua externa estava destruída pela lesão. Grande quantidade de líquido com a cor de chocolate foi removido. Limpeza de ambos os seios frontais e mantida ampla abertura com as fossas nasais, após etmoidectomia. O periósteo foi preservado e ajudou na tentativa de reconstruir a região frontal. O pós-operatório imediato transcorreu sem intercorrência e, com 15 dias após a cirurgia, a paciente estava esteticamente bem melhor (Figura 4).

Figura 3. Tomografia computadorizada em posição coronal mostrando mucocele ocupando o complexo etmoidal anterior bilateralmente, sendo bem maior a esquerda.
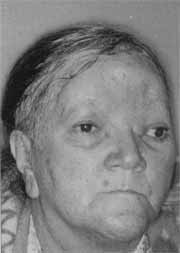
Figura 4. Pós-operatório - 15° dia sem abaulamento frontal.
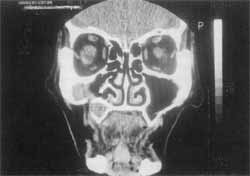
Figura 5. Tomografia computadorizada em posição coronal mostrando cavidade septada no seio maxilar esquerdo formando uma mucocele.
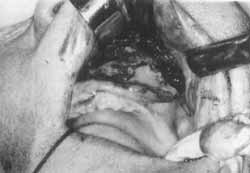
Figura 6. Incisão de Caldwell-Luc com abertura da parede anterior do seio maxilar mostrando secreção mucopurulenta no seu interior.
CASO 2 (mucocele maxilar)
L. L. R, com 67 anos de idade, do sexo feminino, com história de dois anos de tumoração em gengiva esquerda, de crescimento lento e progressivo, que dificultava a colocação de prótese dentária superior.
Antecedente de sinusectomia transmaxilar bilateral há 40 anos.
Exame ORL - Aumento de volume na região alveolar e do sulco gengivo-labial.
A tomografia computadorizada revelava, no seio maxilar à esquerda, presença de massa homogênea que prolongava para baixo e fazia saliência no rebordo orbitário (Figura 5).
Tratamento: Caldwell-Luc à esquerda. Com a abertura da parede anterior do seio maxilar pôde se ver a presença de muco e pus no seu interior, fechando o diagnóstico de piocele de seio maxilar (Figura 6).
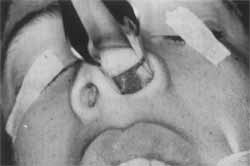
Figura 7. Rinoscopia anterior mostrando massa de superfície lisa no nível do vestíbulo nasal.
CASO 3 (mucocele na concha média )
E. F. S, com 10 anos de idade, do sexo masculino, com história de obstrução nasal constante à esquerda há três anos, roncos noturnos e respiração bucal. Nega sintomas alérgicos ou sangramento nasal.
Exame ORL - Massa de superfície lisa, avermelhada e que preenchia praticamente toda a fossa nasal esquerda e impedia a visualização das estruturas nasais. Desvio de septo bem importante para o lado oposto (Figura 7).
A tomografia computadorizada mostrava lesão constituída de massa homogênea ocupando toda a fossa nasal esquerda e empurrando o septo nasal para o lado oposto (Figura 8).
Tratamento: Marsupialização com acesso intra-nasal. O tratamento consistiu em esvaziar o conteúdo da lesão por via nasal. Abertura de todas as células que compunham o corneto médio, deixando principalmente seu limite medial. Também limpeza das células etmoidais. Em seguida, retificação do desvio septal, apenas deslocando-o para o lado oposto.
DISCUSSÃOA mucocele, ocupando qualquer cavidade paranasal ou da concha média, não oferece grandes dificuldades para o diagnóstico. A história relatada pelos pacientes é de longa duração e a mucocele produz uma variedade de sintomas e 5 sinais de alteração orbital, sem doença prévia em seios da face. Deve se considerar alguns diagnósticos diferenciais quando houver proptose, deslocamento orbital, oftalmoplegia, diminuição da visão, quando existir história de trauma, cirurgia sinusal ou inflamações crônicas.
O diagnóstico precoce, ajudado pela tomografia computadorizada e pela ressonância magnética, evita a progressão da doença, que - mesmo sendo de natureza benigna - aumenta e causa erosão nas suas paredes ósseas, deslocando órbita, comprimindo o globo ocular ou o nervo óptico. Também pode apresentar invasão intracranial; e, nessas condições, a ressonância é o exame fundamental que diferencia a lesão do conteúdo cerebral.
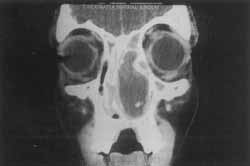
Figura 8. Tomografia computadorizada em posição coronal mostrando lesão com conteúdo homogêneo ocupando toda fossa nasal esquerda.
A mucocele maxilar é bem menos freqüente e ocorre em casos já submetidos a sinusectomia, com formação de cavidades septadas, ou mesmo em malformação, onde a cavidade é dividida e acaba produzindo um compartimento isolado, sem drenagem, ou degeneração cística da mucosa.
Com os sintomas surgem o abaulamento da bochecha, causando assimetria facial, obstrução nasal, problemas dentais e mesmo diplopia.
A tomografia computadorizada, na maioria das vezes, é de aparência homogênea e isodensa com o cérebro e não realça com o contraste - a não ser quando está infectada, quando perifericamente é mais contrastada. É muito freqüente encontrar mucopiocele, como foi o caso relatado.
Quando não há erosão óssea, o diagnóstico diferencial é com cistos de origem dentária ou retenção cística em caso de rinossinusite com extensa polipose. No caso de destruição óssea, o diagnóstico diferencial é feito com tumores malignos de várias naturezas.
A mucocele da concha média, com muita freqüência, trata-se de piocele, onde no exame físico se observa uma grande massa que ocupa toda a fossa nasal, expande-se para a linha média e afasta o septo da concha inferior. Muitas vezes chega a fazer saliência no vestíbulo e pode deformar o dorso nasal. A queixa principal do paciente é obstrução nasal progressiva; e o local potencialmente adequado para desenvolver a mucocele/piocele é a porção anterior da concha média, por causa da sua pneumatização.
A concha bem pneumatizada, chamada de "bulosa" ou bolhosa, pode ter o óstio bloqueado e desenvolver um quadro de mucocele. A concha bolhosa, quando presente, geralmente requer cirurgia, para evitar o bloqueio do infundíbulo etmoidal, geralmente associado a rinossinusite crônica maxilo-etmoidal1.
As mucoceles são em geral compostas por epitélio colunar pseudo-estratificado. Lund e Milroy, em 199110, encontraram algumas vezes associações com áreas de epitélio escamoso (15/40) ou um caso com ambos epitélios: escamoso e cuboidal. A presença de globet cells estavam em 67% dos casos e mostram evidência de hiperplasia na metade dos casos. O número de glândulas seromucosas não aumentou em relação ao epitélio normal dos seios.
O tratamento das mucoceles em qualquer dos seios afetados é sempre cirúrgico. Com relação aos mais afetados que são, respectivamente, frontal, etmoidal, maxilar e esfenoidal -deve se refazer a drenagem, permitindo ampla comunicação dos mesmos com a fossa nasal.
Durante muito tempo, o tratamento consistia na retirada completa da mucosa que revestia os seios.16 Isto é ainda válido quando há um comprometimento muito grande deste forro. Caso contrário, somente é feito a marsupialização, com a possibilidade de bom arejamento através dos respectivos óstios.
A abordagem endoscópica endonasal é a ideal para tratamento das mucoceles, principalmente em pacientes jovens, com o mínimo de morbidade.
No caso das fronto-etmoidais, pode se utilizar a técnica de Lynch ou a osteoplástica, quando se pretende explorar por via externa.
No caso relatado, da nossa paciente, não havia tábua externa do frontal, e optou-se pela incisão coronal, com a utilização do perióstio; e a retirada de excesso de pele, para melhoria do aspecto estético.
De qualquer modo, nem sempre é possível utilizar a técnica endoscópica, porque o caso não comporta, ou por falta de experiência daqueles que a executam.9 Algumas vezes, é possível associar as duas técnicas.
Com relação à mucocele ou mucopiocele do maxilar, foi solucionada com a técnica de Cáldwell-Luc, mantendo-se ampla abertura através do óstio no complexo ostiomeatal. A mucopiocele da concha média foi resolvida com cirurgia macroscópica intranasal.
CONCLUSÃOO diagnóstico precoce da mucocele é muito importante, impedindo que a expansão determine alterações orbitarias ou oculares, as mais freqüentes.
A complicação mais importante seria a extensão intracranial.
O tratamento deve ser instituído tão logo seja feito o diagnóstico, que hoje está facilitado pela radio-imagem.
O prognóstico geralmente é bom e a técnica a ser utilizada pode ser: endoscópica ou externa, sendo ideal aquela com a qual o profissional esteja familiarizado e faça melhor.
REFERÊNCIAS BIBLIOGRÁFICAS1. BLAUGRUNG, S. M. - The nasal septum and concha bullosa. Otolaryngol. Clin. North Am., 1989; 22: 219-306.
2. CANALIS, J. G.; ZAJTCHUK, J. T.; JENKINS, H. A. - Ethmoidal Mucoceles. Arch. Otolaryngol., 1978; 104: 268-91.
3. DIAZ, F.; LATCHOW, R.; DUVALL, A. B. Mucoceles with intracranial and extracranial extensions: Report of two cases . J. Neurosurg., 1978; 48: 284-8.
4. EAST, D. Mucoceles of the maxillary antrum. J. Laringol. Otol., 1985; 99: 49-56.
5. FASCENELLI, F. W. - Maxillary sinus abnormalities. Arch. Otolaryngol., 1966; 90: 190-4.
6. HASEGANYA, M.; SAITO, Y.; WATNABE, I.; KERN, E. B. Postoperative mucoceles of the maxillary sinus. Rbinology,1979; 17 253-6.
7. KENNEDY, D. W.; JOSEPHSONJ. S.; ZINREICH, S. J.; MATTOX, D. E.; GOLDSMITH, M. M. - Endoscopic sinus surgery for mucoceles: A viable alternative. Laryngoscope, 1989; 99: 885-95.
8. KPEMISSI, E.; BALO, K.; KPODZRO, K. - Mucoceles sinusiennes - Ann. Otolaryngol. Chir. Cervicofac., 1996; 113: 179-82.
9. KRISHNAN, G.; KUNAR, G. - Fronto ethmoid mucoceli: one year follow-up endoscopic fronto ethmoidectomy. J. Otolaryngol., 1996; 25(1): 37-40.
10. LUND, V. J.; MILROY, C. M. - Fronto-ethmoidal mucoceles: a histopathological analysis. J Laryngol. Otol., 1991; 105 921-3. 11. LUND, V. J. - Endoscopic Management of paranasal sinus mucoceles. J. Laryngol. Otol., 1998; 112: 36-40.
12. LUND, V. J. - Anatomical considerations in the etiology of fronto-ethmoidal mucoceles. Rbinology, 1987; 25: 83-8.
13. NATVIG, K.; Larsen, T. E. - Mucocele of paranasal sinuses. J Laryngol. Otol., 1978; 92: 1075-982.
14. PAPARELLA, M. N. - Mucosal cyst of the maxilary sinus. Arch. Otolaryngol., 1966; 77650-7.
15. PARDAG, R. J. L.; Alba, F. B. - An ORL Iber. Am., 1994; 2 121-8. 16. SHEFFIELD, R. W.; COSSISI, N. J.; KARLAN, M. S. Complications of sinusitis: what to watch for. Postgrad. Med., 1978; 63:93-6,
99-101.
17. STIERNBERG, C. M.; BAILEY, B. J.; CALHOUN, K. H. - Management of invasive fronto ethmoidal sinus mucoceles. Arch. Otolaryngol., 1986; 112 (10): 1060-3
18. WIGH, R. - Mucoceles of the fronto-ethomoidal sinuses. Radiology,1950, 54:579-90.
19. ZIZMOUR, J.; NOYEK, A. M. - Cysts and benign tumours of the paranasal sinuses. Sem. Roentgenol., 1968; 3: 172-85.
* Professor Adjunto do Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
** Médico do Curso de Especialização do Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
*** Residente do Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
**** Pós-Graduanda do Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Trabalho realizado no Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Artigo recebido em 20 de janeiro de 2000. Artigo aceito em 9 de junho de 2000.


