INTRODUÇÃOO barotrauma da orelha média ou barotite média (BM) é definido, segundo Armstrong & Hein, como uma inflamação traumática aguda ou crônica causada por alterações da pressão atmosférica.1
A causa mais comum da BM é a alteração da pressão atmosférica durante a descida de vôos comerciais associada à inabilidade do passageiro em equilibrar a pressão na orelha média (OM) com a pressão atmosférica. Durante a descida, a diferença de pressão entre a OM e a pressão ambiental deve ser equalizada para prevenir barotrauma. Para uns, este equilíbrio pode ser facilmente conseguido por meio da deglutição, movimentos da mandíbula e bocejos. Já para outros é necessário realizar a manobra de Valsalva várias vezes na descida e mesmo assim muitos passageiros não obtêm resultado.7
As doenças dos tripulantes em dois terços dos casos são devido às infecções de vias aéreas superiores (IVAS). Estas infecções são facilitadas pelas condições de trabalho: ar seco, flutuações de pressão atmosférica, correntes de ar através das portas abertas dos aviões nos aeroportos, infecções dos passageiros e alterações climáticas. Pelo risco de desenvolvimento de barotrauma, os tripulantes são aconselhados a não voar com sintomas respiratórios altos.4
O objetivo deste estudo é analisar os aspectos clínicos relacionados ao barotrauma da orelha média em tripulantes da aviação civil.
MATERIAL E MÉTODOForam estudados retrospectivamente 17 casos de BM no período de dezembro de 2002 a setembro de 2003, entre tripulantes da aviação civil atendidos no ambulatório de Otorrinolaringologia (ORL) do serviço médico da Fundação Ruben Berta (FRB), Rio de Janeiro-RJ.
Em revisão dos prontuários foram colhidos e analisados dados relacionados ao sexo, idade, quadro clínico, evolução e tratamento.
RESULTADOSNo período de 10 meses foram diagnosticados 17 casos de BM, sendo 11 homens e 06 mulheres, idade média de 37,3 anos, variando de 28 a 51 anos.
Em média os pacientes foram atendidos no período de 1 a 3 dias após o vôo. Todos apresentaram otalgia durante a fase descendente do vôo, sendo em 09 casos unilateral (53%) e em 08 casos (47%) bilateral. Catorze casos (82,4%) apresentavam queixa de plenitude aural, sendo este o sintoma que mais demorava a regredir com o tratamento, com média de 5 a 10 dias. Zumbidos ocorreram em 2 pacientes. No momento do vôo, 11 pacientes (64,7%) apresentavam quadro sugestivo de IVAS associado e um paciente apresentava sintomas de rinite alérgica.
À otomicroscopia os pacientes foram classificados segundo os achados descritos na classificação de Teed para o barotrauma da orelha média. Ver Tabela 1 e 2.
A regressão dos sintomas foi completa em todos os casos, com média de 5 a 10 dias em 82,4% dos casos e mais de 10 dias no restante. Em média, os pacientes ficaram de 5 a 10 dias afastados de atividade aérea. Após regressão da plenitude aural, nenhum paciente queixava-se de hipoacusia.
O tratamento foi conservador em todos os casos, sendo preferida à utilização de antibióticos, corticosteróides e descongestionantes (loratadina/ psudoefredina ou fexofenadina/ pseudoefredina), por via oral. Em 09 casos (53%) prescreveu-se a associação dos três medicamentos, sendo que todos tinham quadro sugestivo de IVAS. Em três pacientes (17,6%) utilizou-se a associação de antibióticos e descongestionantes e nos cinco restantes apenas descongestionantes.
Tabela 1. Classificação de Teed para o barotrauma da orelha média(9)
Grau 0 Normal
Grau 1 MT retraída com hiperemia na membrana de Schrapnell e ao longo do manúbrio do martelo
Grau 2 MT retraída e inteiramente hiperemiada
Grau 3 Semelhante ao grau 2, mas com evidente efusão de líquido na OM ou hemotímpano
Grau 4 Perfuração de MT
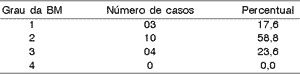
Tabela 2. Classificação dos 17 casos quando ao grau da BM, segundo a classificação de Teed
A barotite é provocada pela manutenção de pressão negativa na OM durante e após o pouso de aviões. O aumento da pressão negativa na OM é resultado do aumento da pressão na cabine durante a descida e da inabilidade do passageiro equilibrar a pressão na orelha média (OM) com a pressão atmosférica.7
Nas aeronaves pressurizadas, a diferença de pressão entre o meio ambiente atmosférico e a OM é muito atenuada, o que facilita a equalização da pressão entre ambos. Entretanto, por não ser inteiramente anulada, a BM ainda pode ocorrer, especialmente, no caso de obstrução tubária preexistente. O diferencial de pressão entre o meio ambiente e a OM é fundamental para o desenvolvimento da BM, porém o mais importante é a rapidez com que ele possa ocorrer. Uma variação mais rápida é muito mais danosa do que uma variação grande.2
A "Lei de Boyle" diz que o volume de um gás seco à temperatura constante varia inversamente com a pressão ao redor. Esta lei pode ser aplicada a cavidades fechadas. Embora o gás contido nas cavidades paranasais e OM seja umidificado, esta lei fornece a base para entender a fisiopatologia do barotrauma na aviação.2,8
A OM é ventilada através da tuba auditiva (TA), que tem em torno de 34mm. Seu 1/3 externo é ósseo e os 2/3 internos, em direção à nasofaringe, são cartilaginosos. A luz é mais estreita na junção das porções óssea e cartilaginosa. Em repouso, a TA encontra-se fechada pelo efeito passivo de mola de seu segmento cartilaginoso. Abre-se apenas intermitentemente com a deglutição, bocejos e movimentos mandibulares através da ação de três músculos: tensor do véu palatino, elevador do véu palatino e salpingofaríngeo.2,8 A tuba auditiva tem a função de ventilar a OM, proteger a OM de contaminação da nasofaringe e limpar secreções da OM em direção a nasofaringe.10
A fisiologia da TA está alterada durante o vôo. Na subida do avião a pressão atmosférica vai diminuindo e paralelamente vai ocorrendo um aumento da pressão relativa na OM, o que leva a sensação de plenitude aural e certo abaulamento da MT. A pressão na OM continua a aumentar até um gradiente aproximado de 15mmHg, quando a TA é forçada a abrir, o ar escapa e o gradiente é aliviado. Geralmente este mecanismo ocorre com certa facilidade, pois a TA é um bom condutor da OM para a nasofaringe. Este mecanismo é repetido até que a altitude desejada seja atingida.8,10
A situação inversa existe durante o pouso, quando uma pressão negativa relativa se desenvolve na OM. Esta diferença de pressão geralmente não se resolve espontaneamente, devido ao mecanismo de válvula que ocorre na porção cartilaginosa da TA quando o ar é forçado da nasofaringe para a OM. Assim a TA tende a permanecer fechada. Muitos passageiros tentam compensar este bloqueio fazendo pressão para a OM mascando chiclete, deglutindo com freqüência, bocejando ou através da manobra de Valsalva. Quando a OM não é ventilada durante a descida do avião um vácuo parcial é criado, o gradiente de pressão entre a nasofaringe e a OM pode exceder 90mmHg, então o músculo palatal não é forte o suficiente para abrir a TA, ficando esta bloqueada. Em conseqüência, teremos a barotite.8
Hanna, em 1989 analisou 101.706 vôos de treinamento em simuladores da força aérea americana, constatou que no total ocorreram 27% de barotraumas, sendo barotite em 64% destes. Os estudos sobre barotrauma são escassos, e no Brasil não temos dados estatísticos sobre o assunto.3
As alterações na OM se caracterizam especialmente por processo inflamatório agudo da mucosa, particularmente presente durante a pressão negativa, que, por sucção, pode causar edema, transudato, equimose e sangramento, formando o hemotímpano. Quando a pressão dentro da OM excede 120mmHg pode ocorrer perfuração da MT.2
O diagnóstico da BM é clínico. Os sintomas e achados físicos na barotite dependem da severidade do caso. Nos casos leves o paciente apenas queixa-se de desconforto na descida, com agravamento o paciente pode apresentar dor severa, plenitude aural, zumbidos, vertigem com náuseas e surdez.8 Em alguns casos, poderá haver deslocamento da cadeia ossicular, pressionando o estribo contra a janela oval, provocando tontura alterobárica.2 O exame físico pode demonstrar MT retraída com ou sem hemorragia, otite média serosa, homotímpano ou mesmo perfuração da MT.8 A história de vôo nos dias anteriores à consulta e presença dos sintomas clássicos na maioria dos casos facilitaram o diagnóstico dos pacientes.
Os achados a otoscopia são classificados em graus de acordo com a classificação de Teed (1944) (ver Tabela 1). Doze voaram em condições desfavoráveis, sendo que 82,4% dos pacientes apresentaram BM grau 2 ou 3 de Teed, sendo que nenhum paciente teve perfuração da MT.9
Qualquer evento que interfira com a adequada ventilação da OM pode predispor ao barotrauma. As IVAS e a rinite alérgica são as causas mais comuns. Essas condições estão associadas com edema de mucosa na luz da TA, edema ou hiperplasia linfóide em torno do orifício da TA e anormalidades que estreitam a luz da mesma, levando ao mecanismo de válvula.8 Os tripulantes da aviação civil são aconselhados a não voar com quadro respiratório alto pelo risco de barotrauma. A FRB/RJ dispõe médicos especialistas em medicina aeroespacial e otorrinolaringologistas que avaliam estes tripulantes antes dos vôos, quando são solicitados, com objetivos de prevenir os casos de BM e suas seqüelas. Outro aspecto importante é o tempo de dispensa médica, que no estudo foi em média de 5 a 10 dias.
Causas menos comuns de BM incluem: tumores, pólipos, desvio septal, estenose da TA e anormalidades anatômicas que impedem uma ventilação normal da OM.8
O diagnóstico diferencial deve ser feito com causas comuns de otalgia, como a otite média aguda (OMA) e a otite externa. Causas menos comuns incluem: trauma acústico agudo, paralisia de Bell, Herpes Zóster Oticus, odontalgia e tumores da orelha média e do nervo facial.5 Todos os pacientes apresentaram história de otalgia durante o vôo. Auxiliados pelos outros sintomas e alterações à otomicroscopia foi possível fazer o diagnóstico diferencial sem muita dificuldade.
Os pontos-chave para o diagnóstico diferencial são:
1) história recente de viagem de avião com dor na descida está presente no barotrauma e ausente nas OMAs.
2) febre e leucocitose freqüentemente estão presentes nos quadros infecciosos e estão ausentes no barotrauma.
3) descarga nasal purulenta sugere IVAS e podem precipitar uma BM.
4) presença de retração de MT com exsudato serossanguinolento estão presentes nas barotites e abaulamento de MT com exsudato mucupurulento nas OMAs.8 Apesar das OMAs e IVAS serem diagnósticos diferenciais, eles também são fatores coadjuvantes para o desenvolvimento do BM. Em 14 casos (70,6%) ocorreram sintomas obstrutivos das VAS (IVAS e rinite) que facilitaram o desenvolvimento da BM.
Segundo Caldas & Duprat (2003), O tratamento da BM é essencialmente preventivo.2 A prevenção da maioria das causas de barotrauma é simples, como aqueles associados com IVAS e rinite alérgica. Os indivíduos que vão voar e apresentam estas condições devem tomar um descongestionante antes do vôo e usar spray ou gotas nasais durante o vôo para reduzir o edema de mucosa que freqüentemente precipita o barotrauma. Para os bebês, deve-se oferecer leite materno ou mamadeira na descida e para crianças maiores líquidos com freqüência. Manobras de deglutição, bocejos, mascar chicletes e manobra de Valsalva devem ser sempre tentadas. Uso de Otovent pode dar bons resultados. Uso de calor local sob forma de vapor é questionável. Cuidados devem ser tomados ao usar anti-histamínicos em pilotos durante o vôo para não provocar sonolência.2,6-8
A manobra de Valsalva pode prevenir um barotrauma durante a descida se o paciente sentir desconforto. O avião, se possível deverá descer lento numa tentativa de equalizar as pressões.8 Moser e Wolf, em 1990, avaliaram 69 pacientes com sinusite recorrente e dificuldade de equalizar a pressão durante vôos, observaram que na avaliação otológica 57% tinha pelo menos uma TA bloqueada à timpanometria, 66% no teste de Politzer e 81% à manobra de Valsalva. Para os autores, estes dados estão de acordo com a experiência deles em testar candidatos a piloto, onde observaram ser a manobra de Valsalva com visualização otoscópica o método mais confiável para testar a função da TA.4
Os fatores de risco (Schwartz, 1989) para BM quando a TA está malfuncionante são: 1) história de otalgia em descidas de vôos em outras ocasiões; 2) presença de congestão nasal com rinorréia; 3) pousos repetidos em vôos longos; 4) ausência de pressurização da cabine.6
Uma complicação rara, mas grave, é o desenvolvimento de fístula perilinfática causada por ruptura das janelas redonda ou oval secundária a barotite.6 Nenhum paciente apresentou queixa de tontura durante ou após o vôo. Não foi feita avaliação auditiva de todos os pacientes, mas todos negavam queixas auditivas após recuperação. Os dois pacientes com zumbido foram submetidos a audiometria após regressão do sintoma, as quais foram normais.
Recomenda-se tratamento conservador para a BM com descongestionantes locais e/ou sistêmicos. Os corticóides são menos usados. A resolução em geral ocorre num período de 10 dias. Durante este período vôos devem ser evitados. Antibióticos não são necessários, a menos que seja aparente uma IVAS. Miringotomia geralmente não é justificada, devido aos excelentes resultados com tratamento conservador.5,8 Optou-se por associar antibióticos e/ou corticóides em 11 pacientes (70,6%) que apresentavam sintomas compatíveis com IVAS, pois nos dias posteriores ao vôo, no momento da consulta, já apresentava descarga nasal mais purulenta e congestão nasal importante. Além disso, sabe-se que esses pacientes precisam se recuperar rapidamente para retornar à atividade aérea.
CONCLUSÃOA barotite média é uma doença peculiar à medicina aeroespacial e à otorrinolaringologia. A compreensão da fisiopatologia e mecanismos de prevenção do barotrauma da orelha média é fundamental para manejo adequado destes pacientes.
REFERÊNCIAS BIBLIOGRÁFICAS 1. Armstrong HG & Heim JW. The effect of flight on the middle ear. JAMA 1937; 109: 417-21.
2. Caldas N & Duprat A. Tratado de Otorrinolaringologia. 1a ed. São Paulo: Rocca; 2003. p.126-30.
3. Hanna HH. Aviation aspects of otolaryngology. In: Otolaryngology. Philadelphia: English GM ed.; 1986 p. 1-17.
4. Moser M & Wolf G. Recurrent sinusitis and impairment of obstructio tube function in air passengers and crew. Aviat space environ obs 1990; 61: 662-5.
5. O'Brien DM. Case#65. Aviat space environ med 1996; 67(8): 787-9.
6. Schwartz RH. Hazards of air travel for child with otites. Pediatr infect dis J 1989; 8(8): 542-3.
7. Stangerup SE, Tjernstrom O, Harcourt J, Klokker M, Stokholm J. Barotitis in children after aviation: prevalence and treatment with Otovent. J laryngol otol 1996; 110: 625-8.
8. Stewart TW. Common otolaryngologic problems of flying. AFP 1979; 19(2): 113-9.
9. Teed RW. Factors producing obstruction of the auditory tube in submarine personnel. US naval medical bulletin 1944; 42: 293-306.
10. Weiss MH & Frost JO. May children with otitis media with effusion safely fly? Clin pediatr 1987; 26(11): 567-8.
1 Médica Otorrinolaringologista pós-graduanda do Departamento de Cirurgia, área de concentração em
Otorrinolaringologia. Faculdade de Medicina da Universidade Federal do Rio de Janeiro (UFRJ).
2 Médica Otorrinolaringologista, mestre em Otorrinolaringologia pela Faculdade de Medicina da UFRJ.
Instituição: Serviço médico da Fundação Ruben Berta. Rio de Janeiro-RJ.
Endereço para Correspondência: Adriana Geórgia Davim Bastos - Rua Cambaúba, 354/101 Jardim Guanabara Ilha do Governador Rio de Janeiro RJ 21940-001.
Tel (0xx21) 2463 1641/ 9975 0724 - Fax (0xx21) 2430-9120 - E-mail: adrianageorgiabastos@bol.com.br
Trabalho apresentado no III congresso Triológico de Otorrinolaringologia, 8 a 11 de outubro de 2003, Rio de Janeiro-RJ.
Artigo recebido em 17 de agosto de 2003. Artigo aceito em 22 de janeiro de 2004.


