INTRODUÇÃOA síndrome da apnéia e hipopnéia obstrutiva do sono (SAHOS) apresenta alta prevalência populacional, acometendo 4% dos homens e 2% das mulheres quando consideramos presença de sonolência diurna excessiva e índice de apnéia-hipopnéia (IAH) maior que cinco por hora de sono na polissonografia (PSG)1.
Sabe-se que esses pacientes apresentam maior risco para doenças cardiovasculares, em especial a hipertensão arterial sistêmica, podendo estar presente em 30% dos casos2. Além disso, a presença de sonolência diurna excessiva, queixa freqüentemente apresentada por estes pacientes, aumenta o risco de acidentes de trânsito e de trabalho colaborando para a morbidade e mortalidade dessa doença. Por estas razões, atualmente a SAHOS é considerada um problema de saúde pública3.
Várias teorias têm sido propostas para explicar a fisiopatologia da doença que é multifatorial, provavelmente decorrente de alterações anatômicas associadas a alterações neuromusculares situadas na faringe4. Deste modo, obesidade e alterações anatômicas das vias aéreas superiores e do esqueleto facial têm sido correlacionados à fisiopatologia da doença5.
O diagnóstico da doença é clínico e polissonoGráfico. Em 1999, a Academia Americana de Medicina do Sono (AASM - American Academy of Sleep Medicine) propõe, em uma força-tarefa, os critérios diagnósticos e de gravidade da doença. Desta forma, a presença de sintomas diurnos como sonolência diurna excesiva, alterações cognitivas (déficit de memória e concentração) dentre outros, associados ao índice e apnéia e hipopnéia por hora de sono (IAH) obtido na polissonografia nos permite definir a gravidade da doença6.
Nesta mesma força-tarefa o IAH fica definido como sendo normal quando inferior a 5, aumento leve quando entre 5 e 15, moderado quando entre 15 e 30 e acentuado quando maior de 306.
O tratamento da SAHOS é imperioso, e o CPAP (do inglês - continuous positive airway pressure) tem sido escolhido como primeira opção, porém na dificuldade de sua adaptação podemos propor outras medidas terapêuticas. Assim, o tratamento da SAHOS pode ser realizado de diversas formas dependendo da gravidade da doença e das alterações anatômicas da via aérea superior (VAS) e do esqueleto facial destes pacientes7.
Tratamentos cirúrgicos diversos têm sido propostos e podem tanto envolver a correção de alterações anatômicas encontradas na faringe8-12, na cavidade nasal13 e na base da língua8,14,15, como a correção de alterações do esqueleto crânio facial14-17. Os resultados em literatura são controversos e normalmente a indicação dos procedimentos cirúrgicos está relacionada à gravidade da SAHOS e as alterações encontradas na via aérea superior e no esqueleto facial8,13,18. Além disso, o tratamento cirúrgico pode ter intuito curativo ou coadjuvante a outras terapias, beneficiando os pacientes com SAHOS quando bem indicados19.
O tratamento da SAHOS deve ser multidisciplinar e pode ser realizado de várias formas: CPAP nasal, aparelho intraoral (AIO), medidas gerais e tratamento cirúrgico otorrinolaringológico.
Este trabalho tem como objetivo avaliar e discutir a forma como foi realizada a indicação do tratamento cirúrgico para os pacientes com distúrbios respiratórios obstrutivos do sono, no ambulatório de otorrinolaringologia na Universidade Federal de São Paulo (UNIFESP). Os dados apresentados se referem somente à indicação cirúrgica e não aos resultados pós-operatórios.
MÉTODORealizamos um estudo retrospectivo em 223 pacientes que foram atendidos no ambulatório de otorrinolaringologia da UNIFESP, para pacientes com distúrbios respiratórios do sono, no período de março a dezembro de 2001. Todos os casos foram avaliados com a supervisão dos médicos responsáveis pelo ambulatório (L.C.G.; A.I.Z.).
Todos os pacientes apresentavam polissonografia basal e foram submetidos a anamnese dirigida e exame físico otorrinolaringológico para posterior avaliação terapêutica.
O exame físico otorrinolaringológico foi feito através da inspeção facial, onde procuramos avaliar sinais sugestivos de retrognatia e hipoplasia de maxila; rinoscopia anterior e oroscopia, onde avaliamos, além da cavidade oral e orofaringe, a oclusão dentária e o índice de Mallampati.
Em nosso serviço, a indicação cirúrgica é baseada na presença de alterações anatômicas das VAS e do esqueleto facial e na gravidade da doença, segundo achados clínicos e polissonoGráficos. Desta forma, os pacientes são analisados individualmente e medidas terapêuticas são propostas.
A indicação terapêutica foi dividida em cirúrgica otorrinolaringológica e não-cirúrgica. As indicações não-cirúrgicas foram as seguintes: medidas gerais (controle da obesidade e das doenças associadas, incluindo tratamento clínico das rinopatias), uso de CPAP e uso de aparelho intra-oral (AIO).
A indicação cirúrgica otorrinolaringológica foi categorizada em procedimentos faríngeos (amigdalectomia, uvulopalatofaringoplastia e radiofreqüência de palato), maxilo-faciais (avanço subapical do mento, avanço do músculo genioglosso e avanço maxilo-mandibular) e nasais (septoplastia, turbinectomia, cauterização de cornetos inferiores e radiofreqüência de cornetos inferiores).
Após a coleta dos dados relativos ao tratamento indicado, os pacientes foram divididos em dois grupos. No grupo I, colocamos os pacientes roncadores não apnêicos e os que tinham SAHOS leve, ou seja todos com IAH d" 15/h; e no grupo II, os que tinham SAHOS moderada e grave, ou seja, todos com IAH > 15/h. Para a comparação entre os grupos utilizamos o teste x2.
Optamos por classificar os pacientes desta forma para podermos avaliar se a indicação cirúrgica realizada em nosso ambulatório estava sendo baseada ou não na gravidade da doença.
Tabela 1. Distribuição quanto à gravidade da SAHOS

IAH: índice de apnéia e hipopnéia por hora de sono
N: número de pacientes
Tabela 2. Cirurgias indicadas

N: número de procedimentos cirúrgicos
Tabela 3. Distribuição dos procedimentos cirúrgicos quanto à gravidade da sahos

*Valores estatisticamente significantes (P<0,05)
N: número de procedimentos cirúrgicos
Dos 223 pacientes, 36,3% eram do sexo feminino e 63,7% do sexo masculino (Gráfico I), com faixa etária média de 48 anos +/- 12,7 (variando de 14 a 75 anos) e média do índice de massa corpórea de 29 +/- 5 Kg/m2.
Quanto à polissonografia, 18,4% apresentavam IAH dentro da normalidade (IAH d<5-roncadores não apnêicos), 30,7% apresentavam SAHOS leve e 16,6% SAHOS moderada e 27,4% de SAHOS grave. (Tabela 1)
Dentre os pacientes avaliados, 44,8% (100 pacientes) tiveram indicação de algum procedimento cirúrgico otorrinolaringológico e 55,2% receberam outro tipo de orientação: solicitação de polissonografia para titulação de pressão de uso para CPAP e uso de CPAP (24,2%), uso de AIO (6,3%) e medidas gerais (24,7%). (Gráfico II)
Para os 100 (45%) pacientes que tiveram indicação cirúrgica, foram propostos um total de 168 procedimentos. Deste modo, alguns pacientes receberam indicação de mais de um procedimento cirúrgico.
As cirurgias indicadas foram: amigdalectomia (17,7%), uvulopalatofaringoplastia (UVPF-19,1%), avanço subapical de mento (11,2%), avanço do músculo genioglosso (3,0%), avanço maxilo-mandibular (6,0%), septoplastia (20,2%), turbinectomia inferior (6,6%), cauterização de cornetos inferiores (10,1%), radiofreqüência de palato (1,8%) e radiofreqüência de cornetos inferiores (4,2%). (Tabela 2)
Quanto à gravidade da doença, as cirurgias foram analisadas separadamente em dois grupos: grupo I (pacientes com ronco e SAHOS leve) e grupo II (pacientes com SAHOS moderada e grave). Desta forma, a indicação de uvulopalatofaringoplastia e de avanço subapical de mento foi estatisticamente mais freqüente em pacientes do grupo I (84,4% e 76,7% respectivamente) e o avanço maxilomandibular somente em pacientes do grupo II (100%). A radiofreqüência de palato foi indicada somente em pacientes com quadro leve, mas estatisticamente não houve significância devido ao pequeno número de indicações. A indicação de amigdalectomia e cirurgias nasais não variou segundo a gravidade da doença. (Tabela 3)
Todos os pacientes do grupo II que receberam indicação de uvulopalatofaringoplastia ou avanço do músculo genioglosso apresentavam IAH d<30/h, ou seja, esses procedimentos cirúrgicos não foram indicados em nenhum paciente grave.
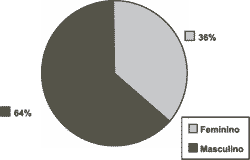
Gráfico 1. Distribuição quanto ao sexo
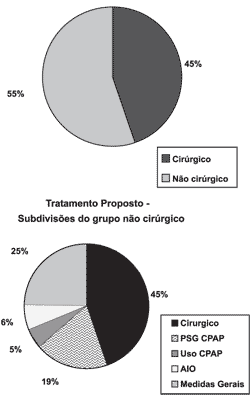
Gráfico 2. Tratamento proposto
Devido à alta prevalência1 e às comorbidades associadas2,3, o tratamento da SAHOS é imperioso; e pode ser realizado de diversas formas, uma vez que a fisiopatologia da doença e multifatorial4,5.
Os procedimentos cirúrgicos otorrinolaringológicos representam uma forma de tratamento para pacientes com SAHOS, e segundo o simpósio publicado pela Sociedade Brasileira de Otorrinolaringologia referente à atualização cirúrgica otorrinolaringológica em cirurgia do ronco e apnéia, suas indicações são baseadas na gravidade da doença e na presença de alterações anatômicas VAS e do esqueleto facial7,18. Os pacientes foram divididos em dois grupos, quanto à gravidade da doença, de acordo com o proposto pela Academia Americana de Medicina do Sono6.
O tratamento cirúrgico otorrinolaringológico foi indicado, de forma criteriosa, em aproximadamente metade (44,8%) dos pacientes deste estudo, priorizando a gravidade da doença e o exame físico otorrinolaringológico. Em nosso ambulatório, o tratamento cirúrgico representa uma opção terapêutica, não sendo o tratamento de escolha para todos os pacientes.
As cirurgias da faringe e da cavidade nasal são indicadas com caráter curativo nos casos mais leves (ronco e SAHOS leve) e com caráter coadjuvante nos casos mais graves (SAHOS moderada e grave), onde o principal tratamento é o CPAP nasal.
Os pacientes candidatos ao uso do CPAP que apresentam queixa de obstrução nasal, seja por doença inflamatória da mucosa nasal ou por alterações estruturais (desvio septal, hipertrofia das conchas nasais ou colapso da válvula nasal), podem necessitar de tratamento cirúrgico nasal prévio ao uso do CPAP. Nestes casos, independentemente do distúrbio respiratório a cirurgia nasal tem benefício. Da mesma forma, pacientes com significativa hipertrofia amigdaliana podem apresentar dificuldade no uso do CPAP, principalmente relacionada aos altos níveis pressóricos. A amigdalectomia, nestes casos, pode ter benefício por permeabilizar a orofaringe e diminuir a resistência das VAS, possibilitando o uso do CPAP com níveis pressóricos menores e mais toleráveis19.
Apesar dos resultados limitados da cirurgia nasal na cura da SAHOS, benefícios na qualidade do sono são freqüentemente observados. Verse et al.13 preconizam a realização da cirurgia nasal independentemente da gravidade da SAHOS, pois a permeabilização da cavidade nasal leva à diminuição da fragmentação do sono, com melhora na sua qualidade e na sonolência diurna.
Segundo a literatura científica, a uvulopalatofaringoplastia apresenta melhores resultados nos casos mais leves8,9. Lauretano10 refere uma redução do ronco em 83% dos pacientes submetidos a uvulopalatofaringoplastia que apresentavam ronco primário e em 71% dos que apresentavam SAHOS leve, diferentemente dos resultados encontrados nos pacientes com SAHOS moderada e grave, que foram 30% e 44%, respectivamente. Troell et al.11 e Blumen et al.12 preconizam a radiofreqüência de palato mole para pacientes com ronco primário e SAHOS de leve a moderada, e refere que os pacientes com ronco ou SAHOS leve apresentam grande possibilidade de cura com o procedimento.
Em nosso estudo, a maioria das indicações de uvulopalatofaringoplastia e de radiofreqüência de palato foi para pacientes com ronco e SAHOS leve. Os pacientes do grupo II que apresentaram indicação de uvulopalatofaringoplastia apresentavam IAH inferior a 30, não tendo sido indicado em pacientes graves.
Acreditamos que pacientes previamente amigdalectomizados, submetidos a uvulopalatofaringoplastia, apresentam resultados limitados, portanto optamos por não indicar este procedimento nesses pacientes. Desta forma, para os pacientes que se encontravam no grupo I e apresentavam palato redundante ou posteriorizado, mas que já haviam sido amigdalectomizados, optamos pela indicação de radiofreqüência.
Cabe aqui dizer que as uvulopalatofaringoplastias realizadas em nosso serviço são feitas de forma conservadora, retirando-se o mínimo possível do palato mole (somente ao nível da inserção da úvula), procurando evitar possíveis complicações decorrentes desse procedimento.
Segundo Riley et al.14, a cirurgia de avanço do músculo genioglosso com miotomia e suspenção do hioíde (Fase I de Stanford) apresenta sucesso (redução de 50% no IAH) em 61% dos pacientes e o avanço maxilomandibular (Fase II de Stanford) apresenta sucesso em até 97% dos casos. O avanço maxilomandibular pode ser indicado como forma inicial de tratamento para SAHOS grave16 e os pacientes não necessariamente necessitam ter alguma alteração do esqueleto facial para se beneficiarem do procedimento.
As principais indicações do avanço maxilomandibular são reservadas para o tratamento de pacientes com SAHOS grave que não conseguiram se adaptar ao CPAP ou como cirurgia de resgate a outros procedimentos que não obtiveram o sucesso esperado. Por outro lado, pacientes jovens com SAHOS leve a moderada com dismorfismo maxilomandibular evidente podem ter indicação de avanço maxilomandibular como forma principal e inicial de tratamento17.
O avanço subapical de mento foi indicado em pacientes que apresentavam SAHOS associado a retrognatia ou micrognatia na tentativa de melhorar a SAHOS pelo avanço do músculo genioglosso e de corrigir a alteração estética da face pelo avanço do mento15.
As amigdalectomias e cirurgias nasais foram indicadas independentemente do grau do IAH. Nos casos mais leves (ronco primário e SAHOS leve), o intuito foi curativo e nos casos moderados e graves o intuito foi de reduzir a resistência das VAS e melhorar a adaptação ao CPAP, como já foi mencionado.
Além do IAH, ao se indicar um procedimento cirúrgico devemos considerar as comorbidades apresentadas pelos pacientes, como obesidade e doenças associadas (HAS, DM, arritmias), pois sabemos que estes fatores aumentam o risco cirúrgico desses pacientes.
A obesidade apresenta um papel relevante na fisiopatologia da SAHOS, devendo ser sempre tratada; no entanto, seu tratamento é complexo e nem sempre possível. Por esta razão, não podemos esperar que o paciente controle seu peso para somente depois instituirmos um tratamento para a SAHOS.
Por ser uma doença multifatorial, a avaliação de pacientes com SAHOS deve ser multidisciplinar, criteriosa e conservadora, sendo o papel do otorrinolaringologista fundamental para a otimização do tratamento, seja ele cirúrgico curativo ou coadjuvante a outros tipos de tratamento.
CONCLUSÃO1. A indicação cirúrgica otorrinolaringológica para SAHOS deve ser criteriosa e não representa a única forma de tratamento.
2. A indicação cirúrgica deve ser baseada na gravidade da doença e na presença de alterações anatômicas das VAS e do esqueleto craniofacial.
3. O objetivo do tratamento cirúrgico otorrinolaringológico pode ser curativo ou coadjuvante a outras terapias.
REFERÊNCIAS BIBLIOGRÁFICAS 1. Young T, Palta M, Dempsey J, et al. The occurrence of sleep-disordered breathing middle-aged adults. N Engl J Med 1993; 328:1230-5.
2. Schmid-Nowara WW, Coultas D, Wiggins C, et al. Snoring in Hispanic-American population: risk factors and association whit hypertension and others morbidity. Arch Intern Med 1990; 150:597.
3. Phillipson EA. Sleep apnea - a major public health problem (editorial). N Engl J Med 1993; 328:1271-73.
4. Badr MS. Pathophysiology of upper airway obstruction during sleep. Clin In Chest Med 1998; 19(1):21-32.
5. Kuna S, Remmers JE. Anatomy and Physiology of Upper Airway Obstruction. In Krieger MH, Roth T, Dement WC (eds). Principles and Pratice of Sleep Medicine. 3nd ed. Philadelphia:WB Saunders. p. 840-58.
6. Sleep-Related Breathing Disorders in aAdults: Recommendations for Syndrome Definition and Measurement Techiniques in Clinical Research - AASM Task Force. Sleep 1999; 22(5) 667-89.
7. Atualização Otorrinolaringológica em Cirurgia do Ronco e Apnéia. Revista Brasileira de Otorrinolaringologia set/out 2002; 68(5) supl. 3.
8. Vilaseca I, Morello A, Montserrat JM, et al. Usefulness of uvulopalatophangoplasty whit genioglossus and hyoid advancement in the treatment of obstructive sleep apnea. Arch Otolaryngol Head and Neck Surg 2002; 128(4):435-40.
9. Sher AE, Schechtman KB, Piccirillo JF. The efficacy of surgical modifications of the upper airway in adults with obstructive sleep apnea syndrome. Sleep 1996; 19(2):156-177.
10. Lauretano AM. Uvulopalatoplasty using laser-assisted techniques. Operative techniques in otolaryngology - Head and Neck surgery mar 2000; 11(1): 7-11.
11. Troell RJ, Li KK, Powell NB, Riley RW. Radiofrequency of the soft palate in snoring and sleep-disordered breathing. Operative techniques in otolaryngology. Head and Neck surgery mar 2000; 11(1): 21-3.
12. Blumen MB, Dahan S, Fleury B, et al. Radiofrequency ablation for the treatment of mild to moderate obstructive sleep apnea. Laryngoscope nov 2002; 112(11):2086-92.
13. Verse T, Maurer JT, Pirsig W. Effect of nasal surgery on sleep-related breathing disorders. Laryngoscope 2002; 112(1):64-8.
14. Riley RW, Powell NB, Guilleminault C. Obstructive sleep apnea syndrome: a review of 306 consecutively surgical patients. Otolaryngol Head and Neck Surg. 1993 108(2):117-125.
15. Santos Junior J, Zonato AI, Martinho FL, Gregório LC, Miranda S. Mandibular anterior osteotomy whit chin advancement for treatment of obstructive sleep apnea syndrome in patients whit mandibular retrognathism: report a case. Revista Hypnos 2001, 2:29-33.
16. Prinsell JR. Maxillomandibular advancement surgery for obstructive sleep apnea syndrome. J Am Dent Assoc nov 2002; 133(11):1489-97.
17. Gooday RH, Percious DS, Morrison AD, et al. Obstructive sleep apnea syndrome: diagnosis and management. J Am Dent Assoc dec 2001; 67(11):652-8.
18. Goodday RH, Percious DS, Morrison AD, Robertson CG. Obstructive sleep apnea syndrome: diagnosis and management. J Can Dent Assoc 2001; 67(11):652-8.
19. Zonato AI, Bittencourt LR, Martinho FL, Gregório LC, Tufik S. Upper Airway Surgery to improve CPAP Titration Level in Patients With Obstructive. Sleep Apnea-Hypopnea Syndrome. In: 7TH World Congress on Sleep Apnea, Helsinki, Finlândia, 2003.
1 Médica pós graduanda do Departamento de Otorrinolaringologia da UNIFESP.
2 Doutora em Medicina pela FMUSP.
3 Prof. Dra. do Departamento de Psicobiologia da UNIFESP.
4 Acadêmica da Faculdade de Medicina do ABC.
5 Prof. Dr. Chefe da Disciplina de Otorrinolaringologia da UNIFESP.
6 Prof. Dr. Chefe do Departamento de Pscicobiologia da UNIFESP.
Trabalho realizado na disciplina de Otorrinolaringologia e no Instituto do sono da UNIFESP.
Endereço para Correspondência: Fernanda Louise Martinho - Rua São Benedito 1335 Alto da Boa Vista 04735-003 São Paulo SP. Fax (0xx11)5521-4666 - E-mail:femartinho@uol.com.br
Trabalho apresentado no 36º Congresso Brasileiro de Otorrinolaringologia, Florianópolis, 2002.
Artigo recebido em 14 de abril de 2003. Artigo aceito em 22 de janeiro de 2004.


