INTRODUÇÃOO mieloma múltiplo é basicamente um câncer multifocal de células plasmáticas do sistema ósseo, que na sua evolução pode acometer também sítios extra-ósseos. São plasmócitos de um único clone, que sofrem proliferação maligna. Estas células que normalmente produzem imunoglobulinas, passam a produzi-las de forma anormal1.
Ocorrem lesões ósseas características, substituição da medula óssea por tecido neoplásico e manifestações patológicas ocasionadas pela produção aumentada de proteínas o cadeias polipeptídicas, que constituem as imunoglobulinas2.
Podem ocorrer sintomas de dor ou fratura óssea, insuficiência renal, aumento da susceptibilidade a infecções bacterianas, principalmente por germes encapsulados, anemia, hipercalcemïa e por vezes anormalidades de coagulação, sintomas neurológicos e manifestações vasculares de hiperviscosidade.
Desconhece-se a etiologia do mieloma. Prevalece o acometimento na velhice, com idade média para o diagnóstico de 64 anos. Acomete os homens ligeiramente mais do que as mulheres, e os negros são acometidos duas vezes mais do que os brancos2.
Precedendo o período de instalação clínica da doença, há um período assintomático, de duração variável, onde alguns exames inespecíficos já podem se encontrar alterados (aumento de VHS, pico de garriaglobulina na eletroforese sérica, ou até inexplicável proteinúria)3.
Dor óssea é o sintoma mais comum. As lesões ósseas se encontram em áreas da medula vermelha e os ossos mais acometidos são: coluna vertebral (66%), costelas (44%), crânio (41%), pelve (28%), fêmur (24%), clavícula (10%) e escápula (10%)1. O acometimento ósseo é denotado pelo edema da região, aumento da temperatura local, dor mal localizada e fraturas patológicas4.
A segunda alteração mais comum é a susceptibilidade às infecções, principalmente por germes encapsulados. São muito freqüentes as pneumonias.
Na grande maioria dos pacientes com mieloma múltiplo, observam-se pico monoclonal na eletroforese sérica das Imunoglobulinas (proteína M) dou aumento das cadeias leves na urina (proteína de Bence-Jones). Em 60% do pacientes, o pico de proteína M é IgG, 15 a 20% IgA, e raramente IgM, IgD ou IgE.
O diagnóstico da doença é feito principalmente pelos achados radiológicos do esqueleto, que quando típicos podem concluir o diagnóstico. As anomalias radiológicas verificadas são: defeitos em saca-bocado ou em aspecto de bolha de sabão arredondada, e/ ou a osteoporose generalizada.
Também são importantes os achados laboratoriais, dentre eles a anemia normocítica e normocrômica, trombo e leucopenia, hiperglobulinemia, aumento de VHS, hipercalcemia. Pode haver leucemia das células plasmáticas, quando as células tumorais caem na circulação periférica. Na eletroforese de Imunoglobulinas, podemos encontrar no sangue o pico monoclonal de proteína M, e na urina a proteína de Bence-Jones.
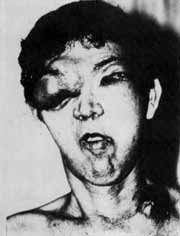
FIGURA 1 - Aspecto das lesões em pálpebra superior D. e região supraclavicular E.
Além disso é muito importante a biopsia da lesão.
O prognóstico é desfavorável, sendo que a média de sobrevida após o diagnóstico é de 1 ano e meio4.
Um diagnóstico diferencial importante é feito com o plasmocitoma9, que se trata de lesão solitária, histologicamente não diferenciável do mieloma múltiplo, de ocorrência bastante rara. Existem duas formas principais:
1- Plasmocitoma solitário ósseo.
2- Plasmocitoma solitário extra-ósseo.
Acredita-se que a modalidade óssea seja uma lesão prémieloma múltiplo'. Observa-se que 90% destas lesões ocorrem na região da cabeça e pescoço, sendo que o trato respiratório superior (fossa nasal e seios paranasais) são os pontos de predileção6, 7.
Observa-se que com a RDT há regressão completa destes tumores em grande parte dos pacientes.
Já o tratamento de escolha para o mieloma múltiplo é a quimioterapia1, 2, 4, 3. Procura-se obter leuco e/ou trombocitopenia significativas, o que costuma ser efetivo para a maioria dos pacientes e significa aumento da sobrevida.
As manifestações otorrinolaringológicas nas discrasias de células plasmáticas são raras, e podem ocorrer como3:
A) acometimento da mandíbula/maxila (lesões ósseas que se estendem para partes moles) - ocorre em 29% dos casos de mieloma múltiplo.
B) amiloidose do trato respiratório superior-ocorre em 15% dos casos.
C) acometimento de glândulas salivares-bastante raro.
D) lesões do tipo plasmocitoma solitário extramedular.
A seguir descreveremos dois casos de mieloma múltiplo, acompanhados na Divisão Clínica Otorrinolaringo16gica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, que foram diagnosticados primeiramente pelo seu acometimento na área ORL, o que é de rara ocorrência.
DESCRIÇÃO DOS CASOSCASO 1 - (Dezembro de 1982)
N.C.H., masculino, 48 anos, branco, agricultor, procedente de São Paulo.
H.P.M.A.: Abaulamentoemregiãofrontalhá6meses eproptose bilateral progressiva, acompanhados de queda da acuidade visual, parestesia em hemiface direita, além de obstrução em fossa nasal direita progressiva e epistaxes de repetição.
Referia também dores ósseas difusas.
Ao exame otorrinolaringológico observava-se abaulamento das regiões malares, exoftalmia bilateral, mais acentuada a esquerda, com edema de pálpebra superior e região ciliar direita.
Na orofaringoscopia havia tumefação em palato mole, pilares anteriores e orofaringe, recoberta por mucosa pálida. Dificuldade para fechar a boca. A rinoscopia mostrava massa de coloração vinhosa preenchendo FND. Otoscopia normal. Exame Oftalmoscópico: oftalmoparesia extrínseca bilateral, midríase bilateral. RFM (-).
FO: palidez da papila com borramento em bordas nasais.
Ao exame físico geral: emagrecido, descorado, nódulos em região sub-cutânea por todo o corpo, aumento do testículo direito. Presença de nódulo endurecido, hiperemiado e infiltrado em região supraclavicular esquerda. (Fig. 1)
Exames subsidiários:
Rx de seios da face: mostrando extensa lesão tumoral, com destruição das paredes ósseas dos seios maxilares, etmoidais e esfenoidais à direita, assim como o rebordo orbitário inferior, arco zigomático e asa do esfenóide direito. Seios esfenóide ocupado, com destruição da sela túrcica pelo crescimento tumoral.
Rx de Esqueleto: múltiplas lesões osteoliticas e rarefação óssea, disseminadas por todo o corpo. (Fig. 2)
Hemograma: anemia nomrocromica e normocítica. Não apresentava sinais de insuficiência renal.
Aumento das proteínas totais séricas, sem pico monoclonal. Foram realizadas 2 biópsias da massa que ocupava a fossa nasal e seio maxilar, que resultaram inconclusivas (tecido inflamatório crônico).
Foi então realizada uma terceira tentativa de biópsia, agora da massa supraclavicular, que resultou em mieloma plasmocítico. O caso foi considerado inoperável sendo indicada RDT higiênica por 2 semanas, associada a QT (Enduxan-1450 mg e Ziloric 100 mg de 8 em 8 horas por 17 dias). A terapêutica foi suspensa após este período pela ausência de resposta.
Evolui para óbito em cerca de 6 meses após procurar nossa serviço (2 meses após instituída a terapêutica).
CASO 2 - (Fevereiro de 1992).
J.A.J., masculino, 74 anos, negro, procedente de Varginha. Minas Gerais
H.P.M.A.: Coriza há 8 meses, congestão nasal, evoluindo 4 meses depois com epistaxes repetidas e abundantes, que necessitaram tamponamento anterior por3 vezes. Referia também cefaléia frontal em peso, hipoacusia esquerda, que melhorava com manobra de valsalva, 5 meses depois do início do quadro começou a apresentar crescimento de massa tumoaral em região de pálpebra inferior, esquerda, indolor. Acompanhando todo o quadro, houve emagrecimento de 14 Kg e febre irregular.
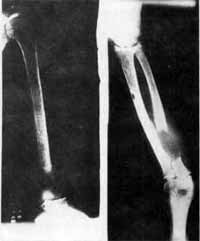
FIGURA 2 - À direita, observa-se aspecto radiológico do úmero, com lesões de rarefação e líticas. À esquerda fratura patológica de terço proximal da ulna.
Ao exame ORL: presença de massa turnoral em pálpebra inferior esquerda, próxima ao canto interno, com mais ou menos 2 cm de diâmetro, endurecida e indolor à palpação.
Otoscopia: retração discreta em membrana timpânica bilateralmente, com presença de bolhas móveis em ouvido médio Rinoscopia: D- corneto inferior discretamente hipertrofiado, sem alterações de mucosa. Desvio septal para a direita.
E- massa tumoral de coloração esbranquiçada, obstruindo toda a fossa nasal, recoberta por secreção muco-sanguinolenta. Orofaringoscopia: n.d.n.
Não apresentava outras alterações importantes ao exame físico geral. (Fig. 3)
Exames Subsidiários:
Aumento de VHS. Eletroforese de Proteínas - normal. Imunoeletroforese de Proteínas - normal. Dosagem de Cálcio Sérico - normal. Aumento discreto de Imunoglobulina Sérica. Anemia normo e normo.
Tomografia Computadorizada: processo expansivo de características tumorais em fossas nasais e cavidade nasofaringea, com lesões ósseas e extensão para seios etmoidais, esfenoidais e maxilares, predominantemente à esquerda e invasão plano medial da órbita esquerda, desviando o globo ocular ântero-lateralmente. Provável associação de Pansinusite. (Fig. 4)
Rx de crânio: aumento das fossas nasais.
Rx de esqueleto: c.cervical, lombo-sacra, ossos longos, bacia, mãos e pés: rarefação óssea difusa.
Biopsia: primeira tentativa: Hemangiopericitoma. segunda tentativa: Mieloma Plasmocítico.
DISCUSSÃOOs casos anteriormente descritos, observamos como primeira manisfetação do mieloma múltiplo o acometimento da região do nariz e seios paranasais, o que é bastante incomum. Cumpre destacar, aspecto de relevância, que é o diagnóstico de patologias sistêmicas, com acometimento na área otorrinolaringológica. Cabe muitas vezes ao especialista, o achado de alguns detalhes e que em muito irão colaborar no fechamento do diagnóstico precoce de uma série de patologias de acometimento sistêmico. Para tanto é necessário que estejamos preparados para somar dados, avaliando a anamnese, exame físico e exames subsidiários, para chegar-se à conclusão verdadeira. Por muitas vezes torna-se mais importante o raciocínio clinico, que o conhecimento detalhado da patologia, no momento do diagnóstico. As dificuldades são grandes como pode ser exemplificado no caso número 2, que foi-nos encaminhado com diagnóstico de Hemangiopericitoma. Causava-nos estranheza no entanto, ao avaliarmos ao exame físico uma tumoração que crescia rapidamente, com aspectos claros de malignidade, e o exame tomográfico que apresentava outros dados, que em nada colaboravam com o diagnóstico de um tumor benigno. Foi necessário que se repetisse o exame anatomo patológico, e que fosse feita revisão da primeira lâmina, para que se chegasse a conclusão mais acertada. Este tipo de dificuldade no exame histopatológico, também foi experimentada no caso número 1. É de extrema relevância ressaltar a importância da avaliação do material de biópsia por patologista experiente nesta área.
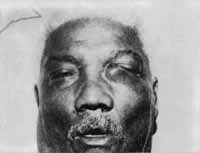
FIGURA 3 - Aspecto da lesão infiltrativa em pálpebra inferior esquerda.
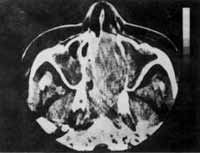
FIGURA 4 - Tomografia Computadorizada em corte axial da tumoração do caso 2 (maiores detalhes encontrados no texto).
Ambos os casos por nós apresentados, encontram-se ligeiramente fora da faixa etária de maior acometimento da neoplasia, que é ao redor da 7 década de vida2, 8. Apresentavam alterações ósseas bastante características ao Raio X de esqueleto, sendo que os demais exames eram pouco elucidativos, o que encontra-se de acordo cora a descrição da patologia5. Nos dois casos, foi instituído o tratamento preconizado pela literatura1, 2, 3, 4, que é a quimioterapia, e no caso número 1 foi também utilizada radioterapia nas lesões de face. O paciente no entanto, evoluiu rapidamente para o óbito, o que também não discorda dos dados publicados anteriormente. O outro paciente encontra-se em tratamento quimioterápico, porém por razões pessoais, procurou fazê-lo em outro serviço o que impossobilitou-nos o seguimento.
CONCLUSÃOO mieloma múltiplo é causa rara de tumoração em região de nariz e seios paranasais, mas não deve ser esquecido como diagnóstico diferencial dos tumores da região que implicam em epistaxe e têm clara evolução maligna. O pronto diagnóstico e introdução do tratamento adequado podem ter influência benéfica sobre o prognóstico.
REFERÊNCIAS BIBLIOGRÁFICAS1, ROBBINS, S.L.: Patologia Estrutural e Funcional. Editora Interamericana, Rio de Janeiro, RJ, pp. 664-667, 1986.
2. HARRISON, T.R.: Medicina Interna. Editora Guanabara Koogan S.A., Rio de Janeiro, RJ, pp. 1292-1296, 1988.
3. CRESTON, J.E.: The Otolaryngologic Manifestations of Multiple Myelorna. The Laryngoscope, 88: 1320-1331, 1978.
4. CECIL, R.L. and LOEB, R.F.: A Textbook of Medicine. W.B. Saunders Company, Philadelphia, Pa, pp. 1226-1228, 1970.
5. WINTROBE, M.M.: Clinical Hematology. Sixth Edition. Lea and Febiger, Philadelphia, Pa, pp. 304-309, 1967.
6. KAYROUZ, T.: Solitary Plasmocytoma. Journal of Surgical Oncology, 24: 46-48, 1983.
7. MEDINI, E.: Solitary Extramedullary Plasmocytoma of the Upper Respiratory and Digestive Tracts Cancer, 45: 2893-2896, 1980.
8. WILTSHAW, E.: The Natural History of Extramedullary Plasmocytoma and ita Relation to Solitary Myeloma of Bone and Myelomatosis. Medicine, 55: 217-236, 1976.
9. BATSAKIS, J.G.: Plasma Cell Tumors of the Head and Neck. Ann Otol. Rhinol. Laryngol., 92:311-313,1983.
* Médicos Residentes da Disciplina de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
** Professor Associado da Disciplina de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
*** Professor Titular da Disciplina de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
Trabalho realizado na Divisão de Clínica Otorrinolaringológica do Hospital das Clinicas da Faculdade de Medicina da Universidade de São Paulo e LIM-32.
Endereço para correspondência: Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo - Rua Dr. Enéas de Carvalho Aguiar, 255 - 6° andar - sala 6021 - CEP 05403 - São Paulo - SP - Tel.: (011) 280-0299


