INTRODUÇÃOOs melanomas primários de mucosa das vias aéreas e digestivas altas são raras, por volta de 2% de todos os melanomas. Originam-se dos melanócitos, os quais só são encontrados na camada basal da epiderme, nas membranas mucosas (cavidades naso-sinusais, orofaringe, rinofaringe, esôfago, laringe, ânus, reto, vulva, vagina), e olhos. De etiologia desconhecida, têm apresentação clínica diferente dos melanomas de pele, com comportamento mais agressivo e de pior prognóstico. Devido a sua baixa incidência, é difícil realizar estudos prospectivos, por isso tem sido apresentado como casos esparsos na maior parte das publicações científicas.
Os melanomas naso-sinusais constituem 40% dos melanomas mucosos cérvico-faciais e 4% de todos tumores malignos naso-sinusais. O tratamento de eleição e o cirúrgico sendo o mais radical possível, dependendo do seu local e extensão. Respostas favoráveis à irradiação têm sido relatadas. Apresenta taxa de recorrência de 40 a 60%, e sobrevida em 5 anos de 20-35%.
Apresentamos 2 casos de melanomas: um nasal e outro sinusal maxilar direito, comentando seu quadro clínico, anátomo-patológico e terapêutico.
CASO CLÌNICO 1Paciente de 67 anos, fem. br., natural e procedente de Salvador-BA, com história de tumoração em cavidade nasal direita há 3 meses, com acentuada obstrução nasal direita, secreção com "mau cheiro" e sangramentos nasais leves ocasionais.
Havia apresentado mesmo quadro clínico anteriormente, tendo sido submetida a 2 intervenções cirúrgicas nasais na Bahia há 6 e há 4 meses respectivamente, com rápida recorrência da sintomatologia.
Exame ORL: tumoração extensa ocupando praticamente toda cavidade nasal direita, de coloração "vinhosa-escura" e sangrante ao toque (Fig.01). Demais setores sem anormalidades.
A biópsia revelou neoplasia, e métodos imuno-histoquímicos mostraram positividade para Proteína S 100 e negatividade para antígeno de membrana epitelial (EMA), queratina e antígeno leucocitário comum, dando diagnóstico de Melanoma Maligno de Mucosa Nasal Direita.
A Tomografia Computadorizada em cortes axias (Fig. 02) e coronais (Fig. 03), evidenciou lesão ocupando a cavidade nasal direita, de densidade radiográfica não homogênea, com áreas captantes de contraste ocupando parcialmente o seio maxilar direito.
Exames pré-operatórios como hemograma completo, glicemia, TGOITGP, bilirrubinas, uréia, creatinina, radiografia de tórax, e ultrasonografia abdômino-pélvica, sem anormalidades.
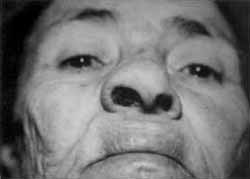
FIGURA 1 - Tumoração em cavidade nasal direita.
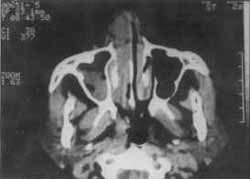
FIGURA 2 - Massa ocupando cavidade nasal direita, em corte axial.
Foi feita maxilectomia parcial direita por via de acesso sub-labial ("Degloving"), sob anestesia geral, conressecção de extensa tumoração de coloração enegrecida nasal e sinusal maxilar direita, apresentando sangramento excessivo com remoção completa da parede intersinuso-nasal direita.
O exame anátomo-patológico demosntrou tumoração neoplásica onde a maioria das células apresentava padrão epidermóide, algumas com pigmentos melânicos no citoplasma e margem de ressecção com segurança. O exame do meato médio e cabeça do corneto inferior somente apresentava processo inflamatório crônico inespecífico leve a moderado com ausência de neoplasia.
Foi indicada a realização de radioterapia.
Retornou após nove meses com nódulos subcutâneos endurecidos em região cervical, tórax e abdômen, com acolia e colúria há um mês. Ao Exame Físico - fígado palpável a 5 cm do rebordo costal direito, consistência pétrea. Icterícia importante em esclera e mucosas, com dosagem das bilirrubinas totais encontrar-se em nível muito elevado (12mg/100m1). Cavidade nasal direita sem recorrência tumoral. Foi contra-indicada a realização de quimioterapia. Após não mais possível termos notícias quanto à evolução de seu quadro terminal.
CASO CLÍNICO 2Paciente de 51 anos, masc., br., natural e procedente de São José do Rio Pardo-SP, com história de "inchaço" lento e progressivo na região malar direita há 08 meses com leve sensação dolorosa local.
Foi acompanhado por médico ORL sendo realizado exame radiológico padrão em 3 posições, apresentando somente velamento de seio maxilar direito, sem aparentes erosões ósseas. Foi submetido a punção sinusal diameátìca inferior à direita apresentando acentuada hemorragia que levou a choque hipovolêmico, quando foi a nós encaminhado.
Exame ORL: tumoração malar direita (Fig. 04), de consistência óssea, sem dolorimento à palpação, ocluindo parcialmente o assoalho da cavidade nasal direita e sulco gengivo-labial direito, onde apresentava pequena fístula.
A Tomografia Computadorizada em cortes axiais (Fig. 05) e coronais (Fig. 06), evidenciou extensa lesão expansiva do seio maxilar direito com erosão de suas paredes anterior, posterior e medial.
A endoscopia naso-sinusal maxilar direita, apresentou tumoração de aspecto polipóide, irregular, na altura do meato direito. A nível de antro maxilar notava-se secreção muco-purulenta e tumoração ocupando todo seio maxilar direito, com sangramento acentuado ao realizar-se biópsia.
O exame anátomo-patológico revelou neoplasia constituída de células ora de aspecto epitelióide, ora sarcomatóide, estas de formato alongado, providas de núcleos hipercromáticos, citoplasma indiferenciado e com algumas figuras de mitoses assimétricas. Nas pesquisas adicionais de imuno-histoquímica pela imunoperoxidase apresentou positividade pela vimentina e proteína S 100, confirmando o diagnóstico de Melanoma Mucoso de seio Maxilar Direito.
Exames subsidiários como hemorrama completo, glicemia, radiografia de tórax, bilirrubinas totais e frações sem anormalidades. Na cintilografia óssea realizada com a administração venosa de 99m-Tc-MDP (metil-difosfonato), observou-se em imagens tardias uma extensa área hipocaptante em projeção de osso maxilar direito circundada por áreas hiperconcentrantes extendendo-se pela região nasal e infra-orbitária direita, notando-se acúmulo anômalo de radiotraçador em 7° arco costal posterior esquerdo e terço distal de fêmur direito, concluindo-se por um processo infiltrativo em hemi-face direita associado a lesões osteogênicas secundárias em arco costal e fêmur.
Submetido a radioterapia com 7000 cGy, em 35 sessões apresentou moderada regressão da tumoração. Foi indicada quimioterapia, recusada pelo paciente. Após seis meses foi realizada nova cintilografia evidenciando-se apenas lesão em hemi-face e não mais em arco costal e fêmur. O paciente encontra-se em acompanhamento ambulatorial há 18 meses, sem sintomatologia e sem recorrência do quadro tumoral.
COMENTÁRIOSOs melanomas malignos são neoplasias oriundas dos melanócitos, que são encontrados na camada basal da epiderme, nas membranas mucosas e nos olhos. Os de pele têm incidência de aproximadamente 4,18/100.000 habitantes e os de mucosa, bem mais raros, com freqüência de 0,15/100.0001, sendo que a região da cabeça e pescoço é o sitio mais comum dos melanomas não mucosos21. Os mucosos têm alta incidência no Japão, com maior ocorrência em cavidade oral e são extremamente raros em negros3.
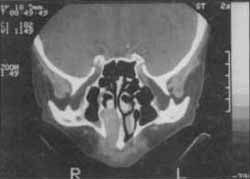
FIGURA 3 - Corte coronal.

FIGURA 4 - Tumoração malar direita.
A etiologia é desconhecida. Estudos epidemiológicos dos melanomas de pele concluíram que a radiação ultravioleta é um dos fatores primários no seu desenvolvimento além de predisposição genética e hormonais4, o que não é evidenciada nas melanomas mucosos.
Melanomas mucosos são mais freqüentes entre os 40 e 60 anos, havendo uma ligeira preponderância no sexo masculino5. A localização mais freqüente no trato aerodigestivo superior é a cavidade nasal, seguida pela cavidade oral, seios paranasais e menos comum laringe e esôfago. Na cavidade oral ocorre geralmente sobre o palato e gengiva alveolar. Como apresenta-se através de sintomas inespecífico, geralmente tem diagnóstico tardio.
Devido às suas grandes dimensões, já na primeira avaliação, ao exame físico, há dificuldade em concluir-se qual o local inicial do acometimento tumoral nasal, por isso consideram-se como sítios mais comuns a porção anterior do septo nasal e os terços posteriores dos cornetos médio e inferior. Sintomas e sinais mais comuns são obstrução nasal, epistaxe e presença demassatumoral, como em nosso caso de acometimento nasal. Raramente pode iniciar no etmóide ou no assoalho da fossa nasal7. Na cavidade oral a ulceração e o sangramento são os sinais mais freqüentes. Toda pigmentação oral encontrada deve ser submetida a uma biópsia excisional o mais rapidamente possível, pois de 0,5 a 30% de todos melanomas de mucosa oral são precedidos de uma hiperpigmentação por meses ou anos3.
A visão macroscópica da tumoração nasal varia de uma massa polipóide, pediculada ou séssil a uma massa necrótica que sangra facilmente ao toque8. Tem coloração em geral escurecida, azulada ou arroxeada, e consistência firme. Em alguns casos ocorre somente como um espessamento submucoso.
O melanoma de pele freqüentemente metastatiza, acometendo virtualmente qualquer órgão ou sistema do corpo, sendo que raramente apresenta metástase para as membranas mucosas da cabeça e pescoço. O diagnóstico de melanoma primária demucosa, é feito por exclusão, após rigorosa avaliação de todo corpo a fim de descartar melanoma de pele oculto, melanoma ocular ou história de excisões de tumorações de pele pregressas.
Não é praticável o conceito de biópsia excisional nos melanomas mucosos, como nos da pele, devido a suas grandes dimensões. No caso de suspeitas de melanomas, os espécimes de mucosa devem ser enviados frescos ao patologista, para permitirem a aplicação de técnicas adicionais, como as imunohistoquímicas e de eletromicroscopia.
As metástases ganglionares não são comuns no curso de evolução dos melanomas mucosos, em torno de 12 a 30% dos casos, e estão geralmente ausentes no momento do diagnóstico. Já as metástases a distância são mais comuns, acometendo por ordem de freqüência os pulmões, ossos, cérebro, fígado e a pele, sendo que estas podem vir a ocorrer após muitos anos do tumor original8.
O esvaziamento cervical no controle da doença regional subclínica ainda não está padronizado. Como os gânglios linfáticos regionais não parecem afetar a sobrevida, a dissecção do pescoço Np não é indicado9.
A evolução tumoral é imprevisível, sendo que as recorrências locais predominam, ocorrendo em geral nos três primeiros anos. Alguns melanomas são evolução muito rápida, enquanto outros são menos ativos, podendo recidivar localmente ou à distância ao longo de muitos anos. O paciente deve ser acompanhado vida, por se tratar de uma doença com risco de recurrência local e à distância.
O seu diagnóstico histológico é difícil, devido à raridade deste tumor e ao aspecto inespecífico dos tecidos, confundindo freqüentemente com as anaplásicasl Tem diagnóstico diferencial amplo, com adenocarcinoma, fibrosarcoma, neurosarcoma, carcinoma anaplásico, angiosarcoma, linfoma, abdomiosarcoma, sarcoma neurogênico, neuroblastoma olfativo e tumores metastáticos5, 8. Utiliza-se das colorações clássicas na procura dos pigmentos melanocitários, como a Prata de Fontana e o Azul da Prussia, que apresentam 75% de positividade. Muitas vezes é necessário utilizar modernas técnicas de imunohistoquímica, através dos marcadores tumorais para fazer-se o diagnóstico definitivo. Dentre estes os mais utilizados são o da proteína S 100, anticorpo HMB 45 e os antígenos de proliferação. Há vários outros como a ceratina, vimentina, desmina. Ultimamente considera-se que o HMB 45, que é dirigido contra uma proteína citoplasmática das células tumorais melânicas, apresenta uma reação positiva em 97% dos casos de melanomas, devendo associar-se com a pesquisa da anti-synaptophysina, a qual é estritamente específica dos neuroblastomas. Considera-se a associação destes dois novos anticorpos monoclonais a mais indicada para orientação diagnóstico, por sua rapidez, especificidade e seu custos8, 10. Nos casos de dúvidas pode-se recorrer a pesquisa dos pré-melanossomas e melanosso mas através da microscopia eletrônica.
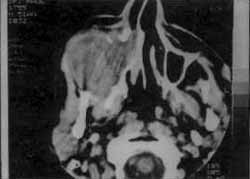
FIGURA 5 - Lesão expansiva maxilar direita, em corte axial.
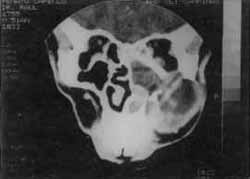
FIGURA 6 - Corte coronal.
Os critérios para estadiamento tumoral de Clark e Breslow utilizados nos melanomas de pele não são aplicáveis nos mucosos, porém podem ser classificados em estágios segundo U.S. National Institutes of Health como: Estádio I - melanoma primário localizado; Estádio Ia - recorrência localizada; Estádio H - metástases aos gânglios linfáticos regionais; Estádio IH - melanoma disseminados11, 12.
O tratamento dos melanomas naso-sinusais tem sido determinado pela grande experiência adquirida dos melanomas de pele, compreendendo a cirurgia, a radio a quimio e a imunoterapia.
As indicações dependerão da localização do tumor, do seu estágio de evolução e do estado geral do paciente.
A cirurgia é o tratamento recomendado. A relativa baixa incidência de metástases regionais cervicais favorece uma terapêutica agressiva no local da tumoração primária, em que o tipo de procedimento cirúrgico irá depender do local e da sua extensão. Deve-se levar em conta que nos casos dos melanomas naso-sinusais muitas vezes dependendo da extensão da neoplasia uma cirurgia radical não é possível, principalmente porque os melanomas são considerados tumores que infiltram-se pela mucosa. Caso a parede lateral encontre-se acometida, esta deve ser removida amplamente, assim como no caso do septo nasal, que deve ser retirado totalmente. As vias de acesso cirúrgico devem variar segundo as dimensões da patologia e seu local de acometimento, podendo ser via sub-labial ("Degloving" ), rinotomia lateral (paralatero-nasal), via mais ampla como a Weber-Fergusson ampliada em tumores muito extensos. Também nos casos em que a tumoração acometa o teto da cavidade nasal junto com placa cribiforme, esta deve ser amplamente ressecada através de técnicas neurocirúrgicas associadas13, 15. A estratégia terapêutica leva em conta a possibilidade de uma longa remissão sintomatológica após a conduta cirúrgica. No caso de recorrências, a escolha da via de acesso e o tipo de exérese cirúrgica como um meio paliativo dependerá do local da recorrência, do possível efeito mutilante da limpeza cirúrgica e da expectativa de sobrevida do paciente.
Apesar de ser controversa sua eficácia, a radioterapia possibilita bons resultados tanto em associações radio- cirúrgicas quanto sozinhas, em casos de pacientes que apresentem contra-indicações, como os de idade muito avançada, tumores muito extensos onde não é possível realizar uma exérese carcinológica ou naqueles que vierem a recusar a terapêutica cirúrgica, como ocorreu em nosso caso de acometimento sinusal maxilar. Desde que demonstrou-se que a radio- resistência dos melanomas era devido a uma capacidade anormal das células melânicas de reparar as lesões sub-letais causadas pelas radiações, tem-se modificado os programas de radioterapias, aumentando-se a dose por sessão (600 cGy), semmodificar a dose total administrada, que varia de 6000 a7000 cGy8. Pode-se associar o efeito potencializados da hipertemia com a radioterapia, principalmente em casos que o volume tumoral é muito importante, onde esta associação permitirá aumentar a destruição das células neoplásicas sem lesar as sadias dos tecidos vizinhos16.
Várias associações de quimioterápicos têm sido utilizadas no tratamento de melanomas disseminados ou metatáticos, porém com pobres resultados. Entretanto a utilização recente do DTIC parece ter levado a remissões temporárias da doença13.
Em casos de recorrência no local primário, uma grande variedade de modalidades terapêuticas, tanto só quanto combinadas, podem ser úteis, onde além da radioterapia associada com hipertemia pode ser tentada criocirurgia ou laser de CO2. A terapia pela fotocoagulação com a hematoporfrina apesar de ser ainda usada a nível experimental, deve ser levada em consideração pelos excelentes resultados obtidos em casos de melanomas intraoculares17. O melanoma é uma das neoplasias malignas humanas em que o interferon demonstrou ter uma atividade antitumoral e onde o tratamento combinado com a cimetidina demonstrou ter uma ação inibidora dos linfócitos T supressor e ativação das células "Killers" mais eficaz que em seu uso individual. A imunoterapia não demonstrou uma real eficácia, contrário ao que é observado com os melanomas cutâneos em que se utiliza uma imunoterapia inespecífica com o BCG. Recentemente têm sido relatados resultados encorajoradores da imunoterapia com a utilização dos anticorpos monoclonais dirigidos contra um antígeno de superfície das células melânicas, como o IgG 3, levando a regressões tumorais5, 8.
Os melanomas mucosos naso-sinusais apresentam um mau prognóstico. Têm sobrevida aos 5 anos de 20 a 30%, e mesmo os pacientes que encontram-se vivos e pareçam clinicamente livres da patologia, não significa estarem curados, tendo de serem acompanhados pelo resto de suas vidas, pois apresentam alta taxa de recorrência tumoral, estimada entre 40 a 60% dos casos, mesmo após muitos anos do diagnóstico inicial. As diferenças histológicas dos melanomas de pele, como incidência de mitoses e angio-invasividade, têm sido apontados como razões para o mau prognóstico dos melanomas mucosos. A profundidade da invasão em milímetros tem demonstrado se um dos fatores mais importantes no prognóstico dos melanomas de pele e como maioria dos melanomas mucosos são extensos e espessos ao tempo de seu diagnóstico, não é de surprender seu pior prognóstico, além de acometerem em geral pacientes de idade mais avançada, que apresentam sistemas imunológicos menos eficientes12.
CONCLUSÃOOs melanomas mucosos naso-sinusais são neoplasias raras de mau prognóstico. A melhora da sobrevida implica em um diagnóstico o mais precoce e uma exérese cirúrgica inicial amais ampla possível. Têm evolução a longo prazo imprevisível. A maior causa de falha no tratamento são as recidivas locais, e também ocorrem com relativa freqüência metástases à distância.
O melhor conhecimento dos fatores prognósticos e notadamente da espessura tumoral, permitirão talvez uma melhora na estratégia terapêutica permitindo algumas associações clínico-cirúrgicas agressivas em alguns casos e outras beneficiando-se somente da conduta cirúrgica isolada. Se a cirurgia é considerada como a conduta mais importante, a radioterapia, sobretudo coadjuvante, deverá ter suas indicações cada vez mais freqüentes. Deve-se sempre levar em conta que uma série de atitudes terapêuticas que visem uma redução do volume tumoral, podem ser compatíveis com sobrevidas longas, melhorando a qualidade de vida, sem levar no entanto a sua real cura.
REFERÊNCIAS BIBLIOGRÁFICAS1. IVERSEN, K.; ROBINS, R.E.: Mucosal Malignant Melanomas. The American Journal of Surgery, 139: 660-664, 1980.
2. MACHT, S.D.: Currents Concepts in Melanoma. Otoryngologic Clinics of North America, 15, 1: 241-250, 1982.
3. BLATCHFORD, S.J.; KOOPMAN, C.F.; COUTHARD, S.W.: Mucosal Melanoma of the Head and Neck. Laryngoscope, 96: 929-934, 1986.
4. FISCHER, S.R.: Cutaneous Malignant Melanoma of the Head and Neck. Laryngoscope, 99: 822-836, 1989.
5. SNOW, GR; VAN DER WAAL, L: Mucosal Melanoma of the Head and Neck. Otolaryngologic Clinics of North America, 19,3: 537-547, 1986.
6. RAFFOUL, KR.; COPPO, S.G.: Su un caso di Melanoma Primitivo delle Fosse Nasali. Otolaringologia, 40,3: 229-232, 1990.
7. STOLL, D.; BOUDARD, P.H; DEMINIÈRE, C.: Mélanome malin primitif des muquesues O.R.L. - Etude à propos de 5 cas.Reme de Iaryngologie, 110,2: 229-231, 1989.
8. VINEL, V; DEHESDIN, D; MARIE, J.P.: M8lanomes des fosses nasales et des sinus, à propos d'une série de 7 cas. Revue e Laryngologie, 11,1:61-64,1990.
9. STERN, S.J.; GUILLAMONDEGUI, O.M.: Mucosal Melanome of the Head and Neck. Head & Neck, Jan/Feb.: 22-27, 1991.
10. MANÉ, J.; STOLL, D; DELAUNAY, M.M.; TRAISSAC, L.: Mélanome des Muqueses O.R.L. Révue de Laryngologie, 113,3:179-183,1992.
11. MCKINNON, J.G; KOKAL, W.A; NEIFELD, J.P; KAY, S.: Natural History and Treatment of Mucosal Melanoma. Journal of Surgical Oncology, 41: 222-225, 1989.
12. HOYT, D.J; JORDAN, T; FISCHER, S.R.: Mucosal Melanoma of the head and neck. Arch Otolaryngol Head Neck Surg,115:1096-1099,1989.
13. ROMANET, P.H; MORIZOT, B.; BOUILLY, C.H; RATTIN, C.H.; COSMIDIS, A.: Le Mélanome Malin Primitif des Fosses Nasales. Joumal Français D'Oto-Rhino-Laryngologie, 39,1: 51-53, 1990.
14. BIZON, J.G; NEWMAN, R.H.: Metastatic Melanoma to the Ethmoid Sinus. Arch Otolaryngol Head Neck Surg, 112: 664-667, 1986.
15. HARRIES, M.L.L.: Melanoma Metastic to the Head and Neck. The Journal of Laryngology and Otology, 102: 842-844, 1988.
16. KM, J.H.; HAHN, E.W; AHMED, S.A.: Combation Hyperthermia and Radiation Therapy for Malignant Melanoma, Caber, 50: 478-482, 1982.
17. TSE, D.T.; DUTTON, J.J; WEIGST, T.A. ET AL.: Hematoporphyrin Photoradition Therapy for Intaocular and Orbital Malignant Melanoma. Arch Ophthabnol, 102: 833-838, 1984.
* Professor Assistente Voluntário da Disciplina de ORL do Depto. de OFT/ORL da FCM da Universidade Estadual de Campinas UNICAMP e Médico ORL do Instituto Penedo Burrier Campinas-SP.
** Médica Residente da Disciplina de ORL do Depto. de OFT/ORL da FCM da Universidade Estadual de Campinas - UNICAMP, Campinas-SP.
*** Chefe da Disciplina de ORL do Depto. de OFT/ORL da FCM da Universidade Estadual de Campinas - UNICAMP e Médico ORL do Instituto Penido Burnier - Campinas -SP.
Trabalho Apresentado como Tema Livre no XXXI Congresso Brasileiro de Otorrinolaringologia, realizado de 15 a 20 de agasto de 1992 em São Paulo - SP.
Endereço dos Autores: Clínica de Otorrinolaringologia do Instituto Penido Burnier - Av. Andrade Neves, 611 - CEP 13013-161- Campinas - SP Fone: (0192) 2.1027 - FAX: (0192) 33.1265.


