INTRODUÇÃOO bloqueio anestésico da Fossa Ptérigo-Maxilar tem indicações muito precisas em alguns atos odontológicos, nevralgias do 2° ramo do trigêmeo, cirurgias de seio maxilar e da maxila, devendo ser associado à infiltração anestésica conjunta do nervo nasociliar para cirurgias nasais, sendo fundamental o conhecimento anátomo-fisiológico preciso da região, para obtermos uma maximização dos resultados.
ANATOMIA
A Fossa Ptérigo-Maxilar (FPM) ou ptérigo-palatina encontra-se profundamente na região póstero-lateral da face, no espaço formado entre a tuberosidade maxilar superior e a face anterior da apófise pterigóide ¹'².
Seu formato pode ser comparado ao de uma pirâmide quadrangular invertida, tendo como base a base do crânio e como ápice o ângulo formado pela união da apófise pterigóide com a tuberosidade maxilar. Suas quatro paredes se distinguem em (Figura 1):
- anterior: tuberosidade maxilar;
- posterior: face interna da apófise pterigóide;
- medial: face externa da lâmina vertical do osso palatino;
- lateral: abertura que comunica a Fossa Ptérigo-Maxilar e a fossa zigomática².
Há um grande número de forames, fendas e canais que desembocam na Fossa Ptérigo-Maxilar, a saber:
* Na parede posterior, em sentido crânio-caudal:
Forame redondo maior do esfenóide, dá passagem ao nervo maxilar, exclusivamente sensitivo.
Canal vidiano, dá passagem à artéria e nervo vidiano (parassimpático).
Canal Ptérigo-palatino, que dá passagem ao nervo e artéria ptérigo-palatina ¹'².
* Na parede anterior:
Fenda esfeno-maxilar, situada no ângulo de união com a base craniana, comunica a Fossa Ptérigo-Maxilar com a cavidade orbitária, sendo obliterada por um tabique de tecido conjuntivo.
Canal ou Fissura infra-orbitária, caudalmente, que comunica a Fossa Ptérigo-Maxilar com a superfície anterior da face, através do foram e infra-orbitário, via de acesso do nervo infra-orbitário à órbita 1-2-3.
* Na parede medial:
Forame esfenopalatino, situa-se na região mais elevada, onde o corpo dos esfenóides se apoia sobre o osso palatino, estabelecendo ampla comunicação da Fossa Ptérigo-Maxilar com a fossa nasal.
* No ápice da Fossa Ptérigo-Maxilar:
Condutos Palatinos - posterior e acessórios, que dão passagem aos nervos palatinos anterior, médio e posterior ¹ ² ³.
O nervo maxilar é o segundo ramo do trigêmeo, que provém do gânglio de Gasser e tem seu trajeto na base da Fossa Ptérigo-Maxilar, onde dá origem a vários ramos:
a) nervo orbitário: entra na órbita via fissura orbitária inferior, dirigindo-se para diante pela parede lateral da órbita até perfurar o osso zigomático e prover enervação para região cutânea anterior da têmpora e canto externo do olho. Inerva a mucosa das células etmoidais e os seios esfenoidais.
b) ramos nasais posteriores: são vários filetes que penetram na cavidade nasal pelo forame esfenopalatino, aí formando o nervo nasal posterior, que se dirige à mucosa dos cornetos nasais superiores e médios, alguns filetes atravessam pequenos orifícios da lâmina vertical do palatino, inervando a mucosa inferior, constituindo assim ramos nasais posteriores septais, que se distribuem também pelo nasofaringe, face inferior do corpo do esfenóide, porção subseptal e região anterior do palato duro.
c) nervos palatinos: anterior, médio e posterior, essencialmente sensitivos, que atravessam o gânglio esfenopalatino (ou ptérigo-palatino) sem interrupção, distribuindo-se pelos palatos duro, mole e amígdalas palatinas.
d) nervo alveolar póstero-superior: juntamente com os nervos alveolares médio e ântero-superiores (ramo do nervo infra-orbitário), formam o plexo dentário superior, suprindo o seio maxilar, região cutânea malar, dentes e gengivas.
e) nervo infra-orbitário: sai pelo forame infra-orbitário e se divide em três ramos:
1) ramo para a pálpebra inferior, que inerva a conjutiva e a pele da pálpebra inferior, juntando-se aos nervos facial e zigomatico facial próximo ao ângulo lateral do olho.
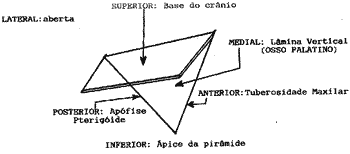
Figura 1. Esquema da Fossa Ptérigo-Maxilar Direita.
2) ramo nasal lateral, que inerva a pele lateral do nariz e a parte móvel do septo nasal, juntando-se ao ramo nasal externo do nervo etmoidal anterior.
3) ramo para o lábio superior, que inerva a porção anterior da pele da face, pele do lábio superior, mucosa da boca e glândulas labiais. Junta-se aos ramos do nervo facial, formando o plexo infra-orbitário.
OBS.: O nervo infra-orbitário, a 2 cm antes do forame infra-orbitário, emite o nervo alveolar superior anterior, que passa pelo interior do antro maxilar, em sua parede anterior, contribuindo com os nervos alveolares superiores mediano e posterior na formação do plexo alveolar superior, sensitivo para os incisivos e caninos 2,3,4,5,6,7,8.
O gânglio esfenopalatino, parassimpático, situa-se lateralmente ao forame esfenopalatino, logo abaixo do nervo maxilar, à frente do canal pterigóide e atrás do corneto nasal médio. Tem como principal via aferente o nervo vidiano, que é formado pela anastomose dos nervos petroso maior (ramo do nervo intermédio de Wrisberg, que possui fibras pré-ganglionares parassimpáticas, que fazem sinapse no gânglio com fibras pós-ganglionares, as quais se distribuem pelos ramos eferentes do gânglio) e o nervo petroso profundo, que possui fibras pós-ganglionares, vindas do plexo carotídeo, simpático. As fibras atravessam o gânglio sem interrupção, distribuindo-se nos ramos eferentes do gânglio 2,5,6,7,8. Portanto, os ramos eferentes do gânglio esfenopalatino, possuem fibras aferentes somáticas gerais e eferentes vicerais gerais.
A artéria maxilar interna, ramo da carótida externa, é subjacentes ao gânglio e fornece vários ramos na Fossa Ptérigo-Maxilar: vidiana, palatina descendente, esfenopalatina (antiga ptérigo-palatina) e artéria suborbitária. Toda região entre nervos e vasos é preenchida por tecido adiposo².
O nervo nasociliar (um dos três ramos do nervo oftálmico do trigêmeo), é inteiramente sensitivo - após passar a fenda orbitária superior, cruza o nervo óptico buscando a parede medial da órbita e fornece vários ramos, entre eles:
a) nervo etmoidal posterior - encontra-se na parede interna da órbita antes de penetrar no forame etmoidal posterior e inerva a mucosa das células etmoidais posteriores e seio esfenoidal.
b) nervo etmoidal anterior - situa-se na parede interna da órbita, passa pelo forame ou canal etmoidal anterior, penetra na cavidade craniana e após correr sobre a superfície superior da lâmina cribiforme do osso etmóide, desce para a cavidade nasal, dando origem aos dois ramos nasais internos: um medial, que inerva a mucosa da porção anterior do septo nasal e outro lateral, para a parte anterior da parede lateral da cavidade nasal, e que finalmente emerge com o nome de nervo nasal externo, ao nível do bordo inferior do osso nasal, inervando a pele de parte da asa nasal, ápice e vestíbulo do nariz 9. Há uma ligação entre o gânglio ciliar, simpático e o nervo nasocilair, mas sua principal função é sensitivas.
c) nervo infratroclear - origina-se próximo do forame etmoidal anterior, caminha pela parede medial da órbita e próximo da tróclea recebe um filamento do nervo supratroclear. Sai então da órbita, emitindo ramos para o canto interno do olho. O nervo infratroclear inerva parte da pele das pálpebras (canto interno) e da porção lateral do nariz acima do ângulo medial do olho, a conjuntiva, saco e carúncula lacrimais.
d) nervos ciliares longos- são em número de dois ou três, originam-se do nervo nasociliar quando este cruza o nervo ótico. Acompanham os nervos ciliares curtos desde o gânglio ciliar, penetram a esclera, próximo à entrada do nervo ótico e seguem adiante, entre a esclera e a coróide. Geralmente contém fibras simpáticas para o dilatador do pupila. Os nervos ciliares longos dão inervação ao corpo ciliar, íris e córnea e emitem ramos sensitivos ao gânglio ciliar.
FISIOLOGIAA marcaína, ou cloridrato de bupivacaína é um anestésico local sintético, do tipo amida. Como principal mecanismo de ação, este anestésico combina-se com receptores específicos, dentro dos canais de sódio, causando um bloqueio reversível, principalmente à passagem de ion sódio ¹°.
Com o bloqueio, ocorre um aumento do limiar que desencadeia a despolarização e com isso há o impedimento da condução do impulso nervoso, enquanto o anestésico estiver presente. Sendo a face interna da membrana o local de ação do anestésico, ele deve ultrapassar todas as estruturas que envolvem o sítio de ação. Agem na sinapse, impedindo a liberação de aeetilcolina ¹°.
O uso de adrenalina visa prolongar o tempo de permanência do anestésico em contato com a fibra, permitindo também que haja uma metabolização adequada pelo fígado, evitando assim efeitos tóxicos sistêmicos ¹².
A submucosa da cavidade nasal está constituída de ricos plexos venosos, seus vasos são controlados pelo sistema simpático e parassimpático. O simpático é vasoconstritor, diminuindo o fluxo sangüíneo para a região, enquanto o parassimpático provoca vasodilatação 6,12,13.
MATERIAL E MÉTODOForam utilizados crânio e cabeça de cadáveres para o estudo direcionado da técnica de introdução da agulha de ráqui na fossa Ptérigo-Maxilar e de agulha pequena de fino calibre na região do nervo nasociliar, visando à infiltração do anestésico bupivacaína com vasoconstritor.
A técnica de infiltração utilizada se faz pela via suprazigomátíca. O ponto da punção localiza-se entre o arco zigomático e o bordo lateral da órbita, em contato com o próprio osso zigomático.
Uma agulha de ráqui-anestesia é introduzida neste ponto, com inclinação levemente descendente. O contato com a face lateral do processo pterigóide é obtido a 4 ou 5 centímetros de profundidade, quando a agulha é recuada e reintroduzida um pouco mais anteriormente, até que não se faça mais contato com o osso, com 5 centímetros ou mais de profundidade. Então a agulha se encontra na Fossa Ptérigo-Maxilar, onde são injetados 2 a 4 ml de solução anestésica de bupivacaína a 0,5% com vasoconstritor (comercialmente Marcaína) de cada lado.
Para a realização de uma anestesia adequada da região, há necessidade do bloqueio combinado do nervo nasociliar, uma vez que os territórios de inervação são complementares.
A técnica anestésica consiste na introdução de uma agulha em um ponto aproximadamente 4 mm acima do canto interno da órbita, a introdução da agulha se faz junto à parede interna da órbita à uma profundidade aproximada de 2 centímetros, injetando-se 0,2 a 1 ml (em média 0,5 ml) de solução anestésica de bupivacaína com vasoconstritor de cada lado 9.
Não são efetuados novos bloqueios no transcorrer do ato operatório ou no pós-operatório.
RESULTADOSOs resultados obtidos com as infiltrações anestésicas da Fossa Ptérigo-Maxilar e da região do nervo nasociliar são teoricamente somatórias. Obtemos desta forma:
a) uma analgesia cutânea da pálpebra inferior, região geniana, asa nasal, lábio superior, região malar e parte da região temporal (figura 1), bem como de estruturas profundas - seio maxilar, porção póstero - inferior da mucosa da fossa nasal, dentes superiores e gengivas, palatos duro e mole, naso faringe, amígdalas palatinas e células etmoidais posteriores.
b) uma analgesia conjunta da pirâmide nasal (exceto as asas nasais) e do canto interno das órbitas, obtida pelo bloqueio do nervo nasociliar (figura 2).
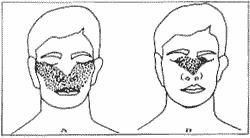
Figura 2. Área de analgesia obtida pela infiltração anestésica bilateral dos Gânglios Ptérigo-Palatinos (A) e pela infiltração anestésica bilateral dos nervos nasociliares (B).
Ao anestesiar o gânglio ptérigo-palatino, há um bloqueio predominante do Sistema Parassimpático em relação a Simpático, com vasoconstrição relativa, porque o Sistema Parassimpático é mais acessível ao anestésico que o Simpático devido à quantidade de mielina.
O anestésico não tem seletividade, mas no local, o parassimpático faz sinapse, deixando uma área desmielinizada maior que o simpático.
A substância vasodilatadora mais importante é a acetilcolina, neurotransmissor presente em fibras pré-ganglionares e, especialmente, nas fibras pós-ganglionares do Sistema Parassimpático. As fibras pós-ganglionares do Sistema Simpático são adrenérgicas, vasoconstritoras 6.
A acetilcolina produzida nas terminações nervosas parassimpáticas da m ucosa nasal é um vasodilatador tão potente e sua influência tão dominante, que em condições normais ela é destruída em 30 milésimos de segundo pela acetilcolinesterase. O equilíbrio entre a produção de acetilcolina e a destruição por suas enzimas é o que determina o grau de extensão da reação vasomotora 6.
Estas infiltrações anestésicas são úteis por ocasião de alguns atos odontológicos, nevralgias do trigêmeo e cirurgias em áreas nasossinusal ou da maxila. Estão contra-indicadas em infecções loco-regionais ou hipersensibilidade ao anestésico utilizado.
Entre as complicações, são citados os hematomas por punção da artéria maxilar (até 18%), neurite maxilar (por punção do nervo ou injeção), exoftalmia e edema palpebral transitórios ³.
CONCLUSÃOEm decorrência da inibição do sistema produtor de acetilcolina, obtém-se uma redução na vasodilatação, com consequente menor quantidade de sangue represado na submucosa nasal e menor sangramento em cirurgias destas regiões. Indivíduos submetidos a anestesia geral superficial sem bloqueio apresentam hipertensão arterial, por liberação de catecolaminas, dificultando a cirurgia, em virtude de excessivo sangramento.
Além da diminuição do sangramento obtém-se, adicionalmente, uma anestesia regional adequada, evitando estímulos dolorosos, que provocam liberação de catecolaminas e alterações hemodinâmicas, permitindo ainda a realização das cirurgias com planos anestésicos gerais mais superficiais e portanto mais seguros, bem como um pós-operatório menos doloroso, por proporcionar uma analgesia prolongada de cerca de 6 horas, um despertar mais tranqüilo, num pós-operatório incomparável com os métodos convencionais sem bloqueio da Fossa Ptérigo-Maxilar.
REFERÊNCIA BIBLIOGRÁFICA1. GARDNER, E.; GRAY, D. J.; O'RAHILLY, R. - Anatomia -Estudo Regional do Corpo Humano, 4ª ed., Rio de Janeiro, Ed. Guanabara Koogan S. A., p. 551, 659-660, 1978.
2. TESTUT, L.; LATARJET, A. - Tratado de Anatomia Humana. Barcelona, Salvat Editora, 1975. Tomo I, P. 277 - 280, Tomo II, p. 100 - 107.
3. VIEIRA, J. L.; PEREIRA, A. M. S. A. - Bloqueio do Nervo Maxilar. Atlas de Técnicas de Bloqueios Regionais. Revista Brasileira de Anestesiologia, 38 (8): p. 15 - 18, 1988.
4. CANGIANI, L. M. - O Nervo Trigêmeo. Atlas de Técnica de Bloqueios Regionais. Revista Brasileira deAnestesiologia, 38 (8): 4 - 7, 1988.
5. ERHART, E. A. - Neuranatomia. 4ª ed., São Paulo, Livraria Atheneu, p. 146 - 149, 1972.
6. LOPES FILHO, O.; CAMPOS, C. A. H. - Tratado de Otorrinolaringologia. 1ª ed., São Paulo, Editora Roca Ltda, p/ 242 - 244, 247 - 249, 1994.
7. MACHADO, A. B. N. - Neuranatomia Funcional. São Paulo, Livraria Athenu, p. 101, 108 - 110, 118, 1988.
8. SPALTEHOLZ, W. Atlas de Anatomia Humana. 3ª ed., Barcelona, Editora Labor S/A, Tomo I, p. 75; Tomo III, p. 827 -832, 1967.
9. FERREIRA, M. A. - Bloqueio do Nervo Nasociliar. Atlas de Técnica de Bloqueios Regionais. Revista Brasileira de Anestesiologia, 38 (8): p. 12 - 13, 1988.
10. GOODMAN, L. S.; GILMAN, A. -As Bases Farmacológicas da Terapêutica. 6ª ed., Rio de Janeiro, Editora Guanabara Koogan, p. 188 - 205, 1987.
11. SNOW, J. C. - Manual de Anestesia. 2ª ed., Rio de Janeiro, Editora Médico e Científica Ltda, p. 121 - 126, 1982.
12. GUYTON, A. C. - Tratado de Fisiologia. 7ª ed., Rio de Janeiro, Editora Guanabara Koogan, S. A., p. 547 - 548, 1989.
13. HUNGRIA, H. - Otorrinolaringologia. 6ª ed., Rio de Janeiro, Editora Guanabara Koogan S.A., p. 08 - 10, 72, 1991.
* Professores Assistentes de Otorrinolaringologia da Faculdade de Medicina de Jundiaí - SP.
** Professores Assistentes de Anestesiologia da Faculdade de Medicina de Jundiaí - SP.
*** Professor Titular da Disciplina de Otorrinolaringologia da Faculdade de Medicina de Jundiaí - SP.
**** Acadêmico de 6° ano e Monitor da Disciplina de Otorrinolaringologia da Faculdade de Medicina de Jundiaí - SP.
Instituição: Faculdade de Medicina de Jundiaí - SP. Serviço de Otorrinolaringologia.
Rua Francisco Teles, 250 - Bairro Vila Arens - Jundiaí - SP - CEP 13202-550Fane (011) 737.1095.
Endereço do Autor: Rua do Retiro, 424 - 5° andar - conj. 53154 - Bairro Anhangabaú - Jundiaí - SP. CEP 13209-000 Fone (011) 434.1697.
Artigo recebido em 27 de julho de 1994.
Artigo aceito em 28 de setembro de 1994.


