A primeira descrição de um caso de herpes zoster associado com paralisia facial foi feita por Tryde, em 1872. Koerner (1904) escolheu o termo - herpes oticus - para designar o síndrome caracterizado por erupção vesiculosa da pele do pavilhão auricular, paralisia facial e distúrbios do ouvido interno.
Os termos herpes zoster ótico e síndrome de Ramsay Hunt são sinônimos desde que o neurologista J. Ramsay Hunt, em 1907, descreveu uma ganglionite do gânglio geniculado, com comprometimento do VII e VIII pares craneanos. Hunt dividiu o síndrome em 3 sub-grupos clínicos:
1) Herpes auricularis simples que se manifesta clinicamente como um acesso gripal após curto período prodromico de mau estar geral, fadiga, inapetência, podendo ocorrer febre de até 399 C. Aparece otalgia intensa, unilateral, paroxística, no fundo do conduto auditivo externo que se irradia para a região têmporo parietal, occiptal, faringe e língua. No 39 ou 49 dia geralmente, aparecem as vesículas que atingem a concha, tragus, parte do lóbulo, antihelix, conduto auditivo externo e tímpano. São vesículas pequenas de conteúdo seroso que posteriormente se rompem formando crostas. Observa-se, usualmente infartamento ganglionar pré auricular;
2)- Herpes auricularis com parallsia facial - em que ao quadro anterior associa-se paralisia facial periférica, homolateral, que costuma aparecer entre o 59 e 159 dia de evolução podendo, no entanto, precedê-la: Pode haver hipolacrimejamento e alteração do gosto. A paralisia costuma ser temporária podendo, no entanto ser permanente ou deixar sequelas;
3) Herpes auricularis com paralisia facial e distúrbios do acústico - em que ao quadro anterior se associa uma alteração parcial ou total do VIII par, a qual pode coincidir com a erupção cutânea ou vir após 3 ou 4 dias. Aparece uma hipoacusia de percepção, apresentando geralmente sinais de lesão coclear (diplacusia, recrutamento). As tonturas podem ser rotatórias, acompanhadas ou não de náuseas e vômitos. Aparece nistagmo espontâneo que bate para o lado são. Enquanto a hipoacusia pode ser permanente, os distúrbios vestibulares geralmente evoluem para a compensação.
ANATOMIA
Segundo Hunt, citado por Crabtree (1968), a infecção herpética do glânglio geniculado causaria o aparecimento de erupção na área correspondente à inervada pela parte sensitiva do facial. O quadro neurológico do nervo facial seria dado pela pressão do glânglio inflamado ou pela extensão direta do processo inflamatório ao longo do nervo e de seus envoltórios. O quadro do nervo acústico seria explicado pela infecção simultânea do glânglio e do ouvido interno ou por extensão do processo inflamatório originado no nervo facial. Quando o herpes aparece numa área inervada pelo trigêmio ou nervos cervicais associado com paralisia facial ou sintomas vestibulares significa comprometimento simultâneo de vários gânglios.
ETIOLOGIA
O agente etiológico do herpes zoster é um DIA vírus que ao microscópio eletrônico é índistinguïvel do vírus da varicela (chicken pox). Também são idênticos os testes de fixação de complemento, neutralização e imunofluorescência. (Nagler & Rake, 1948 e Almeida et al., 1962, citados por Payten & Dawes (1972). Segundo Payten & Dawes (1972), há várias evidências clínicas que comprovam a relação varcela-zoster. Crianças inoculadas com o líquido das vesículas desenvolvem a varicela, sendo capazes de transmití-la a outras crianças suscetíveis. A criança infectada por este meio desenvolve imunidade. Aceitam que após a varicela contraída na infância, o vírus permanece nos tecidos em estado de latência. Somente quando a resistência imunológica do hospedeiro é diminuída, por exemplo em várias condições, entre as quais pós-irradiação, neoplasias, leucemia, é que o quadro clínico do herpes se manifesta.
PATOLOGIA
De acordo com Antoli-Candela (1974) o conceito de ganglionite geniculada proposta por Hunt não tem sido confirmado substancialmente pelos estudos patológicos. Há uma infiltração linfocítica do nervo, seus ramos e envoltórios, preponderantemente peri vascular. Os achados típicos do gânglio geniculado consistem em uma infiltração gordurosa, sem necrose significativa das células nervosas. A reação resultante e o edema dependeriam da resposta imunológica do paciente, podendo ocasionar uma neuropraxia ou degeneração do nervo. Para Crabtree (1968) estas alterações inflamatórias do nervo causariam edema que aumentando a pressão dentro do canal ósseo rígido levaria a uma paralisia isquêmica. Quanto a este mecanismo haveria analogia entre a paralisia de Beel e a do Herpes.
Aleksic et. al. (1973) na necrópsia de um paciente que fora acometido de síndrome de Ramsay Hunt com paralisia facial direita, 8 meses antes de falecer, encontraram o glânglio geniculado do lado afetado com número diminuído de neurônios e células com cromatólise central e vacuolização, além da infiltração de linfócitos e macrófagos. O glângio geniculado esquerdo estava normal. Estes autores concluem que o termo de Ramsay Hunt só deve ser usado nos casos de herpes ótico com paralisia facial, condição em que o substrato patológico é inflamação herpética do gânglio geniculado com neurite facial. Nos casos de paralisia facial com herpes zoster cefálica com distribuição trigeminal ou occiptal há evidêncía de que o gânglio geniculado é normal.
ASPECTOS CLINICOS
Para Crabtree (1968) não há justificativa para separar os casos de Ramsay Hunt dos casos de paralisia de Bell. A avaliação clínica consiste nos exames otológicos e radiográficos para confirmar que a paralisia é devida à lesão dentro do osso temporal e não originada por um tumor ou otite média crônica. O quadro clínico é relativamente claro na presença de erupção vesiculosa típica. Se ocorre hipoacusia ou zumbido, o local da lesão pode ser determinado através de testes apropriados (Bekesy, Sisi, logoaudiometria, eletronistagmografia). Um estudo radiográfico cuidadoso da pirâmide petrosa é indicado em todos os casos para afastar outras causas de paralisia facial, tais como infecção, crônica ou tumor.
A avaliação neurológica deve ser feita para se determinar o nível da lesão. São utilizados a gustometria química e elétrica, a pesquisa do reflexo do estapedio, através da impedanciometria, e o lacrimejamento (teste de Schirmer), sendo este fator de extrema importância para determinar o tipo de procedimento cirúrgico a ser adotado, caso se faça necessário. O seguimento do paciente é feito com testes de excitabilidade do nervo (devem ser efetuados 3 vezes por semana, a partir da segunda semana).
TRATAMENTO CLINICO
Local - evitar irritantes. Recomenda-se uso tópico de solução de álcool iodado. Dor - os analgésicos comuns são inoperantes. Os complexos vitamínicos (B1, 136 e B12) devem ser administrados em altas doses diárias, por um período de 6 a 8 dias. (Perrin, 1972). Paralisia facial - o tratamento médico visa eliminar a inflamação e a isquemia do nervo, a fim de restaurar-lhe a função. A maioria dos autores concorda em que se deve instituir o mais precocemente possível um tratamento associado corticosteráide-vasodilator.
Crabtree (1968) usa histamina EV, ácido nicotínico em doses ruborizantes e cortisona, iniciando com 200 mg/dia nos dois primeiros dias, reduzindo gradualmente até completar 10 dias de tratamento, após o que considera a terapêutica. Harner et al. (1970) usam inicialmente 80 mg de prednisona, em dose única diária, por 3 a 6 dias, reduzindo então 10 a 20 mg cada 3 ou 5 dias. Se a dor reaparece a dosagem de esteróides é aumentada. Outros antinflamatórios, tipo Tanderil (por um período de 15 dias) são bem tolerados. O emprego de gamaglobulina é justificado pela patogenese do processo, segundo Perrin (1972).
Complicações oculares - a complicação mais séria tem sido o desenvolvimento de queratite por exposição e úlcera de córnea do olho do lado afetado. Levine (1974) recomenda uma série de medidas terapêuticas que de maneira geral devem ser adotadas em seqüência, de acordo com cada caso.
As mais simples seriam:
1) uso de gotas oculares (solução a 0,5 ou 1% de metilcelulose) em instilações oculares de hora em hora, durante o dia; 2) aplicação de pomadas de ácido bórico a 5% ou à base de sulfa, no período noturno, geralmente antes de dormir; 3) tampões - devem ser aplicados naqueles pacientes em que os cuidados anteriores sejam insuficientes; 4) óculos protetores com lentes para sol podem ser usados para diminuir a evaporação normal do olho; 5) sutura palpebral com fio inabsorvivel 5.0 pode ser realizado nos casos mais rebeldes ou enquanto se aguardam medidas mais sofisticadas para solução do problema ocular.
TRATAMENTO CIRÚRGICO
Lauermans & Jongkees (1963) não indicam a descompressão cirúrgica do nervo facial nos casos de Ramsay Hunt.
Crabtree (1968) entende que a descompressão pode dar condições para a recuperação dos axonios degenerados. A seleção dos casos cirúrgicos é feita baseada nos testes de excitabilidade elétrica do nervo (feitos 3 vezes por semana, a partir da 29 semana). Se aparecer diferença entre o lado afetado e o lado são de 3,5 a 4 miliamperes, há evidência de degeneração e a descompressão é recomendada. Para este autor a descompressão deve ser feita desde o nível da lesão (determinado pelo diagnóstico topográfico) até o forame estilomastoideo.
House (1964) usou uma combinação das vias transfossa média e transtemporal para descompressão do facial no herpes.
U. Fisch, em comunicação pessoal a Payten & Dawes (1972) advoga a descompressão total (via fossa média e transtemporal) considerando a neurite difusa. Entre nós, Hungria (1973) relata 5 casos de síndrome de Ramsay Hunt operados pela via transtemporal.
CASOS
Caso 1 - BMB, 19 anos, feminino, branca, brasileira, estudante, atendida em, 20-6-75 com paralisia facial periférica direita, que se iniciara há 10 dias atrás. A paciente referia tonturas rotatórias com náuseas e vômitos e dor intensa no ouvido direito, onde apresentava erupção vesiculosa na concha e antitragus do pavilhão auricular. Referia sensação de ouvir melhor à direita e zumbidos. Nesta ocasião, já fora atendida num outro serviço e medicada com Meticorten 5 mg, 2 cp de 6/6 horas (4 dias) e Stríchnaneurin, B12 IM diariamente.
O teste de Schirmer revelou hipolacrimejamento no olho direito em relação ao esquerdo. Como houvesse diferença de 3,5 mA entre o lado são e o afetado, na estimulação elétrica do facial (Hilger), optou-se pelo reinicio de corticóide, associando-se vasodilatador e depressor vestibular, sendo prescrito - Dectancil 1,5 mg - 2 cp/dia em dose única às 8 horas; Nicopaverina 136 - 1 cp de 6/6 horas; Dramin B6 - 1 cp de 6./6 horas; Metilose, colírio em várias instilações por dia no olho direito, mantendo-se Complexo B e Gamaglobulina injetável em dias alternados. Seguiram-se vários exames, abaixo relacionados, com melhora lenta e gradativa do quadro clínico. (figs. 1 e 2)
Estimulação elétrica do facial (Hilger):
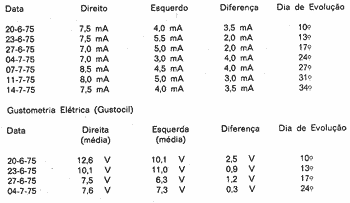
A audiometria de 24-6-75 revelou limiares normais bilateralmente com boa discriminação vocal e Tone Decay (Técnica Rosemberg) normal. Em 27-6-75 foi realizado prova rotatória pendular decrescente (cadeira Ototest) que mostrou predomínio labiríntico esquerdo com recrutamento à direita nas acelerações médias. Em 3-7-75 foi efetuada Impedanciometria que revelou ausência do reflexo estapediano no ouvido esquerdo (sonda direito), com timpanometria e complacência normais. Repetiu-se o teste de Schirmer em 4-7-75, não havendo diferença de lacrimejamento entre os dois olhos.
Em 14-7-75 apareceu reflexo do estapédio em 4000 Hz (hertzs) no ouvido esquerdo. O exame otoneurológico realizado em 7-7-1975 revelou coordenação normal; equilíbrio estático e dinâmico normais; nistagmo espontâneo e posicional ausentes; A prova de Fitzgerald - Halpike apresentou a 30o C OE-229/ segundos de velocidade angular de fase lenta do nistagmo, OD-79/S e a 449 C - OE - 59/S e OD - arreflexo, mostrando predomínio labiríntico esquerdo (Jongkees) e preponderância direcional para a direita de 29% (Jongkees).
Caso 2 - LCC, 16 anos, masculino, branco, brasileiro, estudante, atendido em 22-4-75 com paralisia facial periférica esquerda que se instalara há 3 dias, precedida por otalgia homolateral. A otoscopia foi normal e não havia queixa de hipoacusia nem distúrbios do equilíbrio. Foi medicado com Decadron, Nicopaverina B6 e Benexol.
Exames realizados em 25-4-75: Audiometria tonal normal; Schirmer normal; Gustometria - Direita, 2,8 V - Esquerda, 8,5 V; Estimulação elétrica do facial - Direito 2,5 mA - Esquerdo 5,5 mA.
Em 25-4-75 apareceram as vesículas na região de Ramsay Hunt.
Em 05-5-75 não havia sinais de paralisia facial e as vesículas tinham regredido completamente.

Figura 1

Figura 2
Caso 3 - MRC, 50 anos, feminina, branca, brasileira, prendas domésticas, atendida em 2-5-75 com paralisia facial periférica direita que começara há 5 dias atrás, acompanhada de otalgia direita intensa. A otocospia revelou edema e hiperemia do conduto auditivo externo, com membrana timpânica normal. Dois dias após o primeiro atendimento surgiram as vesículas que duraram + ou - 15 dias osico. A paciente negava alterações de audição e não apresentava alterações de equilíbrio. Foi medicada com Meticorten 20 mg. 1 cp de 6/6 horas, durante 3 dias, decrescendo a dose de 33 dias, Parenzyme analgésico 1 cp de 8/8 horas, durante 7 dias.
Em 7-5-75 retornou com melhora discreta do quadro e em 14-5-75 já conseguia fechar os olhos.
Exame otoneurológico de 26-5-75 mostrou coordenação normal; rotação de 909 para a direita no Unterberger; nistagmo espontâneo com os olhos fechados de 49/s para a direita que se inibia com a abertura dos olhos; estímulo visual pendular-curva sinusoidal tipo I; . VII19 par: ramo coclear disacusia sensorial bilateral, com SISI patológico à esquerda e intermediário à direita, Luscher patológico coclear bilateral e Tone Decay normal bilateral; ramo vestibular: velocidade angular da fase lenta, a 309C-O.E. 249/s - 49/s = 209/s; O.D. 109/ - 49/s = 149/s; a 449C-O.E. 109/s - 49/s = 149/x; O.D. 149/s - 491s = 109/s. Não houve predomínio labiríntico (Jongkees) nem preponderância direcional (Jongkees). Houve supressão do nistagno à abertura dos olhos e não foram notadas alterações morfológicas no traçado.
Caso 4 - CAP, 14 anos, feminina, branca, brasileira, estudante, atendida em 4-2-75 com quadro vertiginoso intenso, com vômitos, desequilíbrio e mau estar geral. Apresentava paralisia facial periférica esquerda e queixava-se de otalgia do mesmo lado, com otoscopia normal: a doença começara há 1 dia. Referia hipoacusia esquerda. Recebeu medicação antiemética e analgésica. Retornou no dia seguinte com piora do estado geral tendo sido internada. Dois dias após a internação apareceram vesículas na concha do pavilhão auricular esquerdo. Durante a internação recebeu soroterapia, Dramin b6 1 frasco IM de 8/8 horas, Gamaglobulina 640 mg 1 frasco IM e Complexo B injetável 1 frasco 11V1/dia. Após 7 dias, recebeu alta hospitalar em condições bastante melhoradas, mantendo Dramin V.O. - 1 cp de 8/8 horas.
Veio ao retorno em 18-2-75 com ligeiras tonturas rotatórias e paralisia facial em regressão; as visículas tinham desaparecido, embora apresentasse ainda otalgia esquerda. Em 26=2-75, a paralisia facial tinha desaparecido totalmente e as tonturas e otalgia eram esporádicas.
Em 26-2-75 como ainda apresentasse episódios de tonturas rotatórias foi realizado exame otoneurológico que revelou coordenação, marcha e equilíbrio normais; Ausência de nistagmo espontâneo; audiometria tonal normal e nistagmo invertido na estimulação calórica do ouvido esquerdo a 449 C, sugerindo lesão de núcleo vestibular.
Caso 5 - PS, 40 anos, masculino, branco, egípcio, industriário, atendido em 16-10-74, encaminhado por neurologista com estória de dor intensa na região do ouvido esquerdo há 12 dias e paralisia facial periférica esquerda há 8 dias. O paciente negava alterações do gosto, do lacrimejamento, da audição e do equilíbrio. No exame físico apresentava paralisia facial periférica esquerda, erupção vesiculosa na concha do pavilhão auricular do mesmo lado e adenite preauricular. Já estava medicado com Tanderil 1 cp V.O. de 8/8 horas e Strichnaneurin B12 1 frasco IM de 3/3 dias. Acrescentou-se Gamaglobulina 640 mg 1 frasco IM. Radiografia de mastoide de 15-10-74, foi normal.
Em 29-10-74 a paralisia facial estava em regressão e não havia sinais de vesículas. Em 27-11-74, regressão da paralisia facial.
COMENTÁRIO SOBRE OS SINTOMAS E SINAIS
Entre os casos que apresentaram sintomas vestibulares observamos: Caso I: A prova rotatória pendular decrescente realizada precocemente e a Fitzgerald-Hallpike realizada posteriormente mostraram comprometimento vestibular periférico.
O caso IV apresentou nistagmo invertido na prova a 449 C a esquerda sugerindo lesão de núcleo vestibular ao lado afetado pela paralisia.
O caso III embora sem queixas vestibulares, mostrou o teste de Unterberger patológico, porém as provas calóricas não revelaram alterações vestibulares. Quanto às queixas referentes ao ramo coclear, a paciente I referiu zumbido e o IV hipoacusia do lado paralisado, porém as audiometrias foram normais. As 'alterações audiométricas do caso III podem ser atribuídas à presbiacusia.
Otalgia: foi sempre intensa e homolateral à paralisia.
Vesículas: todos os pacientes apresentaram vesículas na região de Ramsay Hunt.
TRATAMENTO
Os pacientes com sintomas vertiginosos são medicados com droga depressora vestibular, enquanto apresentam sintomas, sendo retirada a medicação apenas 3 dias antes da realização de provas vestibulares.
Três dos casos (I, II e III) foram medicados com Corticosteróides, em 2 casos associados o Complexo B (casos I e II) e a vaso dilatadores (casos I e II). No caso IV foi utilizada Gamaglobulina e Complexo B. No caso V prescrito Tanderil, Strichnaneurin B12 e Gamaglobulina. Esta multiplicidade de terapêutica se deve ao fato de que os pacientes são encaminhados ao nosso serviço já medicados, sendo então mantida a medicação, quando possível.
EVOLUÇÃO
A recuperação total ocorreu em 17 dias no caso li, em 22 dias no caso -IV, em 50 dias no caso V. O caso III recuperou-se totalmente em 12 dias. No caso I houve recuperação parcial em 30 dias já tendo normalizado os testes de Schirmer e a gustometria elétrica.
CONCLUSÃO
Foram tratados clinicamente 5 casos de Síndrome de Ramsay Hunt. Dois casos eram de herpes auricular com paralisia facial e distúrbio do acústico (casos I e IV) e 3 casos de herpes auricular comprometendo o facial.
O resultado terapêutico variou quanto ao tempo de recuperação, tanto em indivíduos que usavam a mesma medicação (casos I e III) como com medicações diferentes, o que não nos permite tirar conclusões sobre a ação terapêutica mais evidente das drogas empregadas, embora na Clínica de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (preconizemos como Harner et al. (1970) o uso de Corticosteróides, o emprego ide vaso-dilatadores como Crabtree (1968) e Gama-globulina como Perrin (1970).
O exame de um de nossos pacientes (caso IV) sugere a possibilidade da lesão dos núcleos vestibulares na Síndrome de Ramsay Hunt.
SUMMARYThe authors present five Ramsay Hunt's Syndrome cases medically treated using different drugs and had showed the results obtained.
REFERENCIAS BIBLIOGRÁFICAS1. Aleksic SN, Budzilovich GN, Lieberman AN; Herpes Zoster Oticus and Facial Paralysis (Remeay Hunt Syndrome). Clinico-Pathologic Study and Review of Literatura. J. Naurol SCI 20, 149 - 159 - 1973.
2. Antoll-Candela F IR, Stewart TJ; The pathophysiology of Otologic Facial Paralysis. Otolaryngol clin North Am, 7 - 309-330, 1974.
3. Crebtree IA; Herpes Zoster Oticus. Laryngoscope 78; 1853-78, 1968.
4. Crabtree JA; Herpes Zoster Oticus and Facial Paralysis. Otolaryngol clin North Am, 7, 369-373, 1974.
5. Hanner SG, Heiny BA, Newek RC; Herpes Zoster Oticus. Arch Otolaryngol 82, 632-5, 1970
6. House WF, - apud - Crebtree, IA; Herpes Zoster Oticus. Laryngoscope 78; 1853-78, 1968.
7. Hungria H, Cirurgia Descompressiva do Nervo Facial. A Folha Médica 87; 11-51, 1973.
8. Hunt, JR, -Apud- Crabtree, IA; Herpes Zoster Oticus.
9. Korner O, - apud - Antoli-Candela F IR, Stewart TJ; The Pethophislology of Otologic Facial Paralysis.
Otolaringol Clin North Am, 7; 309-30, 1974.
10. Lauermans EPS, Jongkees LBW; On the prognosis of peripherel facial paralysis of ando temporal origin. Ann Oto, 72; 307-21, 1963.
11. Levine RE; Management of the Eye in Facial Paselysle. Otolaryngol Clin North Am, 7; 531-44, 1974.
12. Paparella MM; Otological Manifestations of Viral Disease. Adv Otorhinolaryngol, 20; 144-54, 1973.
13. Payten RI, Dawes JD; Herpes Zoster Of the Head and Neck.J Laryn ol Otol, 86; 1031-55, 1972.
14. Perrin C; Zona Auriculalre. Encyclopédie Médico Chirurgicale, 20245 a 10. Editions Techiniques, Paris, 1972.
15. Tryde, -apud- Herner SG, Heiny BA, Newell Herpes Zoster Oticus. Arch Otolaryngol, 92; 632-5, 1970.
ENDEREÇO DO AUTOR:
Dr. Lázaro Gilberto Formigoni Rua Baronesa de Itú, 459 - Ap. 22 Higienápolls - São Paulo - Cap.
* Médico contratado do Hospital do Servidor Público Estadual .Francisco Morato de Oliveira. - S.P. Serviço de Otorrinolaringologia.
Estagiário-adido da Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
** Assistente médico doutor - Chefe do Serviço de Otoneurologia da Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.


