INTRODUÇÃOAs neurites associadas às patologias inflamatórias dos seios paranasais são entidades raras na clínica otorrinolaringológica diária. As causas são diversas, sendo que, em muitos casos, não existe etiologia aparente e, em poucos casos, a etiologia infecciosa, neoplásica, granulomatosa, compressiva ou vascular pode ser identificada1.
Apresentam-se três casos de pacientes que desenvolveram neurite do III e VI (Caso 1), II (Caso 2), e VI (Caso 3), pares cranianos, como complicação de sinusite aguda sem lesão dos limites ósseos, que obtiveram melhora significativa após tratamento cirúrgico e clínico com antibióticos e/ou corticosteróides.
APRESENTAÇÃO DOS CASOSCaso 1. M.K.S., 62 anos, do sexo feminino, diabética, foi atendida e encaminhada pelo clínico para este Serviço em 12/10/88, apresentando queixa de diplopia após cefaléia intensa, de início súbito, de localização fronto-maxilar à esquerda. Estava em tratamento há duas semanas com antibioticoterapia sem melhora do quadro. O exame neurológico e oftalmológico evidenciou paralisia do III e VI pares cranianos, sem prejuízo da acuidade visual, exceto a presbiopia bilateral já anteriormente diagnosticada. Ao exame otorrinolaringológico, constatou-se processo de rinopatia alérgica com edema de cornetos inferiores. A CT de seios paranasais e de crânio mostrou velamento parcial- do seio maxilar esquerdo por tecido com densidade de partes moles (Figuras 1 e 2). A paciente foi submetida à antrotomia maxilar (Caldwell-Luc), onde observou-se presença de septação completa posterior, com secreção purulenta em seu interior. Foi instituído, no pós-operatório, antibioticoterapia de amplo espectro, durante 15 dias. No sexto dia do PO, a paciente apresentou evidentes sinais de regressão da paralisia, sendo que, ao final da terceira semana, a remissão era completa.
Caso 2. V.L.A.O.R., 26 anos, do feminina sexo, deu entrada neste Serviço com queixa de diminuição da visão à esquerda e cefaléia retro-ocular homolateral, de início súbito, em 30/8/89. O exame otorrinolaringológico mostrou desvio septal para a direita e secreção mucopurulenta em fossa nasal direita. O Rx de seios da face mostrou velamento esfenoidal à direita, e a avaliação oftalmológica constatou perda de 40% da acuidade visual à esquerda. Foi solicita& CT de seios paranasais e de crânio, que confirmou o achado radiográfico (Figura 3). A paciente foi tratada clinicamente com antibioticoterapia de amplo espectro e antiinflamatório hormonal de depósito, sem melhora do quadro. Foi então submetida à sinusotomia esfenoidal intranasal à direita, na qual houve saída- de grande quantidade de secreção purulenta. Teve melhora de 30% na acuidade visual, uma semana após a cirurgia, e a CT de controle, realizada no 30° dia PO, mostrou-se normal (Figura 4).
Caso 3. N.D., 48 anos, do sexo masculino, deu entrada neste Serviço em 21/11/95, com queixa de diplopia há 20 dias. O exame ORL mostrou polipose nasal bilateral
e paralisia do VI par craniano, à direita. A CT de crânio, realizada em 7/11/95, mostrou imagem com densidade de partes moles ocupando as fossas nasais e células etmoidais bilaterais (Figura 5)
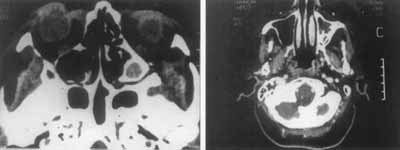
Figura 1 e 2. Velamento parcial do antro maxilar esquerdo, por tecido com densidade de partes moles, associado a espessamento muco-periosteal no nível de sua parede látero-posterior.
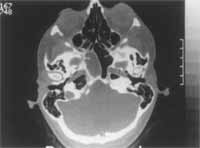
Figura 3. O seio esfenoidal do lado direito encontra-se ocupado por material de baixos coeficientes de atenuação, relacionado a acúmulo de secreção e/ou espessamento mucoso.
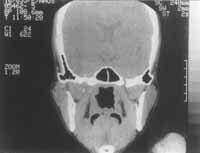
Figura 4. Status pós-cirúrgico do seio esfenoidal à direita.
A ressonância magnética do encéfalo, realizada em 16/11/95, evidenciou tecido com impregnação intensa e homogênea pelo agente paramagnético, obliterando as células etmoidais e estendendo-se para o recesso esfenoetmoidal, à direita (Figura 6).
O paciente foi submetido à polipectomia e a etmoidectomia intranasal bilateral em 29/11/95, sendo administrado antibiótico e antiinflamatório hormonal no pós-operatório. O histopatológico mostrou processo inflamatório crônico. Evoluiu após uma semana com mobilidade ocular normal.
DISCUSSÃOO envolvimento dos pares cranianos é relatado em 8% das sinusopatias agudas e em 4% das crônicas, tendo sido acometidos os pares, em ordem de freqüência: II, III, VI, V, IV e VII2. O quadro clínico da doença sinusal aguda, associada a neuropatias cranianas é caracterizada, na grande maioria das vezes, pelo envolvimento do seio esfenoidal, o que é explicado pela íntima relação anatômica entre este e o seio cavernoso, o forame óptico e a fissura orbitária superior2, 3, 4, 5 (Figuras 7 e 8). O mecanismo pelo qual a doença sinusal causa a neurite, com exceção dos casos tumorais em que a propagação é direta e por compressão, é controverso, sendo propostas várias teorias. Deiscências ósseas e perfuração por vasos podem permitir extensão direta de processos infecciosos e inflamatórios ao nervo óptico intracanalicular1, 6, 7, assim como propagar-se pela abundante comunicação linfática e venosa entre a órbita e os seios paranasais6. Nos casos em que não existe relação de contigüidade física com o nervo óptico, complexos inflamatórios imunes e/ou produtos da infecção poderiam somente atingir o nervo óptico pela drenagem venosa ou canais linfáticos do seio acometido1, 8. Este mecanismo fisiopatológico é o que mais se enquadra no Caso 1, onde o acometimento do III e VI pares cranianos não tinha relação anatômica de vizinhança com a patologia sinusal.
No 2 Caso, descrito, há relação anatômica íntima, pois o quiasma óptico descansa no tubérculo selar do osso esfenóide e no diafragma selar da dura e é dentro do quiasma que algumas fibras procedentes dos nervos ópticos cruzam ao lado oposto e outras continuam sem intercruzar-se, Também é descrito que um seio esfenoidal pode estar em contato com o nervo óptico do mesmo lado, com o contra-lateral, com o quiasma óptico ou com ambos os nervos e o quiasma9. Isto explica o comprometimento do nervo óptico contra-lateral. No Caso 3, o comprometimento do VI par pode ser explicado pela proximidade da patologia no recesso esfeno-etmoidal à direita com a fissura orbitária superior homolateral. Outro dado que vem corroborar as observações é que, após drenagem cirúrgica e antibioticoterapia apropriada, houve rápida recuperação do envolvimento dos III e VI pares cranianos (Casos 1 e 3) e da acuidade visual (caso 2) e isto sugere que produtos imunoinflamatórios causam alterações vasomotoras, podendo levar à neurite, mais do que a expansão direta da infecção ou a desmielinização autoimune.

Figura 5. Imagem com densidade de partes moles ocupando as células etmoidais bilaterais.
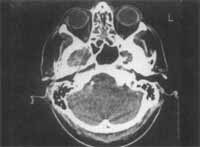
Figura 6. Tecido com sinal intermediário e nitidamente aumentado em T2, obliterando as células etmoidais, estendendo-se para o recesso esfeno-etmoidal à direita. Impregna-se de forma intensa e homogênea pelo agente paramagnético.
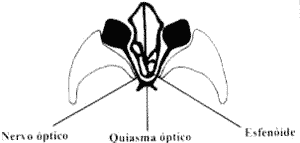
Figura 7. Relação anatômica da órbita e seio esfenoidal no nível do nervo óptico.
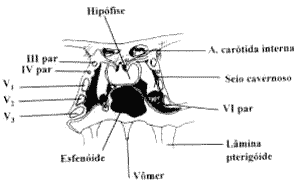
Figura 8. Secção coronal através da sela túrcica e o seio cavernoso.
A abordagem cirúrgica e a antibióticoterapia associadas a antiinflamatórios hormonais são as medidas de escolha, devendo ser implantadas o quanto antes, principalmente nos casos de neurite óptica, onde o seu reconhecimento precoce pode prevenir a perda visual permanente1, 2, 3, 4, 10, 11.
REFERÊNCIAS BIBLIOGRÁFICAS1. AWERBUCH, G.; LABADIE, E. L.; VAN DALEN, J. T. W. - Reversible Optic Neuritis Secondary to Paranasal Sinusitis. Eur. Neurol., 29: 189-193, 1989.
2. WEISBERGER, E. C. & DEDO, H. H. - Cranial Neurophathies in Sinus Disease. Laryngoscope, 87 357-363, 1977.
3. DALE, B. A. B.; MACKENZIE, 1. J. - The complications of sphenoid sinusitis. J. Laryngol. Otol., 97 661-670, 1983.
4. KOUNTAKIS, S. E.; MAILLARD, A. A. J.; STIERNBERG, C. M. - Optic Neuritis Secondary to Sphenoethmoiditis Surgical Threatment. Am. J. Otolaryngol., 16(6): 422-427, 1995.
5. ROMANES, G. J. - The Cranial Cavity. Cunninghan's Manual of Practical Anatomy, New York, Oxford University Press, 1986, pág.58.
6. ROTHSTEIN, J.; MAISEL, R. H.; BERLINGER, N. T.; WIRTSCHAFTER, J.D. - Relationship of Optic Neuritis to Disease of the Paranasal Sinuses. Laryngoscope, 94: 15011508, 1984.
7. DEIKE- ELDER, S. - System of Ophtalmology. London, Henry-Kimpton, vol.12, 1971.
8. GRADLE, H. S. - The Blind Spot. Ann. Ophthalmol., 24: 637-661, 1915.
9. TARKKANEN, J. & TARKKANEN, A. - Otorhinolaryngological Pathology in Patients with Optic Neuritis. Acta Ophthalmol., 49. 649-657, 1971.
10. MIZOGUCHI, K.; JOJIMA, H.; TANAKA, M.; HOTTA, M.;YANO, H.; TOYOMASU, I.; SHOJI, H.; KAJI, M.; KONDO, M. - Sphenoid Sinusitis Associated with Meningitis, Visual Disturbances and Total Ophthalmopegia. The Kurume Medical Journal, 35:211-215, 1988.
11. SANBORN, G. E.; KIVLIN, J. D.; STEVEN, M. - Optic Neuritis Secondary to Sinus Disease. Arch. Otolaryngol., 110. 816-819, 1984.
* Médico Otorrinolaringologista da R. B. S. Portuguesa de Beneficência.
** Médica Assistente do Serviço de Otorrinolaringologia do Hospital do Servidor Público Municipal.
*** Estagiária do Serviço de ORL da R. B. S. Portuguesa de Beneficência.
**** Chefe do Serviço de ORL da R. B. S. Portuguesa de Beneficência.
Trabalho Realizado na Clínica de ORL da Real e Benemérita Sociedade Portuguesa de Beneficência, São Paulo/SP.
Rua Maestro Cardim, 770. Bela Vista, São Paulo /SP - Brasil.
Endereço para correspondência: Dra. Márcia Sayuri Murao - Rua dos Franceses, 498 - bloco E - apto. 122 - Bela Vista - CEP: 01332-001 - São Paulo/ SP
Artigo recebido em 17 de janeiro de 1996. Artigo aceito em 30 de abril de 1997.


