CONSIDERAÇÕES GERAISDescrita pela primeira vez por J.H. Wright em 1903, a qual deu o nome de Leishmania trópica em homenagem a Leishman.
Vianna (1911) descreveu o agente da Leishmaniose do Novo Mundo, a qual se deu o nome de Leishmania brasilíensis. Parasita intracelular nos hóspedes vertebrados se encontram nas células do Sistema Retículo Endotelial dos tecidos cutâneos, hepáticos, esplênicos, ganglionares, dentro dos monócitos e às vezes mais raramente nos polimorfonucleares do sangue periférico.
Na Leishmaniose tegumentar da América podem acometer a pele, mucosa nasal, labial, palatina, conjuntival e possivelmente a córnea durante o terciarismo.
O mosquito transmissor (Phlebotomus) tem no seu estômago o parasita que se divide direta e longitudinalmente, formas flageladas - Leptomonas, que se dirigem para a boca, podendo contaminar o homem, roedores e animais domiciliares na ocasião da picada.
Entretanto existem possibilidades de contágio direto homem a homem, na existência de porta de entrada do parasita. As lesões leishmanióticas podem ser cutânea, mucocutânea e visceral.
O acidente primário (lesão inicial) ou cancro leishmaniótico, ocorre no local da picada, em geral nas partes descobertas do corpo, sendo que após um mês ou intervalo de tempo que varia de duas semanas a uma ano (período de incubação) aparecem pápulas eritematosas que evoluem até a formação de úlceras com crostas serossangüinolentas.
O secundarismo leishmaniótico surge um a três meses após a lesão inicial, acometendo pele, gânglios, órgãos linfáticos e mucosa. As mucosas do nariz, lábios, pálpebras e genitais são comprometidas por continuidade quando as lesões primária ou secundária se instalam próximo dessas regiões.
O terciarismo leishmaniótico ocorre geralmente após cinco a dez anos da lesão inicial. Há casos extremos que aparecem após um a vinte anos ou mesmo em período maior.
O terciarismo se caracteriza pela presença principalmente de lesões nasobuco-faríngeas, laríngeas e oculares. Nesse período terciário a lesão inicial já desapareceu e a secundária em geral persiste.
A faixa etária mais freqüente é dos vinte aos cinqüenta anos com predominância do sexo masculino, devido suas atividades campestres.
Acomete indistintamente as raças branca, vermelha, assim como os mestiços e mulatos, sendo que a raça negra oferece relativa resistência.
Na leismaniose muco-cutânea os aspectos clínico-morfológicos são variados, sendo caracterizada pelo alto índice e gravidade das lesões mucosas.
A via hematogênica parece ser o mecanismo de invasão mais aceitável embora também ocorra através da linfática. Existe a possibilidade da auto-inoculação exógena.
Primeiramente encontra-se um eritema e discreta infiltração do septo nasal. Segue-se processo ulcerativo que se extendendo e aprofundando provoca perfuração septal, podendo acometer a mucosa das regiões vizinhas. Espontaneamente aos esforços (espirros) pode ocorrer pequenas epistaxes. É freqüente o aparecimento de infecção secundária que provoca dor, cacosmia e rinorreia sanguinolenta.
A destruição do septo cartilaginoso pode acarretar queda da ponta do nariz, assemelhando-se ao nariz de tapir.
Pessoa (1941) encontrou lesões mucosas em 38,5% dos doentes com lesões cutâneas com menos de um ano e em 80,9% nessas lesões com mais de um ano de evolução.
As lesões ósseas foram descritas por Rafael de Barros (1946), verificandose na forma nasofacial processos osteolíticos destruindo o esqueleto osteocartilaginoso do nariz.
Moriearty e colaboradores (1978), estudando 6 casos de formas típicas de leishmaniose muco-cutânea encontraram em 2 casos lesões destrutivas do laringe.
A leishmaniose nasofaringo-oral não é limitada à América do Sul. Casos relatados na África, mostram que sua prevalência nesta área tem sido não rara. Na Etiópia, lesões leishmanióticas nasal ou oral são relativamente comuns como relatada por Barnetson (1978).
A pele da pirâmide nasal se encontra muitas vezes com eritema, edema e hipertrofia chegando a lembrar o rinofima. Por contigüidade a lesão nasal acomete os lábios, mucosa oral, faringe e laringe assumindo aspecto úlcerovegetante e granulomatoso.
Mangabeira Albernaz descreveu alguns casos de pólipos nasais leishmanióticos.
Segundo Pessoa e Barreto as lesões mucosas podem ser infiltrativa, ulcerosa, úlcero-fungóide e fungóide. Para o diagnóstico da leishmaniose levamos em conta os dados epidemiológicos, clínicos e laboratoriais (esfregaço, cultura, reação de Montenegro e histopatológico). O teste terapêutico também pode ser diagnóstico da doença.
No esfregaço o objetivo é surpreender as leishmanias que se encontram dentro do protoplasma dos histiócitos, mononucleares e mais raramente nos polimorfonucleares e fibroblastos. Quando essas células são destruídas os parasitas se apresentam em liberdade.
O diagnóstico diferencial se faz nas doenças de localização nasal e nasobucofaríngea (miiase cavitária, rinoscieroma, neoplasias do nariz e da cavidade oral) e nas doenças de localização cutânea, nasobucofaríngea e laríngea (Lepra, Tuberculose, Pian ou "buba", sífilis, blastomicose, histoplasmose).
No tratamento da leishmaniose em geral emprega-se Glucantime, devendo-se controlar a função renal por ser droga nefrotóxica.
APRESENTAÇÃO DE UM CASOJ.P.C., 62 anos, lavrador, natural do Estado da Bahia, procedente de Pontal, Estado de São Paulo.
Refere que há 30 anos trabalhou em desmatamento na região de Tupã. Dois meses após notou aparecimento de úlceras profundas com crostas no dorso da mão direita, antebraço direito e maleolo externo no membro inferior esquerdo. Após 1 ano notou aparecimento de úlcera dolorosa no dorso do nariz e ferida nas fossas nasais com saída de secreção esbranquiçada, às vezes amarelada e fétida, que permanece até hoje.
Há,10 anos houve desabamento do nariz com destruição cartilaginosa, ocasião na qual observava-se cicatrização das lesões cutâneas. Desde essa época permanece a rinorréia.
Há 4 meses começou apresentar rouquidão, ardor na garganta, dor e dificuldade à deglutição.
Exame do paciente:
Observa-se lesão residual lisa, fina, sedosa e brilhante na perna esquerda e antebraço direito. Nota-se desabamento da ponta do nariz (nariz de Tapir), (figura 1).
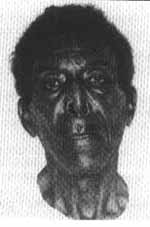
Fig. 1: Desabamento de ponta do nariz.
Na região cervical não notamos gânglios palpáveis.
A rinoscopia anterior mostra destruição da cartilagem quadrangular, (figura 2).

Fig. 2: Destruição da cartilagem quadrangular.
A orofaringoscopia notamos aderência cicatricial do pálato mole com a parede posterior do faringe. Apenas pequeno pertuito, desenhado por instilação de rifocina nas fossas nasais, faz a comunicação do rino com o orofaringe, (figura 3).
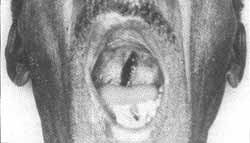
Fig. 3: Estenose acentuada da comunicação entre o rino e orofaringe
A microlaringoscopia nota-se edema das cordas vocais falsas e verdadeiras à esquerda. À direita notamos tumoração vegetante, friável, acometendo o terço médio e posterior da corda vocal, ventrículo de Morgagni, banda ventricular e epiglote, (figura 4).
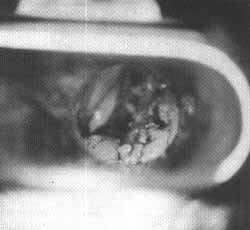
Fig. 4.: Tumoração vegetante do laringe.
A região infraglótica e traquéia também estão acometidas, apresentandose vegetantes e friáveis.
Nos exames laboratoriais encontramos: Reação de Montenegro positiva. Prova tuberculínica negativa.
Reação de Fixação de Complemento para sífilis, Moléstia de Chagas e Brucelose não reagente.
Reação de Fixação de Complemento com antígeno Tb. Faure: anticomplementar.
Eletroforese de proteínas: aumento qualitativo de y globulinas.
RX de tórax: Processo residual se estendendo do hilo pulmonar direito ao ápice e nódulos cálcicos peri-hilares.
A planigrafia do laringe evidencia acentuado espessamento das cordas vocais e pregas ariteno-epiglóticas bilateralmente, Ventrículo de Morgagni deformado e estreitamento da rima glótica. Rigidez e deformidade do ângulo subglótico. Seios piriformes parcialmente obliterados.
No esfregaço do laringe e traquéia encontramos presença de leishmania no interior de macrófagos, (figura 5).
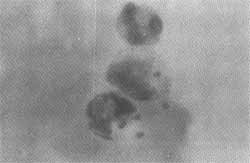
Fig. 5: Es/regaço de traquéia corado pelo Giemsa: Leishmania brasiliensis no interior de macrótagos (&OOxx).
A biópsia do laringe mostrou acantose (digitações) do epitélio de revestimento com grande processo inflamatório crónico. Corïon constituído principalmente por histiácitos, píasmócitos e Iinfócitos, com aparecimento de raras células gigantes de Langerhans provenientes da fusão histiocitária, figuras 6 e 7.

Fig. 6: Histopatologia do laringe: Acantose do epitélio de revestimento (6,3 x 12,5).
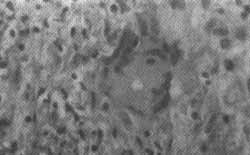
Fig. 7: Célula gigante de Langerhans (16 x 12,5).
A leishmania parasita Intracelular, foi encontrada em polimorfonucleares, evento raro dentre as localizações em células do organismo.
O período de incubação foi de dois meses, aparecendo lesões nos membros superior e inferior, caracterizando o acidente primário.
Um ano após a lesão Inicial houve acometimento da pele e mucosa nasal típico do secundarismo lelshmaniótico. Essas lesões geralmente ocorrem através da via hematogénica, entretanto não podemos excluir a possibilidade da via linfática ou autocontamInação. Por outro lado a propagação linfática deveria provocar acometimento ganglionar ou de órgãos linfáticos, o que não foi observado em nosso paciente.
A propagação por continuidade ocorreu ao acometer o rino e o orofaringe. No caso em discussão as lesões vegetantes do laringe e traquéia surgiram trinta anos após a lesão inicial, caracterizando o período terciário da doença.
O achado das lesões na traquéia e o quadro radiológico pulmonar lembrava a possibilidade de visceralização lelshmaniótica, fato que nos levou a realização da fixação de complemento com antígeno Tb Faure (Nussenzweig, 1957), que se "positivo" (reação complementar) seria patognomónico da leishmaniose visceral, o que não ocorreu no caso em questão.
As lesões vegetantes do laringe e traquéia impõem o diagnóstico diferencial principalmente com neoplasias malignas, através da biopsia e esfregaço das lesões.
SUMMARYTaking into account the general considerations of the Leishmaniose and a reported case, the authors sought to emphaslze the importante of the disease
within otolaryngology and to demonstrate its great incidence and the seriousness of the cutaneous-mucous lesions it causes.
They also stressed the various periods of its activity and the necessity of a differential diagnosis.
BIBLIOGRAFIA1. BARNETSON, R.S.; RIDLEY, R.S.; WHEATE, H.W.: Trans. R. Soc. Trop. Med. Hyg. 72(5): 516-8,1978.
2. LEON, L.A.: Leishmanias Leishmaniasis, Quito, 1957.
3. MORIEARTY, P.L. and cols.: Rev. Int. Med. Trop. São Paulo 20(1): 15-21, janeiro-fevereiro, 1978.
4. NESI, W.: Buccal Manifestation of cutaneous, mucous leishmaniose. - Rev. Bras. Odontol 32 (192): 51-4, Mar-Apr.,1975.
5. NUSSENZWEIG, V.: Reação de fixação de complemento por leishmaniose visceral com antíygeno extraído do bacilo da tuberculose. Técnica, sensibilidade e especificidade. O Hospital 51(2): 217-306,1957.
6. PESSOA, S.B.: Parasitologia Médica, 98 edição, 1974.
7. SIROL, J:; LAROCHE, R.; GUINTRAN, J.L. and VEDY, J.: Med. Trop. (Mars), 38(4): 391393, Jul-Aug., 1978.
8. VERONESE, R.: Infecções Parasitárias, 5a. edição, 1972.
ENDEREÇO DOS AUTORES:
Faculdade de Medicina de Ribeirão Preto Universidade de São Paulo -
CEP 14.100
* Professor Adjunto e Chefe da Disciplina de Otorrinolaringologia do Departamento de Oftalmologia e Otorrinolaringologia da Faculdade de Medicina de Ribeirão Preto - USP.
** Residente (R-2) da Disciplina de Otorrinolaringologia do Departamento de Oftalmologia e Otorrinolaringologia da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo.
Recebido em 02106180


