INTRODUÇÃOO aperfeiçoamento do acesso cirúrgico à glândula parótida esteve preso ao longo dos anos, desde as primeiras intervenções, à necessidade em se demonstrar o melhor padrão de dissecção do nervo facial, assim como as suas relações anatômicas, visando diminuir as complicações por lesão deste. A primeira descrição de uma incisão específica para parotidectomia é creditada a Gutierrez, 19031. Hoje, a incisão mais usada ainda é a de Blair, introduzida em 19124, e modificada por Bailey3 (Figuras 1 e 2).
Visando o aperfeiçoamento estético, Appiani2 apresentou a possibilidade de se fazer uma incisão de ritidoplastia para expor a parótida (Figura 3). Outros referenciais semelhantes aparecem na literatura da cirurgia plástica9, 7 e na literatura maxilofacial6. Entretanto, na otorrinolaringologia, 8 esta revisão só foi mencionada posteriormente e vem sendo aceita gradativamente como substituta da incisão de Blair. Cohen (1988)5 avaliou a incisão em nove pacientes, e em 1994 foi apresentado um trabalho maior, onde se mostravam os efeitos positivos da incisão de Appiani realizada em 17 pacientes quando comparada a outros 15 pacientes em que se usou a incisão de Blair modificada15.
O objetivo deste trabalho é retomar como interesse primordial a incisão a ser feita para cirurgia de tumores benignos da glândula parótida e os efeitos desta técnica esteticamente mais especializada, sem comprometer, é claro, a execução e as conseqüências funcionais da cirurgia. Pretende-se avaliar os resultados e as complicações da parotidectomia superficial utilizando a incisão de Appiani, visando a possibilidade de melhoria estética e funcional e sugerindo desta forma a sua padronização.
MATERIAL E MÉTODOO estudo foi realizado analisando-se 50 pacientes portadores de tumor benigno de parótida submetidos à parotidectomia superficial nos Serviços de Otorrinolaringologia da Universidade Federal de Uberlândia (UFU) e da Faculdade de Medicina de São José do Rio Preto (FAMERP), entre janeiro de 1994 e julho de 1997.
Foram operados pacientes com idades entre 18 e 80 anos com biópsia prévia por punção aspirativa com agulha fina sugerindo tumor benigno. Foram excluídos do estudo os pacientes que apresentaram tumores malignos.
Utilizamos a incisão de Appiani (também chamada de incisão de facelift modificada), que consiste em uma incisão pré-auricular passando anteriormente ao trago, até o lobo auricular (diferente da ritidoplastia, que começa na região parietal). Contorna a orelha seguindo para cima pelo sulco retroauricular por 4 a 5 cm e depois com direção oblíqua e posterior na região mastóide-occiptal por 5 a 10 cm, seguindo a linha do cabelo. Aqui a incisão oblíquo transversal é copiosamente hemorrágica.

Figura 1. Desenho esquemático demonstrando a incisão de Blair modificada.
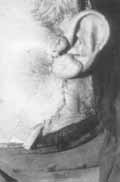
Figura 2. Fotografia de paciente em pós-operatório imediato de parotidectomia superficial direita demonstrando a incisão de Blair modificada.
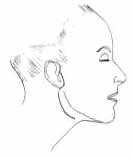
Figura 3. Desenho esquemático demonstrando a incisão de Appiani.
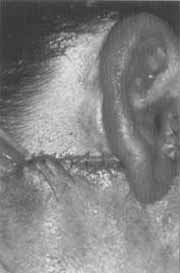
Figura 4. Fotografia de paciente em pós-operatório imediato de parotidectomia superficial direita, demonstrando a incisão de Appiani.
A seguir, segue-se a técnica normal de parotidectomia superficial com descolamento de pele superficialmente à fáscia parotidomassetérica, identificação com excelente exposição do nervo facial e retirada do lobo superficial da parótida. A sutura deve ser feita com pontos simples usando-se fio mononylon 5 - 0 (Figura 4).
O dreno de Pen Rose N° 0 permanece por 24 a 48 horas. Analgésico, antiinflamatório e antibiótico são prescritos por 1 semana e o paciente permanece internado por 24 horas. Os pontos são retirados com sete dias.
O acompanhamento foi realizado nos 7°, 15°, 30° e 60° dias do pós-operatório, avaliando-se as possíveis complicações.
RESULTADOSO grande número de pacientes operados (50) e a faixa etária abrangente atingindo extremos (18-80 anos) foram pontos positivos para a avaliação do resultado da incisão de Appiani. Isso proporcionou o acompanhamento de pacientes com diversas formas de recuperação cicatricial.
As complicações, na maioria das vezes temporárias, foram limitadas a dez pacientes (20%).
A paralisia facial periférica temporária foi complicação em cinco pacientes (10%). Todos evoluíram com regressão espontânea até seis meses de pós-cirurgia. Nenhum paciente teve lesão facial definitiva.
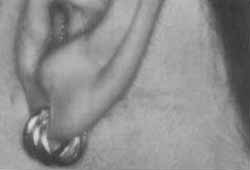
Figura 5. Fotografia de paciente em pós-operatório tardio de parotidectomia superficial direita, demonstrando o aspecto estético da incisão de Appiani.
Apenas um paciente evoluiu com fístula salivar no pós-operatório, que se resolveu espontaneamente.
A Síndrome de Frey foi uma complicação com sintomas leves, em dois pacientes.
Dois pacientes evoluíram com hematoma no pós-operatório e foram drenados sem maiores complicações. Não foi observada infecção em qualquer caso operado.
O efeito estético da incisão é notório e a satisfação do paciente foi um fator importante (principalmente nas mulheres), que motivou ao prosseguimento neste caminho (Figura 5).
DISCUSSÃOA parotidectomia superficial é a mais freqüente intervenção efetuada sobre as glândulas salivares e está indicada fundamentalmente no tratamento de tumores benignos (mistos), de outros tumores benignos volumosos, do carcinoma limitado ao lobo superficial, de anomalias congênitas branquiais (do primeiro ano de vida) ou vasculares, de alguns processos inflamatórios crônicos recidivantes e de carcinomas metastáticos atingindo os gânglios linfáticos superficiais da região. Também é indicada para o tratamento de -traumatismos da parótida, permitindo mais facilmente a reconstituição do nervo facial que é freqüentemente lesado nestas circunstâncias14, 11.
Das patologias descritas, o adenoma pleomórfico (misto) é o tumor mais freqüente da glândula parótida, e estudos mostram que 77% acometem o lobo superficial isoladamente, sendo a incidência no lobo profundo ou em toda extensão da glândula bem menos expressiva10.
A incisão de Blair modificada ainda é a principal técnica usada na parotidectomia superficial e em nenhum momento do passado foi ameaçada por outras incisões. A incisão de Appiani
começou a ser utilizada a partir de 1967, e até hoje seu emprego é muito pequeno, talvez por falta de divulgação ou de conhecimento da incisão de facelift pelos otorrinolaringologistas e cirurgiões de cabeça e pescoço.
O presente estudo não é comparativo e visa apenas demonstrar os resultados obtidos com a nossa experiência em fazer a incisão de Appiani para parotidectomia superficial.
Já existe um estudo comparativo entre a incisão de Blair modificada é a de Appiani no qual, apesar da pequena amostragem, já foram destacados alguns pontos positivos, como o melhor efeito estético utilizando a incisão de Appiani15.
A paralisia facial periférica temporária causada por manipulação traumática é uma complicação comum e que ocorreu em cinco pacientes (10%), nenhum por lesão acidental do nervo e nenhum com lesão definitiva. Outros cirurgiões também referem esta complicação em números similares ou até um pouco maiores (20%) utilizando outras incisões que não a de Appiani16.
A síndrome de Frey é uma complicação mais rara, pelo menos nas suas formas mais intensas. Os dois pacientes (4%) que evoluíram com essa síndrome apresentaram sintomas leves de sudorese na região parotídea após estímulos à secreção salivar. A literatura descreve ocorrência de 8 a 20% desse sinal 17,11. Essa diferença se deu graças à uma técnica desenvolvida por nós, que, além de diminuir substancialmente a síndrome de Frey, também colabora com a melhoria estética desta cirurgia. Os autores pretendem apresentá-la em um próximo trabalho.
A fístula salivar é uma patologia benigna que geralmente evolui para a cura espontânea, como no caso operado por nós. Terris e colaboradores (1994)15 demonstraram em seu trabalho a ocorrência também de três fístulas salivares, sendo uma ao utilizar a incisão de Appiani e duas quando a de Blair modificada foi utilizada. Rapport e colaboradores (1979) 12 referem 2,2% como incidência.
A presença de hematoma no pós-operatório é complicação comum nas cirurgias de parótida. Dos cinqüenta pacientes operados, apenas dois evoluíram com hematoma, índice ainda menor que o apresentado por Terris e colaboradores (1994)'1, que foi igual a três entre os 17 pacientes operados por eles. Além disso, observaram um caso de infecção que não ocorreu na nossa casuística.
Portanto, podemos perceber que praticamente não há diferença em relação às complicações advindas destas diferentes cirurgias, já que a técnica cirúrgica empregada é a mesma - somente se modifica a incisão, o que não interfere no resultado funcional final da operação. A incidência das complicações depende essencialmente do cirurgião.
CONCLUSÃOA padronização da incisão de Appiani para expor a glândula parótida veio como conseqüência natural dos bons resultados obtidos nos últimos anos em que vem sendo utilizada pelos Serviços de Otorrinolaringologia da UFU e da FAMERP.
Estes mesmos resultados são os principais estímulos para os autores continuarem a utilizar essa técnica de incisão cirúrgica que, notoriamente, tem melhor efeito estético e não compromete a execução da cirurgia e o resultado funcional final.
REFERÊNCIAS BIBLIOGRÁFICAS1. APPLAM, A. - Plastic incisions for facial and neck tumors. Annals of Plastic Surgery, 13: 355-352, 1984.
2. APPIANI, A. - Surgical manegement of parotid tumors. Revista Argentina de Cirurgia, 21: 236, 1967
3. BAILEY, H. - The treatment of tumors of the parotid glands. British, Journal of Surgery, 111: 337-346, 1941.
4. BLAIR, V. P. - Surgery and diseases of the mouth and jaws. 3rd ed. Saint Louis: C. V. Mosby, 1918, p. 492-523.
5. COHEN, S. - Personal experience with na alternate incision for parotidectomy., Journal of Otolaryngology, 17 382-384, 1988.
6. FERRERIA, J. L.; MAURINO, N.; MICHAEL, E.; RATINOFF, M. & RUBIO, E. - Surgery of the partotid region: a new approach. Journal of Oral and Maxillofacial Surgery, 48: 803-807, 1990.
7. GUERREROSANTOS, J.; DICKSHEET, S; GUILLEN, C. & ANDINO, N. - Hidden incision in surgery of parotid, submandibular, cervical and cheek benign tumors. Annals of Plastic Surgery, 9 402-408, 1982.
8. HAGAN, W. E. & ANDERSON, J. R. - Rhytidectomy techniques utilizedfor benign partotid surgery. Laryngoscope, 98:711-715, 1980.
9. HINDERER, U. T. - Prevention of unsatisfactory scarring. Clinics in Plastic Surgery, 4: 199-205, 1977.
10. ILLES, R. W. & BRIAN, M. B. - A review of the tumors of the salivary gland. Surgery of Ginecology Obstetrics, 163:399, 1986.
11. LASKAWI, R.; SCHOTT, T.; MIRZAIE-PETRI, M. & SCHROEDER, M. - Surgical management of pleomorfic adenomas of the parotida gland: A follow-up study of three methods. Journal of Oral Maxillofacial Surgery, 54: 1176-1179, 1996.
12. RAPPORT, A.; CARVALHO, B. M.; FAVA, S. A.; MAGRIN, J. & ANDRADE,J. S. - Tumores mistos da glândula parótida. Estudo de 100 casos. Revista do Colégio Brasileiro de Cirurgiões, 6 103-106, 1979.
13. RAPPORT, A.; KANDA, L. J.; KOWALSKI, P. L.; ANDRADE B. M. & FAVA, S. A. - Tumores benignos da glândula parótida. Estudo de 90 casos. Revista Brasileira de Cirurgia de Cabeça e Pescoço, 7 205-228, 1983.
14. ROCHA, P. & ROCHAJR, P.- Tumores benignos das glândulas salivares maiores. In: BRANDÃO, L. G.; Cirurgia de cabeça e pescoço. São Paulo: Roca, 1989, 217-219.
15. TERRIS, D. J.; TUFFO, K. M.; FEE JR, W. R. - Modified facelift incision for parotidectomy. Journal of Laryngology and Otology, 108: 574-578, 1994.
16. WOODS, E. J.; WEILAND, H. L.; CHONG, C. G. & IRONS, B. G. - Patology and surgery of primary tumors of the parotid. Surgery Clinics of North America, 57 565-573, 1977.
17. WOODS, E. J.; CHONG, C. G. & BEAHRS, H. O. - Experience with 1,360 primary parotid tumors. American Journal of Surgery, 130. 460-462, 1975.
* Professor Doutor e Chefe do Serviço de Otorrinolaringologia da Faculdade de Medicina de São José do Rio Preto.
** Acadêmico do Curso de Medicina da Universidade Federal de Uberlândia.
*** Acadêmica da Faculdade de Medicina de São José do Rio Preto.
**** Acadêmico da Faculdade de Medicina de Presidente Prudente.
***** Residente do Serviço de Otorrinolaringologia do Hospital de Clínicas da Universidade Federal de Uberlândia.
****** Professor Titular e Chefe do Serviço de Otorrinolaringologia da Universidade Federal de Uberlândia.
Trabalho realizado no Serviço de Otorrinolaringologia da Universidade Federal de Uberlândia e no Serviço de Otorrinolaringologia da Faculdade de Medicina de São José de Rio Preto. Trabalho apresentado na 12ª Reunião da Sociedade Brasileira de Otologia e no 3° Encontro Brasileiro de Trabalhos Científicos em Otorrinolaringologia, entre 15 e 18 de novembro de 1997, no Hotel Inter Continental, no Rio de Janeiro. Endereço para correspondências: José Antônio Patrocínio - Hospital Santa Genoveva - Avenida Vasconcelos Costa, 962 - B. Martins - 38400-450 - Uberlândia /MG.
Artigo recebido em 24 de junho de 1999. Artigo aceito em 23 de setembro de 1999.


