O USO DO ACTH E CORTISONA EM OTORRINOLARINGOLOGIA
Autor(es): RAPHAEL DA NOVA - Livre docente em O. R. Laringologia - 1.º Assistente da Clinica de O. R. Laringologia da Faculdade de Medicina de São Paulo
![]()
Os primeiros conhecimentos, sobre importância clínica das capsulas supra renais datam de 1853, quando Tomas Adoisón descreveu uma moléstia, depois cohecida por moléstia de Addison, provocada em geral pela necrose das supra renais, e com prognóstico absolutamente fatal.
As capsulas supra renais embriológicamente, são constituídas pela, reunião de duas glândulas distintas - a porção cortical, de origem endodermica e a porção medular, de origem ectodermica.
Histológicamente vamos encontrar:
1) Uma capsula.
2) A camada cortical, constituída por 3 porções: A) Camada glomerular, cujas células tem atividade cariocinética, e ricas em lipóides; B) Camada fascicular, constituída por colunas de cé1ulas em contacto com os vasos sanguíneos; C) Camada reticular formando uma rêde à volta dos vasos.
3) A Camada medular, encerra: A) Células gângliais, reunidas ao sistema simpático pelas fibras pré-glângliais e; B) Células cromafinicas assim chamadas pela sua afinidade para os sais de crômio.
A atividade biológica das supra renais prende-se aos seus hormônios, e a parte vital é desempenhada pela cortex.
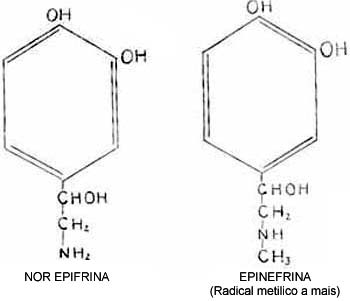
Na medular são produzidas a nor-epínefrina e a epinefrina. Ambas aumentam a pressão arterial, enquanto a primeira o faz por uma ação vaso constritora periférica, a segunda, por estímulo sôbre o músculo cardíaco.
A primeira não tem ação excitante sobre a hipofise, enquanto a epinefrina excita a hipofise para a produção do ACTH (adrenocórtico-tropina).
As suas fórmulas químicas constam da fig 1.
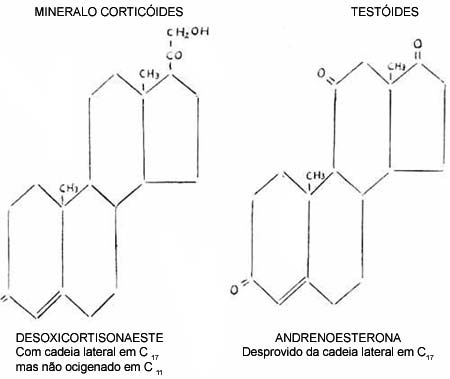
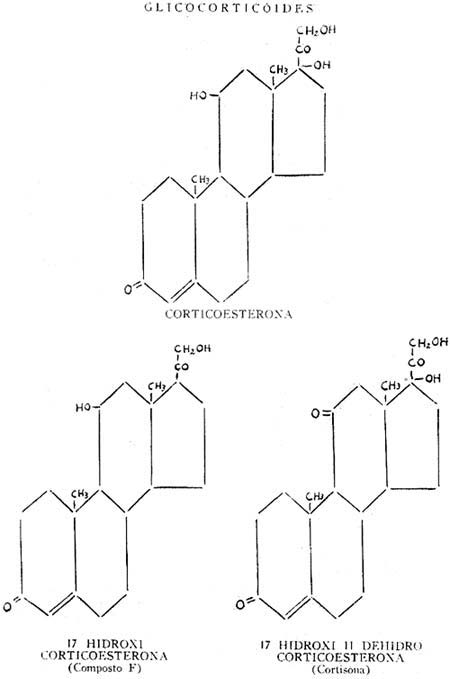
Na cortical são produzidos vários tipos de esteróides com atividade biológica definida. Compreendem: 1) - Os testóides de ação semelhante aos hormônios sexuais. Nesse grupo destaca-se a adrenoesterona, que é responsabilizada pela masculinação do indivíduo em certos tumores da supra renal. A sua atividade não faz parte da função da capsula supra renal, essencial à vida. 2) - Os mineralocorticóides agem sobre o metabolismo dos electrolitos, tomando parte na distribuição mineral e hídrica dos tecidos. 0 seu hormônio básico é a desoxicorticoesterona. 3) - Os glico corticóides agem especialmente no metabolismo dos hidratos de carbono, e o hormônio-tipo é a: córticoesterona.
A capsula supra renal do homem secreta preponderantemente o composto F, que é a 17-hidrox córtico esterona. Não se sabe se um outro composto, a cortisona que foi isolada da supra renal do boi, seja um artifício dos processos de, isolamento ou um hormônio fisiológico nessa espécie. (1)Constituição química dos esteróides: (Figs. 3 e 4).
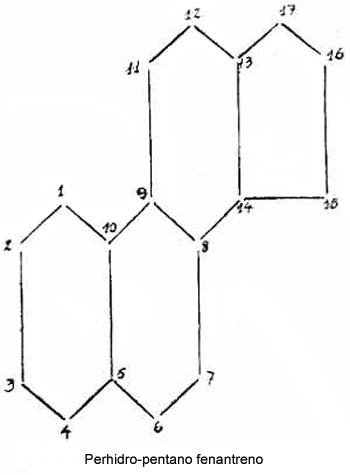
Os hormônios têm na sua fórmula um núcleo básico fundamental - o Perhidro-ciclo pentano fenôntreno. (Fig. 2).
Fig. 1 - Derivados aminados da pirocatequina
Os carbonos cruciais dêsse núcleo são o c" e o C 17. A sua oxigenãção determina a atividade do composto.
REAÇÃO DE ALARME
No organismo existem por assim dizer dois compartimentos retativamente estanques - o meio extra e o, intracelular, sendo, ambos separados pela membrana da célula.
Fig. 2
Fig. 3
Fig. 4 - Cadeia lateral em C 17 e oxigenados em C 11 (cetônia ou alcóolica). São desiguinados 11 oxicorticóides.
Esta tem uma "permeabilidade dirigida" (2), o que permite à célula escolher o elementos que lhes são oferecidos, e estabelecer concentrações diferentes de íons no organismo.
Predominam no interior da célula os íons K. P. Mg. e, nos fluídos extra celulares o Na. Cl e Bicarbonato. Relativamente a água, sabemos que 50% é intracelular, 30% está nó sangue, e 20% é extra celular.
A isso denomina-se equilíbrio vital, que é proporcionado pela permeabilidade especial dá membrana celular.
Em condições especiais desfaz-se esse arranjo e há uma tendência para igualar a concentração iônica dentro e fora da célula, pela passagem dos íons Na e Cl para o interior da mesma e saída de K e P para os fluídos celulares.
Fig. 5
A reação de alarme, descrita por Selye consiste na reação do organismo a um estímulo externo, físico ou psíquico, como traumas, infecção, variações de temperatura, mêdo, raiva, etc.
Compreende várias etapas: 1) Fase de choque. Por efeito do traumatismo local ou de um influxo inflamatório, lesa-se a membrana celular havendo saída de íons K e P para fora da célula com diminuição da tensão, que é compensada pela passagem de Na e CI para o interior. Ao mesmo tempo há um desarranjo na célula, que sé manifesta pelo enfraquecimento ds enzimas inibidores do metabolismo celular, e esse aumento do metabolismo acarreta perda do nitrogênio da célula bem como utilização do gliglogênio do tecido, como fonte de energia.
2) Fase de contra choque. A excitação das terminações nervosas são levadas aos centros do sistema nervosoa vegetativo, e, este vai alertar todo a organismo. Há então um estado de alarme geral, provocado pelo estímulo patológico.
Entre outras consequências, a medular da supra- renal entra em hiperfunção, com à produção de adrenalina pelas relutas cromafinicas. Esse hormônio provoca um refôrço dos batimentos cardíacos, há um aumento da atividade geral, dilatam-se as pupilas com alargamento do campo visual, e a aceleração da circulação intensifica as, combustões, com a utilização das reservas do gliglogênio hepático e perda consequente de azoto pelas células.
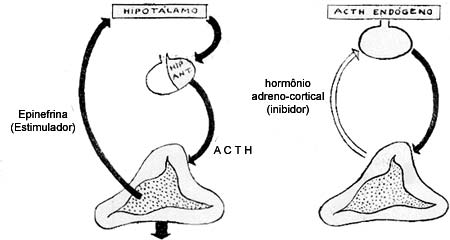
A adrenalina que passa ao sangue vai excitar os núcleo do hipotalamo e libera-se a córtico tropina ou ACTH hipofisário.
Segue-se, a 3) Fase de Adaptação produzida às expensas dos hormônios da cortex supra renal.
Sob a sua influência, há retenção de água e cloreto de sódio, para contrabalançar as perdas de fluidos pelo organismo. Há também diminuição do consumo do gliglogênio pelo aproveitamento das gorduras e, em grau menor, das proteínas como fontes de energia.
Verifica-se também que o animal a ser submetido repetidamente a estímulos de igual intensidade, reagirá sempre de, maneira mais adequada. Essa condição permite ao tecido funcionar de maneira fisiológica embora sujeito a estímulos anormais. A isso denomina-se fenômeno de adaptação.
Há um mecanismo de auto-regulação na produção da córtícotropina que é mantida pelo sistema hipotalámo-pituitáia-supra renal. (Fig. 5).
Numa primeira fase, a adrenaliria produzida pela medular vai excitar os núcleos de hipotalamo, e a pré hipófise para produzir o ACTH, que tem ação excitante sobre a cortex supra renal. Por outro lado; o aumento do título dos hormônios corticaes vai afetar os núcleos de hipotalamo e inibir a secreção do ACTH. Assim a ativacão da cortex pelo ACTH endogênio torna-se um sistema de auto-limitação.
Esse mecanismo pode porém ser sobrepujado pela administração de ACTH exogeno e então aparecerem limiares não fisiológicos dos hormônios da cortex.
AÇÃO BIOLÓGICA DOS HORMÔNIOS DA CORTEX
Em primeiro lugar lembraremos a ação sobre o metabolismo da água e dos electrolitos pelos esteróides do grupo mineralocorticóide.
Em seguida, a influência sobre o metabolismo dos prótides, lípides e glícides, pela ação dos glicocorticóides.
Sob a influência dos primeiros temos retenção de água e sódio e eliminação exagerada de potássio.
A custa dos glico corticáides há aumenta da glicemia e possivelmente eliminação de glicose pela urina. Haverá também queda do azoto proteíco nos tecidos ocasionado não só pela ação metabólica dos glico-corticóides como pelo aproveitamento das proteínas na neoglicogenese.
O fato fundamental, porém, e que serve de base ao uso do hormônio suprarenal na clínica está na ação inibidora dos glico corticóides sobre o tecido colageno, impedindo a formação de exsudatos inflamatórios e alérgicos.
As doses necessárias para inibição do colageno não bem, maiores do que as que interferem nos fenômenos metabólicos.
A importância do tecido conjuntivo ou colageno (3) deve-se ao fato de servir de arcabouço a todos os tecidos do corpo, propiciar a nutrição dos mesmos e criar os meios de eliminação dos resíduos provenientes das trocas orgânicas, que não foram aproveitadas. Encerra elementos de defesa, os chamados Macrofagos de Metchnikoff, que são derivados do mesenquima, diferenciados para a fagocitose, e podendo-se transformar em fibroblastos que são os precursores das fibras colagenas, proprias dos fenômenos de cicatrização.
Ação sôbre o tecido linfóide - A velocidade de formação do linfócito está na dependência das reações da defesa do corpo, em que a epinefrina tem um papel da maior importância. Só isso nos mostra a interdependência do tecido linfóide e a supra renal.
George Sayers e cols. (4) estudaram os efeitos dos hormônios da cortex sôbre a estrutura e função da tecido linfóide no camundongo.
Consistem eles na dissolução dos linfócitos, a qual aparece uma hora depois da injeção de adrenotrofin (ACTH). A desintegração atinge o máximo depois de seis horas. Entre a sexta nona hora a maior parte dos fragmentos nucleares sáo fagocitados pelos macrofagos. Depois cessa a desintegração linfocítica, e sobrevem a sua reintegração à custa das células reticulares do tecido.
Dentro de 24 horas a estrutura linfóide readquire o número normal de linfócitos.
O algo grau de especificidade na ação dos esteróides sôbre as celulas linfóides, é revelado pela ausência de degeneração nos elementos de origem mielóide, e a linfopenia sanguínea que se observa, é consequência dessa dissolução linfocítica nos órgãos linfóides.
Por outro lado a hipertrofia do tecido linfóide que aparece na moléstia de Addison deve ser considerada como uma cónsequência da menor'taxa-de dissolução linfocitica, devida à insuficiência hormonal.
Estudos de White mostraram a presença no linfócito de uma globulina semelhante a globulina 8 do sôro normal:
Enquanto os linfácitos dos tecidos de animais não imunizados para eritrocitos de carneiro não apresentam anticorpos, os dos animais imunizados, ao contrário, os apresentam em quantidades sensíveis. Nestes últimos, há uma globulina tissular identica a do linfócito - a globulina-anticorpo.
Por outro lado Kass encontrou mais tarde a 8 globulina no linfócito normal.
Uma vez que os lihfócitos encerram anticorpos, deduz-se que a maior dissolução dessas células pelas esteróides corticais deva provocar um aumento dos anticorpos no sangue. E de fato, verificase que o máximo de concentração dos anticorpos circulantes coincide com o acme dá linfopenia.
Os efeitos dose esteróides sobre o linfócito são comparáveis aos que se obtem quando se o submete à ação dos raios X.
INDICAÇÃO TERAPÊUTICA
Os glico-corticóides são empregados nas molestias cuja sintomatologia clínica é provocada pelas reações anormais do colageno, como sejam a Asma bronquica, a Rinite alérgica, a Artrite reumatoide, etc.
Impedindo os fenômenos vasomotores, trazem eles grande alivio à sintomatologia da alergia nasal. Inibindo as reações inflamatórias é as neoproduções nas articulações e musculos, aliviam as dores e facilitam a movimentação, na artrite reumatoide.
A sua proteção ao coração, nas infecções estreptocócicas é devida à inibição das inflamações do endocardio, responsáveis pelas retrações cicatriciais e insuficiências valvulares, e também da inflamação do músculo cardíaco, com insuficiência funcional consequente.
Está dupla ação do hormônio dá cortex basta para torná-lo uma arma terapéutica da maior importância.
MODO DE ADMINISTRAÇÃO
De uma maneira geral as doses médias de ACTI-I são a metade das usadas para a cortisona.
Como a ACTI-I é facilmente eliminado, precisa ser, injefado em intervalos de seis a oito horas para se obter uma concentração constante no sangue circulante.
Com a dose de 25 mg. em solução de glicose a 5%; quatro vêzes ao dia, por via endovenosa, obtêm-se excitações máximas da cortex supra renal. Nas injeções intramusculares usamos 15 a 20 mg. cada oito horas. Uma vez obtida a resposta clínica, devem-se reduzir as doses individuais ou então, prolongar a espaço entre as injeções.
A resposta pode ser aquilatada pelo número dos eosinofilos circulantes. Nota-se declínio gradual para zero, que evolue paralelamente à melhoria dos sintomas clínicos.
A cortisona pode ser usada por via-oral (introduzida par Frey-berg em 1950), ou em suspensão; aquosa pela via intramuluscular. A administração por via oral permite obter concentrações ótimas do hormonio circulante. As doses são 1,2-a 1,5 maiores do que para a via intramuscular (5).
As injeções devem ser espaçadas cada doze (horas porque os micro, cristais são lentamente absorvidos. Para se obterem níveis altos, usamos 200 mg. cada 24 horas.
Como a cortisona inibe á hipófise, uma dez cessado o tratamento, desde que tenha sido prolongado, haverá um período de insuficiência da supra renal que pode ser evitada desde que se tenha o cuidado de reduzir gradualmente as doses.
PRECAUÇÕES PARA 0 TRATAMENTO
1) O doente deve ser colocado em dieta hipocloretada.
2) Irão ultrapssar de um (1) litro e meio a ingestão de fluídos nas 24 horas.
3) Ministrar diariamente três a oito gramas de KCL, desde que, haja hipofunção renal.
4) Dar insulina desde que, R. glicemia ultrapasse 125 mg,%.
5) Dieta hiper-proteica.
6) Interromper o tratatnento por 48 horas caso haja elevação da febre ou suspeita clínica de perfuração intestinal.
APLICAÇÕES NA OTORRINOLARINGOLOGIA
No domrnio da otorrinolaringologia o AETH e a Cortisona tem sido empregado como paliativo na rinite vaso motora 6).
Nos casos de rinite alérgica estacional, que entre nós quase pode ser nigligenciada, porque, somente o capim gordura tem ação alergisante polínica, o tratamento é de eficácia incontestável, pois faz desaparecer a sintomatologia clínica desde que seja administrado o ACTH durante todo o tempo em que o indivíduo é exposto a inalação do polen.
Além do tratamento clássico podemos, nesses casos, utilizar a via nasal como o fazem Dill e Bolstadt,
I - Nebulizações: (4 vezes ao dia).
A) Solução de cortisona contendo 25 mg. por 1 cm3....1 cm
Solução fisiológica...............................4 cm
Dose total para cada nebulzação...................5 cm3
B) Solução de Cortisona contendo 5O mg em 5 cm3......1 cm.
Dose total para cada nebulização..................1 cm.
II - Instilações: (cada 5 horas)
Solução de cortisona contendo 25 mg por l cm.........1 cm.
Solução fisiológica..................................4 cm.
Pingar meio conta gota, em cada fossa nasal, cada 5 horas.
III - Injeções locais no corneto inferior:
Solução de cortisona contendo 5 mg. por 1 cm3.
Usar 0,1 a 0,2 cm3 em injeções submucosas no corneto.
Inferior, com intervalos de três dias, alterando, os lados.
Em média 4, injeções em cada lado, são suficientes.
Grové (7) estudando a etiologia da rinite alérgica apresenta um grupo de 105 pacientes com sinusite comprovada em todos eles. Com isso mostra a importância da infecção como agente etlológico da moléstia.
É evidente que nos casos de infecção irreversível deve-se eliminar a mucosa que entretem a rinitë alérgica, depois proceder à desensibilização do paciente, vacinando-o contra os germens obtidos, pela trituração ds mucosa.
A polipose nasal é também melhorada durante o uso da cortisona, havendo diminuição das secreções e maior permeabilidade nasal. Deve-se, porém, contar com as recidivas e nesse caso o efeito da medicação será menos evidente.
Nos, casos de pólipos com infecção sinusal somos obrigados, em geral, a operar o paciente para criar condições propicias à cura final.
A presente observação.serve para exemplificar esse modo de agir.
J.P.S., 64 anos, masculino, diagnóstico: polipgse nasal. Paciente queixa-se de entupimento nasal há cêrca de 20 anos. 0 exame objetivo revela: fossas nasais tomadas por pólipos de aspecto gelatinoso. Em 23 de março de 1953, o exame citológico do muco nasal revela neutrofilos, esinofilos, bem como, células epiteliais numerosas.
Hemograma: desvio à esquerda. Esinofilia de 7%.
De 23 de março de 1953 a 9 de maio de 1953 usou rinocortisona, três vezes ao dia. Em 15 de maio de 1953 foi internado pelo Dr. J. Melo, no Hospital das Clínicas, para tratamento com cortisona oral.
Durante sete dias tomou cortisona 100 mg. por dia. Dieta acloretada + 2 gr. de KCL por dia. Em seguida passou a tornar 200 mg. por dia (50 mg. cada seis horas, durante doze dias).
Evolução: No segundo dia de tratamento, acusa melhoras objetivas, respirando melhor pelo nariz. A melhora persiste enquanto faz o tratamento. Há unta retração aproximada de 30%, nos pólipos. A punção maxilar nessa época revela puz. É submetido, então, a sinusectomia maximo-etmoido-frontal bi-lateral, sendo a cortisona suspensa no dia da operação.
Pós-operatório normal, com boa cicatrização. Fez Liso simultâneo de penicilina.
NO PÓS-OPERATÓRIO DA FENESTRAÇÃO LIBIRÍNTICA
0 emprêgo do ACTH e do cortisona tem em mira impedir a labirintite serosa que sucede à intervenção, e que na opinião de Landsberg (8) constitui a complicação responsável pela perda auditiva no pós-operatório.
Ramso (9) verificou experimentalmente no macaco Rhesus a ineficácia da cortisona como meio de impedir o fechamento da abertura da capsula do labirinto. Ele notou que normalmente a fístula labirintica se fecha em 23 dias e por isso administrou durante todo êsse tempo cortisona na dose de 0,21 gr. por quilo de pêso, e, ao sacrificar os animais 3 a 4 meses depois da intervenção, notou sempre o fechamento ósseo da janela.
Para aquele fim, Landsberg propõe o uso local da cortisona em suspensão oleosa; tens ela a vantagem de permitir forte concentração local, sem as inconveniências gerais que aparecem com as doses necessárias para conseguir a mesma concentração, quando administradas por outra via.
Em dois casos de fenestração labiríntica em que usamos a cortisona, tivemos, no primeiro, um efeito espetacular em relação à vertigem, tendo o doente se movimentado perfeitamente à vontade, logo aos primeiros dias, sem apresentar qualquer sinal de irritação labiríntica. A medicação foi dada durante oito dias, sendo o penso levantado no ll.º dia.
No segando caso, apesar de ministrada em doses equivalentes, a medicação não impediu o aparecimento de vertigens, náuseas e vômitos.
Interrompemos a medicação no quinto dia, e as gases compressivas foras retirada no 1l.º dia. A evolução pôs-operatório procedeu-se sem outra anormalidade.
Na esofagite corrosiva pela soda, os Drs. P. M. Barreto e L. Mascarenhas, têm usado a ACTH e a Cortisona. Esses autores observaram que a administração continuada de ACTH em doses fracas tem ação sedativa sobre a disfagia dolorosa, de maneira que o do ente logo passa a se alimentar satisfatoriamente. Também verificaram que, embora, apareçam ulcerações granulosas na parede esofagica, a passagem do tubo endoscópico se faz com facilidade. Para evitar as estenoses, o uso do hormônio, deve ser acompanhado por dilatações em série. Notaram os AX, que o tempo de tratamento necessário para a cura, é bastante encurtado.
Nós adultos a dose diária é de 15 mg. de ACTH diluidas em 1000 cm3 de sôro glicosado a 5%, durante os primeiros 10 dias. Depois usam a Cortisona (150 a 200 mg. durante uns 20 dias).
Nas crianças, usam 5 a 7,5 mg.,de ACTH diluidas em 500 cm3 em sôro glicosado a 5%, durante a fase aguda da esofagite. (6 a 8 dias). A cortisona depois é dada na dose de 50 a 75 mg.
Esses medicamentos só poderão ser dados, estando o paciente em observações rigorosa, e protegido por doses convenientes de antibiótico.
NA BLASTOMICOSE BRASILEIRA
Os Drs. R. Barbosa e M. Souza Dias têm verificado a ação inibidora da fibrose que caracteriza a cura da moléstia pelo uso das sulfas em condições normais. Recentemente esses autores apresentaram cortes histológicos de lesões cutâneas cicatrizadas em pacientes tratados pela sulfa e cortisona, mostrando um corium muito semelhante ao corium da pele normal.
NA BLASTOMICOSE AMERICANA
M. D. Sutlliff e Stafford Norman (10) tiveram maus resultados com o uso do ACTH. Eesses autores verificaram o aumento da secreção inflamatória e o agravamento das lesões, e por isso desaconselham a medicação, tanto na forma cutânea como sistematica da moléstia.
BIBLIOGRAFIA
1 - The Armour Laboratories. The Physical Basis for the action of ACTH in human beings. 1950.
2 - Mt1LLER OTTFIED, apud WHITAKER J. G: - Aspectos Novos da Otorrinolaringologia. 1947.
3 - KEEFER C. S: - The Med. Clinic of North America. 35:1267 - 1280. Sept. 1951.
4 - SAYERS G. WHITE H. e LONG C. apud ABRAHAM WHITE The Hervey Lectures. 1947-1948.
5 - FORSHAM P. H. - The Med. Clinic of North America. 35: 1229-1251. 1951.
6 - WILLIAMS H. - The Annals of otorinol and Laryngol - LXI.2; 297. 504. 1952
7 - GROVE R. K. - Archives of atolaryngalogy 57: 265. 1953:
8 - LANDSBERG M. P. - Archivés of otolaryngology 55: 662. feb: 1952.
9 - RAMSO J. T. - Archives of otolaryngology 55: 555-558, 1952.
10 - SUTTLIFF W. e STAFFORD NORMAN - Proceedings of second clinic ACTH Conference. 1951.
All rights reserved - 1933 /
2026
© - Associação Brasileira de Otorrinolaringologia e Cirurgia Cérvico Facial