Ano: 2001 Vol. 67 Ed. 6 - Novembro - Dezembro - (9º)
Seção: Artigo Original
Páginas: 819 a 823
Correlação clínico-patológica entre a presença da necrose microscópica e a revolução da carcinoma epidermóide inicial da laringe
Clinical-pathologic correlation between the presence of microscopic necrosis and evolution of initial laryngeal squamous cell carcinoma
Autor(es):
Otávio A. Curioni 1,
Marcos R. Magalhães 1,
Marcos B. Carvalho 2,
Abrão Rapoport 3,
Marilene P. Rosa 4.
Palavras-chave: necrose, carcinoma epidermóide, laringe
Keywords: necrosis, squamous cell carcinoma, larynx
Resumo:
Introdução: Fazer a análise da presença da necrose tumoral microscópica no tumor primário inicial da laringe e correlacioná-la com algumas características clínicas e histopatológicas, objetivando identificar seu impacto na evolução. Forma de estudo: Retrospectivo clínico. Material e métodos: Estudo retrospectivo das fichas médicas e revisão dos cortes histológicos obtidos de 49 casos de carcinomas epidermóides da laringe, estadiados como T1 e T2, tratados no Serviço de Cirurgia de Cabeça e Pescoço do Complexo Hospitalar Heliópolis, de São Paulo/SP, entre janeiro/1978 e dezembro/1997. Resultados: Houve forte associação entre a presença de necrose microscópica e a característica infiltrativa da lesão primária (p=0,004), lesões na supraglote (p=0,021), estádio clínico T2 (p=0,04), ocorrência de metástase cervical (p=0,04) e lesões menos diferenciadas (p=0,025). Aqueles casos que apresentaram necrose microscópica tenderam à melhor evolução. Conclusão: As informações obtidas do nosso estudo sugerem que a necrose por si, como classificada por técnicas histopatológicas, pode não ter influência exclusiva ou reflexo no crescimento volumétrico, refletindo a taxa de crescimento tumoral, mas pode estar relacionada a outros fatores tumorais e/ou do hospedeiro como a morte celular programada.
Abstract:
Introduction: To analyze the presence of microscopic tumoral necrosis in primary initial laryngeal tumor and to correlate it with clinical characteristics and histopathology to identify the impact in the evolution. Study design: Clinical retrospective. Material and methods: Retrospective study of the medical files and revision of histology sections of 49 squamous cell carcinoma of the larynx staged T1 and T2, treated in the Service of Head and Neck Surgery at Heliópolis Hospital, São Paulo /SP, between January/1978 and December/1997. Results: There was strong association between the presence of microscopic necrosis and the infiltrative characteristic of the primary lesion (p=0.004), lesions in the supraglottic (p=0.021), clinical staging T2 (p=0.04), occurrence of cervical metastasis (p=0.04) and less differentiated lesions (p=0.025). Those cases that presented microscopic necrosis tended to have the best evolution. Conclusion: The information gathered by our study suggested that necrosis itself, as classified by histopathology techniques, may not have exclusive influence or reflex on volume of growth, reflecting the rate of tumoral growth, but it may be related to other tumor factors and/or to a host, such as programmed cellular death.
![]()
INTRODUÇÃO
Os avanços no tratamento e talvez na cura do câncer, particularmente da cabeça e pescoço, serão possíveis através do entendimento da biologia tumoral e uma maior capacidade em definir-se o prognóstico individual, conduzindo à formulação de estratégias terapêuticas novas e mais seletivas para cada paciente. A possibilidade de predizer o comportamento clínico do câncer da laringe através do estudo histopatológico é de fato um dos objetivos dos pesquisadores envolvidos nessa questão. A manifestação metastática do câncer em linfonodos regionais tem sido apontada como o mais importante fator prognóstico no câncer da laringe1. Entretanto, nos tumores iniciais da glote, é esperada baixa incidência de metastatização regional, e os parâmetros analisados por exame histopatológico, do tumor primário, não são atualmente significantes para identificar pacientes candidatos à recorrência local ou regional e, conseqüentemente, quais poderiam ser beneficiados por alguma terapia adicional. Entre os fatores que podem indicar a agressividade tumoral determinante de um pior prognóstico, tem sido considerada a velocidade de crescimento tumoral, como um evento indicativo, dependente do balanço entre morte celular programada (apoptose) e proliferação celular; e qualquer alteração entre os dois fatores pode ser a chave para expansão descontrolada dos tumores malignos. Assim, células neoplásicas com elevada taxa de proliferação poderiam levar a um crescimento tumoral além da capacidade nutritiva da sua suplência sangüínea, predispondo ao aparecimento de necrose. Nesse sentido, propusemo-nos a realizar este estudo retrospectivo, para analisar a presença da necrose tumoral microscópica no tumor primário inicial da laringe, e correlacioná-la com algumas características clínicas e histopatológicas, com o objetivo de identificar seu impacto na evolução.
MATERIAL E MÉTODO
A partir da análise retrospectiva dos prontuários e revisão histológica dos blocos dos espécimes cirúrgicos, este trabalho procurou correlacionar a presença de necrose tumoral microscópica e outras características clínico-patológicas de 49 pacientes portadores de carcinoma epidermóide da laringe tratados no Serviço de Cirurgia de Cabeça e Pescoço do Complexo Hospitalar Heliópolis, de São Paulo/SP, no período de setembro/1977 a dezembro/1997. Como pré-requisitos para ingresso no estudo, os pacientes não haviam tido tratamento prévio, tinham sido submetidos a tratamento cirúrgico, com seguimento mínimo de 60 meses (cinco anos), e a neoplasia primária era estadiada como T1 ou T2 (classificação TNM - 1997). Quanto ao gênero, 47 eram homens (95,9%); e dois eram mulheres (4,1%). A idade dos pacientes variou entre 29 e 75 anos, com média de 58 anos e mediana de 59 anos.
Dos blocos parafinados do material obtido do tumor primário na cirurgia, cortes histológicos foram corados pela hemotoxilina-eosina (HE), e revistos para detalhamento das características referentes às variáveis: grau de diferenciação histológica, presença de embolização angiolinfática, infiltração perineural, presença de necrose, padrão de invasão na interface, tumor hospedeiro e desmoplasia. As lâminas foram revistas por um único anatomopatologista.
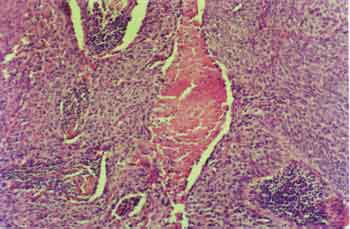
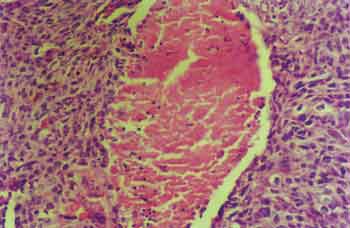
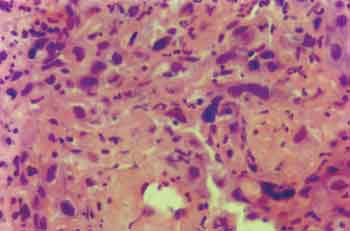
Análises estatísticas descritivas (média, mediana, desvio padrão) foram utilizadas para as variáveis macroscopia, estádio TN, grau histológico, padrão de invasão e necrose microscópica (Fotos 1, 2 e 3).
A associação entre as variáveis foi obtida através dos testes de hipótese Qui-quadrado ou Exato de Fisher para freqüências, dependendo da casuística, com 95% de significância.
Foto 1. Preparação histológica de carcinoma epidermóide invasivo evidenciando focos de necrose - HE. Aumento de 100 vezes.
Foto 2. Preparação histológica de carcinoma epidermóide invasivo evidenciando focos de necrose - HE. Aumento de 200 vezes.
Foto 3. Preparação histológica de carcinoma epidermóide invasivo evidenciando focos de necrose - HE. Aumento de 400 vezes.
RESULTADOS
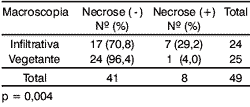
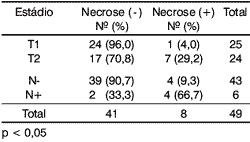
Dos oito casos nos quais havia necrose no tumor primário, sete apresentavam aspecto infiltrativo na lesãoe apenas um era vegetante - correlação esta estatisticamente significativa (Tabela1).
A presença de necrose no tumor primário encontrada em 16,3% dos casos evidenciou distribuição significativa, quando confrontada ao sítio primário (Tabela 2).
Quando correlacionada com as categorias T e N, a necrose apresentou associação positiva com lesões mais avançadas, ou seja, T2 N+ (Tabela 3).
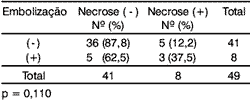
A necrose tumoral, quando correlacionada à embolização neoplásica angiolinfática, não apresentou relação estatisticamente significativa (Tabela 4).
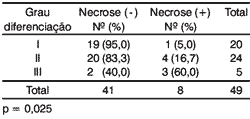
A presença da necrose tumoral tendeu a concentrar-se nas lesões menos diferenciadas (Tabela 5).
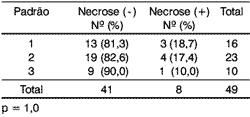
O padrão de invasão tumoral, quando correlacionado à presença de necrose, não apresentou relação significativa (Tabela 6).
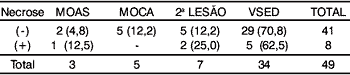
Os números de pacientes vivos sem evidência de doença (VDED), pacientes mortos pelo câncer da laringe (MOCA), mortos por outras causas que não o câncer da laringe (MOAS) e a taxa de segunda lesão até o final deste estudo foram detectados (Tabela 7).
Tabela 1. Distribuição dos pacientes segundo a presença de necrose tumoral e macroscopia.
Tabela 2. Distribuição dos pacientes segundo a presença de necrose e sítio anatômico.
Tabela 3. Distribuição dos pacientes segundo as categorias TN.
Tabela 4. Distribuição dos pacientes segundo a presença de necrose e embolização.
Tabela 5. Distribuição dos pacientes segundo o grau de diferenciação e necrose.
Tabela 6. Distribuição dos pacientes segundo o padrão de invasão e necrose.
Tabela 7. Evolução dos pacientes estudados.
DISCUSSÃO
Conceitualmente, a necrose e a apoptose são as duas expressões morfológicas de morte celular, representativas de um espectro de alterações morfológicas que se seguem à morte celular em um tecido vivo. A necrose é resultante, em grande parte, da ação gradativa de enzimas sobre a célula letalmente lesada. E dois processos essencialmente concorrentes levam às alterações da necrose: digestão enzimática da célula e desnaturação das proteínas2. A apoptose é o outro padrão morfológico de morte celular causada por uma variedade de estímulos lesivos que são capazes de provocar necrose. A alteração pode ser causada por lesão térmica branda, radiação, drogas citotóxicas anticâncer e possivelmente por hipóxia. Sua função é a deleção de células no desenvolvimento normal, organogênese, funcionamento imune e crescimento tissular, mas que também pode ser induzida por estímulos patológicos3. Como a retração da célula e a formação de corpos apoptóticos são rápidos e os fragmentos são rapidamente fagocitados, degradados ou eliminados na luz; e uma considerável apoptose pode ocorrer em tecidos antes que se torne aparente nos cortes histológicos. Além disso, a apoptose, em contraste com a necrose, não estimula inflamação, dificultando ainda mais a detecção histológica4. Uma suplência sangüínea inadequada, por causa de canais vasculares imperfeitamente formados em tecidos cancerosos, poderia predispor à nutrição insuficiente e menor remoção de tecido tumoral morto. Células com elevada taxa de proliferação poderiam levar a um crescimento além da capacidade nutritiva da sua suplência sangüínea5 ou, contrariamente, dar condições necessárias para uma taxa maior de progressão neoplásica, através da aquisição de propriedades autônomas, para uma bem-sucedida metastização e resistência às drogas. As células neoplásicas em crescimento, obviamente, necessitam de suprimento sangüíneo; porém, o estroma conjuntivo vascular é reduzido; e, de fato, nos tumores menos diferenciados e/ou anaplásicos áreas centrais sofrem necrose isquêmica.
A necrose comumente ocorre em tumores sólidos. Folkman6 demonstrou que as células tumorais em cultura podem crescer na ausência de vascularização apenas até nódulos na faixa de 1 a 2 mm de diâmetro. Quando implantadas em tecidos, ocorre maior crescimento, por causa de desenvolvimento de suprimento sangüíneo dos tecidos do hospedeiro. Um exame cuidadoso, geralmente, revelaque a região necrótica é paralela a um vaso sangüíneo tumoral; e separada dele por uma zona de 1 a 2 mm de células tumorais viáveis. Supostamente, essa zona de 1 a 2 mm ao redor dos vasos sangüíneos representa a distância máxima através da qual o oxigênio e outros nutrientes podem se difundir. Portanto, esperar-se-ia que a presença de necrose microscópica tumoral possa ser indicadora de lesão de maior potencial agressivo, onde ritmo de crescimento mais acelerado das células neoplásicas não teria o suprimento sangüíneo ao tumor correspondente, determinando assim áreas de necrose isquêmica. Em nossos resultados, observamos forte associação entre a presença de necrose microscópica e a característica infiltrativa da lesão primária, lesões na supraglote, estádio clínico T2, ocorrência de metástase cervical e lesões menos diferenciadas. Ainda que sem confirmação estatística, a presença de necrose tumoral foi mais incidente nas lesões cujos pacientes tinham idade de até 59 anos.
Apesar de estudos demostrarem que a presença da necrose no interior tumoral provoca hemorragia, que facilitaria invasão neoplásica aos vasos sangüíneos e linfáticos7, não obtivemos tal correlação.
Embora a necrose tumoral tenha sido associada significativamente com um prognóstico ruim no câncer de mama, não foi relacionada com status patológico linfonodal, e revelou sua influência, independentemente do tamanho do tumor, na falha do tratamento4,8,9.
Apesar da limitada casuística analisada neste trabalho, seus resultados sugerem que a necrose microscópica tumoral pode estar associada a lesões com tendência a melhor evolução do ponto de vista de controle local, uma vez que no grupo de pacientes nos quais havia necrose no tumor primário a taxa de segunda lesão foi maior. Ou seja, como está bem estabelecido na literatura10,11, o índice de aparecimento de um novo tumor nas vias aerodigestivas aumenta, em cerca de 10% a cada ano, à medida que haja controle locorregional da primeira lesão.
Conclusões
As informações obtidas do nosso estudo sugerem que a necrose por si, como classificada por técnicas histopatológicas, pode não representar influência exclusiva ou reflexo do crescimento volumétrico, refletindo a taxa de crescimento tumoral, mas pode estar relacionada a outros fatores tumorais e/ou do hospedeiro (mecanismos de apoptose). Novos estudos, inclusive em tumores de outros sítios da cabeça e pescoço, poderiam ser desenvolvidos como alvo desta análise. Em síntese, o achado de necrose tumoral poderia ser levado em conta quanto ao minucioso seguimento ao qual o paciente deveria ser submetido. Novos estudos abordando a relação entre a manifestação histopatológica da necrose tumoral, os mediadores biológicos envolvidos, os mecanismos emediadores da apoptose e indicadores de proliferação celular, principalmente em lesões classificadas como iniciais, deverão ser desenvolvidos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. STELL, P.M. - Prognosis in laryngeal carcinoma: tumour factors. Clin. Otolaryngol., 15:69-81, 1989.
2. MANJO, G. - Celular death and necrosis: chemical, physical and morphologic changes in rat liver. Virchows Arch., 333:421, 1960.
3. CARSON, B. A.; RIBEIRO, D. M. - Apoptosis and disease. Lancet, 341:1251, 1993.
4. WYLLIE, A.H. - Apoptosis and regulation of cell numbers in normal and neoplastic tissue: Na overview. Cancer Metastasis Ver., 11:95, 1992.
5. GILCHRIST, K.W.; GRAY, R.; FOWBLE, B.; TORMEY, D.C.; TAYLOR, S.G. - Tumor necrosis is a prognostic predictor for early recurrence and death in lymph node - positive breast cancer: A 10 - year follow-up study of 728 Eastern Cooperative Oncology group patients. J. Clin. Oncol., 11:1929-35, 1993.
6. FOLKMAN, J. - Tumor angiogenesis. In Holland, J.F., (et al. (eds.): Cancer Medicine. 3rd ed. Philadelphia, Lea & Febiger, 1993, p.153.
7. WEISS L. - Principles of Metastasis. Orlando F. L.: Academic Press, 1985.
8. FISHER, E.R.; PALEKAR, A.S.; GREGORIO, R.M.; REDMOND, C.; FISHER, B. - Pathologicl findings from the National Surgical Adjuvant Breast Project. Significance of tumor necrosis. Hum. Pathol., 9:523 30, 1978.
9. ROSES, D.F.; BELL D.A.; FLOTE T.J.; TAYLOR R; RATECH, H.; DUBIN, N. - Pathologic predictor of recurrence in stage 1 breast cancer. Am J Clin Pathol. 78:817-20,1982.
10. BATSAKIS, J.G. - Synchronous and metachronous carcinomas in patients with head and neck cancer. Int J Radiat Oncol Biol Phys. 10:2163-72, 1984.
BLACK, B.J.; GLUCKMAN J.L.; SHUMRICK, D.A. - Multiple primary tumours of the upper aerodigestive tract. Clin. Otolaryngol. 8:277 80, 1983.
1 Médico Assistente do Serviço de Cirurgia de Cabeça e Pescoço, do Hospital Heliópolis, São Paulo /SP.
2 Chefe do Serviço de Cirurgia de Cabeça e Pescoço, do Hospital Heliópolis, São Paulo /SP.
3 Coordenador do Curso de Pós-Graduação em Cirurgia de Cabeça e Pescoço, do Hospital Heliópolis, São Paulo /SP.
4 Médica Assistente do Serviço de Anatomia Patológica, do Hospital Heliópolis, São Paulo /SP.
Trabalho realizado no Serviço de Cirurgia de Cabeça e Pescoço, do Hospital Heliópolis, São Paulo /SP.
Endereço para Correspondência: Prof. Dr. Abrão Rapoport - Praça Amadeu Amaral, 47 - cj. 82 - Paraíso - 01327-010 São Paulo /SP.
Telefone: (0xx11) 289-6229 / 287-4347. E-Mail: cpgcp.hosphel@attglobal.net
Artigo recebido em 10 de maio de 2001. Artigo aceito em 30 de maio de 2001.