Ano: 2012 Vol. 78 Ed. 4 - Julho - Agosto - (19º)
Seção: Artigo Original
Páginas: 103 a 107
Laringectomia de resgate: utilização do retalho miocutâneo de peitoral maior na prevenção de fístula faringocutânea
The usefulness of a pectoralis major myocutaneous flap in preventing salivary fistulae after salvage total laryngectomy
Autor(es): Alexandre Andrade Sousa1; Sebastião Maurício de Oliveira Castro2; José Maria Porcaro-Salles3; João Marcos Arantes Soares4; Gustavo Meyer de Moraes5; Jomar Rezende Carvalho6; Guilherme Souza Silva7
Palavras-chave: complicações pós-operatórias, fístula do sistema digestório, laringectomia, retalhos cirúrgicos.
Keywords: digestive system fistula, laryngectomy, postoperative complications, surgical flaps.
Resumo:
Laringectomias de resgate estão associadas a altas taxas de complicações pós-operatórias. O uso de retalhos na reconstrução do trânsito faríngeo poderia reduzir a incidência destas complicações.
OBJETIVO: Avaliar a utilidade do retalho miocutâneo de músculo peitoral maior na prevenção da fístula salivar no pós-operatório de laringectomia total de resgate.
MÉTODO: Estudo retrospectivo, realizado de abril/2006 a maio/2011, com 31 pacientes portadores de CCE de laringe recidivado, tratados previamente com quimiorradioterapia ou radioterapia isolada, submetidos à laringectomia de resgate. Destes 31 pacientes, a reconstrução da faringe foi realizada com utilização do retalho miocutâneo de músculo peitoral maior em 19 (61%) casos, enquanto o fechamento primário ocorreu em 12 pacientes (39%).
RESULTADOS: Foi observada taxa de fistula salivar em (16%) dos pacientes em que se utilizou o retalho e 58% nos pacientes submetidos a fechamento primário da faringe (p < 0,02). Não foi observada diferença estatisticamente significativa entre os grupos em relação ao tempo médio de aparecimento de fistula e reintrodução da dieta por via oral, bem como tempo de uso de cateter nasoentérico para alimentação.
CONCLUSÃO: O retalho miocutâneo do músculo peitoral maior mostrou-se como opção capaz de reduzir incidência de fistula salivar em laringectomias de resgate.
Abstract:
Salvage laryngectomy in patients treated with organ preservation protocols is associated with high rates of postoperative complications. The use of non-irradiated tissue flaps in pharyngeal reconstruction could reduce the incidence of these complications.
OBJECTIVE: This study aims to evaluate the usefulness of the pectoralis major myocutaneous flap in preventing salivary fistulae during the postoperative period of salvage total laryngectomy (TL).
MATERIALS AND METHOD: This retrospective study enrolled 31 patients operated between April of 2006 and May of 2011. All patients had advanced cancer at the time of the salvage procedure and had been treated with chemoradiotherapy or radiotherapy alone. Pharyngeal reconstruction was performed using pectoralis major myocutaneous flap in 19 cases (61%); primary wound closure occurred in 12 patients (39%).
RESULTS: Salivary fistulae occurred in 16% of the patients who received the flap and in 58% of the patients with primary closure of the pharynx (p < 0.02). No statistically significant differences were noted between the groups with respect to the mean time for fistula formation, reintroduction of an oral diet, or use of a nasoenteric tube for feeding.
CONCLUSION: The pectoralis major myocutaneous flap was found to reduce the incidence of salivary fistulae in salvage laryngectomy procedures.
![]()
INTRODUÇÃO
O tratamento do carcinoma de células escamosas (CCE) de cabeça e pescoço tem mudado substancialmente nos últimos anos1. Com o desenvolvimento de estratégias/protocolos de preservação de órgãos, a terapia primária com quimiorradioterapia (QRT) para um subgrupo de pacientes com câncer avançado de laringe resultou em taxas de 64% de preservação do órgão, com sobrevida global semelhante aos pacientes submetidos à laringectomia total seguida de radioterapia, tratamento, até então, considerado padrão para este tipo de câncer2-4.
A despeito da eficácia do tratamento quiomiorradioterápico, um número considerável de pacientes ainda necessitarão de cirurgia de resgate, em geral laringectomia total, devido à doença persistente ou recorrente5,6. Entretanto, inúmeros estudos têm demonstrado altas taxas de complicações associadas à laringectomia de resgate, consequente aos efeitos da radioterapia associada à quimioterapia sobre a cicatrização de feridas3,7. Em particular, a taxa de fístula faringocutânea, a complicação mais comum pós-laringectomias é mais elevada nesta população, ultrapassando 50% em alguns estudos8. Isto resulta em maior morbidade, hospitalização prolongada e aumento dos custos hospitalares9,10. O mesmo ocorre com o subgrupo de pacientes portadores de tumores iniciais de laringe recidivados após tratamento radioterápico isolado5,6.
Tentando prevenir ou reduzir a incidência de fístula salivar, alguns autores defendem o uso rotineiro de tecidos não irradiados para reforço/fechamento da faringe como, por exemplo, retalho miocutâneo de músculo peitoral maior, retalho em colar do músculo esternocleidomastoideo ou retalhos microvascularizados2.
O objetivo desse estudo foi avaliar a utilização de retalho miocutâneo de músculo peitoral maior no fechamento da faringe em pacientes submetidos a tratamento prévio com quimio e/ou radioterapia, seguido de laringectomia total (LT) ou faringolaringectomia total (FLT) de resgate, e comparar a incidência de fístula salivar entre pacientes nos quais foi utilizado o retalho e naqueles submetidos a fechamento primário da faringe.
MÉTODO
Trata-se de estudo retrospectivo, com avaliação dos prontuários dos pacientes com diagnóstico de carcinoma de células escamosas (CCE) recidivado após tratamento primário radioterápico associado ou não à quimioterapia, no período de abril de 2006 a maio de 2011. Todos os pacientes foram submetidos à LT ou FLT de resgate seguida de sutura primária da faringe ou utilização do retalho miocutâneo de peitoral maior para reconstrução do trânsito faríngeo. A utilização ou não do retalho não seguiu nenhum critério de randomização e dependeu da preferência e julgamento do cirurgião no perioperatório.
Esse estudo foi aprovado pelo Comitê de Ética sob o parecer número 0584.1.203.000-09, em 05/04/2010.
Foram comparadas as seguintes variáveis: fechamento primário da faringe e reconstrução com retalho miocutâneo de músculo peitoral maior, índice e tempo médio de aparecimento de fístula salivar, dependência de cateter nasoentérico para alimentação, tempo de reintrodução da dieta por via oral. Também foi investigada se traqueostomia prévia foi fator predisponente na formação de fístula salivar.
Somente os pacientes com tumor com sítio primário localizado em laringe ou hipofaringe, com falha terapêutica após quimio e/ou radioterapia primária submetidos à LT ou FLT foram incluídos no estudo. Aqueles submetidos à laringectomia parcial, ressecção parcial de base língua foram excluídos.
A análise estatística foi feita utilizando o programa SPSS versão 13.0, com nível de significância de 5% para todos os testes.
RESULTADOS
Foram operados 31 pacientes com CCE em laringe/hipofaringe residual ou recidivado, com diagnóstico confirmado ao exame anatomopatológico.
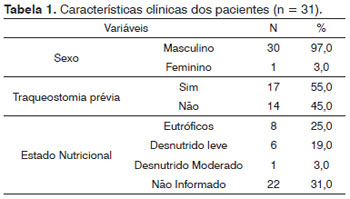
A média de idade dos pacientes foi de 65,5 anos (43-84 anos). O sexo, estado nutricional e traqueostomia prévia estão referenciados na Tabela 1.
A comorbidade mais comum foi a hipertensão arterial, correspondendo a 19% da casuística. As demais comorbidades foram: hepatopatia crônica e coronariopatia 6%, cardiopatia 3%. Dados incompletos sobre comorbidades associadas corresponderam a 66% dos pacientes (22/31).
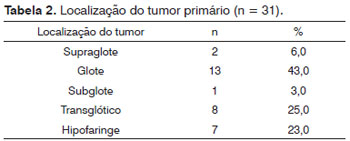
A localização do tumor primário está descrita na Tabela 2.
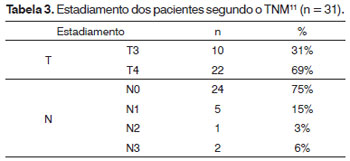
O estadiamento dos pacientes, segundo a classificação TNM11, está representada na Tabela 3.
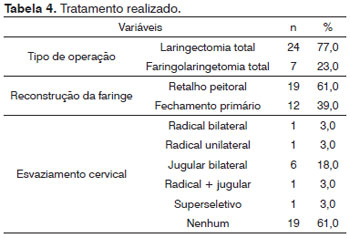
Dos 31 pacientes, 23% (7/31) foram submetidos à faringolaringectomia e 77% (24/31) à laringectomia total. O pescoço foi tratado cirurgicamente em 33% dos pacientes da seguinte forma: esvaziamento radical bilateral em 3%, esvaziamento radical unilateral em 3%, esvaziamento jugular bilateral em 18%, esvaziamento radical de um lado e jugular do outro em 3%, esvaziamento seletivo dos níveis II-III em 3% e em 6% dos casos não havia dados no prontuário. Em 61% dos pacientes, não foi realizado nenhum tipo de esvaziamento (Tabela 4).
A reconstrução da faringe foi realizada com utilização do retalho miocutâneo de músculo peitoral maior em 61% (19/31) dos casos, enquanto que o fechamento primário da faringe ocorreu em 39% (12/31).
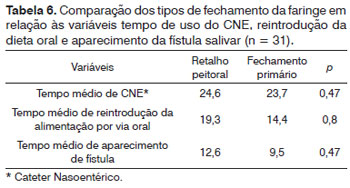
Em relação às complicações pós-operatórias, a taxa global de fístula salivar foi de 32% (10/31). Nos pacientes submetidos a fechamento primário da faringe, 58% (7/12) evoluíram com fístula salivar. Nos pacientes em que se utilizou o retalho miocutâneo, 16% (3/19) tiveram fístula faringocutânea (p < 0,02). Não houve diferença na incidência de fístula quando comparadas as seguintes variáveis: estadiamento T e N, localização do tumor. Houve tendência de menor incidência nos pacientes eutróficos em relação aos pacientes que tinham algum grau de desnutrição (p = 0,09) (Tabelas 5 e 6).
Cinco em 17 (29%) pacientes submetidos à traqueostomia prévia à laringectomia de resgate tiveram fístula salivar, enquanto quatro em 12 (33%) daqueles sem traqueostomia prévia evoluíram com esta complicação (p = 0,56).
Na área doadora, a ferida operatória evoluiu com infecção em 18% dos casos e hematoma em 10%. Nenhum pacientes apresentou fístula quilosa, um paciente apresentou pneumonia e outro paciente foi a óbito no 35º dia pós-operatório (DPO) por sepse pulmonar.
Da mesma forma, comparando os pacientes submetidos a fechamento primário da faringe e naqueles em que se utilizou retalho peitoral, o tempo médio em dias do aparecimento da fístula, tempo médio de uso de cateter nasoentérico e tempo médio de reintrodução da dieta via oral foram, respectivamente: 9,5 e 12,6 dias (p = 0,47), 23,7 e 24,6 dias (p = 0,47) e 14,4 e 19,3 dias (p = 0,80).
DISCUSSÃO
O desenvolvimento de programas/protocolos de preservação de órgãos com quimiorradioterapia tem modificado o tratamento clássico dos pacientes com câncer avançado de laringe. Além do bom controle locorregional e taxas de sobrevida semelhantes à laringectomia seguida de radioterapia, essa associação de modalidades terapêuticas tem o benefício de preservação do órgão, possibilitando que muitos pacientes permaneçam com boa qualidade vocal e nenhuma ou mínima disfagia. Por esses motivos, esses programas de quimiorradioterapia têm se tornado tratamento padrão para o subgrupo de pacientes elegíveis1,2,5,12.
Uma das consequências desta abordagem terapêutica é a mudança do papel da cirurgia no tratamento destes pacientes. A abordagem cirúrgica tem perdido a função de terapia primária neste cenário, tornando-se progressivamente reservada para tratamento de resgate nos casos de tumor residual ou recorrente, quando passa a ser a única opção terapêutica1,2,5. Laringectomia total (LT) ou faringolaringectomia total (FLT) permanecem como tratamento padrão para o resgate após quimiorradioterapia, enquanto a laringectomia parcial fica reservada para casos selecionados6.
Apesar dos benefícios descritos do tratamento conservador, laringectomias de resgate em pacientes tratados com quimiorradioterapia estão associadas a altas taxas de complicações pós-operatórias13. Destas complicações, a fístula faringocutânea é a complicação mais comum, ocorrendo mais comumente dentro de 7-10 dias após a operação9. A incidência de fístula salivar encontrada nesse estudo foi de 32% dos casos, equiparando-se às encontradas por outros autores, como Varghese et al.14 - 41% - e Putten et al.6 - 30%.
Esta complicação pode atrasar a reabilitação, a terapia adjuvante15 e a reintrodução de alimentação por via oral10, além de aumentar o tempo de internação e os custos hospitalares. Tsou et al.16 mostraram que o tempo de hospitalização dos pacientes com fístula faringocutânea foi de 37,6 dias, comparado com 20,7 dias dos pacientes sem fístula.
Múltiplos fatores de risco para a formação de fístula salivar têm sido descritos, dentre eles, estádio T, comorbidades associadas, esvaziamento cervical, nível baixo de hemoglobina pré e pós-operatória, albumina sérica diminuída, traqueostomia prévia, tipo de fechamento, tempo cirúrgico, esvaziamento cervical, quimio e/ou radioterapia pré-operatória5,7,10,15. Neste estudo, a maioria destas variáveis não foi importante para o aumento da incidência de tal complicação pós-operatória. Em metanálise, Paydarfar & Birkmeyer15 demonstraram que a radioterapia pré-operatória aumenta o risco de fístula faringocutânea (RR, 2,28; p < 0,001), confirmando dados de outros trabalhos, em que a taxa de fístula foi maior em pacientes previamente irradiados, quando comparados com não irradiados, como descrito por Ganly et al.12 (32% versus 12%, p = 0,012 respectivamente). O efeito da radioterapia se traduz em injúria na microvasculatura do tecido, resultando em fibrose miointimal, endarterite e agravamento de aterosclerose, gerando um ambiente hipovascular, hipocelular e hipóxico, diminuindo a capacidade de cicatrização, aumentando o risco de formação, bem como gravidade e duração da fístula5,15,17.
Para reduzir a incidência e a morbidade desta complicação em laringectomias de resgate, o uso de retalhos não irradiados para a reconstrução da faringe tem sido recomendado, mesmo quando há mucosa suficiente para o fechamento primário3,7. O racional desta estratégia seria a utilização de tecido sadio, com vascularização abundante que poderia maximizar a cicatrização da ferida operatória, prevenindo complicações locais. De acordo com esta assertiva, a utilização de retalhos está se tornando rotina nas laringectomias de resgate em vários serviços de cirurgia de cabeça e pescoço no mundo8.
O retalho miocutâneo do músculo peitoral tem desempenhado um importante papel nas reconstruções em cirurgia de cabeça e pescoço, desde sua descrição realizada por Ariyan, em 1979. É um retalho de confecção rápida, viabilidade confiável, versátil em termos de reconstrução, próximo ao sítio de ressecção, permitindo a reconstrução em um único tempo cirúrgico e com baixos índices de complicações do sítio doador18-20. Quando utilizado em laringectomias de resgate, este retalho pode reduzir o índice de formação de fistula salivar de 24% para 0% (p < 0,015), como demonstrado por Patel & Keni8, e 51% para 20% (p < 0,028), segundo Righini et al.21. Em nossa casuísta, a taxa de fístula salivar nos pacientes em que se utilizou o retalho miocutâneo foi de 16%, enquanto nos pacientes em que se realizou o fechamento primário da faringe foi de 58%. Além disso, o retalho miocutâneo de peitoral parece limitar a gravidade da fístula e reduzir a necessidade de reintervenção cirúrgica nos pacientes que desenvolvem fístula salivar2,7, embora não tenhamos dados estatísticos, nessa casuística, que comprovem essa observação.
Resultados semelhantes foram alcançados Tsou et al.16, com redução na incidência de fístula em faringolaringectomia de resgate com utilização de retalho fasciocutâneo radial do antebraço.
Sendo um retalho regional, não requer de material e equipe especializados em anastomoses microcirúrgicas para sua confecção, e baixa morbidade da área doadora2,21.
Além disso, a utilização do retalho miocutâneo potencialmente diminuiria o risco de complicações tardias, como estenose, disfagia e dependência de cateteres para alimentação, como demonstrado por Patel & Keni8, as quais não foram observadas no presente estudo.
CONCLUSÃO
Concluindo, a utilização do retalho miocutâneo de peitoral maior para a reconstrução da faringe em pacientes submetidos à faringolaringectomia/laringectomia total de resgate após quimio e radioterapia pode reduzir a incidência de fístula salivar significativamente.
REFERÊNCIAS
1. Esteller E, Vega MC, López M, Quer M, León X. Salvage surgery after locoregional failure in head and neck carcinoma patients treated with chemoradiotherapy. Eur Arch Otorhinolaryngol. 2011;268(2):295-301.
2. Gil Z, Gupta A, Kummer B, Cordeiro PG, Kraus DH, Shah JP, et al. The role of pectoralis major muscle flap in salvage total laryngectomy. Arch Otolaryngol Head Neck Surg. 2009;135(10):1019-23.
3. Hanasono MM, Lin D, Wax MK, Rosenthal EL. Closure of laryngectomy defects in age of the chemoradiation therapy. Head Neck. 2012;34(4):580-8.
4. Agrawal N, Goldenberg D. Primary and salvage total laryngectomy. Otolaryngol Clin North Am. 2008;41(4):771-80.
5. Wakisaka N, Murono S, Kondo S, Furukawa M, Yoshizaki T. Post-operative pharyngocutaneous fistula after laryngectomy. Auris Nasus Larynx. 2008;35(2):203-8.
6. van der Putten L, de Bree R, Kuik DJ, Rietveld DH, Buter J, Eerenstein SE, et al. Salvage laryngectomy: oncological and functional outcome. Oral Oncol. 2011;47(4):296-301.
7. Furuta Y, Homma A, Oridate N, Suziki F, Hatakeyama H, Suzuki K, et al. Surgical complications of salvage total laryngectomy following concurrent chemoradiotherapy. Int J Clin Oncol. 2008;13(6):521-7.
8. Patel UA, Keni SP. Pectoralis myofascial flap during salvage laryngectomy prevents pharyngocutaneous fistula. Otolaryngol Head Neck Surg. 2009;141(2):190-5.
9. Boscolo-Rizzo P, De Cillis G, Marchiori C, Carpenè S, Da Mosto MC. Multivariate analysis of risk factors for pharyngocutaneous fistula after total laryngectomy. Eur Arch Otorhinolaryngol. 2008;265(8):929-36.
10. Ikiz Aö, Uça M, Güneri EA, Erdag TK, Sütay S. Pharyngocutaneous fistula and total laryngectomy: possible predisposing factors, with emphasis on pharyngeal myotomy. J Laryngol Otol. 2000;114(10):768-71.
11. Edge SB, Byrd DR, Compton CC, Fritz AG, Greene FL, Trotti A (Eds.). AJCC cancer staging manual (7th ed). New York: Springer; 2010.
12. Ganly I, Patel S, Matsuo J, Singh B, Kraus D, Boyle J, et al. Postoperative complications of salvage total laryngectomy. Cancer. 2005;103(10):2073-81.
13. Sundaram K, Wassermam JM. Prevention of unplanned pharyngocutaneous fistula in salvage laryngectomy. Otolaryngol Head Neck Surg. 2009;141(5):645-7.
14. Varghese BT, Sebastian P, Mathew A. Treatment outcome in patients undergoing surgery for carcinoma larynx and hypopharynx: a follow-up study. Acta Otolaryngol. 2009;129(12):1480-5.
15. Paydarfar JA, Birkmeyer NJ. Complications in head and neck surgery: a meta-analysis of postlaryngectomy pharyngocutaneous fistula. Arch Otolaryngol Head Neck Surg. 2006;132(1):67-72.
16. Tsou YA, Hua CH, Lin MH, Tseng HC, Tsai MH, Shaha A. Comparison of pharyngocutaneous fistula between patients followed by primary laryngopharyngectomy and salvage laryngopharyngectomy for advanced hypopharyngeal cancer. Head Neck. 2010;32(11):1494-500.
17. Fung K, Teknos TN, Vandenberg CD, Lyden TH, Bradford CR, Hogikyan ND, et al. Prevention of wound complications following salvage laryngectomy using free vascularized tissue. Head Neck. 2007;29(5):425-30.
18. Castelli ML, Pecorari G, Succo G, Bena A, Andreis M, Sartoris A. Pectolaris major myocutaneous flap: analysis of complications in difficult patients. Eur Arch Otorhinolaryngol. 2001;258(10):542-5.
19. Righi PD, Weisberg EC, Slakes SR, Wilson JL, Kesler KA, Yaw PB. The pectoralis major myofascial flap: clinical applications in head and neck reconstruction. Am J Otolaryngol. 1998;19(12):96-101.
20. Vartanian JG, Carvalho AL, Carvalho SMT, Mizobe L, Magrin J, Kowalski LP. Pectoralis major and other myofascial/myocutaneous flaps in head and neck cancer reconstruction: experience with 437 cases at a single institution. Head Neck. 2004;26(12):1018-23.
21. Righini C, Lequeux T, Cuisnier O, Morel N, Reyt E. The pectoralis myofascial flap in pharyngolaryngeal surgery after radiotherapy. Eur Arch Otorhinolaryngol. 2005;262(5):357-61.
1. Mestre em Cirurgia pela FM/UFMG Titular da SBCCP (Professor do Departamento de Cirurgia da FM/UFMG, Membro do Grupo de Cirurgia de Cabeça e Pescoço do Instituto Alfa de Gastroenterologia do HC/UFMG, Coordenador do Grupo de CCP - Hospital da Baleia).
2. Médico, Cirurgião geral (Residente de Cirurgia de Cabeça e Pescoço).
3. Mestre em Cirurgia pela Faculdade de Medicina da UFMG Titular da Sociedade Brasileira de Cirurgia de Cabeça e Pescoço (Professor do Departamento de Cirurgia da Faculdade de Medicina da UFMG, Coordenador do Grupo de Cirurgia de Cabeça e Pescoço do Instituto Alfa de Gastroenterologia do Hospital das Clínicas da UFMG).
4. Doutor em Cirurgia pela FM/UFMG Titular da SBCCP (Professor do Departamento de Cirurgia da FM/UFSJ).
5. Mestre em Cirurgia pela FM/UFMG (Membro do Grupo de Cirurgia de Cabeça e Pescoço do Instituto Alfa de Gastroenterologia do HC/UFMG).
6. Mestre Titular da SBCCP (Membro do Grupo de Cirurgia de Cabeça e Pescoço do Instituto Alfa de Gastroenterologia do HC/UFMG).
7. Cirurgião de Cabeça e Pescoço (Membro do Grupo de Cirurgia de Cabeça e Pescoço do Instituto Alfa de Gastroenterologia do HC/UFMG).
Instituto Alfa de Gastroenterologia do Hospital das Clínicas da UFMG.
Endereço para correspondência:
Alexandre Andrade Sousa
Av. do Contorno, 5351, sala 1206. Cruzeiro
Belo Horizonte - MG. CEP: 30110-035
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 12 de março de 2012. cod. 9091.
Artigo aceito em 20 de maio de 2012.