Ano: 2011 Vol. 77 Ed. 6 - Novembro - Dezembro - (17º)
Seção: Artigo Original
Páginas: 791 a 798
Correlação entre equilíbrio corporal e capacidade funcional de idosos com disfunções vestibulares crônicas
Correlation between the body balance and functional capacity from elderly with chronic vestibular disorders
Autor(es): Raquel Ferreira de Sousa1; Juliana Maria Gazzola2; Maurício Malavasi Ganança3; Célia Aparecida Paulino4
Palavras-chave: atividades cotidianas, doenças vestibulares, equilíbrio postural, saúde do idoso.
Keywords: of daily living, health of the elderly, postural balance, vestibular diseases.
Resumo:
As doenças vestibulares são frequentes na população idosa, resultando, principalmente, em tontura e desequilíbrio corporal, sintomas que podem prejudicar as atividades de vida diária. Objetivo: Estudar a correlação entre equilíbrio corporal e a capacidade funcional e a comparação entre risco de queda, ocorrência de queda e a capacidade funcional de idosos com disfunções vestibulares crônicas. Material e Método: Forma de estudo transversal, clínico e experimental com 50 idosos, de 60 a 86 anos, com vestibulopatias periféricas crônicas. Estes idosos foram submetidos à avaliação do equilíbrio por meio do Dynamic Gait Index (DGI) e à avaliação da capacidade funcional, por meio da Medida de Independência Funcional (MIF). Os dados obtidos foram submetidos ao teste de correlação de Spearman e aos de comparação de Mann-Whitney e Kruskal-Wallis, sendo considerado α=5% (0,05). Resultados: Verificou-se correlação positiva entre o escore total do DGI e todas as pontuações da MIF, especialmente a MIF total (r=0,447; p<0,001), prejuízo da capacidade funcional em idosos com maior risco de queda (p<0,001). Conclusão: Há correlação entre equilíbrio corporal e capacidade funcional em idosos com vestibulopatias periféricas, isto é, quanto melhor o equilíbrio, melhor a capacidade funcional. Além disso, uma pior capacidade funcional aumenta o risco de queda nestes indivíduos.
Abstract:
Vestibular disorders are common among the elderly, mainly resulting in dizziness and imbalance - symptoms which can impact daily routine activities. Aim: To study the correlation between body balance and functional capacity and a comparison of risk of falls, actual falls and the functional capacity of the elderly with chronic vestibular dysfunctions. Materials and Methods: A cross-sectional, clinical and experimental study with 50 senior citizens - 60 to 86 years, with chronic peripheral vestibular dysfunction. These participants underwent body balance assessment by the Dynamic Gait Index (DGI) and functional capacity assessment by the Functional Independence Measure (FIM).The data was tested using the Spearman correlation and comparison tests, Mann-Whitney and Kruskal- Wallis, being α=5% (0.05). Results: There was a significant correlation between the total DGI score and all FIM scores, especially the total score (r=0.447; p<0.001) and loss of functional capacity in elderly patients with the highest risk of falling (p<0.001). Conclusion: There is a positive correlation between body balance and functional capacity in elderly patients with peripheral vestibular disorders, that is: the better the balance, the better the individual's functional capacity. In addition, a worse functional capacity increases the individual's risk of falling.
![]()
INTRODUÇÃO
Com o aumento da incidência de doenças crônicas decorrente do crescente envelhecimento populacional, as doenças vestibulares têm adquirido grande relevância epidemiológica, visto que o aparecimento das disfunções e seus múltiplos sintomas otoneurológicos associados, tais como vertigem, tontura, instabilidade corporal, perda auditiva e zumbido, são diretamente proporcionais ao avanço da idade1.
O sistema vestibular contribui como um sistema de referência, nos quais os outros sistemas (visual e somatossensorial) podem ser comparados em situações de conflitos sensoriais. Este sistema fornece informações ao Sistema Nervoso Central (SNC) sobre a orientação do corpo no espaço, juntamente com as informações somatossensoriais.Assim, quando há comprometimento do sistema vestibular com o envelhecimento, como, por exemplo, ao ocorrer degeneração progressiva e redução do número de células ciliadas labirínticas, células ganglionares receptoras vestibulares e fibras nervosas, o SNC manifesta dificuldade em lidar com informações sensoriais reduzidas ou conflitantes2.
Além disso, diversas queixas são frequentes na população idosa, dentre as quais se destacam tontura, vertigem e desequilíbrio. Em mais da metade dos casos, o desequilíbrio tem origem entre os 65 e 75 anos e cerca de 30,0% dos idosos apresentam os sintomas nesta idade, o que constitui um dos principais fatores limitantes na vida do idoso3. Este achado clínico é considerado como uma síndrome geriátrica de causa multifatorial, que acontece devido ao acúmulo de déficits em múltiplos sistemas, causando grande vulnerabilidade dos idosos frente aos desafios cotidianos4.
Até os 65 anos de idade, a tontura é considerada o segundo sintoma de maior prevalência mundial; após essa idade, torna-se o sintoma mais comum e, a partir dos 75 anos, a prevalência atinge a taxa de 80,0% dos indivíduos nessa categoria etária1.
Uma das consequências mais incapacitantes da tontura e do desequilíbrio corporal é a ocorrência de quedas. Estas são definidas como um evento não intencional, resultante da mudança da posição do indivíduo para um nível inferior, em relação à sua posição inicial, sem que tenha havido um fator intrínseco determinante, como uma síncope, acidente vascular cerebral ou um acidente inevitável5.
É importante considerar que a grande maioria dos idosos desenvolve, ao longo da vida, alguma doença crônica decorrente da perda contínua da função de órgãos e sistemas biológicos. Essa perda pode, ou não, ocasionar prejuízo da capacidade funcional que, por sua vez, pode desencadear limitações funcionais e, em última instância, gerar incapacidade do idoso para realizar tarefas essenciais à sobrevivência no cotidiano6.
Uma pesquisa domiciliar, realizada com a população idosa do município de São Paulo (SP), verificou que somente 53,0% dos indivíduos avaliados apresentavam autonomia total para a realização de atividades da vida diária, tais como: preparar refeições, fazer a limpeza da casa, tomar remédios na hora certa, pentear o cabelo, andar no plano, comer, tomar banho, entre outros. Além disso, 29,0% necessitavam de ajuda parcial ou total para concluir até três atividades e 10,0% precisavam de ajuda em mais de três atividades mencionadas. Estes resultados sugerem que a longevidade pode deixar de ser uma conquista e passar a ser um problema, caso o aumento da expectativa de vida não seja acompanhado pela manutenção da saúde, autonomia e independência na execução das atividades cotidianas7.
Um estudo transversal avaliou a importância do desempenho motor na manutenção da independência em atividades instrumentais da vida diária, como viajar, fazer compras, preparar refeições e limpar a casa. Os resultados mostraram que há uma forte associação entre menor equilíbrio e perda da capacidade de execução de atividades instrumentais pelos idosos da comunidade8. Todavia, não houve esclarecimentos quanto ao grau de correlação entre o equilíbrio e a capacidade funcional de idosos vestibulopatas, avaliados pela Medida de Independência Funcional (MIF), no que se refere às atividades de vida diária básicas, como vestir-se, tomar banho, realizar transferências posturais, entre outras.
Diante disso, este estudo teve como objetivo estudar a correlação entre equilíbrio corporal e capacidade funcional de idosos com vestibulopatias periféricas crônicas e comparar risco de queda e ocorrência de queda com a capacidade funcional destes indivíduos.
MATERIAL E MÉTODO
Foi realizado um estudo transversal, descritivo e analítico, com 50 indivíduos idosos (N = 50), entre 60 e 86 anos de idade, de ambos os sexos, e apresentando disfunções vestibulares periféricas.
Os critérios de inclusão dos participantes foram: indivíduos idosos com 60 anos ou mais; homens e mulheres; com disfunções vestibulares caracterizadas pela presença de tontura e diminuição do equilíbrio corporal, e atordoamento ou sensação de tontura inespecífica, com etiologia periférica e ocorrência diária, semanal, mensal ou esporádica há, no mínimo, três meses.
Foram excluídos do estudo aqueles indivíduos que apresentassem deficiências sensoriais, cognitivas ou físicas, as quais impedissem a execução da avaliação do equilíbrio corporal, assim como acarretassem incapacidade para compreender comandos verbais simples e questionamentos relacionados à MIF.
Também foram excluídos idosos em crise vertiginosa; pacientes com comprometimento grave da visão e audição, considerados incapazes para realização das atividades da vida diária, mesmo com a utilização de lentes corretivas ou aparelhos auditivos; idosos com amputação de membro superior e/ou inferior; pacientes inaptos para caminhar de forma independente, e aqueles que estivessem em programa de reabilitação do equilíbrio corporal há pelo menos seis meses antes da realização deste estudo.
O estudo foi previamente aprovado pela Comissão de Ética em Pesquisa (Protocolo no 032/2009) e só participaram do estudo os idosos que concordaram em assinar o Termo de Consentimento Livre e Esclarecido.
Os idosos com hipótese diagnóstica de disfunção vestibular periférica crônica foram submetidos à avaliação por médico otorrinolaringologista e, por meio de avaliação clínica e de exames complementares, foram diagnosticados quanto à disfunção vestibular. A avaliação médica, os exames e o diagnóstico clínico foram registrados em prontuários, os quais foram analisados com base nos critérios de elegibilidade, sendo pré-selecionados os idosos que se enquadrassem nos critérios de inclusão do estudo.
Os idosos pré-selecionados foram devidamente esclarecidos e convidados a participar do estudo. Após aceitação formal e assinatura do Termo de Consentimento Livre e Esclarecido (TCLE), foram submetidos à avaliação fisioterapêutica, por meio da Ficha de Avaliação Funcional, do Índice de Marcha Dinâmica, ou Dynamic Gait Index (DGI)9 e da MIF10, entre o período de setembro de 2009 e setembro de 2010.
A ficha de avaliação funcional consistiu de uma relação de perguntas, relacionadas ao indivíduo idoso, como: sexo; idade; quantidade de medicamentos em uso; tipo de disfunção vestibular periférica diagnosticada; principais sintomas apresentados; caracterização da tontura quanto ao tipo, duração, periodicidade e tipo de tontura rotatória, e ocorrência de queda nos últimos seis meses.
Para avaliação do equilíbrio corporal foi selecionado o DGI, uma escala funcional constituída por oito tarefas que envolvem a marcha em diferentes contextos sensoriais, que incluem superfície plana, mudanças na velocidade da marcha, movimentos horizontais e verticais da cabeça, passar por cima e contornar obstáculos, giro sobre seu próprio eixo corporal, subir e descer escadas. A pontuação máxima é de 24 pontos e uma pontuação de 19 pontos ou menos prediz instabilidade à marcha e maior risco de quedas11.
Para mensuração da capacidade funcional, o instrumento utilizado foi a MIF, por ser uma escala com boa confiabilidade e validade internacional e que já foi validada e reproduzida nacionalmente. Esta escala é composta por seis dimensões, das quais quatro são motoras: autocuidados, controle esfincteriano, transferências e locomoção, e duas são cognitivas: comunicação e cognição social. Paraeste estudo, foi utilizada a pontuação resultante das dimensões motoras e cognitivas da MIF e da soma destas dimensões10.
O paciente foi submetido à avaliação pela MIF e, durante os questionamentos relacionados às dimensões motoras, cada item respondido foi conferido, solicitando ao paciente que demonstrasse cada tarefa, para que as pontuações fossem definidas de acordo com a real capacidade do indivíduo.
Realizou-se análise descritiva simples e foram aplicados os testes de Correlação Linear de Spearman, Mann- Whitney e Kruskal-Wallis, com nível alfa de 0,05 (5%).
RESULTADOS
O estudo avaliou 50 idosos (N = 50) com idades entre 60 e 86 anos, média igual a 69 anos, mediana igual a 68 anos e desvio-padrão (DP) igual a 6,7. A distribuição percentual das faixas etárias foi: de 60 a 69 anos (66,0%), de 70 a 79 anos (22,0%) e de 80 a 89 anos (12,0%) e, em relação ao sexo, houve um predomínio de mulheres, correspondendo a 40 idosas (80,0%).
Em relação à quantidade de medicamentos, 45 idosos (90,0%) faziam uso de algum medicamento. Destes, 15 indivíduos (30,0%) faziam uso de cinco ou mais. Quanto aos distúrbios vestibulares, a Vertigem Posicional Paroxística Benigna (VPPB) foi a vestibulopatia mais frequente, acometendo 14 idosos (28,0%). No tocante aos resultados da prova calórica, observou-se normorreflexia em 35 idosos, correspondendo a 82,0% da amostra. Referente aos sintomas desencadeantes da tontura, a instabilidade corporal foi o sintoma mais frequente, sendo observado em 39 idosos (78,0%).
Sobre as posições desencadeantes da tontura, observou-se que a manutenção da cabeça em posição específica foi a posição mais frequente, sendo observada em 30 idosos (60,0%).
O movimento de rodar a cabeça para a direita ou para a esquerda foi o movimento que mais desencadeou tontura, de acordo com o relato de 26 idosos (52,0%).
Quanto à ocorrência de queda, verificou-se que 33 idosos não sofreram queda (74% da amostra), 13 idosos sofreram queda (26,0% da amostra); dos quais, 18,0% (nove idosos) sofreram um episódio de queda e 8,0% (quatro idosos) sofreram pelo menos dois episódios de queda nos últimos seis meses.
O sintoma tontura foi observado em 100,0% dos idosos com vestibulopatias periféricas crônicas. O tempo de início da tontura predominante foi cinco anos ou mais, sendo observado em 54,0% da amostra. Em relação às demais características da tontura, destacaram-se os seguintes percentuais da amostra: tipo de tontura rotatória (42,0%), tipo de tontura rotatória objetiva e subjetiva (26,0%), duração de segundos (44,0%) e periodicidade esporádica (66,0%).
Em relação ao equilíbrio corporal dos idosos, avaliados por meio do escore total do DGI, verificou-se média de 18,5 pontos e mediana igual a 19 pontos, com variação entre 9 e 24 pontos e DP = 3,01. De acordo com variação entre 9 e 24 pontos e DP = 3,01. De acordo com a pontuação total do DGI, foi classificado o risco de queda de cada participante, sendo que a pontuação de 0 a 19 correspondeu a maior risco de queda, e a pontuação de 20 a 24, ao menor risco de queda. Verificou-se que dos 50 idosos avaliados, 31 participantes (62,0%) apresentaram maior risco de queda (p = 0,016).
Referente à capacidade funcional dos idosos pesquisados, avaliada por meio da pontuação total da MIF, destacou-se média de 118,5 pontos e mediana igual a 120 pontos, com variação entre 103 e 126 pontos e DP = 5,9. Em relação à classificação da pontuação total da MIF, destacou-se a categoria independência modificada (111 - 125 pontos), observada em 42 idosos (84,0%); as categorias independência total (126 pontos) e dependência leve (103 - 107) corresponderam a 10,0% e 6,0%, respectivamente.
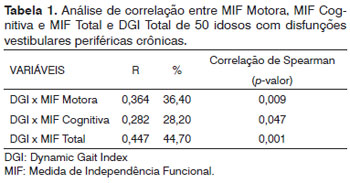
Em relação ao teste de correlação entre o equilíbrio corporal e a capacidade funcional, verificou-se que houve correlação positiva, estatisticamente significativa, entre o escore total do DGI e todos os domínios da MIF, destacando-se a correlação entre DGI e MIF Total (r = 0,447; p = 0,001), como pode ser observado na Tabela 1.
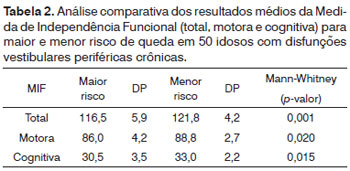
Em relação à comparação do risco de queda com a capacidade funcional, verificou-se que existe diferença estatisticamente significativa entre as categorias de DGI para todos os domínios da MIF, ou seja: MIF Motora x DGI Categórica (p<0,020); MIF Cognitiva x DGI Categórica (p<0,015), e MIF Total x DGI Categórica (p<0,001). Considerando o domínio MIF Total, os idosos com maior risco de queda apresentaram menor pontuação no domínio MIF Total, como demonstrado na Tabela 2.
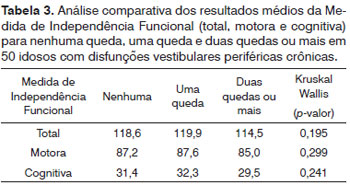
Em relação à comparação das categorias de ocorrência de queda com a capacidade funcional, verificou-se que não houve diferença estatisticamente significativa entre as categorias de ocorrência de queda para todos os domínios da MIF, como demonstrado na Tabela 3.
DISCUSSÃO
Em relação à idade e faixa etária dos idosos participantes do estudo, verificou-se uma média etária igual a 69 anos (66,0% da amostra), corroborando com estudo prévio, no qual observou-se, numa população idosa, 58,0% dos indivíduos abaixo de 70 anos e média etária de 69 anos7. Em outro estudo, pesquisadores também verificaram uma prevalência maior de idosos com disfunção vestibular periférica entre 60 e 69 anos12.
O predomínio de idosos com essa média etária pode ser explicado pelo fato de que, neste período, a maioria dos idosos ainda encontra-se ativa e atenta aos cuidados com a saúde, procurando atendimento médico com mais frequência e, consequentemente, aumentando o número de idosos com disfunção vestibular nesta faixa etária. Além disso, o índice de mortalidade cresce com o aumento da idade, diminuindo o número de idosos diagnosticados com disfunção vestibular na medida em que a idade avança13.
Neste estudo, a maioria dos participantes foi constituída por mulheres (80,0%), concordando com a literatura14- 16. A tontura é mais frequente no sexo feminino, na proporção de 2:1. Esta proporção, segundo os autores, pode ser justificada pela associação de doenças vestibulares com alterações hormonais e metabólicas, além de haver maior preocupação feminina em buscar atendimento e orientação médica em relação aos homens17.
No atual estudo, a grande maioria dos idosos (90,0%) fazia uso de algum medicamento; destes pacientes, os usuários de cinco ou mais medicamentos corresponderam a 30,0% e a média encontrada foi de 2,9 medicamentos por paciente, semelhante ao que ocorreu com os idosos avaliados em pesquisa anterior18. Isto pode ser justificado pelo maior comprometimento da saúde dos idosos vestibulopatas, que necessitam, assim, de maior número de medicamentos.
É importante destacar que os idosos com disfunção vestibular crônica deste estudo apresentaram uma média de quase três medicamentos associados e a polifarmacoterapia, além de favorecer o aumento do risco de interações medicamentosas e de eventos adversos, pode piorar os sintomas labirínticos e prejudicar o equilíbrio corporal1.
Dentre as etiologias da síndrome vestibular, a VPPB foi a mais prevalente, ocorrendo em 28% dos idosos avaliados.Este resultado concorda com estudos prévios19,20, visto que estes pesquisadores também observaram a VPPB como a doença vestibular mais frequente entre as vestibulopatias periféricas, principalmente em idosos.
Esta doença também é mais frequente em mulheres numa proporção de 2:1 no grupo com VPPB idiopática, e de 1:1 quando a etiologia é definida21. A maior frequência em mulheres pode ter contribuído para o predomínio da VPPB, entre as vestibulopatias periféricas observadas neste estudo, haja vista que as idosas representaram 80,0% da amostra avaliada.
Verificou-se à prova calórica - pesquisa do nistagmo pós-calórico - que a maioria dos idosos apresentou normorreflexia como resultado, como também já observado18.Este achado foi obtido, possivelmente, devido à baixa sensibilidade desta prova para a detecção de disfunções vestibulares periféricas. Em outra pesquisa22, foi observada uma sensibilidade ao redor de 50% para detecção de alterações à prova calórica em indivíduos com disfunções vestibulares periféricas, ressaltando-se a importância da avaliação da história clínica do paciente e da pesquisa clínica minuciosa dos sinais e sintomas para um diagnóstico clínico adequado. Neste estudo, não foram observados sinais patognomônicos de alterações centrais ao exame vestibular, devido à exclusão de indivíduos idosos com vestibulopatias de origem central.
O posicionamento e movimentos desencadeantes da tontura mais relatados neste estudo foram: manter a cabeça em posição específica, virar a cabeça, levantar da posição deitada e andar, semelhantes ao que já se verifica na literatura4, cujas posições ou atividades mais citadas foram levantar da posição deitada, virar a cabeça, virar o corpo e levantar da posição sentada.
É possível que esses movimentos e/ou posição da cabeça sejam muito estimulantes para o sistema vestibular e possam provocar vertigem e outras tonturas, como nos casos de VPPB observados na prática clínica.
Sobre a prevalência de sintomas associados nos idosos deste estudo, os resultados concordaram com os trabalhos já publicados18,22, que encontraram associação da tontura com zumbido (79,4%), hipoacusia (55,9%), sensibilidade a sons intensos (47,1%), distúrbios neurovegetativos (55,9%) e síncope em 8,8% dos casos, também em idosos vestibulopatas. Estes achados corroboram o fato de que idosos vestibulopatas tendem a apresentar comprometimento concomitante de outros sistemas relacionados à função vestibular, entre eles, o auditivo.
No presente estudo, em relação à ocorrência de queda, houve um predomínio de idosos que não caíram, isto é, sem episódio de queda nos últimos seis meses, correspondendo a 74,0% da amostra, seguido de indivíduos apresentando apenas um episódio de queda (18,0%) e outros com duas quedas ou mais (8,0%). Estes resultados podem ser justificados pelo fato destes idosos apresentarem um perfil de independência funcional adaptada às limitações do desequilíbrio decorrente da disfunção vestibular, ou seja, mesmo diante da instabilidade corporal e do maior risco de queda, desencadeado pelo comprometimento dos sistemas sensoriais relacionados ao controle postural, estes indivíduos podem ter adquirido adaptações motoras para evitar o evento de queda durante as AVD, como redução da velocidade de marcha, aumento da base de apoio; menor exposição a fatores extrínsecos de ocorrência de queda; maior dependência de pistas visuais, e restrição de atividades com maior risco de queda.
Em relação aos idosos que sofreram queda (26,0% da amostra), não foi possível constatar se o evento de queda relatado foi acidental ou decorrente da disfunção vestibular e do desequilíbrio corporal, visto que o fator causal não foi investigado nesta população. Portanto, os episódios de quedas relatados podem ter ocorrido por fatores intrínsecos não relacionados à disfunção vestibular, mas às modificações fisiológicas do envelhecimento, como os déficits da acuidade visual; da força muscular, e da sensibilidade proprioceptiva em membros inferiores ou, ainda, por fatores acidentais extrínsecos, como uma barreira no solo; superfícies escorregadias; desaceleração brusca em transporte coletivo; utilização de escadas etc., não repercutindo em prejuízo da capacidade funcional nestes idosos.
Quanto à caracterização da tontura, 100,0% dos pacientes referiram tontura e 54,0% relataram sentir tontura há cinco anos ou mais. A tontura rotatória foi a mais prevalente (42,0%), sendo do tipo objetiva e subjetiva (26,0%), com duração de segundos (44,0%) e periodicidade esporádica em 66,0% dos idosos. Os dados aqui obtidos relativos à tontura coincidem com os resultados do estudo de caracterização clínica dos idosos com vestibulopatia crônica16, o qual verificou que 43,3% dos casos relataram aparecimento da tontura há mais de cinco anos.
Entretanto, este estudo discorda de outros resultados informados pelo estudo anterior16 quanto ao tipo, duração e periodicidade; esses autores verificaram predomínio da tontura rotatória e não rotatória, com duração de minutos e periodicidade diária. Tais resultados revelam características de uma tontura mais frequente, persistente e variada, comumente observada em pacientes com quadros mais intensos e incapacitantes de disfunção vestibular.No atual estudo, os idosos participantes apresentaram características mais brandas de tontura, possivelmente por serem idosos mais adaptados, ativos, independentes do ponto de vista funcional e por alguns deles apresentarem quadros clínicos de disfunção vestibular periférica crônica mais leve.
Neste estudo, a pontuação média do DGI foi de 18,5, discordando dos estudos de Whitney et al.23, que detectaram pontuação média de 21,0, e de Cohen & Kimball24, que encontraram média de 21,4 em pacientes vestibulopatas, com média etária de 61,0 e 57,4 anos, respectivamente. Esta média menor do DGI no presente estudo, provavelmente, seja justificada pela média etária maior dos idosos avaliados (69 anos).
Ainda, de acordo com a pontuação total do DGI, foi classificado o risco de queda de cada participante, sendo a pontuação de 0 a 19 correspondente a maior risco de queda, e a pontuação de 20 a 24 equivalente a menor risco de queda. Verificou-se que 31 idosos (62,0%) apresentaram maior risco de sofrer queda. A diminuição do equilíbrio tem sido correlacionada com um maior risco de quedas25. Também, o aumento da oscilação corporal está diretamente relacionado ao aumento da frequência de quedas21.
O predomínio de indivíduos com maior risco de queda (62,0%) neste estudo pode ser explicado pelo fato de que idosos com disfunções vestibulares periféricas crônicas e instabilidade corporal apresentam importante prejuízo dos sistemas sensoriais, sobretudo, os sistemas visual e vestibular, produzindo respostas motoras inadequadas e projeção do centro de massa corporal próximo ao limite de estabilidade, o que resulta em maior risco de queda26.
Referente à capacidade funcional, neste estudo, o escore total médio da MIF foi de 118,5 pontos e mediana de 120 pontos, ou seja, a maioria dos idosos foi considerada independente de ajuda para a execução de atividades funcionais. Este resultado pode ser justificado pelo próprio perfil dos idosos que compuseram a amostra do estudo, a saber: indivíduos com sintomas leves de tontura, relativamente mais jovens, alguns ainda ativos e praticantes de atividade física adaptada e regular, além de serem participantes de atividades sociais promovidas pela comunidade. Contudo, esses idosos não alcançaram a pontuação total, pois, apesar de não necessitarem de ajuda de terceiros para a realização das atividades funcionais, estes indivíduos apresentaram marcha em velocidade reduzida; diminuição da velocidade dos movimentos de rotação cefálica durante a marcha, e insegurança ao realizar a atividade por receio de deflagrar a tontura, ainda que de ocorrência esporádica.
Este resultado discordou dos achados de Ramos et al.7, mostrando que cerca de 40,0% dos indivíduos com 65 anos ou mais requerem algum tipo de ajuda para realizar pelo menos uma tarefa, como fazer compras, cuidar das finanças, preparar refeições e limpar a casa. Uma parcela menor (10,0%), mas significativa, requer auxílio para realizar tarefas básicas, como tomar banho, vestir-se, ir ao banheiro, alimentar-se e, até mesmo, sentar-se e levantar-se de cadeiras e camas.
Em contrapartida, dependência acentuada e associada a um elevado grau de incapacidade funcional não é um fato universal na velhice27. Estudos epidemiológicos mostram que apenas 4,0% dos idosos com mais de 65 anos apresentam incapacidade acentuada e alto grau de dependência, além de 13,0% dos que têm entre 65 e 74 anos e 25,0% daqueles na faixa acima dos 85 anos.
Neste estudo, o teste de correlação entre o equilíbrio corporal e a capacidade funcional revelou correlação positiva estatisticamente significante entre o escore total do DGI e o escore total da MIF. Esse resultado mostra que independência para marcha e equilíbrio são fatores inerentes de uma boa capacidade funcional28.
A correlação positiva entre o equilíbrio corporal e a capacidade funcional justifica-se pelo fato de que a disfunção do sistema vestibular dificulta a sensação e percepção de posição e movimento; interfere na orientação vertical do corpo, na estabilização da visão e da cabeça, e prejudica o controle do centro de massa corporal, provocando desequilíbrio caracterizado por aumento da oscilação corporal, redução do limite de estabilidade, redução do desempenho do indivíduo à marcha e aumento do risco de queda. Consequentemente, este indivíduo com instabilidade corporal reduz sua movimentação ativa; adquire descondicionamento; tem medo de sofrer quedas, e reduz sua participação social e suas habilidades motoras para execução das atividades funcionais com independência11.
Além disso, esta correlação pode ser explicada pelo fato de que as tarefas que dependem da marcha parecem ficar mais difíceis em idosos com disfunção vestibular crônica, na medida em que o ambiente exige maior controle postural. Dessa forma, subir e descer escadas, fazer compras e sair de condução podem ser tarefas mais desafiadoras que fazer a limpeza da casa, por exemplo, já que as estabilizações (cefálica e visual), os movimentos de cabeça e de tronco e, sobretudo, o equilíbrio corporal para enfrentar os obstáculos, que eventualmente aparecem, são exigidos de forma constante no ambiente externo29.
O mesmo problema já foi relatado, acrescentando que a marcha com movimento horizontal de cabeça foi a mais difícil para executar, quando comparado ao movimento vertical de cabeça30. As tarefas do DGI, durante as quais a cabeça está em movimento, seja em rotação horizontal ou vertical, são mais difíceis de serem realizadas e têm maior relação com a incapacidade funcional e ocorrência de quedas31.
Observa-se, com este estudo, que o declínio fisiológico observado durante o processo de envelhecimento, associado ao aparecimento da disfunção vestibular periférica crônica, podem contribuir conjuntamente para o prejuízo do equilíbrio corporal e da capacidade funcional, mas é importante ressaltar a necessidade de se realizar novos estudos que comparem a relação entre esses parâmetros em grupo experimental e controle, ou seja, em idosos com disfunções vestibulares periféricas crônicas e idosos saudáveis.
Referente ao risco de queda e capacidade funcional, o idoso com maior risco apresenta uma redução desta capacidade, visto que a disfunção vestibular que apresenta acarreta alterações do equilíbrio corporal, tais como dificuldade em controlar e orientar a postura da cabeça e do corpo no plano vertical; dificuldade de controlar o centro de massa corporal dentro da base de apoio, e, principalmente, dificuldade em realizar a marcha com movimentos cefálicos horizontais e verticais de forma simultânea.
Verificou-se que não houve diferença significante entre os níveis de resposta da variável "Quedas nos últimos 6 meses" para MIF, talvez pelo fato de que a grande maioria dos idosos pesquisados não caiu (74,0% da amostra). Como já discutido anteriormente, os idosos deste estudo apresentaram um perfil de independência funcional adaptada à condição de desequilíbrio característica da sua disfunção vestibular, ou seja, mesmo diante da instabilidade corporal e do maior risco de queda, desencadeado pelo comprometimento dos sistemas sensoriais, vestibular, visual e somatossensorial, estes indivíduos devem ter adquirido adaptações motoras para evitar o evento de queda durante as Atividades de Vida Diária (AVD).
Assim, observou-se maior tendência à queda devido à condição de desequilíbrio corporal desencadeado pela disfunção vestibular. Entretanto, na amostra estudada, a instabilidade corporal com aumento do risco de queda não foi suficiente para acarretar muitos eventos de queda devido, possivelmente, às adaptações motoras adquiridas pelos idosos, os quais obtiveram bons índices de capacidade funcional demonstrados no estudo.
Ainda, em relação aos idosos que caíram (26,0% da amostra), os episódios de queda relatados podem ter ocorrido devido ao comprometimento do equilíbrio corporal ocasionado pela disfunção vestibular, atentando-se para importância da reabilitação do equilíbrio corporal desses idosos para a prevenção de quedas e complicações secundárias incapacitantes.
Estes eventos de queda também podem ter ocorrido em caráter acidental não relacionado à disfunção vestibular e ao desequilíbrio corporal, os quais não foram suficientes para acarretar o declínio significante da capacidade funcional, para execução das atividades motoras, cognitivas e a associação delas especificamente na amostra estudada.
Como o equilíbrio corporal está diretamente relacionado à capacidade funcional, programas de intervenção, que incorporem exercícios capazes de promover a manutenção deste equilíbrio, podem favorecer a manutenção e até mesmo a melhoria da capacidade funcional, proporcionando maior independência na execução das AVD e, consequentemente, melhor qualidade de vida e inclusão social de idosos vestibulopatas.
CONCLUSÃO
Concluiu-se que, quanto melhor o equilíbrio corporal, melhor a capacidade funcional de idosos com disfunções vestibulares periféricas crônicas e, ainda, quanto maior o prejuízo da capacidade funcional, maior é o risco sofrer quedas destes indivíduos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Ganança MM, Caovilla HH, Munhoz MSL, Silva MLG. Alterações da audição e do equilíbrio corporal no idoso. Rev Bras Med. 1999;56(10):995-1011.
2. Shumway-Cook A, Woollacott MH. Motor control: theory and practical applications. 1 ed. Baltimore: Williams &945;#38; Wilkins; 1995.
3. Bittar RSM, Bottino MA, Zerati FE, Moraes CLO, Cunha AU, Bento RF. Prevalência das alterações metabólicas em pacientes portadores de queixas vestibulares. Rev Bras Otorrinolaringol. 2003;69(1):64-8.
4. Tinetti ME, Williams CS, Gill TM. Dizziness among older adults: a possible geriatric syndrome. Ann Intern Med. 2000;132(5):337-44.
5. Pereira SRM, Buksman S, Perracini M, Py L, Barreto KML, Leite VMM. Quedas em idosos. In: Jatene FB, Cutait R, Eluf Neto J, Nobre MR, Bernardo WM, orgs. Projeto diretrizes. Vol. 1. São Paulo: Associação Médica Brasileira e Brasília, Conselho Federal de Medicina. 2002; p.405-14.
6. Ruwer SL, Rossi AG, Simon LF. Balance in the elderly. Braz J Otorhinolaryngol. 2005;71(3):298-303.
7. Ramos LR, Perracini M, Rosa TE, Kalache A. Significance and management of disability among urban elderly residents in Brazil. J Crosscultural Gerontol. 1993;8(4):313-23.
8. Judge JO, Schechtman K, Cress E. The relationship between physical performance measures and independence in instrumental activities of daily living. The FICSIT Group. Frailty and Injury: Cooperative Studies of Intervention Trials. J Am Geriatr Soc. 1996;44(11):1332-41.
9. Castro SM, Perracini MR, Ganança FF. Dynamic Gait Index-Brazilian version. Braz J Otorhinolaryngol. 2006;72(6):817-25.
10. Riberto M, Miyazaki MH, Jucá SSH, Sakamoto H, Pinto PPN, Battistella LR. Validação da Versão Brasileira da Medida de Independência Funcional. Acta Fisiatr. 2004;11(2):72-6.
11. Shumway-Cook A, Woollacott MH. Controle motor - teorias e aplicações práticas. 2 ed. São Paulo: Manole; 2003.
12. Nishino LK, Ganança CF, Manso A, Campos CA, Korn GP. ���������Personalized vestibular rehabilitation: medical chart survey with patients seen at the ambulatory of otoneurology of I.S.C.M.S.P. Braz J Otorhinolaryngol. 2005;71(4):440-7.
13. Ganança MM, Caovilla HH, Ganança FF, Doná F, Branco-Barreiro F, Paulino CA, et al. Como diagnosticar e tratar vertigem. RBM. 2008;65(1):6-14.
14. Medeiros RFR. Estudo da Berg Balance Scale em idosos vestibulopatas. [Dissertação]. São Paulo: Universidade Bandeirante de São Paulo. 2003; 95f. Mestrado em Reabilitação Neuromotora.
15. Murray KJ, Hill K, Phillips B, Waterston J. A pilot study of falls risk and vestibular dysfunction in older fallers presenting to hospital emergency departments. Disabil Rehabil. 2005;27(9):499-506.
16. Gazzola JM, Ganança FF, Aratani MC, Perracini MR, Ganança MM. Caracterização clínica de idosos com disfunção vestibular crônica. Braz J Otorhinolaryngol. 2006;72(4):1-13.
17. Pedalini MEB, Bittar RSM, Formigoni LG, Cruz OLS, Bento RF, Miniti A. Reabilitação vestibular como tratamento da tontura: experiência com 116 casos. Arq Fundação Otorrinolaringol. 1999;3(2):74-8.
18. Gushikem P. Avaliação otoneurológica em idosos com tontura.[Dissertação]. São Paulo: Universidade Federal de São Paulo / Escola Paulista de Medicina; 2001. 84f. Mestrado em Distúrbios da Comunicação Humana.
19. Ganança MM, Caovilla HH, Munhoz MSL, Silva MLG, Ganança FF, Ganança CF. Lidando com a vertigem posicional paroxística benigna. Acta ORL. 2005;23(1):18-25.
20. Pereira CB, Scaff M. Vertigem de posicionamento paroxística benigna. Arq Neuropsiquiatr. 2001;59(2-B):466-70.
21. Baloh RW, Jacobson KM, Beykirch K, Honrubia V. Static and dynamic posturography in patients with vestibular and cerebellar lesions. Arch Neurol. 1998;55(5):649-54.
22. Gazzola JM, Ganança FF, Perracini MR, Aratani MC, Dorigueto RS, Gomes CMC. O envelhecimento e o sistema vestibular. Fisioter Mov. 2005;18(3):39-48.
23. Whitney SL, Wrisley DM, Marchetti GF, Gee MA, Redfern MS, Furman JM. Clinical measurement of sit-to-stand performance in people with balance disorders: validity of data for the Five-Times-Sit-To-Stand Test. Phys Ther. 2005;85(10):1034-45.
24. Cohen HS, Kimball KT. Usefulness of some current balance tests for identifying individuals with disequilibrium due to vestibular impairments. J Vestib Res. 2009;18(5-6):295-303.
25. Melzer I, Benjuya N, Kaplanski J. Postural stability in the elderly: a comparison between fallers and non-fallers. Age Ageing. 2004;33(6):602-7.
26. Suarez H, Geisinger D, Suarez A, Carrera X, Spiller P, Lapilover V. Postural strategies in normal subjects and in patients with instability due to central nervous system diseases after sudden changes in the visual flow. Acta Otolaryngol. 2008;128(4):398-403.
27. Neri AL. Palavras-chave em gerontologia. 1. ed. São Paulo: Alínea; 2001.
28. Legters K, Whitney SL, Porter R, Buczek F. The relationship between the Activities-specific Balance Confidence Scale and the Dynamic Gait Index in peripheral vestibular dysfunction. Physiother Res Int. 2005;10(1):10-22.
29. Aratani MC, Gazzola J M, Perracini MR, Ganança FF. Quais atividades diárias provocam maior dificuldade para idosos vestibulopatas crônicos? Acta ORL. 2006;24(1):18-24.
30. Marchetti GF, Whitney SL. Construction and validation of the 4-item dynamic gait index. Phys Ther. 2006;86(12):1651-60.
31. Whitney SL, Wrisley DM, Brown KE, Furman JM. Is perception of handicap related to functional performance in persons with vestibular dysfunction? Otol Neurotol. 2004;25(2):139-43.
1. Fisioterapeuta, Mestre do Programa de Mestrado em Reabilitação do Equilíbrio Corporal e Inclusão Social da Universidade Bandeirante de São Paulo - UNIBAN, Brasil.
2. Fisioterapeuta, Mestre e Doutora em Ciências, Docente do Programa de Mestrado em Reabilitação do Equilíbrio Corporal e Inclusão Social da Universidade Bandeirante de São Paulo - UNIBAN, Brasil.
3. Otorrinolaringologista, Mestre e Doutor em Ciências, Docente do Programa de Mestrado em Reabilitação do Equilíbrio Corporal e Inclusão Social da Universidade Bandeirante de São Paulo - UNIBAN, Brasil.
4. Farmacologista, Mestre e Doutora em Patologia Experimental e Comparada, Docente do Programa de Mestrado em Reabilitação do Equilíbrio Corporal e Inclusão da UNIBAN, Brasil.
Endereço para correspondência:
Raquel Ferreira de Sousa
Rua Maria Cândida, 1813
São Paulo - SP, Brasil. CEP: 02.071-013
E-mail: raquel.ferreira.s@hotmail.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 2 de fevereiro de 2011. cod. 7551
Artigo aceito em 10 de abril de 2011.