Ano: 2011 Vol. 77 Ed. 5 - Setembro - Outubro - (21º)
Seção: Artigo Original
Páginas: 663 a 669
Tradução, adaptação cultural e validação do questionário Sinonasal Outcome Test (SNOT) - 22 para a Língua Portuguesa (BR)
Translation, cross-cultural adaptation and validation of SinoNasal Outcome Test (SNOT) - 22 to Brazilian Portuguese
Autor(es): Eduardo Macoto Kosugi1; Vitor Guo Chen2; Viviane Maria Guerreiro da Fonseca3; Milena Martins Pellogia Cursino4; José Arruda Mendes Neto5; Luís Carlos Gregório6
Palavras-chave: cirurgia endoscópica por orifício natural, pólipos nasais, qualidade de vida, questionários, sinusite.
Keywords: nasal polyps, natural orifice endoscopic surgery, quality of life, questionnaires, sinusitis.
Resumo:
Os questionários de qualidade de vida têm sido utilizados para determinar o impacto promovido por uma intervenção ou avaliar os resultados dos serviços de saúde. Dentre os questionários específicos, o SNOT-22 foi considerado o mais adequado para avaliar pacientes com rinossinusite crônica (RSC) e polipose nasossinusal (PNS). Objetivo: Realizar a tradução, adaptação cultural e validação do SNOT-22 para o Português Brasileiro (BR). Material e Método: Estudo prospectivo com 89 pacientes no pré e pós-operatório de cirurgia endoscópica nasossinusal por RSC ou PNS e 113 voluntários sem doença nasossinusal. Resultados: O escore médio no pré-operatório foi de 62,39 pontos; no pós-operatório, de 23,09 e dos sem doença nasossinusal, de 11,42 (p<0,0001), mostrando a validade e responsividade. A consistência interna foi alta (alfa de Cronbach de 0,9276). A reprodutibilidade foi suficiente na aplicação interentrevistadores (r=0,81) e intraentrevistadores com 10 a 14 dias de intervalo (r=0,72). O tamanho de efeito da cirurgia foi de 1,55. A diferença minimamente importante foi de 14 pontos e escores até 10 pontos foram considerados como normais. Conclusão: A versão para Português Brasileiro do questionário SNOT-22 é um instrumento válido para avaliar pacientes com RSC e PNS.
Abstract:
Quality of life questionnaires have been increasingly used in clinical trials to help establish the impact of medical intervention or to assess the outcome of health care services. Among disease-specific outcome measures, SNOT-22 was considered the most suitable tool for assessing chronic rhinosinusitis and patients with nasal polyps. Aims: To perform translation, cross-cultural adaptation and validation of the SNOT-22 to Brazilian Portuguese. Methods: Prospective study involving eighty-nine patients with chronic rhinosinusitis or nasal polyps submitted to functional endoscopic sinus surgery, who answered the questionnaire before and after surgery. Furthermore, 113 volunteers without sinonasal disease also answered the questionnaire. Internal consistency, test-retest reliability, measure validity, responsiveness and clinical interpretability were assessed. Results: Mean preoperative, postoperative and no sinonasal disease scores were 62.39, 23.09 and 11.42, respectively (p<0.0001); showing validity and responsiveness. Internal consistency was high (Cronbach's alpha = 0.9276). Reliability was sufficiently good, considering inter-interviewers (r=0.81) and intra-interviewers within a 10 to 14 day-interval (r=0.72). Surgery effect size was 1.55. Minimally important difference was 14 points; and scores up to 10 points were considered normal. Conclusion: The Brazilian Portuguese SNOT-22 version is a valid instrument to assess patients with chronic rhinosinusitis and nasal polyps.
![]()
INTRODUÇÃO
Os questionários de qualidade de vida têm sido frequentemente utilizados em ensaios clínicos para determinar o impacto promovido por uma intervenção ou para avaliar os resultados dos serviços de saúde1. O foco de cada questionário pode estar voltado para o estado de saúde ou a qualidade de vida. O estado de saúde pode ser descrito por limitações físicas, funcionais ou de experiências sociais relatadas pelos pacientes. A descrição de qualidade de vida, no entanto, é vista como uma experiência única e pessoal, que reflete não apenas o estado de saúde, mas também outros fatores e circunstâncias da vida do paciente. De acordo com esta definição, médicos e outros profissionais da saúde podem descrever o estado de saúde de cada indivíduo, mas apenas o paciente, individualmente, pode descrever sua própria qualidade de vida2.
A rinossinusite crônica (RSC), com ou sem pólipos nasais, é uma doença prevalente, que pode acometer até 14% da população norte-americana e promover impacto significativo na qualidade de vida3. Este impacto pode ser demonstrado utilizando-se questionários de qualidade de vida, como o SF-36, sendo que pacientes com RSC apresentaram impacto nos domínios dor física e aspecto social maiores até que pacientes com angina, insuficiência cardíaca congestiva e doença pulmonar obstrutiva crônica4. Além disso, comparando-se pacientes que foram submetidos à cirurgia sinusal com uma amostra da população em geral dos EUA, observaram diferenças significativas nos domínios dor física, estado geral de saúde, vitalidade e aspecto social4.
Questionários gerais, como o SF-36, permitem comparação entre diferentes situações e tratamentos, além de poder determinar o impacto de diferentes doenças em grupos de pacientes. Por outro lado, questionários específicos para a doença identificam mais facilmente os sintomas importantes, focam a consulta e providenciam um registro clínico útil, podendo ser utilizados para definir objetivos de tratamento. Além disso, são mais sensíveis a pequenas mudanças após intervenções que os questionários gerais. Por isso, questionários específicos são preferíveis5.
Duas recentes revisões identificaram vários questionários de medidas de desfecho para avaliação de pacientes com rinites e rinossinusites, tanto agudas como crônicas, avaliando-os quanto à confiabilidade, validade, responsividade e facilidade para uso6,7. À medida que mais questionários de medidas de desfecho são criados, há a necessidade de concordância entre os diversos autores no mundo, de modo a padronizar a avaliação dos pacientes com rinossinusite. O questionário SNOT-22 (sigla em inglês de Sino-Nasal Outcome Test, teste de desfecho sinonasal) tem a vantagem de combinar questões específicas de doença nasossinusal com questões de saúde geral, que podem ser avaliadas isoladamente ou em conjunto, tanto no pré como pós-operatório. Comparando 15 questionários nasossinusais, Morley & Sharp6 chegaram à conclusão que o SNOT-22 é o mais adequado para avaliar pacientes com RSC, inclusive após a cirurgia endoscópica funcional.
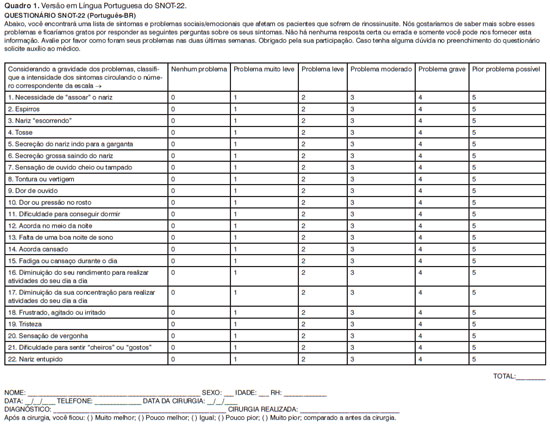
O SNOT-22 é uma modificação de um questionário pré-existente, o SNOT-20, que, por sua vez, é uma modificação do questionário RSOM-31 (sigla em inglês de Rhino-Sinusitis Outcome Measure, medida de desfechos em rinossinusite), de 31 questões. Baseado no trabalho de validação do RSOM-31, 11 questões foram excluídas por serem consideradas redundantes e contribuírem pouco para o questionário, formando, assim, o SNOT-20. Além disso, a maneira de calcular o escore final foi simplificada, sendo apenas a somatória dos escores de cada questão, porém, com uma classificação de importância: o paciente deve indicar os cinco itens mais importantes pra ele. Os escores de cada questão variam entre 0 e 5, sendo que escores maiores significam problemas maiores. O impacto de cada tratamento é medido pela diferença dos escores pré e pós-tratamento2.
Já para se criar o SNOT-22, a classificação de importância foi removida e duas novas questões foram incluídas (obstrução nasal e diminuição do olfato e paladar) devido à preocupação quanto à validade de conteúdo, i.e., a habilidade do instrumento de medir adequadamente todos os aspectos importantes da doença em questão. Sem contar que a obstrução nasal é o sintoma que mais leva os pacientes a procurar auxílio otorrinolaringológico e que hiposmia é um sintoma que frequentemente não melhora após o tratamento cirúrgico3.
Como este é um questionário em língua inglesa, para podermos utilizá-lo em nossa realidade precisamos traduzi-lo para o Português Brasileiro. Porém, a simples tradução pode não ser efetiva, devido às diferenças culturais e de linguagem entre os povos. Além disso, a percepção de qualidade de vida e das maneiras como os problemas de saúde são expressos variam de cultura para cultura1. Devido a isso, há a necessidade de tradução e adaptação cultural do SNOT-22 para a realidade brasileira.
O objetivo deste trabalho é realizar a tradução, adaptação cultural e validação do questionário SNOT-22 de língua inglesa para o Português Brasileiro (BR).
MATERIAL E MÉTODO
Esta pesquisa foi aprovada pelo Comitê de Ética em Pesquisa da instituição sob o número 0516/11, sendo que os participantes assinaram termo de consentimento esclarecido.
Tradução
A tradução de questionários de qualidade de vida requereu cinco etapas principais: (1) tradução e (2) retradução, (3) revisão por um comitê da tradução e retradução, (4) pré-teste de equivalência com indivíduos bilíngues, e (5) reexame do peso dos escores, se relevante, como proposto por Guillemin1.
Recrutamento dos participantes
Feita a tradução, iniciou-se a fase de recrutamento dos pacientes. O espaço amostral foi formado por pacientes acompanhados no ambulatório de Rinologia da instituição, com diagnóstico clínico de rinossinusite crônica ou polipose nasossinusal (PNS), submetidos à cirurgia endoscópica nasossinusal. Como critérios de exclusão, consideramos a idade menor que 18 anos e o desejo de não participar do estudo.
O diagnóstico de RSC e PNS foi baseado no Consenso Europeu de Rinossinusites e consistiu em: inflamação do nariz e os seios paranasais, caracterizada por dois ou mais sintomas, sendo um deles obrigatoriamente obstrução nasal ou rinorreia, além de dor facial e redução do olfato, por, no mínimo, 12 semanas consecutivas. Pode haver, ao exame endoscópico, descarga mucopurulenta do meato médio ou edema e bloqueio do meato médio. Na PNS, presença de pólipos em ambos os meatos médios.
Os pacientes elegíveis que consentiram com a pesquisa responderam prospectivamente ao questionário SNOT-22 no pré-operatório e no pós-operatório de 3 meses. O escore total pode variar entre 0 e 110, sendo que escores maiores significam pior qualidade de vida relacionada à saúde. Além disso, os pacientes responderam, no pós-operatório, à classificação de transição, i.e., se ficaram após a cirurgia: (1) muito melhor, (2) pouco melhor, (3) igual, (4) pouco pior ou (5) muito pior, quando comparado à antes da cirurgia.
A confiabilidade de teste-reteste foi realizada em uma amostra separada de pacientes com RSC ou PNS. O questionário SNOT-22 foi aplicado durante a consulta de rotina do paciente duas vezes, por médicos diferentes. Após 10 a 14 dias, o paciente respondeu novamente ao questionário por telefone para um dos dois médicos.
A estimativa dos escores do SNOT-22 em uma população normal, sabidamente sem doença nasossinusal, foi calculada. Os sujeitos participantes desta etapa do estudo foram recrutados entre membros do corpo clínico, funcionários de um hospital e alunos de uma universidade e acompanhantes dos pacientes atendidos em nosso serviço. Os voluntários foram questionados se sofriam ou já sofreram de rinite, rinossinusite crônica ou polipose nasossinusal e se estavam utilizando medicações nasais, e foram excluídos em caso de alguma resposta afirmativa a estas questões.
Análise dos dados
A confiabilidade será analisada de duas maneiras: consistência interna e reprodutibilidade de teste e reteste. Consistência interna refere-se à maneira como cada questão se refere às outras do questionário, pois deve haver homogeneidade entre os itens, que é medida pelo coeficiente alfa de Cronbach3. O valor mínimo aceitável é de 0,73. A reprodutibilidade de teste e reteste mede a estabilidade de um instrumento ao longo do tempo após testes repetitivos, e é avaliada pela utilização do questionário em diferentes ocasiões, com exame da correlação entre os escores. A correlação de teste e reteste deve ser de, no mínimo, 0,7.
A validade de medidas é a habilidade do questionário de refletir diferenças entre grupos conhecidos, utilizando-se o teste T não pareado. Analisaremos a habilidade do questionário em produzir escores diferentes entre o grupo de pacientes com RSC e PNS e o grupo de voluntários sem doença nasossinusal.
A responsividade é a capacidade do questionário de detectar mudanças clínicas com o passar do tempo. Compararemos os escores no pré e no pós-operatório, utilizando o teste T pareado. A responsividade pode ser avaliada também medindo-se o tamanho do efeito, que é a média de variação dos escores dividida pelo desvio-padrão nos valores iniciais. Por convenção, um tamanho de efeito entre 0,2 e 0,5 é considerada pequena melhora, entre 0,5 e 0,8, moderada melhora e maior que 0,8, grande melhora na qualidade de vida3.
A interpretabilidade clínica pode ser calculada pela diferença minimamente importante (DMI)8, que é a menor diferença de escore que um grupo de pacientes consegue detectar como melhora real. Para isso, os pacientes serão divididos em grupos de transição, dizendo se estão após a cirurgia: (1) muito melhor, (2) pouco melhor, (3) igual, (4) pouco pior ou (5) muito pior. Será calculada a média de variação de escore em cada grupo de transição. A DMI será a média de variação de escore da categoria "pouco melhor" subtraída da média de variação de escore da categoria "igual"3.
Para os testes estatísticos, foram considerados significantes resultados de p<0,05.
RESULTADOS
Tradução
O resultado da tradução e adaptação cultural do SNOT-22 pode ser vista no Quadro 1.
Característica dos pacientes
Foram coletados 89 pacientes submetidos à cirurgia endoscópica funcional nasossinusal e completaram o questionário no pré e pós-operatório, sendo 56,18% de mulheres, com média de idade de 44,87 anos (18 a 70, DP=13,52). Dos 89 pacientes, 44 (40,44%) apresentavam PNS, com média de idade de 49 anos (18 a 70, DP=11,36) e 45 (50,56%) apresentavam RSC, com média de idade de 40,65 anos (18 a 68, DP=14,35).
Dentre os voluntários sem doença nasossinusal, recrutamos 113 pessoas, sendo 56,64% de mulheres, com média de idade de 23,35 anos (18 a 61, DP=8,13).
Dados obtidos
A consistência interna do questionário no pré-operatório foi alta, com coeficiente alfa de Cronbach de 0,9276. Ao medirmos a consistência interna retirando-se uma questão por vez, verificamos valores de alfa variando entre 0,9198 e 0,9301, mostrando que todas as questões apresentaram homogeneidade entre si.
A reprodutibilidade de teste-reteste foi avaliada com 24 pacientes de RSC ou PNS. A aplicação do questionário por dois médicos diferentes, durante a consulta, resultou num coeficiente de correlação de 0,81. Já a aplicação do questionário por um dos dois médicos, por telefone, após 10 a 14 dias, apresentou um coeficiente de correlação de 0,72.
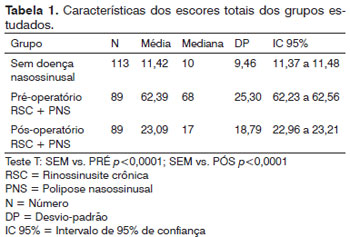
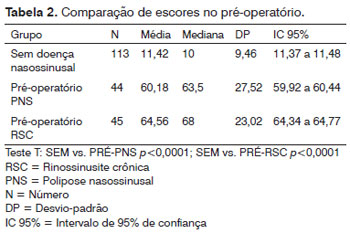
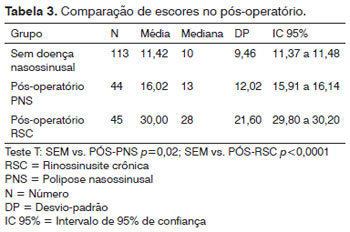
As médias dos escores totais dos grupos estudados (sem doença nasossinusal, pré-operatório e pós-operatório) são apresentadas na Tabela 1. O instrumento foi capaz de diferenciar os grupos estudados, demonstrando sua validade (p<0,0001 para cada comparação). Mesmo considerando os grupos de PNS e RSC separadamente no pré e pós-operatório, houve diferença entre estes grupos e o grupo sem doença nasossinusal (Tabelas 2 e 3).
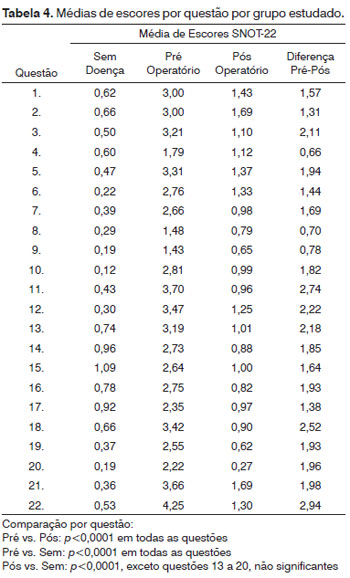
As médias dos escores de cada questão em cada um dos grupos estudados são apresentadas na Tabela 4, que mostra, também, a variação média entre os escores do pré e pós-operatório para cada questão.
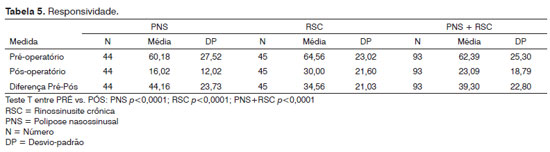
A redução estatisticamente significativa nos escores pós-operatórios, em relação ao pré-operatório, demonstra a responsividade do instrumento, como podemos observar na Tabela 5. O tamanho do efeito da cirurgia após 3 meses foi de 1,55, que é considerado grande (>0,8). Nos pacientes de RSC, o tamanho do efeito foi de 1,50 e nos de PNS, o efeito foi maior, 1,60.
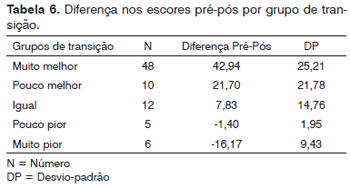
Obtivemos a classificação quanto à condição clínica após a cirurgia de 81 pacientes. A média da variação dos escores do pré para o pós-operatório em cada grupo de transição pode ser observada na Tabela 6. A diferença minimamente importante foi de 13,87 pontos. Isto significa que mudanças menores que 14 pontos no SNOT-22 podem não ser percebidas como melhora ou piora para o paciente.
DISCUSSÃO
A utilização de questionários de medidas de desfecho tradicionalmente é feita por autoadministração, como o questionário de origem desta pesquisa3. Porém, dada às dificuldades de leitura e compreensão de texto que parte da população atendida por nosso serviço apresenta, optamos por padronizar a forma de aplicação dos questionários SNOT-22, realizando a leitura dos mesmos aos pacientes, como tem sido feito por alguns autores nacionais9,10. A aplicação dos questionários aos pacientes por parte do avaliador tem algumas vantagens sobre a autoadministração, como maior rapidez no preenchimento, menor índice de falta de dados e, inclusive, maior preferência por parte do entrevistado11. Além disso, acreditamos que esta forma de aplicação dos questionários acaba por diminuir possíveis diferenças de resultados que a aplicação por telefone (na avaliação da reprodutibilidade de teste-reteste) poderia causar, tanto que o questionário apresentou alta reprodutibilidade. Apesar das dificuldades apresentadas por alguns pacientes, nenhuma questão específica apresentou heterogeneidade em relação às outras, com coeficiente alfa de Cronbach elevado.
A responsividade é uma das principais qualidades do SNOT-22. Seu antecessor, o SNOT-20, tem o grande defeito de ser pouco sensível às mudanças clínicas2,.3,5. A introdução das questões sobre hiposmia (questão 21) e obstrução nasal (questão 22) claramente aumentaram a validade do questionário, pois são duas queixas muito importantes em motivar o paciente a procurar auxílio médico3. Nosso estudo demonstrou que a versão brasileira do SNOT-22 é eficaz em mensurar mudanças após o tratamento cirúrgico. A questão 22 foi a que apresentou maior diferença entre pré e pós-operatório (2,94 pontos), mostrando sua importância neste questionário. A diminuição média dos escores foi de 39,53 pontos após a cirurgia, com impacto maior nos pacientes com PNS (redução de 44,16 pontos). O SNOT-22 original em inglês mostrou diminuição menor no pós-operatório, mas com padrão semelhante (maior redução nos pacientes com PNS)3. O tamanho do efeito foi considerado grande tanto em nosso estudo como no estudo original do SNOT-22 em inglês (1,57 e 0,81, respectivamente), também com efeito maior nos pacientes com PNS (1,60 e 0,90, respectivamente)3.
O SNOT-22 mostrou-se apto para diferenciar grupos de pacientes com doença nasossinusal de indivíduos sem doença nasal. Os valores médios dos escores de pacientes com RSC ou PNS são bem distantes do escore médio de indivíduos saudáveis. Nossa amostra de indivíduos sadios apresentou escore médio de 11,42 pontos, próximo do apresentado por Hopkins et al.3, de 9,3. Estudo do mesmo grupo orientou a utilização da mediana como limite da normalidade, ao invés da média, já que os valores do SNOT-22 nos sadios não tendem à distribuição normal. Portanto, eles consideraram o valor de 7 como limite da normalidade para o SNOT-2212. Utilizando-se este critério, o limite de normalidade para o SNOT-22 brasileiro, pela nossa amostra, seria de 10. Com isso, teríamos apenas dois pacientes com índices normais de SNOT-22 no pré-operatório e 24 no pós-operatório, dos 93 operados. Mesmo após o tratamento cirúrgico, os escores médios apresentam diferença significante entre doentes e sadios, demonstrando a habilidade do instrumento em captar diferenças entre estes grupos, inclusive após a cirurgia. Optamos por utilizar um grupo sem doenças nasossinusais com média de idade mais baixa que o grupo de estudo, pois como o questionário apresenta queixas específicas e gerais, um grupo mais jovem teria a tendência de apresentar escores menores, pois apresentariam menores queixas gerais.
A interpretabilidade clínica é o principal desafio para os pesquisadores interessados em medir os questionários de qualidade de vida, pois estes questionários não produzem dados intuitivamente significativos, tornando difícil interpretar a importância clínica das diferenças entre grupos e indivíduos. Nosso estudo estimou a diferença minimamente importante em 14 pontos, próximo ao valor estimado no SNOT-22 original em inglês, que foi de 9 pontos3. Isto significa que, em nosso questionário, variações de até 14 pontos podem não ser interpretadas como melhora ou piora pelo paciente.
CONCLUSÃO
A versão em Português Brasileiro do questionário SNOT-22 é um instrumento válido para avaliação de pacientes com RSC e PNS, pois apresentou consistência interna, reprodutibilidade, validade e responsividade.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Guillemin F, Bombardier C, Beaton D. Cross-cultural adaptation of health-related quality of life measures: literature review and proposed guidelines. J Clin Epidemiol. 1993;46(12):1417-32.
2. Picirillo JF, Merritt MG, Richards ML. Psychometric and clinimetric validity of the 20-item Sino-Nasal Outcome Test (SNOT-20). Otolaryngol Head Neck Surg. 2002;126(1):41-7.
3. Hopkins C, Gillett S, Slack R, Lund VJ, Browne JP. Psychometric validity of the 22-item Sinonasal Outcome Test. Clin Otolaryngol. 2009;34(5):447-54.
4. Glicklich RE, Metson R. The health impact of chronic sinusitis in patients seeking otolaryngologic care. Otolaryngol Head Neck Surg. 1995;113(1):104-9.
5. Hopkins C. Patient reported outcome measures in rhinology. Rhinology. 2009;47(1):10-7.
6. Morley AD, Sharp HR. A review of sinonasal outcome scoring systems - which is best? Clin Otolaryngol. 2006;31(2):103-9.
7. Van Oene CM, Van Reij EJF, Sprangers MAG, Fokkens WJ. Quality-assessment of disease-specific quality of life questionnaires for rhinitis and rhinosinusitis: a systematic review. Allergy. 2007;62(12):1359-71.
8. Jaeschke R, Singer J, Guyatt GH. Measurement of health status. Ascertaining the minimal clinically important difference. Control Clin Trials. 1989;10(4):407-15.
9. Klatchoian DA, Len CA, Terreri MT, Silva M, Itamoto CH, Ciconelli RM, et al. Quality of life of children and adolescents from São Paulo: reliability and validity of the Brazilian version of the Pediatric Quality of Life Inventory version 4.0 Generic Core Scales. J Pediatr (Rio J). 2008;84(4):308-15.
10. Fonseca ESM, Camargo ALM, Castro RA, Sartori MGF, Fonseca MCM, Lima GR, et al. Validation of a quality of life questionnaire (King´s Health Questionnaire) in Brazilian women with urinary incontinence. Rev Bras Ginecol Obstet. 2005;27(5):235-42.
11. Weinberger M, Oddone EZ, Samsa GP, Landsman PB. Are health-related quality-of-life measures affected by the mode of administration? J Clin Epidemiol. 1996;49(2):135-40.
12. Gillett S, Hopkins C, Slack R, Browne JP. A pilot study of the SNOT 22 score in adults with no sinonasal disease. Clin Otolaryngol. 2009;34(5):467-9.
1. Mestre em Ciências, Preceptor-Chefe da Residência em Otorrinolaringologia da UNIFESP-EPM.
2. Graduação em Medicina pela PUC-Sorocaba, Especializando do 3º ano em Otorrinolaringologia da UNIFESP-EPM.
3. Graduação em Medicina pela UNIFESP-EPM, Residente do 3º ano pela UNIFESP-EPM.
4. Aluna do 6º ano de Medicina da UNIFESP-EPM.
5. Médico-Otorrinolaringologista pela UNIFESP-EPM, Pós-graduando, Mestrado pela UNIFESP-EPM.
6. Professor Associado da Disciplina de Rinolaringologia da UNIFESP-EPM, Vice-Chefe do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP-EPM.
Setor de Rinologia Disciplina de Rinolaringologia Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço Universidade Federal de São Paulo - Escola Paulista de Medicina.
Endereço para correspondência:
Dr. Eduardo Macoto Kosugi
Rua Dr. Diogo de Faria, 1202, cj. 91, Vila Clementino
São Paulo - SP. CEP: 04037-003
E-mail: edumacoto@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 29 de maio de 2011. cod. 7969
Artigo aceito em 30 de julho de 2011.