Ano: 2011 Vol. 77 Ed. 5 - Setembro - Outubro - (7º)
Seção: Artigo Original
Páginas: 577 a 583
Avaliação da melhora dos sintomas nasais após septoplastia com ou sem turbinectomia
Assessment of symptom improvement following nasal septoplasty with or without turbinectomy
Autor(es): Leandro Castro Velasco1; Lisandra Megumi Arima2; Romualdo Suzano Louzeiro Tiago3
Palavras-chave: conchas esfenoidais, septo nasal, sinais e sintomas, terapêutica.
Keywords: nasal septum, signs and symptoms, therapeutics, turbinates.
Resumo:
A maioria dos estudos mostra que medidas objetivas para quantificar e determinar o sucesso das cirurgias para a obstrução nasal não têm correlação com a melhora subjetiva relatada pelo paciente. Objetivo: Avaliar a melhora dos sintomas nasais nos pacientes submetidos à septoplastia, com ou sem turbinectomia. Material e Método: Estudo prospectivo. Foram avaliados 72 pacientes submeti¬dos à septoplastia, com ou sem turbinectomia inferior parcial, que responderam ao questionário no préoperatório até o 60º dia de pós-operatório (PO). Resultados: Foi realizada septoplastia associada à turbinectomia inferior parcial bilateral em 83,3% dos pacientes, unilateral em 9,7% e não houve necessidade de redução das conchas nasais em 6,9%. Foi observada melhora para todos os sintomas no pós-operatório. Sessenta e oito (94,4%) pacientes apresentaram melhora da obstrução nasal no 60º PO. A média da nota da obstrução nasal entre os pacientes com e sem sintomas alérgicos foi semelhante no pré-operatório e no 60º PO. Os pacientes mais velhos apresentaram menor intensidade dos sintomas alérgicos no pré-operatório. Conclusões: Os pacientes submetidos à septoplastia, com ou sem turbinectomia, evoluem com melhora de todos os sintomas nasais. Os pacientes com e sem sintomas alérgicos apresentam melhora da obstrução nasal de forma semelhante no 60º PO.
Abstract:
Most studies show that objective measures to quantify and determine surgical success in the treatment of nasal obstruction do not correlate with subjective improvement as reported by patients. Aim: To evaluate the subjective improvement of nasal symptoms in patients undergoing septoplasty with or without turbinectomy. Materials and methods: A prospective study. We evaluated 72 septoplasty patients with or without partial inferior turbinectomy; the patients answered a questionnaire preoperatively and on the 60th day after surgery. Results: Septoplasty was done associated with bilateral partial inferior turbinectomy in 83.3% of patients; it was unilateral in 9.7%; there was no need for turbinate reduction in 6.9%. An improvement of all symptoms was observed after surgery. Nasal obstruction had improved in 68 patients (94.4%) by the 60th postoperative day. The average nasal obstruction score in patients with and without allergic symptoms was similar before surgery and on the 60th postoperative day. Older patients had milder preoperative allergic symptoms. Conclusions: Nasal symptoms in patients undergoing septoplasty, with or without turbinectomy, improved. Patients with and without allergic symptoms showed a similar improvement of nasal obstruction on the 60th postoperative day.
![]()
INTRODUÇÃO
A obstrução nasal é um dos principais sintomas na prática do otorrinolaringologista, sendo o desvio do septo nasal uma das etiologias mais frequentes. Outras condições que desencadeiam o sintoma da obstrução nasal são: hipertrofia de adenoide; hipertrofia de conchas; tumores nasais; e polipose nasal1. Anualmente, nos Estados Unidos da América (EUA), são gastos 5 bilhões de dólares com medicamentos para aliviar os sintomas de obstrução nasal2.
A cirurgia de correção do septo nasal (septoplastia) teve início no século XIX e, desde então, vem sendo modificada e aperfeiçoada. As técnicas utilizadas têm procurado oferecer o máximo de melhora funcional e respiratória, preservando outros aspectos fisiológicos do nariz (filtragem, aquecimento e umidificação), com o objetivo de melhorar o fluxo nasal3. Nos EUA, a septoplastia é o terceiro procedimento cirúrgico mais realizado na área da otorrinolaringologia, com o intuito de melhorar a qualidade de vida4.
A hipertrofia das conchas inferiores também pode ser causa de obstrução nasal, ocluindo a área da válvula nasal1. Existem diversas técnicas cirúrgicas disponíveis para tratar hipertrofia das conchas nasais, incluindo a turbinectomia parcial ou total, turbinoplastia, eletrocauterização submucosa ou extramucosa e ressecção por radiofrequência, laser ou crioterapia5. Estas técnicas têm como objetivo maximizar a redução do volume da concha inferior com a melhora da obstrução nasal, embora mantendo a função nasal. Não existe, atualmente, um consenso claro na literatura que indica a técnica ideal para redução das conchas5.
As medidas objetivas para quantificar e determinar o sucesso das cirurgias para a obstrução nasal têm sido um desafio. Vários métodos têm sido descritos, sendo os dois mais comumente usados rinomanometria e rinometria acústica. A rinomanometria mede a resistência do fluxo nasal durante a respiração. A rinometria acústica mede a permeabilidade nasal e quantifica as áreas de secção transversal da narina até a nasofaringe e o volume das cavidades nasais entre as duas áreas de secção transversal escolhidas6. A maioria dos estudos mostra que estes métodos não têm correlação com a melhora subjetiva relatada pelo paciente6,7. Entretanto, estudos demonstram que a septoplastia geralmente é eficiente no tratamento da obstrução nasal e a maioria dos pacientes apresenta melhora dos sintomas nasais1,2,4,7-11.
OBJETIVO
Este trabalho tem a finalidade de avaliar a melhora dos sintomas nasais nos pacientes submetidos à septoplastia, com ou sem turbinectomia.
MATERIAL E MÉTODO
Foram avaliados 72 pacientes atendidos no ambulatório de otorrinolaringologia de hospital terciário da cidade de São Paulo, SP, com diagnóstico de desvio do septo nasal, com ou sem hipertrofia das conchas inferiores. Os pacientes foram submetidos a tratamento clínico com anti-histamínico e corticosteroides tópicos. Após o tratamento clínico, os pacientes que não apresentaram melhora dos sintomas foram submetidos à septoplastia associada ou não à turbinectomia. Foram realizados procedimentos cirúrgicos consecutivos no período de maio de 2009 a junho de 2010. O projeto foi apreciado e aprovado pelo Comitê de Ética em Pesquisa da Instituição (Parecer nº 19/2010).
Foram incluídos neste trabalho os pacientes que apresentaram desvio do septo nasal associado ao sintoma de obstrução nasal crônica (unilateral ou bilateral) e persistência do sintoma após dois meses de tratamento clínico (corticoides tópicos, com ou sem anti-histamínicos).
Foram excluídos deste trabalho os pacientes que apresentaram: septoplastia associada à cirurgia nasossinusal; tumores nasossinusais; rinossinusite crônica; rinoplastia; radioterapia na região da cabeça e pescoço; perfuração do septo nasal; insuficiência de válvula nasal; doença granulomatosa nasossinusal; hiperplasia da tonsila faríngea; cirurgia do ronco; má formação craniofacial; e gravidez.
Foi realizado estudo longitudinal, do tipo coorte prospectivo, no qual os pacientes foram avaliados no pré-operatório e no 7º, 14º, 30º e 60º dias de pós-operatório (PO), a partir de exame otorrinolaringológico e aplicação de questionário com os principais sintomas nasais (obstrução nasal, coriza, prurido, espirros, dor facial, roncos, distúrbios do sono, sonolência diurna) e suas intensidades. A intensidade dos sintomas recebeu nota em uma escala de 1 a 4, sendo: 1- ausência de sintomas; 2- sintomas leves; 3- sintomas moderados; 4- sintomas graves. Foram coletados dados referentes a sexo; idade; e grau do desvio septal. A classificação da localização e o do grau do desvio do septo nasal foi realizada de acordo com a classificação de Cottle12. A hipertrofia das conchas nasais inferiores foi classificada como: normotrófica; hipertrofia leve (grau 1); hipertrofia moderada (grau 2) e hipertrofia acentuada (grau 3). A redução das conchas nasais foi realizada nos pacientes com hipertrofia graus 2 (43 pacientes) e 3 (24 pacientes). As cirurgias foram realizadas pelos médicos residentes do segundo ano, orientados e supervisionados pelos médicos assistentes do Serviço. Os procedimentos foram realizados sob anestesia geral, sendo utilizada a técnica de Cottle modificada3. Para o tratamento cirúrgico da concha nasal inferior, foi utilizada a técnica de turbinectomia parcial inferior com visualização direta por meio de fotóforo. Sessenta pacientes foram submetidos à turbinectomia inferior parcial bilateral, sete à turbinectomia inferior parcial unilateral e em cinco pacientes não houve necessidade de redução das conchas nasais. Nos pacientes submetidos à turbinectomia, 23 usaram tampão no pós-operatório, por um período de 24 a 72 horas, e em 44 pacientes a hemostasia foi realizada com cauterização na área da turbinectomia, utilizando eletrocautério. O splint nasal foi usado em 69 pacientes, por um período de 7 a 10 dias. No pós-operatório, todos os pacientes foram orientados a fazer lavagem nasal com solução fisiológica, associada ao uso de cefalexina, por sete dias.
A amostra foi dividida em dois grupos: pacientes com obstrução nasal e com sintomas alérgicos; pacientes com obstrução nasal e sem sintomas alérgicos. Consideramos os pacientes sem sintomas alérgicos aqueles que não apresentam sintomas de prurido, espirros e coriza, ou seja, grau 1 para os três sintomas. Os pacientes com sintomas alérgicos foram aqueles que apresentaram os três sintomas nasais simultaneamente com grau > 2 ou apresentaram apenas dois dos três sintomas (coriza, espirro e prurido) simultaneamente com grau > 2. Os pacientes que não se enquadraram nesta classificação não foram incluídos na comparação entre os grupos com ou sem sintomas alérgicos.
Para a análise dos dados, foram utilizados os seguintes métodos estatísticos: análise de variância (ANOVA) e teste t-independente. Foi considerado estatisticamente significante p < 0,05.
RESULTADOS
A amostra deste estudo foi composta por 72 pacientes (Quadro 1), sendo 30 (41,7%) do sexo feminino e 42 (58,3%) do sexo masculino. A média de idade foi 34,49 anos, que variou de 9 a 68 anos.
Nesta amostra, foi realizada turbinectomia inferior parcial bilateral em 83,3% dos pacientes, turbinectomia inferior parcial unilateral em 9,7% e não houve necessidade de redução das conchas nasais em 6,9% dos pacientes. Como o número de pacientes que não foram submetidos à turbinectomia inferior parcial foi pequeno (cinco pacientes), não foi possível comparar este grupo com o grupo submetido à turbinectomia.
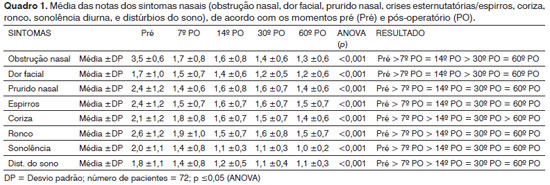
Os pacientes apresentaram melhora de todos os sintomas no pós-operatório, com diferença estatisticamente significante entre o pré e o pós-operatório (Quadro 1). Na análise dos sintomas de obstrução nasal e dor facial, foi observada intensa melhora entre o pré-operatório e o 7º PO (p<0,001), sem melhora entre o 7º PO e o 14º PO, seguido de nova melhora entre o 14º PO e o 30º PO (p<0,001), e mantendo estável até o 60º PO (Quadro 1).
Foi observada intensa melhora do prurido nasal e das crises esternutatórias entre o pré-operatório e o 7º PO (p<0,001), sem acréscimo de melhora entre o 7º PO e o 60º PO (Quadro 1). Houve intensa melhora da coriza entre o pré-operatório e o 7º PO (p<0,001), seguido de melhora entre o 7º PO e o 14º PO (p<0,001), sem acréscimo de melhora entre o 14º PO e o 30º PO, e seguido de melhora entre o 30º PO e o 60º PO (Quadro 1).
Os pacientes apresentaram intensa melhora dos sintomas de ronco, distúrbios do sono e sonolência diurna entre o pré-operatório e o 7º PO (p<0,001), seguido de melhora entre o 7º PO e o 14º PO (p<0,001), sem acréscimo de melhora entre o 14º PO e o 60º PO (Quadro 1).
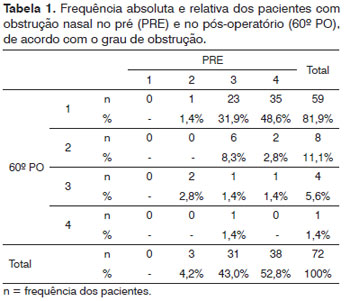
Foi observado que 68 (94,44%) pacientes apresentaram melhora da obstrução nasal no 60º PO quando comparado com o pré-operatório (verde), um (1,4%) não mudou de grau (amarelo) e em três (4,2%) houve piora da condição inicial (vermelho), como pode ser observado na Tabela 1.
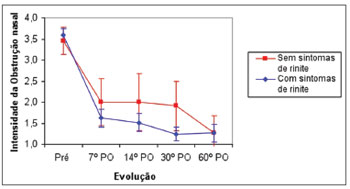
Ao comparar a evolução da obstrução nasal nos pacientes com sintomas alérgicos e sem sintomas alérgicos, foi observada intensa melhora entre o pré-operatório e o 7º PO (p<0,001), seguido de estabilidade entre o 7º PO e o 14º PO, para ambos os grupos. Os pacientes com sintomas alérgicos apresentaram melhora entre o 14º PO e o 30º PO (p<0,001), seguida de estabilidade entre o 30º PO e o 60º PO. Os pacientes sem sintomas alérgicos persistiram com estabilidade entre o 14º PO e o 30º PO, seguida de melhora entre o 30º PO e o 60º PO (p<0,001). A média da nota da obstrução nasal entre os dois grupos foi semelhante no pré-operatório e no 7º PO. No 14º PO e o 30º PO, a média da nota foi maior no grupo sem sintomas alérgicos (p<0,02). No 60º PO, a média das notas foi semelhante nos dois grupos (Figura 1).
Figura 1. Média da nota da obstrução nasal em pacientes com ou sem sintomas alérgicos de acordo com o pré-operatório (Pré) e o pós-operatório (PO).
Em relação à idade dos pacientes, a amostra foi dividida em três grupos: <20 anos (Grupo 1); 20 a <40 anos (Grupo 2) e >40 anos (Grupo 3). Na avaliação dos sintomas de obstrução nasal, dor facial, distúrbios do sono e sonolência diurna, os pacientes dos três grupos evoluíram de forma semelhante. Não houve diferença da média da nota da obstrução nasal e da dor facial entre os três grupos no pré-operatório e no pós-operatório.
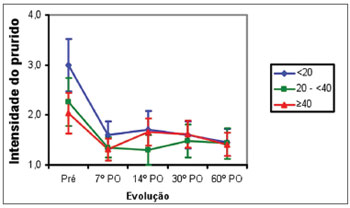
Os pacientes dos Grupos 1 e 2 apresentaram melhora do prurido entre o pré-operatório e o 7º PO (p<0,001), sem melhora entre o 7º PO e o 60º PO. No Grupo 3, os pacientes apresentaram melhora do prurido entre o pré-operatório e o 7º PO, seguida de piora entre o 7º PO e o 14º PO (p<0,001), sem melhora entre o 14º PO e o 60º PO. A média da nota do prurido entre os três grupos foi maior no Grupo 1 em relação ao Grupo 2 (p<0,02), e igual no Grupo 2 e no Grupo 3 no pré-operatório. Do 7º PO ao 60º PO, a média da nota foi semelhante nos três grupos (Figura 2).
Figura 2. Média da nota do prurido nos três grupos de idade (anos), de acordo com o pré-operatório (pré) e o pós-operatório (PO).
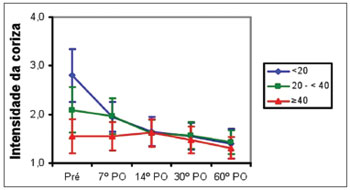
Os pacientes do Grupo 1 apresentaram melhora da coriza entre o pré-operatório e o 7º PO (p<0,001), sem melhora entre o 7º PO e o 60º PO. No Grupo 2, os pacientes não apresentaram melhora da coriza entre o pré-operatório e o 7º PO, seguida de melhora entre o 7º PO e o 14º PO (p<0,001), sem melhora entre o 14º PO e o 60º PO. No Grupo 3, os pacientes não apresentaram melhora da coriza entre o pré-operatório e o 60º PO. A média da nota da coriza entre os três grupos foi maior no Grupo 1 em relação ao Grupo 2, e maior no Grupo 2 em relação ao Grupo 3 no pré-operatório (p<0,001). Do 7º PO ao 60º PO, a média das notas foi semelhante nos três grupos (Figura 3).
Figura 3. Média da nota da coriza nos três grupos de idade (anos) de acordo com o pré-operatório (pré) e o pós-operatório (PO).
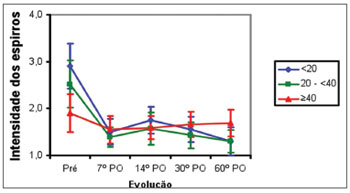
Os pacientes do Grupo 1 e do Grupo 2 apresentaram melhora das crises esternutatórias entre o pré-operatório e o 7º PO (p<0,001), sem melhora do 7º PO ao 60º PO. No Grupo 3, os pacientes não apresentaram melhora na média das notas das crises esternutatórias do pré-operatório ao 60º PO. A média da nota das crises esternutatórias foi igual no Grupo 1 e o no Grupo 2, e maior nestes dois grupos em relação ao Grupo 3 no pré-operatório (p<0,001). Do 7º PO ao 60º PO, a média das notas foi semelhante nos três grupos (Figura 4).
Figura 4. Média da nota das crises esternutatórias/espirros nos três grupos de idade (anos) de acordo com o pré-operatório (pré) e o pós-operatório (PO).
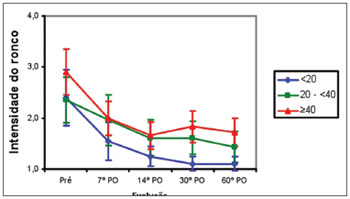
Os pacientes do Grupo 1 e Grupo 2 apresentaram intensa melhora dos sintomas do ronco entre o pré-operatório e o 7º PO (p<0,001), seguido de melhora entre o 7º PO e o 14º PO (p<0,001), e sem acréscimo de melhora entre o 14º PO e o 60º PO. No Grupo 3, os pacientes apresentaram melhora do ronco entre pré-operatório e o 7º PO (p<0,001). A média da nota do ronco foi semelhante nos três grupos no pré-operatório até o 14º PO. No 30º e no 60º PO, a média da nota do ronco foi menor no Grupo 1 em relação ao Grupo 2 (p<0,001) e igual entre o Grupo 2 e o Grupo 3 (Figura 5).
Figura 5. Média da nota do ronco nos três grupos de idade (anos), de acordo com o pré-operatório (pré) e o pós-operatório (PO).
Em relação aos sintomas de obstrução nasal, coriza, prurido nasal, ronco, distúrbios do sono e sonolência diurna, os pacientes do sexo masculino evoluíram de forma semelhante ao sexo feminino. Não houve diferença da média da nota da obstrução nasal entre os dois sexos no pré-operatório e no pós-operatório.
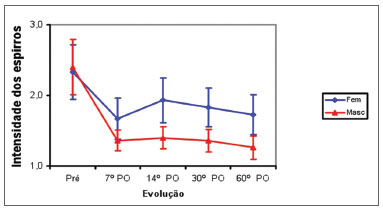
Os pacientes do sexo masculino e do feminino evoluíram de forma semelhante, com intensa melhora das crises esternutatórias entre o pré-operatório e o 7º PO (p<0,001), sem acréscimo de melhora entre o 7º PO e o 60º PO. A média da nota das crises esternutatórias entre os dois sexos foi semelhante no pré-operatório. Do 7º ao 60º PO, a média da nota foi maior no sexo feminino do que no sexo masculino (Figura 6).
Figura 6. Média da nota das crises esternutatórias nos sexos masculino (Masc) e feminino (Fem), de acordo com o pré-operatório (pré) e o pós-operatório (PO).
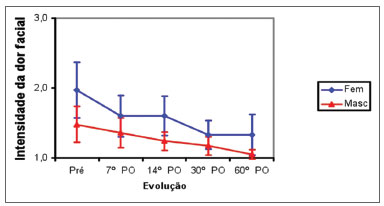
Os pacientes do grupo do sexo masculino e do feminino evoluíram de forma semelhante e apresentaram melhora da dor facial entre o pré-operatório e o 7º PO (p<0,002), sem melhora entre o 7º PO e o 60º PO. A média da nota da dor facial entre os dois grupos foi maior no grupo do sexo feminino do que no grupo do sexo masculino no pré-operatório, 14º PO e 60º PO (p<0,04). No 7º PO e 30º PO, a média da intensidade das notas foi semelhante nos dois grupos (Figura 7).
Figura 7. Média da nota da dor facial nos sexos masculino (Masc) e feminino (Fem), de acordo com o pré-operatório (pré) e o pósoperatório (PO).
Ao comparar o grau do desvio do septo nasal (Grau 2 ou 3) com a média da nota da obstrução nasal no pré-operatório e no 60º PO, foi observada melhora significante entre o pré-operatório e o 60º PO nos dois grupos (p<0,0001). Entretanto, não houve diferença entre os graus de desvio do septo nasal no pré e no 60º PO.
DISCUSSÃO
A septoplastia é um dos procedimentos otorrinolaringológicos mais realizados no mundo. Há vários estudos mostrando os benefícios desta cirurgia, entretanto, a maioria é retrospectivo2. Estes foram realizados pela revisão de prontuário ou aplicação de questionário por telefone1. Outros estudos retrospectivos usaram questionários de qualidade de vida, não enfocando especificamente a queixa de obstrução nasal2. Este presente estudo é prospectivo, tendo como foco a avaliação dos principais sintomas nasais, dentre eles a obstrução nasal. Foi observada que a septoplastia, associada ou não à turbinectomia, resultou em melhora de todos os sintomas avaliados (Quadro 1). A melhora de todos os sintomas foi mais acentuada nos primeiros sete dias após o procedimento, com melhora gradual até o 60º dia do pós-operatório para a maioria destes sintomas. Entretanto, observamos que os sintomas de espirros e prurido nasal apresentaram acentuada melhora na primeira avaliação (7º dia), mantendo-se estáveis até o 60º dia do pós-operatório. Acreditamos que a remoção do splint nasal e a ausência de contato entre as mucosas do septo nasal e dos cornetos sejam os principais fatores relacionados à melhora destes sintomas na primeira avaliação.
O sucesso da cirurgia pode ser determinado por medidas objetivas e/ou subjetivas. As principais medidas objetivas são: rinomanometria e rinometria acústica6,7,10. Alguns estudos demonstram que estes exames não têm correlação com a melhora subjetiva do paciente6,7,10,13. Por isso, optamos por não utilizar métodos objetivos para mensurar a melhora dos sintomas.
Estudos prospectivos têm descrito altos níveis de satisfação após septoplastia. A literatura mostra uma taxa de sucesso entre 63% e 89,5%, dependendo da duração do seguimento e do método de avaliação dos resultados4,11. Foi observado neste estudo que 94,4% dos pacientes apresentaram melhora subjetiva da obstrução nasal (Tabela 1), e não foi observada diferença no grau de melhora entre os diferentes grupos de idade. De acordo com Gandomi et al.4, a taxa de melhora pode estar relacionada à idade dos pacientes. Pacientes mais jovens tendem a se beneficiar mais do procedimento cirúrgico, devido a fatores anatômicos do que dinâmicos. A média de idade da amostra do presente estudo foi de 34,5 anos, superior ao estudo piloto de Gandomi et al.4, que apresentou média de idade de 22,4 anos, e inferior à maioria dos outros estudos com média de idade superior a 40 anos1. Um dos motivos que poderia explicar o nível mais alto de satisfação deste estudo seria o período de seguimento de 60 dias, mais curto do que outros estudos1,4,13.
Stewart et al.1 e Gandomi et al.4 mostraram melhora significativa da obstrução nasal nos primeiros três meses do pós-operatório, com estabilidade do sintoma até seis meses. Jessen et al.14 concluíram que a melhora inicial da obstrução nasal nos primeiros meses a anos após a cirurgia é desvalorizada progressivamente, principalmente quando coexistem outras causas de obstrução, como rinite e sinusite crônica1,4. Neste estudo, houve melhora importante entre o pré e o 7º PO e discreta melhora entre o 14º e 30º, mantendo até 60º (Quadro 1).
No presente estudo, em torno de 93% dos pacientes realizaram turbinectomia parcial inferior, sendo bilateral em 83,3% e unilateral em 9,7%. A turbinectomia parcial inferior é um procedimento cirúrgico utilizado na desobstrução nasal dos pacientes com hipertrofia de conchas inferiores de origem alérgica ou não alérgica15. A turbinectomia inferior parcial bilateral, com ou sem septoplastia, está associada à melhora da coriza, prurido, espirros e da obstrução nasal15. Bandos et al.16 mostraram que 90% dos pacientes submetidos à turbinectomia inferior parcial apresentaram melhora total ou parcial da obstrução nasal no período entre o procedimento e os 12 meses inicias do pós-operatório. Entretanto, após 2 anos de seguimento apenas 30% relataram melhora total ou parcial da obstrução. Neste estudo, foi observado que todos os sintomas alérgicos apresentaram melhora significativa entre o pré e o 7º PO (Quadro 1) e após este período tiveram evolução distinta. A diminuição destes sintomas pode ser explicada devido à redução da superfície da mucosa nasal exposta à ação de alérgenos proporcionada pela turbinectomia inferior, assim como a redução do tecido glandular.15
A obstrução nasal é comum nos pacientes com síndrome da apneia do sono, que causa sono fragmentado, sonolência diurna e redução da qualidade de vida. A septoplastia pode melhorar os sintomas de ronco e sonolência diurna nos pacientes com síndrome da apneia/hipopneia do sono4,17. Foi observado neste estudo que o ronco, distúrbios do sono e sonolência diurna apresentaram intensa melhora após o procedimento, que se manteve até o 60º PO (Quadro 1).
Os pacientes com sintomas alérgicos submetidos à septoplastia apresentaram melhora mais acentuada da obstrução até o 30º PO, em comparação aos pacientes sem sintomas alérgicos, e se igualaram no 60º PO (Figura 1). Este fato pode ser explicado devido à hipertrofia mais acentuada da concha inferior nos pacientes com sintomas alérgicos, que determina ressecções mais amplas das conchas e que determina melhora abrupta da obstrução nasal.
Ao analisar a amostra de acordo com a faixa etária, foi observada melhora da obstrução nasal, prurido, dor facial, roncos, distúrbio do sono e sonolência diurna nos três grupos. Os pacientes mais velhos apresentaram menor intensidade dos sintomas alérgicos (coriza, espirro e prurido) no pré-operatório (Figuras 2 a 4). Além disso, nos pacientes acima 40 anos, não houve melhora nos sintomas coriza e crises esternutatórias no pós-operatório (Figuras 3 e 4). Isso pode ser explicado pela maior incidência de rinite alérgica em pacientes de menor faixa etária18,19.
Ronco e a síndrome da apneia/hipopneia do sono são de causas multifatoriais e sua prevalência aumenta com a idade20. Nos pacientes mais jovens, as causas nasais têm importante participação na etiologia dos roncos, como por exemplo: hipertrofia de adenoide e desvio do septo nasal. Neste presente estudo, foi observado que os pacientes mais jovens (<20 anos) apresentaram menor intensidade dos roncos em relação aos pacientes mais velhos no final do seguimento (Figura 5). Isso reforça a ideia que as causas nasais têm maior influência nos pacientes jovens com roncos do que nos pacientes mais velhos.
Ao analisar a amostra de acordo com o sexo, foi observada melhora de todos os sintomas nasais nos dois grupos. Os pacientes do sexo feminino apresentam maior intensidade das crises esternutatórias no pós-operatório (Figura 6). A dor facial também é mais intensa no pré-operatório, 14º e 60º PO no sexo feminino (Figura 7).
A gravidade do desvio do septo nasal não tem correlação com a melhora da obstrução nasal e da qualidade de vida do paciente1. Neste presente estudo, não foi observada relação entre o grau de desvio do septo e a melhora da obstrução nasal no pós-operatório.
CONCLUSÕES
Os pacientes submetidos à septoplastia, com ou sem turbinectomia inferior parcial, evoluem com melhora de todos os sintomas nasais, sendo esta melhora mais expressiva entre o pré-operatório e o 7º dia de pós-operatório. Em torno de 94% dos pacientes apresentam melhora da obstrução nasal entre o pré-operatório e 60º dia de pós-operatório.
Os pacientes com sintomas alérgicos e sem sintomas alérgicos apresentam intensa melhora da obstrução nasal. Os pacientes com sintomas alérgicos apresentam melhora mais abrupta nos primeiros dias de seguimento, enquanto os pacientes sem sintomas alérgicos apresentam melhora no período mais tardio, e se assemelham no 60º pós-operatório.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Stewart MG, Smith TL, Weaver EM, Witsell DL, Yueh B, Hannley MT, et al. Outcomes after nasal septoplasty: Results from the Nasal Obstruction Septoplasty Effectiveness (NOSE) study. Otolaryngol Head Neck Surg. 2004;130(3):283-90.
2. Schwentner I, Dejakum K, Schmutzhard J, Deibl M, Sprinzl MG. Does nasal septal surgery improve quality of life? Acta Otolaryngol. 2006;126(7):752-7.
3. Maniglia AJ, Maniglia JJ, Maniglia JV. Indicações e técnicas cirúrgicas de septoplastia. In: Maniglia AJ, Maniglia JJ, Maniglia JV. Rinoplastia: Estética-Funcional-Reconstrutora. Rio de Janeiro: Revinter; 2002.
4. Gandomi B, Bayat A, Kazemei T. Outcomes of septoplasty in young adults: the Nasal Obstruction Septoplasty Effectiveness study. Am J Oto-Head Neck Surg. 2010;31(3):189-92.
5. Naveen DB, Timothy LS. Outcomes of surgery for inferior turbinate hypertrophy. Curr Opin Otolaryngol Head Neck Surg. 2010;18(1):49-53.
6. André RF, Vuyk HD, Ahmed A, Graamans K, Nolst Trenité GJ. Correlation between subjective and objective evaluation of the nasal airway. A systematic review of the highest level of evidence. Clin Otolaryngol. 2009;34(6):518-25.
7. Calder NJ, Swan IRC. Outcomes of septal surgery. J Laryng Otol. 2007;121(11):1060-3.
8. Arunachalam PS, Kitcher E, Gray J, Wilson JA. Nasal septal surgery: evaluation of symptomatic and general health outcomes. Clin Otolaryngol Allied Sci. 2001;26(5):367-70.
9. Dursun E, Battal B. Clinical outcomes of nasal septal surgery at high altitude. Eur Arch Otorhinolaryngol. 2009;266(10):1579-81.
10. Konstantinidis I, Triaridis S, Triaridis A, Karagiannidis K, Kontzoglou G. Long term results following nasal septal surgery: Focus on patients´ satisfaction. Auris Nasus Larynx. 2005;32(4):369-74.
11. Uppal S, Mistry H, Nadig S, Back G, Coatesworth A. Evaluation of patient benefit from nasal septal surgery for nasal obstruction. Auris Nasus Larynx. 2005;32(2):129-37.
12. Cottle MH. Rhino-sphygmo-manometry and aid in physical diagnosis. Int Rhinol. 1968;6(1/2):7-26.
13. Dinis PB, Haider H. Septoplasty: Long-term evaluation of results. Am J Otolaryngol. 2002;23(2):85-90.
14. Jessen M, Ivarsson A, Malm L. Nasal airway resistance and symptoms after functional septoplasty: comparison of findings at 9 months and 9 years. Clin Otolaryngol. 1989;14(3):231-4.
15. Barbosa A de A, Caldas N, Morais AX, Campos AJC, Caldas S, Lessa F. Assessment of pre and postoperative symptomatology in patients undergoing inferior turbinectomy. Braz J Otorhinolaryngol. 2005;71(4):468-71.
16. Bandos RD, Mello VR, Ferreira MDS, Rossato M, Anselmo-Lima WT. Clinical and ultrastructural study after partial inferior turbinectomy. Braz J Otorhinolaryngol. 2006;72(5):609-16.
17. Li HY, Lin Y, Chen NH, Lee LA, Fang TJ, Wang PC. Improvement in quality of life after nasal surgery alone for patients with obstructive sleep apnea and nasal obstruction. Arch Otolaryngol Head Neck Surg. 2008;134(4):429-33.
18. Melo Junior JF, Mion O. Em: Campos CAH, Costa HOO. Tratado de Otorrinolaringologia. 1º Ed. São Paulo: Editora Roca, 2003, vol 3; p. 68-81.
19. Prado E, Costa DA. Rinite alérgica. In: Sole D, Prado E, Melo Júnior JF. Rinite alérgica: conhecendo melhor. 1º Ed. São Paulo: Conexão Editorial, 2010, p. 37-54.
20. Pinto JA. Ronco e apnéia do sono. In: Costa SS, Cruz OLMC, Oliveira JAA. Otorrinolaringologia: Princípios e Prática. 2º Ed. Porto Alegre: Artmed, 2006, p. 805-22.
1. Médico Residente (R3) do Serviço de Otorrinolaringologia do HSPM.
2. Médica Residente (R3) do Serviço de Otorrinolaringologia do HSPM.
3. Doutor em Ciências pela Universidade Federal de São Paulo. Pós-doutorado pela Universidade Federal de São Paulo. Médico Assistente do Serviço de Otorrinolaringologia do HSPM.
Hospital do Servidor Público Municipal de São Paulo (HSPM).
Endereço para correspondência:
Leandro Castro Velasco
Rua Antônio Alves Martins, 150 - Bairro Lucilene
Santa Helena de Goiás - GO. CEP: 75920-000
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 4 de novembro de 2010. cod. 7400
Artigo aceito em 27 de fevereiro de 2011.