Ano: 2011 Vol. 77 Ed. 4 - Julho - Agosto - (11º)
Seção: Artigo Original
Páginas: 473 a 480
Avaliação do Peak Flow Nasal Inspiratório como método objetivo de mensuração do fluxo de ar nasal
Peak Nasal Inspiratory Flow Evaluation as an objective method of measuring nasal airflow
Autor(es): Rodrigo Ubiratan Franco Teixeira1; Carlos Eduardo Monteiro Zappelini2; Fábio Silva Alves3; Everardo Andrade da Costa4
Palavras-chave: avaliação rápida, obstrução nasal, rinite.
Keywords: nasal obstruction, rapid evaluation, rhinitis.
Resumo:
A rinometria acústica, rinomanometria e o peak flow nasal inspiratório (PFNI) são utilizados para a avaliação objetiva da patência nasal. Estes exames são dispendiosos e pouco práticos, exceto o PFNI, que se apresenta como um método rápido, de baixo custo e simples. Objetivo: Avaliar o PFNI em indivíduos saudáveis e com queixas nasais obstrutivas por rinite alérgica. Método: Aplicação do PFNI em 78 sujeitos com e sem sintomas de rinite. Forma de Estudo: Estudo de coorte contemporâneo com corte transversal. Resultados: O PFNI mostrou resultados significantes para obstrução nasal, rinorreia, prurido, espirros e lacrimejamento (p < 0,001). Não houve correlação entre a presença de desvio de septo nasal e PFNI (p = 0,561). Encontrou-se uma correlação positiva entre PFNI e Escala Visual Analógica - EAV- para obstrução nasal (p = 0,002). No modelo de regressão linear múltipla, houve significância estatística entre os valores encontrados no PFNI com rinite alérgica e idade (p = 0,005 e p = 0,023 respectivamente). Conclusão: O PFNI mostrou ser um método confiável para detecção das alterações da patência nasal, tanto por causas obstrutivas quanto por causas inflamatórias, com um nível de significância estatística aceitável, simples, fácil de manusear, pouco dispendioso e reprodutível.
Abstract:
Acoustic rhinometry, rhinomanometry and Inspiratory Peak Nasal Flow (IPNF) are used in order to objectively assess nasal patency. These are expensive not very practical tests, except for IPNF, which is a fast, simple and low cost method. Objective: To assess IPNF in healthy individuals complaining of nose obstruction caused by allergic rhinitis. Method: IPNF use in 78 individuals with and without rhinitis symptoms. Study design: Contemporary cross-sectional cohort. Results: IPNF showed significant results for nasal obstruction, rhinorrhea, pruritus, sneezes and tearing (p < 0.001). There was no correlation between the presence of nasal septum deviation and IPNF (p = 0.561). We found a positive correlation between IPNF and the Visual Analogue Scale (VAS) for nasal obstruction (p = 0.002). In the multiple linear regression model, there was a statistical significance between the values found in IPNF with allergic rhinitis and age (p = 0.005 and p = 0.023 respectively). Conclusion: IPNF proved to be a reliable method to detect changes in nasal patency, by obstructive causes as well as inflammatory causes, with an acceptable level of statistical significance, simple, easy to handle, inexpensive and reproducible.
![]()
INTRODUÇÃO
A respiração nasal é a predominante na raça humana, desde o nascimento até a vida adulta. A respiração oral ou oronasal é utilizada fisiologicamente em situações de demanda, como na prática de exercícios físicos. Mais da metade da resistência ao fluxo aéreo do trato respiratório durante a respiração normal se encontra no nariz. A válvula nasal é uma região compreendida entre o septo nasal, porção anterior da concha inferior e borda inferior da cartilagem lateral inferior. Tem a propriedade de ser o principal mecanismo regulador do fluxo nasal1,2.
Dependem do bom funcionamento nasal, além do bem-estar respiratório, outras funções, como deglutição, qualidade do sono, olfação, aeração dos seios paranasais e orelha média, dentre outros. Portanto, o desenvolvimento de técnicas de avaliação objetiva da função nasal é de fundamental importância para o diagnóstico de desvios da normalidade e correto seguimento do paciente.
Os testes de avaliação objetiva da permeabilidade nasal devem ser, idealmente, confortáveis ao paciente, acurados, padronizáveis, de fácil realização, aplicáveis clinicamente e não devem interferir na anatomofisiologia nasal. Além disso, é fundamental sua reprodutibilidade, que é a habilidade do teste em produzir resultados consistentes quando repetido independentemente3. Os métodos objetivos mais utilizados atualmente para estudo do fluxo nasal são a rinomanometria computadorizada, a rinometria acústica e o Peak Flow Nasal Inspiratório (PFNI)4. O primeiro afere o fluxo de ar durante toda a sua extensão na cavidade nasal, o segundo mede as áreas de secção transversal em pontos pré determinados da fossa nasal5 e o PFNI, como o próprio nome revela, mede o pico de fluxo nasal inspiratório6.
O PFNI é um método pouco dispendioso, de fácil aplicação, rápido, portátil, de simples mensuração, não depende de computador para análise dos dados e apresenta boa reprodutibilidade. Tanto a rinometria quanto o PFNI têm boa acurácia em detectar as alterações obstrutivas nasais, com sensibilidade de 0.77 vs. 0.66 respectivamente. A especificidade dos métodos e de 0.8 com acurácia diagnóstica em torno de 0.757. O valor de corte para o pico de fluxo medido no PFNI, segundo os autores, é de menos de 120 l/mim, com uma diferença de aproximadamente 35% antes e após o uso de vasoconstrictor nasal8. Entretanto, estes achados referem-se a resultados de estudos estrangeiros, não existindo estudos nacionais que corroboram para uma padronização de valores encontrados no PFNI relacionados à população brasileira. Esta, com 180 milhões de habitantes, é extremamente miscigenada, com a composição étnica: brancos (49,4%), pardos (42,3%), pretos (7,4%), amarelos (0,5%) e indígenas (0,3%)10, cada qual com suas características anatômicas nasais peculiares, com diferenças significativas em relação aos hábitos alimentares, características socioeconômicas, clima e vestuário.
Este trabalho tem por objetivo avaliar o PFNI como método de mensuração das alterações do fluxo de ar nasal e comparar os valores encontrados no PFNI em indivíduos portadores de obstrução nasal por rinite alérgica e controles normais.
MATERIAIS E MÉTODOS
O presente trabalho representa um estudo de coorte contemporâneo com corte transversal, em que a variável estudada é o comportamento do PFNI em uma população de indivíduos hígidos e de portadores de rinite. Os sujeitos foram voluntários ao estudo, selecionados de forma não randomizada. Esta pesquisa foi aprovada pelo Comitê de Ética e Pesquisa sob o parecer de número 824/2009. A pesquisa se iniciou após a apresentação do Termo de Consentimento Livre e Esclarecido aos participantes, em duas vias, devidamente assinadas pelo médico examinador e pelo voluntário.
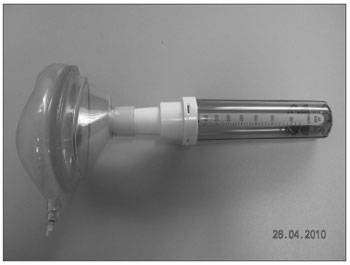
A amostra contou com 78 participantes voluntários com idades compreendidas entre 19 e 67 anos, compreendendo pacientes, acompanhantes de pacientes, médicos, funcionários do hospital e do ambulatório e demais profissionais de áreas administrativas da instituição. Todos os voluntários foram examinados pelo mesmo médico otorrinolaringologista com o uso de anamnese, exame físico (rinoscopia anterior e nasofibrolaringoscopia), aplicação de questionário de sinais e sintomas padronizado. Neste momento, o diagnóstico de rinite foi feito, de acordo com os dados (anamnese, exame físico e nasofibroscópio) coletados9-11, sendo então divididos os participantes em dois grupos: portadores de rinite e não portadores. Seguiu-se a aplicação do PFNI, em três tomadas individuais seguidas para obtenção da medida mais alta para a mensuração. Os critérios de exclusão foram: os indivíduos que apresentaram infecção das vias aéreas superiores no dia do exame ou nos últimos 14 dias; participantes que realizaram uso crônico, nos últimos dois meses, de descongestionante, anti-histamínico, anticolinérgico ou corticosteroide (nasal tópico ou sistêmico); presença de malformações da cavidade nasal; portadores de polipose ou massa nasal e participantes que consumiram álcool ou fumaram durante o exame. Foram valorizados no exame físico os itens: hipertrofia das conchas nasais, rinorreia, desvios septais, aspecto da mucosa (coloração, impregnações, sinais de hemorragias e crosta), alterações outras do arcabouço e da pirâmide nasal e situação dos meatos nasais. Os tabagistas foram incluídos, bem como os portadores de desvio de septo nasal. Todos os participantes foram orientados a informar o uso de qualquer medicação antes das avaliações. Os exames foram realizados nos próprios ambulatórios das instituições, onde já existe estrutura para tal, composta de sala adequada, cadeira de exame, mesa e ar-condicionado, mantendo temperatura ambiente entre 22ºC-24ºC. Os materiais utilizados para desinfecção do nasofibroscópio e PFNI foram cloxedina, álcool a 70%, água oxigenada e sabão. Foi utilizado nasofibroscópio da marca Olympus modelo ENF type P4 e utilizado PFNI da marca Clement Clark International Limited modelo IN-CHECK ORAL ATM. Este dispositivo compõe-se de um cilindro plástico de 20 cm de comprimento, com diâmetro que varia de 3 a 4 cm, possuindo duas extremidades: em uma delas existem orifícios por onde passa o ar inspirado e na outra extremidade está acoplada uma máscara facial de inalação que fica em contato com o rosto do voluntário. No interior do cilindro, existe um diafragma que se move de acordo com o fluxo máximo de ar inspirado. O diafragma para de se mover no momento em que cessa o fluxo, sendo então feita a mensuração em uma escala que varia de 30-370 litros/minuto, que fica gravada na superfície do cilindro (Figura 1 e 2).
Figura 1. Peak Flow Nasal Inspiratório (PFNI).
Figura 2. Aplicação do PFNI.
A desinfecção dos aparelhos ocorreu imediatamente após a utilização. As medições foram feitas com as seguintes especificações: 1) Aclimatação - participante sentado por 20 minutos no ambiente do teste. Nesse período, o questionário foi preenchido e o exame físico realizado; 2) O participante preencheu a escala visual analógica (EVA) em relação à obstrução nasal (Figura 3); 3) Foi realizada a mensuração do PFNI no participante, três vezes consecutivas com intervalo de 1 minuto entre elas4,6. A técnica para realização do exame consistiu em mensurar o fluxo inspiratório nasal no participante, em posição ortostática, com aparelho acoplado na região anterior do nariz por uma pequena máscara ligada a um cilindro plástico por onde passa o ar na inspiração forçada. A obtenção do resultado é imediata, semelhante ao já conhecido peak flow expiratório utilizado rotineiramente na Pneumologia para pesquisa de capacidade expiratória pulmonar.
Figura 3. Escala Visual Analógica utilizada par obstrução nasal.
Os dados foram analisados descritivamente por frequências absolutas (n) e relativas (%) para as variáveis categóricas e, para as variáveis contínuas, usou-se a média, desvio-padrão, mediana, primeiro e terceiro quartil, valores máximos e mínimos.
Os testes t de Student e análise de variância (ANOVA) foram aplicados para comparar o PFNI segundo características demográficas e clínicas. O coeficiente de correlação linear de Spearman foi empregado para analisar a correlação entre PFNI com EVA e idade dos sujeitos da amostra. Um modelo de regressão linear múltipla foi ajustado para analisar o impacto de algumas características demográficas e clínicas sobre o PFNI. Foram incluídas no modelo as variáveis que apresentaram valor p <0,25 na análise bivariada.
O software SAS versão 9.1.3 (SAS Institute Inc., Cary, NC, USA, 2002-2003) foi utilizado na análise dos dados e foi adotado o nível de 5% de significância estatística.
RESULTADOS
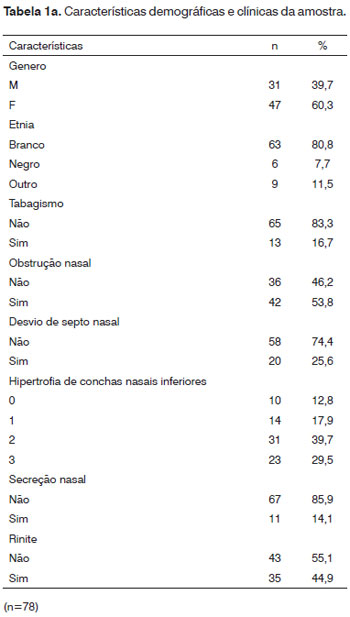
Na Tabela 1a observam-se as características demográficas e clínicas da amostra de 78 indivíduos com predomínio do sexo feminino - n = 47 (60,3%) em relação ao masculino n=31 (39,7%). Verificou-se também 80,8% de indivíduos brancos, 95% sem apresentar infecção das vias aéreas superiores nos últimos 14 dias e somente 2,7% apresentaram cirurgia prévia nasal ou no palato. Na amostra, 65 indivíduos (83,3%) não eram fumantes ou pararam há mais de 5 anos.
Já em relação aos sintomas de rinite, tiveram obstrução nasal 36 participantes (46,2%). Ausência de rinorreia, prurido e espirros foram verificados em 79,5%, 65,4% e 83,3%, respectivamente. Isto representa uma amostra de indivíduos sem o predomínio destes sintomas cardinais para o diagnóstico de rinite, sendo, portanto, na maioria normal (55,1%). Evidenciou-se que 74% dos indivíduos não tinham desvio de septo nasal e 14,1% tinham secreção nasal verificada na nasofibroscopia.
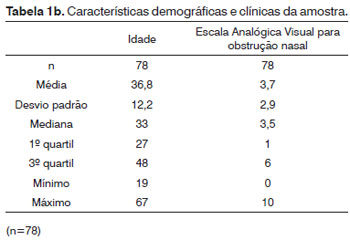
Na Tabela 1b, verificou-se uma média de idade de 36,8 anos com idades variando entre 19 e 67 anos. Já em relação à Escala Analógica Visual para obstrução nasal, a média encontrada foi de 3,7 pontos, cuja pontuação que varia de 0 a 10.
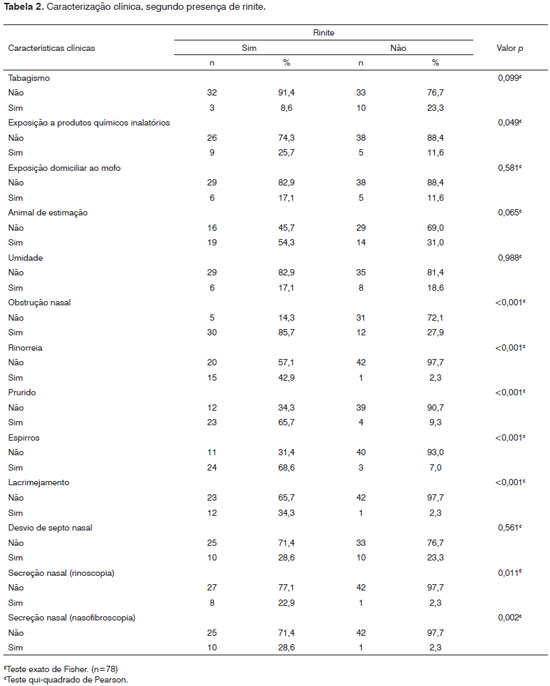
Na Tabela 2, o uso crônico de descongestionantes e anti-histamínicos só foi prevalente nos portadores de rinite em 14,3%, não sendo encontrado nos não portadores de rinite, com valor p=0,008. Dos participantes que informaram terem sido expostos a produtos químicos inalatórios, 25,7% eram portadores de rinite e 11,6% não, com valor de p=0,049. Obstrução nasal foi encontrada em 85,7% dos portadores de rinite e 27,9% nos não portadores (p<0,001). A presença de prurido nasal também foi bem prevalente nos portadores de rinite, com 65,7%, frente aos 9,3% encontrados nos não portadores (p<0,001). Rinorreia foi verificada em 42,9% dos portadores de rinite e em 2,3% dos não portadores (p<0,001). Espirros e lacrimejamento também foram mais prevalentes nos portadores de rinite com 68,6% e 34,3% contra 7% e 2,3% dos não portadores respectivamente, ambos com valor p<0,001. A secreção nasal vista pelo exame de nasofibroscopia foi verificada em 28,6% dos portadores de rinite e em 2,3% dos não portadores (p<0,001). As variáveis desvio de septo nasal, mofo, umidade, tabagismo e presença de animal de estimação não obtiveram significância estatística no modelo de regressão linear.
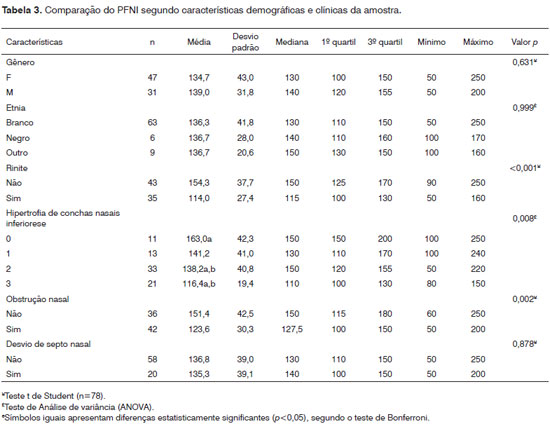
Na Tabela 3, a média dos valores do PFNI para os participantes hígidos que responderam não ter obstrução foi de 151,4 l/mim e de 123,6 l/mim para os que responderam ter obstrução nasal (p=0,002). Em relação à hipertrofia de conchas nasais (HC), pelo exame nasofibroscópico, o valor médio encontrado do PFNI para HC grau 0 (ausência de hipertrofia) foi de 163,0 l/mim; para HC grau I, o valor médio encontrado foi de 141,2 l/mim; para HC grau II, o valor médio encontrado foi de 138,2 l/mim, e para HC grau III, o valor médio encontrado foi de 116,4 l/mim. Nesta regressão, o valor de p foi de 0,008.
Com relação à presença de rinite, o valor médio do PFNI para os portadores foi de 114,0 l/mim, e para os não portadores de rinite, o valor médio encontrado foi de 154,3 l/mim, com valor p < 0,001.
Com relação à queixa de obstrução nasal, a média dos valores do PFNI para os não portadores foi de 151,4 l/mim e de 123,6 l/mim para os portadores de obstrução, com valor de p=0,002. Presença de DSN, Etnia e Gênero não obtiveram significância estatística.
Na Tabela 4, ocorre uma associação significante (p=0,002) entre os valores encontrados na escala analógica visual e o PFNI. O mesmo não se verifica entre idade e PFNI.
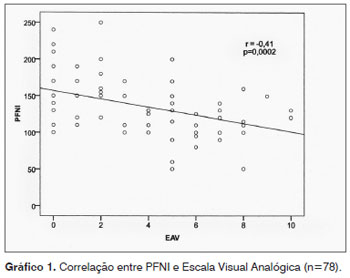
No Gráfico 1, observa-se uma forte associação entre os valores do PFNI e EVA, com valor de p<0,001.
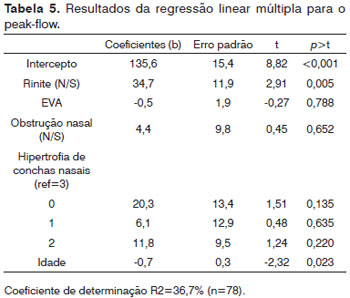
Na Tabela 5, somente as variáveis idade e rinite obtiveram significância para os valores do PFNI em um modelo de regressão linear múltipla.
DISCUSSÃO
Estatísticas mostram uma prevalência de rinite de 30% a 40% na população11, semelhante ao encontrado no presente trabalho que foi de 44,9%. Somente nos Estados Unidos existem, aproximadamente, 40 milhões de pessoas com rinite alérgica12. Em relação ao septo nasal, 25% dos indivíduos apresentaram desvio obstrutivo. Na literatura, em 2008, autores publicaram que 75% a 80% das pessoas têm alterações anatômicas nasais, sendo em sua maioria desvios de septo nasal13. Posteriormente, em 2009, outros autores evidenciaram que as estatísticas em relação ao desvio de septo nasal são diferentes, em grande parte, pela dificuldade em classificar os desvios em sua forma e intensidade da obstrução14.
O PFNI, assim como a rinomanometria, é um importante exame complementar para dar suporte ao diagnóstico das alterações estruturais e funcionais nasais. No presente estudo, foi encontrado nos portadores de rinite um valor médio do PFNI de 114 l/min e 154,3 l/mim nos indivíduos saudáveis. Esta diferença foi estatisticamente significativa, o que corrobora para capacitar o PFNI no auxílio ao diagnóstico da obstrução. Na literatura, habitualmente, é adotado nível de corte para indivíduos sintomáticos de 120 l/mim, com sensibilidade e especificidade superior a 75%7.
Mucha et al.12 já utilizaram o PFNI como o instrumento de avaliação do tratamento de pacientes com rinite alérgica, evidenciando assim a sua utilidade em pacientes com essa patologia. Bhatia et al.15 também usaram o PFNI como único método de avaliação da melhora da patência nasal na rinite sazonal, comparando o tratamento entre desloratadina e budesonida intranasal. Nesse estudo, foi observado um aumento significativo dos valores do PFNI comparado com as medidas antes do tratamento em ambos os grupos (p<0,01)15.
Lund et al.16 utilizaram o PFNI, juntamente com a rinometria acústica para comparar a resposta ao tratamento intranasal com fluticasona e beclometasona na polipose nasal grave. Foi encontrado um acréscimo no valor médio do PFNI, depois do tratamento, de 76 l/mim após o uso sistemático da fluticasona e de 69 l/mim com a beclometasona em relação às medidas basais, mostrando uma diferença estatisticamente significativa entre os dois grupos16.
McWhorter et al.17, ao estudarem o papel do músculo tensor do véu palatino no colapso da via aérea superior, observaram que após a estimulação elétrica do mesmo, houve um aumento de cerca de 25% na média do pico de fluxo nasal inspiratório. Isso demonstra que o PFNI é útil para auxiliar na detecção de deformidades palatais.
Como se pôde observar, nos vários artigos citados, a aferição da patência nasal com o uso do PFNI foi bem estabelecida, seja na presença de rinite, polipose nasal, avaliação de tratamentos instituídos, comparação entre modalidades terapêuticas anti-inflamatórias nasais e presença de deformidades estruturais. O PFNI é sensível em detectar alteração no tamanho das conchas nasais, pois estas estão diretamente relacionadas com a resistência ao fluxo nasal. Segundo autores, a patogênese de obstrução nasal é complexa, dependendo de três eventos principais: edema inflamatório da mucosa, congestão vascular e hipersecreção mucosa18. Desta forma, o mesmo raciocínio se aplica à presença de rinite. Assim, o PFNI pode ser utilizado para auxílio ao diagnóstico das pequenas mudanças que ocorrem na patência nasal como, por exemplo, em testes provocativos de mucosa nasal.
As primeiras publicações a respeito do seu uso foram surgindo a partir da segunda metade da década de 903,9. Entretanto, a grande maioria dos trabalhos é recente e elaborada no exterior, o que mostra a pouca difusão do método no Brasil.
No presente estudo, foi verificado que as variáveis: obstrução nasal, hipertrofia de conchas nasais (HC) e presença de rinite, foram preditoras dos valores encontrados para o PFNI.
Alguns autores demonstraram que a rinometria acústica associada com a rinomanometria anterior foi mais sensível que o PFNI para detectar alterações da patência nasal por avaliar cada fossa nasal individualmente, o que leva em consideração o ciclo nasal e os possíveis desvios do septo. Já o PFNI detecta o fluxo nasal inspiratório como o somatório do valor obtido das duas fossas nasais simultaneamente, não levando em consideração cada fossa nasal em separado, mas com boa aplicabilidade em detectar mudanças da patência nasal como um todo19.
Em relação ao Gráfico 1, existiu uma correlação linear entre o valor do PFNI e a Escala Analógica Visual (p=0,002), ou seja, quanto maior a obstrução nasal relatada pelo participante, menor o valor esperado para o PFNI. Valores semelhantes foram obtidos em um estudo no qual se verificou uma forte associação entre a EAV e rinometria acústica para obstrução nasal (p < 0,001), capacitando a mesma como um bom preditor para obstrução nasal. Ainda segundo os autores, a EAV pode ser utilizada na prática clínica para quantificação da obstrução nasal20. Não foi encontrada na literatura correlação entre PFNI e EAV.
Lund & Scadding21 fizeram um estudo avaliando as medidas objetivas da cirurgia endoscópica da cavidade nasal que mostrou que nem PFNI ou a rinomanometria melhorou após a operação, apesar de melhora subjetiva importante ser relatada pelos pacientes em relação à obstrução nasal. No entanto, Marais et al.22 mostraram acréscimo no PFNI após septoplastia, como fizeram Cook et al.23 após terapia com laser para rinite.
O PFNI também tem sido utilizado para avaliar a eficácia dos dilatadores nasais, quando utilizado na gestão do colapso alar durante manobras inspiratórias24 e durante exercício intensivo25 ou prolongado26,27. Mais recentemente, Bjornsdottir et al.28 examinaram o efeito sobre indivíduos alérgicos a pelos de gato, e foi demonstrado que, após o tratamento adequado, houve uma melhora significativa dos valores do PFNI e melhores escores dos sintomas, quando comparados com um grupo controle.
Finalmente, no modelo de regressão linear múltipla, presença de rinite (p=0,005) e idade (p=0,023) foram significativos. Ao colocar a rinite neste modelo, variáveis como obstrução, rinorreia, hipertrofia de conchas nasais, prurido e lacrimejamento, que são cardinais para o diagnóstico de rinite, perdem a força quando avaliadas isoladamente. Já em relação à idade, quanto maior for, menor o valor esperado para o PFNI. Isto se deve a uma provável alteração da anatomia da ponta nasal e estreitamento da válvula nasal interna, comumente verificada com o avançar da idade2,6.
Portanto, o PFNI apresenta-se como mais uma ferramenta junto ao arsenal já existente, tanto para auxiliar no diagnóstico como para o seguimento de tratamentos clínicos ou cirúrgicos nasais. É um dispositivo simples e fácil de manusear, pouco dispendioso e reprodutível.
CONCLUSÃO
O Peak Flow Nasal Inspiratório (PFNI) mostrou ser um método confiável para detecção das alterações da patência nasal por causas obstrutivas ou inflamatórias. Indicou um padrão de valores definidos, com um nível de significância estatística aceitável, para indivíduos normais e portadores de rinite.
Entretanto, mais estudos são necessários para o total entendimento e normatização do uso do PFNI.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Demarco RC, Anselmo-Lima WT. Fisiologia do Nariz e Seios Paranasais. In: Lopes Filho O, Campos CAH. Tratado de Otorrinolaringologia. São Paulo: Ed. Roca;2003.Vol I:628-629.
2. Rohrich RJ, Hollier LH. Rhinoplasty with advancing age. Characteristics and management. Clin Plas Surg. 1996;23(2):281-96.
3. Pallanch JF, Mccaffrey TV, Kern EB. Evaluation of Nasal Breathing Function. In: Cummings CW, Fredrickson JM, Harher LA, Krause CJ, Shuller DE, (eds.), Otolaryngology - Head and Neck Surgery, 2nd ed., St Louis: Mosby-Year Book,1993:1-59.
4. Roithmann R. Avaliação da Função Respiratória Nasal. In: Lopes Filho O, Campos CAH. Tratado de Otorrinolaringologia. São Paulo:Ed. Roca;2003;Vol I:640-654.
5. Roithmann R, Cole P, Chapnik J. Acoustic rhinometry in evaluation of nasal obstruction. Laryngoscope. 1995;105:275-81.
6. Kjærgaard T, Cvancarova M, Steinsvåg SK. Relation of Nasal Air Flow to Nasal Cavity Dimensions. Laryngoscope. 2008;118:1476-81.
7. Bermüller C, Kirschek H, Rettinger G, Riechelmann H. Diagnostic Accuracy of Peak Nasal Inspiratory Flow and Rhinomanometry in Functional Rhinosurgery. Laryngoscope. 2008;118(4):605-10.
8. José J, Ell SR.The association of subjective nasal patency with peak inspiratory nasal flow in a large healthy population. Clin Otolaryngol. 2003;28(4):352-4.
9. Solé D, Mello Jr JF, Weckx LLM, Rosário Filho NA, Cruz AA, Campos CAH et al. II Consenso Brasileiro sobre Rinites. Rev Bras Alerg Imunopatol. 2006;29(1):29-54.
10. Site http//www.colegioweb.com.br/geografia/formaçãoétnicadapopulaçãobrasileiraecomposiçãodapopulaçãoporcordepele.
11. Consenso sobre rinites. Rev Bras Otorrinolaringol.2000;66Suppl10:4-34.
12. Mucha SM, Tineo M, Naclerio RM, Baroody FM. Comparison of Montelukast and Pseudoephedrine in the Treatment of Allergic Rhinitis. Arch Otolaryngol Head Neck Surg. 2006;132:164-72.
13. Kim DH, Park HY, Kim HS, Kang SO, Park JS, Han NS, et al. Effect of septoplasty on inferior turbinate hypertrophy. Arch Otolaryngol Head Neck Surg. 2008;134(4):419-23.
14. Jang YJ, Yeo NK, Wang JH. Cutting and suture technique of the caudal septal cartilage for the management of caudal septal deviation. Arch Otolaryngol Head Neck Surg. 2009;135(12):1256-60.
15. Bhatia S, Baroody FM, Tineo M, Naclerio RM. Increased Nasal Airflow With Budesonide Compared With Desloratadine During the Allergy Season. Arch Otolaryngol Head Neck Surg. 2005;131:223-8.
16. Lund VJ, Flood J, Sykes AP, Richards DH. Effect of Fluticasone in Severe Polyposis. Arch Otolaryngol Head Neck Surg. 1998;124(5):513-8.
17. McWhorter AJ, Rowley JA, Eisele DW, Smith PL, Schwartz AR. The Effect of Tensor Veli Palatini Stimulation on Upper Airway Patency.Arch Otolaryngol Head Neck Surg. 999;125(9):937-40.
18. Horak F. Impact and modulation of nasal obstruction. Allergy. 2002;57(Suppl 75):25-8.
19. Moscato G, Vandenplas O, Van Wijk RG, Malo JL, Perfetti L, Quirce S, et al. EAACI position paper on occupational rhinitis. Respir Res. 2009;10:09-16.
20. Ciprandi G, Mora F, Cassana M, Gallina AM, Mora R.Visual analog scale (VAS) and nasal obstruction in persistent allergic rhinitis. Otolaryngol Head Neck Surg. 2009;141:527-9.
21. Lund VJ, Scadding GK. Objective assessment of endoscopic sinus surgery in the management of chronic rhinosinusitis: an update. J Laryngol Otol. 1994;108:749-53.
22. Marais J, Murray JA, Marshall I, Douglas N, Martin S. Minimal cross-sectional areas, nasal peak flow and patients satisfaction in septoplasty and inferior turbinectomy. Rhinology. 1994;32:145-7.
23. Cook JA, McCombe AW, Jones AS. Laser treatment of rhinitis - one year follow-up. Clin Otolaryngol. 1993;18:209-11.
24. Di Somma EM, West SN, Wheatley JR, Amis TC. Nasal dilator strips increase maximum inspiratory flow via nasal wall stabilization. Laryngoscope. 1999;109:780-4.
25. Tong TK, Fu FH, Chow BC. Effect of nostril dilatation on prolonged all-out intermittent exercise performance. J Sports Med Phys Fitness. 2001;41:189-95.
26. Tong TK, Fu FH, Chow BC. Nostril dilatation increases capacity to sustain moderate exercise under nasal breathing condition. J Sports Med Phys Fitness. 2001;41:470-8.
27. Wilson A. Airflow Obstruction and Peak Nasal Inspiratory Flow (PNIF). Clinical Lecturer, Department of Clinical Pharmacology and Therapeutics, Ninewells Hospital and Medical School, Dundee. U.K. 2003;11:1-11.
28. Bjornsdottir US, Jakobinudottir S, Runarsdottir V, Juliusson S. The effect of reducing levels of cat allergen (Fel d 1) on clinical symptoms in patients with cat allergy. Ann Allergy Asthma Immunol. 2003;91:189-94.
1. Mestrando em Saúde Coletiva pela FCM/UNICAMP.
2. Médico Residente do Departamento de Otorrinolaringologia da Santa Casa de Campinas.
3. Médico Residente do Departamento de Otorrinolaringologia da Santa Casa de Campinas.
4. Professor Doutor Colaborador do Programa de Pós-Graduação em Saúde Coletiva e da Disciplina de Otorrinolaringologia, Cabeça e Pescoço, pela FCM/UNICAMP - Orientador da dissertação.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 14 de julho de 2010. cod. 7206
Artigo aceito em 4 de janeiro de 2011.