Ano: 2011 Vol. 77 Ed. 3 - Maio - Junho - (9º)
Seção: Artigo Original
Páginas: 322 a 327
Complicações em blefaroplastia: como evitá-las e corrigi-las
Complications in blepharoplasty: how to avoid and manage them
Autor(es): Tomas Gomes Patrocinio1; Bruno Alvarenga Silva Loredo2; Carlos Eduardo Arnez Arevalo3; Lucas Gomes Patrocinio4; José Antonio Patrocinio5
Palavras-chave: blefaroplastia, complicações pós-operatórias, doenças palpebrais, pálpebras.
Keywords: blepharoplasty, postoperative complications, eyelid diseases, eyelids.
Resumo:
As complicações em blefaroplastia não são comuns e quando ocorrem são geralmente discretas e transitórias, como hematoma e quemose. Entretanto, algumas vezes podem ser definitivas, como cegueira, ou necessitarem de novas abordagens cirúrgicas para correção, como ectrópio. Objetivo: Avaliar resultados e complicações das blefaroplastias transcutâneas realizadas em um mesmo serviço, demonstrando como tratá-las e evitá-las. Casuística e Método: Estudo retrospectivo de 200 prontuários de pacientes consecutivos submetidos à blefaroplastia transcutânea entre o período de janeiro de 2007 a janeiro de 2009 em um mesmo serviço. As variáveis analisadas foram: idade, sexo, complicações, evolução clínica, grau de satisfação e documentação fotográfica. Resultados: A incidência de complicações foi de 9,5% (19 pacientes). As complicações encontradas foram: 1 hematoma, 12 casos de quemose, sendo que esta ocorreu em 61,5% dos 13 pacientes que realizaram cantoplastia, 6 pacientes com mau posicionamento de pálpebra inferior, sendo que, destes, 5 correspondem à retração e 1 ao ectrópio. Foi realizado tratamento clínico com acompanhamento ambulatorial em 12 pacientes e cirurgia revisional em 7 casos do total de pacientes com complicações. Conclusões: Demonstrou-se que a blefaroplastia é uma cirurgia com alta taxa de satisfação e baixo número de complicações, sendo um excelente procedimento cirúrgico, quando corretamente indicada.
Abstract:
Complications in blepharoplasty are uncommon and, when they occur, they are usually mild and transient, such as hematomas and chemosis. However, sometimes they can be severe, such as blindness, or they might require surgical correction, such as ectropion. Objective: To evaluate the results and complications of transcutaneous blepharoplasty performed in the same procedure, discussing how to treat and how to avoid them. Methods: A retrospective study of 200 medical records of consecutive patients that underwent transcutaneous blepharoplasty from January 2007 to January 2009. The variables analyzed were age, gender, complications, clinical outcome, patient satisfaction, and photographic documentation. Results: The incidence of complications was 9.5% (19 patients). The complications were 1 hematoma, 12 cases of chemosis and 13 patients who underwent canthoplasty, 6 patients with malposition of the lower eyelid (5 retractions and 1 ectropion). Medical treatment was performed in 12 patients and revision surgery in 7 cases of all the patients who had complications. Conclusions: We demonstrated that blepharoplasty is a procedure with a high satisfaction and a low complication rate, and it is an excellent surgical procedure, when properly indicated.
![]()
INTRODUÇÃO
A blefaroplastia está entre as cirurgias estéticas mais realizadas no mundo e seu principal objetivo é promover o rejuvenescimento e a melhora funcional e estético da região periorbital1.
As complicações não são comuns e quando ocorrem são geralmente discretas e transitórias, como hematoma e quemose. Entretanto, algumas vezes podem ser definitivas, como cegueira, ou necessitarem de novas abordagens cirúrgicas para correção, como ectrópio e ptose palpebral2.
A prevenção das complicações ou mesmo a predição das mesmas inicia-se com uma avaliação préoperatória minuciosa. Deve incluir uma história clínica detalhada (comorbidades, uso de medicações, antecedentes oftalmológicos, pessoais e familiares), e exame físico meticuloso. A avaliação do aspecto psicológico do paciente e suas expectativas em relação à cirurgia são também bastante importantes. A programação da técnica cirúrgica a ser utilizada é baseada nas alterações anatômicas encontradas e nas queixas apresentadas, levando em conta as expectativas do paciente e as reais possibilidades cirúrgicas para melhora da estética3.
O tratamento das complicações inclui desde uma abordagem clínica até novas intervenções cirúrgicas, que devem ser corretamente empregadas pelos cirurgiões de face aptos a realizar uma blefaroplastia.
O objetivo deste trabalho é avaliar os resultados e complicações das blefaroplastias transcutâneas realizadas pela Divisão de Plástica Ocular do Serviço de Otorrinolaringologia de um Hospital Universitário, no período de janeiro de 2007 a janeiro 2009, demonstrando como tratálas e, principalmente, como evitá-las.
CASUÍSTICA E MÉTODO
Casuística
Foram revisados 200 prontuários de pacientes consecutivos que foram submetidos à cirurgia de blefaroplastia transcutânea entre o período de janeiro de 2007 a janeiro de 2009 em um serviço de otorrinolaringologia de um hospital universitário. As variáveis analisadas foram: idade e sexo dos pacientes, o procedimento cirúrgico (tempo de duração, anestesia e técnica cirúrgica), as complicações (hematoma, quemose, mau posicionamento de pálpebra inferior, lagoftalmo, epicanto, ptose palpebral, ptose de supercílio, órbita senil, diplopia), evolução clínica periódica realizada no ambulatório durante um ano após a cirurgia, enfatizando o grau de satisfação e fotos pré e pós-operatórias.
Todas as cirurgias foram realizadas sob supervisão do mesmo cirurgião. As cirurgias foram realizadas sob anestesia local com infiltração de lidocaína com adrenalina 1:100.000 no local da incisão e para bloqueio regional. Realizou-se sedação, após monitorização cardíaca e oximetria periférica, utilizando-se 2 ml de cloridrato de fentanila e 3 mg de midazolam injetados via endovenosa lentamente.
Técnica Cirúrgica
A técnica cirurgia da blefaroplastia superior utilizada foi:Marcação da incisão palpebral com o paciente sentado olhando para frente em um ponto fixo, demarcando o excesso de tecido a ser ressecado; Incisão de pálpebra superior com bisturi frio, lâmina 15, no local da marcação; Retirada de uma fita de músculo orbicular do olho, porção pré-septal, e dissecadas bolsas de gordura; Exérese e cauterização com cautério bipolar do excesso de gordura das bolsas; Sutura contínua intradérmica da pele com náilon 6-0.
A técnica cirúrgica da blefaroplastia inferior foi:Confecção de retalho miocutâneo por incisão subciliar; Retirada cautelosa do excesso de gordura, músculo e pele; Realização de cantopexia ou cantoplastia, dependendo do grau de flacidez da pálpebra inferior e tendão cantal; Orbiculoplastia; Sutura da pele com pontos separados com náilon 6-0.
RESULTADOS
Dos 200 pacientes incluídos no estudo, 81% (162) eram do sexo feminino e 19% (38) do sexo masculino, com média de idade de 44,5 anos (35 a 60).
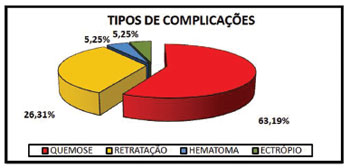
A incidência de complicações foi de 9,5% (19 pacientes). As complicações encontradas foram: 1 paciente (0,5%) com hematoma, 12 casos (6%) de quemose, sendo que esta ocorreu em 61,5% dos 13 pacientes que realizaram cantoplastia, 6 pacientes (3%) com mau posicionamento de pálpebra inferior, sendo que destes, 83% corresponde à retração (2,5% do total, 5 pacientes) e 17% a ectrópio (0,5% do total, 1 paciente) (Gráfico 1).
Gráfico 1. Gráfico demonstrando a distribuição das principais complicações ocorridas nos pacientes submetidos à blefaroplastia.
Todos pacientes que apresentaram mau posicionamento de pálpebra inferior não realizaram a ancoragem cantal lateral na cirurgia primária. Não foram encontradas algumas complicações relatadas na literatura como: alteração do fechamento palpebral, lagoftalmo, epicanto, ptose palpebral, queda do supercílio, órbita senil e diplopia.
Em relação à abordagem das complicações, foi realizado tratamento clínico com acompanhamento ambulatorial em 63% (12 pacientes) e cirurgia revisional em 37% (7 pacientes) do total de pacientes com complicações. As cirurgias revisionais ocorreram devido a hematoma em 1 paciente e em 6 pacientes devido ao mau posicionamento da margem palpebral inferior.
Dos 200 pacientes submetidos ao procedimento cirúrgico, 6 apresentaram queixas estéticas (3%) no pósoperatório devido ao mau posicionamento de pálpebra inferior e consequente esclera aparente. Foram submetidos a cirurgia revisional, não apresentando mais queixas.
DISCUSSÃO
A blefaroplastia é uma cirurgia que apresenta raras complicações, porém quando estas ocorrem podem acarretar importantes danos funcionais e ou estéticos à região palpebral. Entretanto, além de raras, na grande maioria das vezes as complicações são de resolução simples quando manejadas por cirurgião experiente, com conhecimento anatômico da região palpebral e orbitária4.
Dentre as complicações, podemos destacar hematoma, quemose, mau posicionamento da pálpebra inferior, deficiência no fechamento ocular, epicanto, lagoftalmo, ptose palpebral, ptose do supercílio, orbita senil e diplopia1,5.
Hematoma
O hematoma é uma complicação que, dependendo de sua magnitude e tempo de evolução, pode levar à amaurose. A prevenção do mesmo começa no pré-operatório, com uma história clínica detalhada envolvendo coagulopatias, comorbidades que possam predispor a sangramento e uso de medicações anticoagulantes6,7.
Podem ser classificados como:
(1) Pré-septal: confinado apenas à pálpebra, não levando risco para visão e resolvendo com compressas frias.
(2) Pós-septal: ocorre devido a hemorragia intraorbital, ocasionando um aumento de pressão na cavidade orbitária e comprometendo o nervo óptico.
Demere et al. relataram 40 casos de cegueira devido a hematoma retrobulbar em uma série de 98.514 blefaroplastias (1 a cada 2.500 procedimentos = 0.04%)4.
Drogas que predispõem a hemorragias, como antiagregante plaquetário e anti-inflamatório, devem ser suspensas pelo menos 10 dias antes do procedimento. Patologias crônicas, como a hipertensão arterial sistêmica, devem ser controladas antes do procedimento cirúrgico.
No intraoperatório, a hemostasia deve ser criteriosa, com cauterização das bolsas de gordura ressecadas para evitar a formação de hematoma, retrobulbar, bem como cauterização de pontos sangrantes no músculo orbicular e tecidos adjacentes. Há controvérsia sobre o tipo de coagulação que deve ser utilizado durante a cirurgia1,8. A maioria dos autores prefere o uso do cautério bipolar para evitar o risco de dano a estruturas oculares posteriores.
Em casos de hematoma pequeno, sem alteração visual ou pupilar, deve-se adotar uma conduta conservadora, com uso de corticoide sistêmico e observação rigorosa.
Em casos com alteração visual e pupilar, com a órbita tensa, a intervenção deve ser imediata, com exploração cirúrgica para hemostasia. Dependendo da gravidade do hematoma deve-se realizar cantotomia, cantólise ou descompressão orbital.
Dor forte no pós-operatório é extremamente rara e quando isto acontece deve-se pensar em um hematoma em formação. Como rotina, evita-se curativo compressivo e usam-se compressas geladas.
Em nosso estudo ocorreu um caso de hematoma (0,5% do total de pacientes), que apresentou evolução rápida, com intumescimento de grande magnitude, o que nos chamou atenção para uma abordagem cirúrgica do mesmo antes de ocorrerem alterações pupilares ou visuais. Este caso denota a importância de se avaliar também o tempo de formação do hematoma, sua magnitude e sua evolução. Os resultados são satisfatórios se o tratamento for iniciado rapidamente.
Quemose
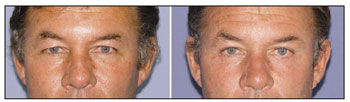
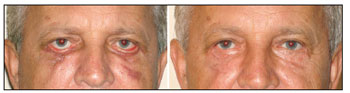
A quemose consiste em uma infiltração edematosa da conjuntiva ocular. É resultante da retenção de líquido decorrente da reação inflamatória, obstrução da drenagem linfática e do fechamento ocular deficiente, dando origem a um rebordo saliente e avermelhado em volta da córnea. Em nossa casuística, a quemose foi a complicação mais comum (6% do total de pacientes) (Figura 1). Ocorreu com mais frequência após a cirurgia na pálpebra inferior, principalmente quando se realizou cantoplastia, devido à maior manipulação da conjuntiva. A resolução espontânea ocorre em 3 a 4 semanas, podendo ainda ser utilizado colírio com vasoconstrictor e corticoide para agilizar a evolução do processo1,5.
Figura 1. Paciente apresentando quemose bilateral após realização de blefaroplastia com cantoplastia.
Mau posicionamento da pálpebra inferior
A posição ideal da pálpebra inferior é a 1mm ou sobre o limbo inferior. O mau posicionamento da pálpebra inferior foi a segunda complicação mais encontrada em nossos pacientes. As principais causas de mau posicionamento de pálpebra inferior são a ressecção excessiva de pele (lamela anterior); a cicatrização inadvertida do septo orbital (lamela média)9; e a falha na ancoragem do canto10-14.
Para prevenir o mau posicionamento da pálpebra inferior, é importante o cuidado na exérese de excesso de pele da pálpebra inferior; suturar o septo orbital, diminuindo as chances da sua cicatrização inadvertida; e realizar ancoragem do canto lateral, seja com cantopexia ou cantoplastia1,5,15,16.
Para a correção do mau posicionamento da pálpebra inferior, deve-se realizar a ancoragem do canto palpebral associado à orbiculoplastia com suspensão de retalho miocutâneo, enxerto de pele livre ou retalho de pálpebra superior em alguns casos, e até o uso de espaçador de lamela posterior.9,16
Algumas características anatômicas são verdadeiras armadilhas que aumentam o risco de mau posicionamento e o cirurgião deve tratá-las com mais cautela. São: idosos com flacidez e olho encovado; e pacientes com olhos proeminentes e vetor negativo (parte anterior do bulbo ocular anterior à pálpebra inferior e à proeminência malar)16-18.
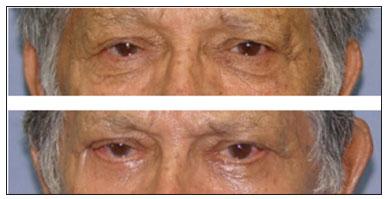
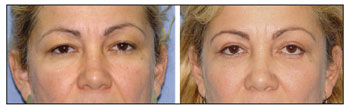
No presente estudo, os casos de mau posicionamento ocorreram principalmente devido à retração e ectrópio (Figuras 2, 3 e 4). Nesses casos não foi realizado nenhum tipo de ancoragem cantal lateral na cirurgia primária. A correção da retração foi realizada por meio da cantoplastia com técnica de McCord (espessura total), e a correção do ectrópio foi realizada por meio da cantoplastia com "tarsal strip" associado a enxerto de pele, obtendo-se bons resultados no seguimento pós operatório11,12.
Figura 2. Paciente em que ocorreu mau posicionamento da pálpebra inferior esquerda após blefaroplastia devido à retração.
Figura 3. Paciente em que ocorreu mau posicionamento da pálpebra inferior esquerda após blefaroplastia devido à retração.
Figura 4. Paciente em que houve mau posicionamento da pálpebra inferior após blefaroplastia devido a ectrópio. Ao lado, a fotografia pós-operatória após correção através de cantoplastia com técnica da fita tarsal associada a enxerto de pele.
Lagoftalmo
A fenda palpebral apresenta 10mm de distância entre a pálpebra superior e inferior, e 30mm de distância entre o canto medial e lateral. O lagoftalmo é uma alteração em que o olho não pode ser fechado completamente, geralmente devido à ressecção excessiva de tecido da pálpebra superior, paralisia do músculo orbicular do olho ou retração da pálpebra inferior.
A lesão inadvertida da aponeurose do músculo levantador da pálpebra superior pode levar a ptose palpebral alterando também a distância interpalpebral. A cantoplastia lateral pode levar a uma diminuição na distância entre o canto medial e lateral.
Consiste na causa mais comum de olho seco após blefaroplastia e, em alguns casos, a correção cirúrgica é necessária, com realização de tarsorrafia, enxertos de pele e suspensão de terço médio. O olho seco pode ser tratado com o uso de massagens e lágrimas artificiais, sendo que, na maioria das vezes, há resolução espontânea. Não encontrarmos esta complicação nos casos deste estudo1,5,19,20.
Ptose palpebral
A ptose palpebral é uma condição em que existe uma queda da pálpebra superior abaixo do seu nível normal e o músculo elevador da pálpebra superior é incapaz de elevá-la. É classificada em dois grandes grupos: congênita ou adquirida21,22. É importante a avaliação pré-operatória acerca da presença de ptose, uma vez que esta pode se tornar mais aparente após a blefaroplastia, frustrando as expectativas do paciente tanto no aspecto estético quanto funcional. O mecanismo da ptose pode ser: miogênico, neurogênico, mecânico ou aponeurótico.
A principal causa de ptose no pós-operatório é o edema palpebral, que causa restrição mecânica à ação do elevador da pálpebra, com resolução espontânea na maioria dos casos. Hematomas também podem levar à restrição da movimentação do músculo elevador da pálpebra e, quando profundos e persistentes, ocasionar fibrose, tornando o quadro mais prolongado ou permanente, embora, na maioria das vezes, resolve-se com a absorção do mesmo. A ptose pode ocorrer se o septo orbital for inadvertidamente unido ao levantador durante a sutura da blefaroplastia, bem como formação de aderências entre o septo e o levantador da pálpebra, em casos, por exemplo, de remoção descuidada de bolsas de gordura pós-septal. A lesão da aponeurose do levantador da pálpebra com cautério também pode levar à ptose.
A maioria dos casos de ptose se resolve espontaneamente dentro de um intervalo de até 3 meses. Quando isto não ocorre, é necessária a correção cirúrgica. A correção da ptose palpebral pós-cirúrgica, geralmente resultado de lesão da aponeurose do músculo levantador da pálpebra, envolve a exploração da pálpebra superior com reparo da aponeurose3,22-24.
Ptose de supercílio
A ptose de supercílio deve ser avaliada no préoperatório. O paciente deve ser esclarecido quanto às limitações da blefaroplastia para melhora estética e possíveis complicações, como a diminuição da distância da margem palpebral ao supercílio. Devem ser oferecidas opções cirúrgicas para reposicionamento do supercílio, através de cirurgia endoscópica ou transpalpebral.
A negligência dessa alteração por parte do cirurgião pode levar a uma insatisfação estética do paciente no pósoperatório da blefaroplastia, sendo a ptose do supercílio erroneamente julgada, pelo paciente, como decorrente apenas da técnica cirúrgica inadequada25-27.
Órbita senil
Com o passar dos anos, ocorre uma perda não só da sustentação, mas também de volume dos tecidos moles da face. Este conceito é de extrema importância, pois ao realizar uma blefaroplastia, a ressecção excessiva das bolsas de gordura pode aumentar os sulcos palpebrais superior e inferior, criando uma aparência envelhecida no paciente. Esta situação pode não ser percebida no pósoperatório imediato, tornando se mais evidente a longo prazo, desenvolvendo a chamada órbita senil. Mesmo em um paciente mais jovem, deve-se evitar a retirada em excesso das bolsas de gordura, pois a perda dos tecidos moles faz parte do processo natural de envelhecimento e o excesso de gordura retirado fará falta futuramente. A correção desta complicação pode ser realizada cirurgicamente com a técnica descrita por Maniglia et al28.
Diplopia
A diplopia ou visão dupla é uma alteração rara que pode acontecer em casos de acometimento dos músculos responsáveis pelos movimentos oculares, ou pela presença de cicatrizes ao redor do globo ocular. O músculo mais vulnerável é o oblíquo inferior. Pode ser permanente ou temporária, necessitando de correção cirúrgica caso não evolua favoravelmente1,2.
Insatisfação do paciente
A satisfação com o resultado final da blefaroplastia depende dos seguintes pontos: 1) avaliação pré-operatória detalhada; 2) contraindicação dos casos cuja expectativa do paciente for irreal; 3) indicação da técnica cirúrgica mais adequada, inclusive com possíveis associações, como elevação de supercílio, correção de ptose, cantoplastia, entre outras; 4) técnica cirúrgica minuciosa, especialmente na hemostasia e ressecção de pele e gordura; 5) acompanhamento pós-operatório frequente3,18.
No presente estudo, houve uma grande taxa de satisfação dos pacientes, devido principalmente aos cirurgiões seguirem estritamente estes pontos citados acima. As complicações encontradas estão dentro dos índices publicados na literatura mundial e foram passíveis de correção clínica ou cirúrgica.
CONCLUSÃO
A blefaroplastia é uma cirurgia que visa não somente ao componente estético, tornando o olhar mais jovial e menos tenso, mas também ao componente funcional, permitindo ao paciente um campo visual adequado sem a necessidade de forçar os músculos palpebrais. Para um bom resultado, é necessária uma avaliação pré-operatória minuciosa, esclarecendo ao paciente os benefícios e limitações da cirurgia, além de individualização das técnicas de acordo com as características de cada paciente. O procedimento cirúrgico, se realizado de maneira criteriosa, encerra poucas complicações, garantindo, assim, o sucesso da cirurgia.
No presente estudo, demonstrou-se que a blefaroplastia é uma cirurgia com alta taxa de satisfação e baixo número de complicações, sendo um excelente procedimento cirúrgico quando corretamente indicada.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Glavas IP. The diagnosis and management of blepharoplasty complications. Otolaryngol Clin North Am.2005;38(5):1009-21.
2. Morax S, Touitou V. Complications of blepharoplasty. Orbit. 2006;25(4):303-18.
3. Jelks GW, Jelks EB. Preoperative evaluation of the blepharoplasty patient. Bypassing the pitfalls. Clin Plast Surg.1993;20(2):213-23.
4. DeMere M, Wood T, Austin W. Eye complications with blepharoplasty or other eyelid surgery. A national survey. Plast Reconstr Surg.1974;53(6):634-7.
5. Hartstein ME, Kikkawa D. How to avoid blepharoplasty complications. Oral Maxillofac Surg Clin North Am.2009;21(1):31-41.
6. Wolfort FG, Vaughan TE, Wolfort SF, Nevarre DR. Retrobulbar hematoma and blepharoplasty. Plast Reconstr Surg.1999;104(7):2154-62.
7. Hass AN, Penne RB, Stefanyszyn MA, Flanagan JC. Incidence of postblepharoplasty orbital hemorrhage and associated visual loss. Ophthal Plast Reconstr Surg.2004;20(6):426-32.
8. Wiggs EO. Blepharoplasty complications. Trans Am Acad Ophthalmol Otolaryngol.1976;81(4 Pt 1):603-6.
9. Patipa M. The evaluation and management of lower eyelid retraction following cosmetic surgery. Plast Reconstr Surg.2000;106(2):438-53.
10. Flowers RS. Canthopexy as a routine blepharoplasty component. Clin Plast Surg.1993;20(2):351-65.
11. Anderson RL, Gordy DD. The lateral tarsal strip procedure. Arch Ophthalmol.1979;97(11):2192-6.
12. McCord CD, Hester TR, Codner MA. The lateral canthoplasty. Op Tech Plast Reconstr Surg.1998;5(2):90-8.
13. McCord CD, Shore JW. Avoidance of complications in lower lid blepharoplasty. Ophthalmology.1983;90(9):1039-46.
14. McCord CD, Boswell CB, Hester TR. Lateral canthal anchoring. Plast Reconstr Surg.2003;112(1):222-37.
15. Jordan DR, Anderson RL. The lateral tarsal strip revisited. The enhanced tarsal strip. Arch Ophthalmol.1989;107(4):604-6.
16. Hester TR, Codner MA, McCord CD, Nahai F, Giannopoulos A. Evolution of technique of the direct transblepharoplasty approach for the correction of lower lid and midfacial aging: maximizing results and minimizing complications in a 5-year experience. Plast Reconstr Surg.2000;105(1):393-406.
17. Murakami CS, Orcutt JC. Treatment of lower eyelid laxity. Facial Plast Surg.1994;10(1):42-52.
18. Patrocinio LG, Dolci JEL, Patrocinio JA, Scalia RA. Blefaroplastia e Otoplastia. In: Melo Jr JF, Martins RHG, Imamura R, Caldas Neto S (editores). Manuais de Otorrinolaringologia. Bucofaringologia e Cirurgia Cérvico-Facial. São Paulo: ABORL-CCF; 2008. p. 164-73.
19. Lima CGMG, Siqueira GB, Cardoso IH, Sant'Anna AEB, Osaki MH. Avaliação do olho seco no pré e pós-operatório da blefaroplastia. Arq Bras Oftalmol.2006;69(2):227-32.
20. Lessa SF, Lena EH, Araújo MRC, Pitanguy I. Modificações anatômicas da fenda palpebral após blefaroplastia. Rev Bras Cir.1997;87(4):179-88.
21. Knize DM. An anatomically based study of the mechanism of eyebrow ptosis. Plast Reconstr Surg.1996;97(7):1321-33.
22. Hornblass A. Ptosis and pseudoptosis and blepharoplasty. Clin Plast Surg.1981;8(4):811-30.
23. Baylis HI, Sutclife T, Fett Dr. Levator injury during blefaroplasty. Arch Ophthalmol.1984;102(4):570-1.
24. Edmonson BC, Wulc AE. Ptosis evaluation and management. Otolaryngol Clin North Am.2005;38(5):921-46.
25. Horibe EK, Horibe K, Lodovici O. Lifting of the eyebrows in blepharoplasties. Aesthetic Plast Surg.1989;13(1):79-82.
26. Patrocinio LG, Patrocinio JA. Forehead-lift: 10-year review. Arch Facial Plast Surg.2008;10(6):391-4.
27. Patrocinio LG, Reinhart RJY, Patrocinio TG, Patrocinio JA. Frontoplastia endoscópica: três anos de experiência. Braz J Otorhinolaryngol. 2006;72(5):624-30.
28. Maniglia JJ, Maniglia RF, Santos MCJ, Robert F, Maniglia FF et al. Surgical treatment of the sunken upper eyelid. Arch Facial Plast Surg.2006;8(4):269-72.
1. Otorrinolaringologista, Chefe da Divisão de Plástica Ocular do Serviço de Otorrinolaringologia da Faculdade de Medicina da Universidade Federal de Uberlândia.
2. Médico, Residente do Serviço de Otorrinolaringologia da Faculdade de Medicina da Universidade Federal de Uberlândia.
3. Médico, Residente do Serviço de Otorrinolaringologia da Faculdade de Medicina da Universidade Federal de Uberlândia.
4. Doutor pela Faculdade de Medicina de São José do Rio Preto, Chefe da Divisão de Cirurgia Crânio-Maxilo-Facial do Serviço de Otorrinolaringologia da Faculdade de Medicina da Universidade Federal de Uberlândia.
5. Professor Titular, Chefe do Serviço de Otorrinolaringologia da Faculdade de Medicina da Universidade Federal de Uberlândia.
Divisão de Plástica Ocular, Serviço de Otorrinolaringologia, Universidade Federal de Uberlândia, Uberlândia, Minas Gerais, Brasil.
Endereço para correspondência:
Tomas Gomes Patrocínio
Rua Arthur Bernardes 555 1º andar
Uberlândia MG 38.400-368
Tel/Fax: +55-34-3215-1143
E-mail: tomaspatrocinio@hotmail.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 8 de julho de 2010. cod. 7193
Artigo aceito em 2 de agosto de 2010