Ano: 2010 Vol. 76 Ed. 4 - Julho - Agosto - (15º)
Seção: Artigo Original
Páginas: 499 a 509
Metilprednisolona intratimpânica como terapia de resgate na surdez neurossensorial súbita
Intratympanic Methylprednisolone as Rescue Therapy in Sudden Sensorineural Hearing Loss
Autor(es): Igor Teixeira Raymundo1, Fayez Bahmad Jr2, Jairo Barros Filho3, Thaís Gonçalves Pinheiro4, Nilda Agostinho Maia5, Carlos Augusto Oliveira6
Palavras-chave: metilprednisolona, perda auditiva neurossensorial, perda auditiva súbita.
Keywords: hearing loss, sudden, hearing loss.
Resumo:
O tratamento da surdez súbita é uma das questões mais controversas da Otologia. No entanto, os corticoides sistêmicos têm sido a opção mais escolhida por referidos autores como padrão ouro de tratamento. O uso de corticoide intratimpânico como terapia de segunda linha para tratamento de casos refratários de surdez súbita tem sido relatado e os resultados promissores têm feito alguns autores promoverem o seu uso como terapia de primeira linha, indicando-a para todos os casos de surdez súbita. Objetivos: Descrever essa nova modalidade de tratamento e avaliar a sua segurança e eficácia em quatorze pacientes tratados após falha da corticoterapia oral. Materiais e Métodos: Trata-se de estudo analítico prospectivo em que quatorze pacientes portadores de surdez súbita neurossensorial foram tratados com metilprednisolona intratimpânica após falha da corticoterapia oral. Limiares tonais e o índice de reconhecimento de fala pré-tratamento e pós-tratamento foram analisados. Resultados: Dez dos quatorze pacientes tratados com metilprednisolona intratimpânica apresentaram recuperação da audição superior a 20dB nos limiares tonais ou 20% no IRF. Conclusão: Três injeções intratimpânicas de metilprednisolona aumentaram os limiares tonais e índices de reconhecimento da fala em um grupo de pacientes portadores de surdez súbita neurossensorial que não obtiveram benefício após corticoterapia oral.
Abstract:
Treatment in sudden sensorineural hearing loss is a contentious issue, today, oral steroids are the most common choice and considered the best treatment option, but the use of intratympanic steroids has become an attractive alternative, especially in cases when systemic therapy fails, or to avoid the side effects of the systemic use of steroids. Aim: To describe the results of intratympanic methylprednisolone in idiopathic sudden sensorineural hearing loss after failure of oral prednisolone. Methods: In a prospective study fourteen patients with idiopathic sudden sensorineural hearing loss were treated with intratympanic methylprednisolone after failing in the treatment with systemic steroids. Pretreatment and post-treatment audiometric evaluations including pure tone average (PTA) and speech reception thresholds (SRT) were analyzed. Results: Ten from 14 patients treated with intra-tympanic methylprednisolone presented with hearing recovery > 20dB in PTA or 20% in SRT. Conclusion: Three intratympanic injections of methylprednisolone improved pure-tone average or speech discrimination scores for a subset of sudden hearing loss subjects that failed to benefit from oral steroids.
![]()
INTRODUÇÃO
Surdez súbita (SS) é definida como perda de audição de 30dB ou mais que ocorre em até 3 dias, afetando 3 ou mais frequências.1 SS afeta entre 5 e 20 pessoas por 100.000 a cada ano, ou aproximadamente 4.000 novos casos anualmente nos Estados Unidos.2 A perda auditiva é quase sempre unilateral e é comumente associada com zumbido e plenitude auricular. A verdadeira incidência da surdez súbita no Brasil é provavelmente subestimada porque muitos que recuperam a audição precocemente (em poucos dias) geralmente não procuram auxílio médico.
Mesmo que esta entidade não seja uma das mais comuns etiologias de surdez, o interesse destinado ao estudo da SS ainda é muito pequeno, talvez devido a sua característica reversível em boa parte dos casos.3
A etiologia, história natural, e tratamento desta entidade têm sido alvo de muita discussão há vários anos. O atual número de pacientes que apresenta recuperação espontânea da SS sem necessidade de atendimento médico ainda é desconhecido. A alta incidência de recuperação espontânea, em alguns estudos acima de 65%4, também confunde as revisões sobre a eficácia terapêutica de um único agente ou uma nova intervenção terapêutica. Qualquer intervenção deve apresentar taxas de melhora superiores às supostas taxas de recuperação espontânea de 65% em caso de nenhuma intervenção terapêutica for administrada. O tratamento de pacientes portadores de SS permanece variável entre os diferentes centros otológicos com a ausência de um protocolo universalmente aceito e praticado.
Sem uma etiologia específica, e um curto espaço de tempo para a realização de uma terapia eficaz, geralmente abre-se mão de uma terapia que pode ser chamada de um "tiro no escuro". Esta terapia inclui múltiplos agentes terapêuticos girando em torno de etiologias hipotéticas. Porque a janela terapêutica é curta e isso dificulta a avaliação da eficácia de estudos detalhados com eficácia de cada agente isoladamente. E a ausência de estudos que limitem o espaço de tempo em que a recuperação máxima pode ocorrer, desde alguns dias5,6 a alguns meses7,8, também leva à dificuldade de se determinar a eficácia do tratamento versus a história natural da doença. Apesar de altas taxas de recuperação espontânea publicadas em alguns artigos, em nossa experiência e da maioria dos outros autores a recuperação da audição é muito pobre em pacientes que falharam em obter benefícios da corticoterapia sistêmica.9,10
Múltiplos protocolos de tratamento têm sido propostos para o tratamento da SS. Corticosteroides, agentes antivirais, anti-coagulantes, vasodilatadores, agentes anti-inflamatórios, e outros têm sido propostos como agentes terapêuticos para o tratamento da SS, a maior parte deles apresentam algum relato de benefício no tratamento da SS. O mais aceito atualmente tratamento para SS é a corticoterapia sistêmica. Apesar de provado a sua eficácia em estudos prospectivos, randomizados, duplo-cego e placebo controlados1,11, outros estudos ainda têm questionado a eficácia da corticoterapia sistêmica no tratamento da SS2,4,8.
Ambas as complicações precoces e tardias da corticoterapia sistêmica não são raras e são muito bem conhecidas dos médicos otorrinolaringologistas, levando a uma investigação a respeito de terapias que distribuam a droga diretamente na orelha interna, para o tratamento de doenças da orelha interna incluindo a SS. A corticoterapia intratimpânica oferece o potencial de uma terapia órgão-específica, administrada diretamente sobre a membrana da janela redonda e alcançando altas concentrações da droga e evitando todos os efeitos adversos da terapia com corticoterapia sistêmica. Como as outras terapias propostas, a eficácia da terapia intratimpânica para o tratamento da SS ainda necessita ser determinada, e vários estudos já vêm apresentando bons resultados mesmo após falha na terapia sistêmica.9,12-21
TERAPIA INTRATIMPÂNICA
Itoh foi o primeiro a relatar o uso de corticoterapia intratimpânica para o tratamento de doenças da orelha interna durante o tratamento de pacientes portadores de Doença de Ménière em 199122. O primeiro relato do uso da corticoterapia intratimpânica para surdez súbita foi por Silverstein em 1996. Outros autores também descreveram o uso de corticoterapia intratimpânica no tratamento de SS9,12-21,23-27.
Apesar da sua eficácia isolada ainda não ser definitivamente comprovada, a corticoterapia intratimpânica como opção terapêutica para SS tem sido cada vez mais utilizada em todo o mundo. A variabilidade que existe entre os protocolos de tratamento para a SS também se aplica aos protocolos que envolvem a corticoterapia intratimpânica. O uso da corticoterapia intratimpânica originou três protocolos principais para o tratamento da SS:Terapia Primária - como tratamento inicial ou primário para SS, sem o uso de corticoterapia sistêmica; Terapia Adjuvante - realizado concomitantemente com a corticoterapia sistêmica e Terapia de Resgate - iniciado após falha da corticoterapia sistêmica.
O fato que estimulou o uso da corticoterapia intratimpânica sem o uso de corticoterapia sistêmica foi a existência de um grupo de doentes que não toleraria os efeitos sistêmicos de altas doses de corticoterapia sistêmica, por exemplo, pacientes diabéticos ou portadores de hipertensão arterial sistêmica de difícil controle.13,15,16
A maioria da literatura concernente ao uso de corticoterapia intratimpânica no tratamento da SS retrata a experiência no tratamento após falha da terapia sistêmica9,12-21,25-27. Dois estudos, entretanto, analisaram os efeitos da corticoterapia intratimpânica como Terapia Adjuvante para pacientes portadores de SS23,24 usada concomitantemente com a terapia sistêmica. Existem várias vantagens do tratamento intratimpânico (veja Quadro I). O procedimento é bem tolerado e relativamente fácil de ser realizado. Como procedimento ambulatorial realizado sob anestesia local (tópica), podendo ser evitado anestesia geral, a maioria dos pacientes compreende o conceito da terapia intratimpânica e facilmente aceita a terapia proposta.
Diferente das terapias sistêmicas, a terapia intratimpânica permite a ação direta e específica na orelha afetada a ser tratada. Em adição a intolerância à glicose e necrose avascular do quadril, outros efeitos adversos da corticoterapia sistêmica como a insônia, irritabilidade, gastrite e alterações do humor podem ser evitados através da terapia intratimpânica. A principal desvantagem da corticoterapia intratimpânica é ainda a falta de comprovação de que teria uma eficácia superior ao ser comparada com a terapia sistêmica. Outras desvantagens incluem dor, vertigem e possibilidade mesmo que rara, de perfuração da membrana timpânica e otite média serosa.
As técnicas descritas para a perfusão intratimpânica de corticosteroides na orelha média diferem em vários aspectos, incluindo o tipo de corticosteroide utilizado. Dexametasona é o mais comumente utilizado para uso intra-timpânico14,15,18-21,24,25 seguido por metilprednisolona9,13,15,16,17,23,26,27. Relatos na literatura também diferem em relação à concentração da solução (dexametasona: 2-4mg/mL14,20 a 25mg/mL15; metilprednisolona 32mg/mL23 a 62.5mg/mL)9,16,17. A quantidade injetada na orelha média na maioria dos estudos varia entre 0.3 e 0.5mL, que é aproximadamente o volume da orelha média. A técnica também difere em método de administração: injeção com agulha transtimpânica9,13,15,19,20,17,24-27, miringotomia13,14, miringotomia com tubo de ventilação12,23, miringotomia com capilar especial para perfusão (Micromedics, Eagan, MN)18,21, e bomba de infusão implantável em orelha média (Round Window m-Cath; Durect Corp., Cupertino, CA) para liberação do esteroide em infusão contínua16,17,21. A duração do tempo de tratamento, intervalo entre as injeções e número de injeções também difere entre vários autores variando desde uma única dose, injeções transtimpânicas semanais9,12,14,15,18,20,23, múltiplas semanas com solução (gotas) de esteroides administradas pelo próprio paciente18,21, injeções transtimpânicas administradas várias vezes por semana19,23,25,26 ou através de uma bomba de infusão implantável16,17,21.
As complicações relatadas são raras e incluem dor13, vertigem13,16,17,20,21, otite média13, perfuração de membrana timpânica9,21, acne20, disgeusia21, otite média crônica21 e posterior perda auditiva16,21. Este estudo foi realizado a fim de revisar a experiência do uso de metilprednisolona intratimpânica 40mg/ml administrado através de três injeções com intervalo de 48h entre elas, para pacientes portadores de SS que falharam em obter melhora auditiva após uso de corticoterapia sistêmica. Atenção especial foi dedicada à avaliação da eficácia, segurança e correlação com o tempo de início da terapia.
MATERIAIS E MÉTODOS
De Janeiro a Dezembro de 2008, foram atendidos 64 pacientes com diagnóstico de surdez neurossensorial súbita no ambulatório de otorrinolaringologia e pronto-socorro do Hospital Universitário.
O presente estudo foi submetido à aprovação do comitê de ética em pesquisa da Faculdade de Medicina e do Hospital Universitário no qual foi realizado o estudo. Todos os pacientes, após serem orientados quanto aos riscos do procedimento e expectativas da terapia, assinaram o termo de consentimento livre e esclarecido. Foram submetidos à anamnese criteriosa, exame otoneurológico, além de avaliação audiológica inicial com audiometria tonal e vocal, impedanciometria, índice de reconhecimento da fala (IRF), avaliação laboratorial e avaliação com exames de imagem (Ressonância Nuclear Magnética com Contraste de Conduto Auditivo Interno). Todos os pacientes foram tratados com Terapia Sistêmica de acordo com o protocolo da unidade, (prednisolona 1mg/kg/dia por 10 dias, com decréscimo da dose a partir do décimo dia). Nenhum destes pacientes tratados recebeu antivirais como aciclovir.
Dentre os 64 pacientes com diagnóstico de SS, submetidos à Terapia Sistêmica e que não obtiveram melhora audiométrica, foi então oferecida a opção da Terapia de Resgate com o uso da Metilprednisolona Intratimpânica. Quatorze pacientes concordaram com a Terapia de Resgate e assinaram o termo de consentimento livre e esclarecido e foram incluídos neste estudo. Abaixo em detalhes os critérios de inclusão, avaliação audiométrica, técnica da aplicação, análise da recuperação e análise estatística.
Critérios de Inclusão
Foram incluídos inicialmente neste estudo 14 pacientes dentre os 64 pacientes iniciais portadores de surdez súbita neurossensorial, sendo todos estes quatorze pacientes portadores de surdez neurossensorial súbita que não obtiveram benefício com o uso da prednisolona oral (1mg/kg/dia), ou seja, não apresentaram melhora de acordo com o padrão detalhado a seguir no tópico análise da recuperação.
Foram excluídos deste grupo todos os pacientes que não se encaixam nos critérios de inclusão detalhados no Quadro 2; pacientes com dados ou seguimento incompleto, análise audiométrica inadequada, pacientes que foram submetidos a mais de três injeções ou em concentrações fora da padronizada neste estudo (40mg/ml) foram excluídos. Todos os pacientes com perda auditiva flutuante ou suspeita de Doença de Ménière foram excluídos.
Análise Audiométrica
Todos os pacientes foram avaliados através de audiometria tonal e vocal além da análise do índice de reconhecimento da fala realizados por audiologistas pré e pós-tratamento. A média tri-tonal foi calculada a partir da audiometria tonal (PTA) das frequências 0.5, 1.0, and 2.0KHz. O índice de reconhecimento da fala (IRF) foi realizado a partir do percentual de acertos de palavras monossilábicas.
Técnica
Antes de todo procedimento, o paciente foi aconselhado a respeito dos riscos e expectativas em relação ao procedimento e o Termo de Consentimento Informado foi obtido em todos os casos. O creme EMLA (AstraZeneca, Wilmington DE) foi utilizado como anestesia tópica. O creme EMLA é deixado no conduto auditivo externo e membrana timpânica por 30 a 45 minutos. O creme é então removido e a cabeça do paciente é posicionada 45º em direção a orelha não afetada. A solução de metilprednisolona de 40mg/mL é aquecida em banho-maria até a temperatura corporal. Aproximadamente 0.3 a 0.5mL da solução é injetada na orelha média, para isso realizamos dois orifícios com a própria agulha de aplicação (Gelco N.22) um logo abaixo do umbo (onde será aplicado a droga e outro na região póstero-superior para servir de orifício de escape). Não há necessidade de tubo de ventilação.
Após a aplicação intratimpânica o paciente fica em posição supina com rotação cervical de 45º por um período de 30 minutos, para maximizar a exposição da solução em região de membrana de janela redonda. Uma segunda injeção em seguida pode ser realizada em caso de suspeita de a primeira não ter sido realizada de maneira adequada. Cuidados em relação a não molhar a orelha tratada por no mínimo duas semanas devem ser feitos.
Definição de Melhora
O critério usado para definir uma recuperação bem sucedida após a terapia difere na literatura pertinente à terapia intratimpânica. Uma melhora de 20dB nas frequências de 0.5, 1 e 2KHz ou 20% de melhora da discriminação foi o suficiente para considerar a intervenção terapêutica bem sucedida.
Era considerado insucesso da terapia oral com prednisolona caso o paciente após 14 dias de início da terapia não apresentasse a melhora descrita acima.
Análise estatística
Foi utilizado o software SPSS® para Windows® v 13.0 (2004). A análise incluiu descrição da amostra: sexo, possível causa do quadro clínico, comorbidades mais relevantes, sintomas associados, idade, tempo até início de corticoides orais (CVO), tempo até inicio de corticoides intratimpânicos (CIT). Foi calculada também a média tritonal (PTA) antes do tratamento, após o tratamento com CVO e após o tratamento com CIT. Esta medida é a média dos valores de audiometria para as frequências 500, 1000 e 2000Hz e permite a comparação dos presentes resultados com os dados da literatura. Uma diminuição de 20dB na audiometria para o PTA indica uma melhora do quadro clínico.
Foram testadas também correlações bivariadas (coeficiente de correlação de Pearson) entre a perda inicial no PTA (dB) e a melhora no PTA após CVO e CIT, assim como entre o tempo até inicio de CIT e a melhora no PTA (dB).
Finalmente, os valores médios de audiometria para cada frequência (250, 500, 1000, 2000, 3000, 4000, 6000 e 8000Hz) e os Índices de reconhecimento de fala (IRF) antes, após CVO e após CIT foram comparados utilizando um modelo de análise de variância para medidas repetidas, com o intuito de determinar a efetividade do tratamento. O requisito de esfericidade foi cumprido para todas as análises (W de Mauchly > 0,744, p>0,170 para todas as análises), de forma que não foi preciso um método de correção dos graus de liberdade.
Para as comparações múltiplas, o método de Bonferroni foi usado para a correção do nível de significância estatística. O valor de significância estatística (p-valor) foi estabelecido em 5% (p<0,05) para todas as análises.
RESULTADOS
Pacientes
As Tabelas 1 e 2 apresentam os dados descritivos da amostra. Após aplicar os critérios de inclusão e exclusão, 14 pacientes permaneceram neste estudo. Foram 8(57.14%) pacientes do sexo feminino e 6(42.86%) do sexo masculino.
Em 2 pacientes dentre os quatorze, os exames de imagem e laboratoriais evidenciaram labirintite viral, enquanto que os outros 12 pacientes permaneceram sem diagnóstico após avaliação diagnóstica criteriosa, ou seja, foram diagnosticados portadores de surdez neurossensorial súbita idiopática (SNSSI).
Cinco pacientes eram portadores de comorbidades como hipertensão arterial sistêmica (HAS) ou diabetes mellitus (DM) tipo 2, três dos cinco pacientes apresentavam HAS e DM tipo 2 e dois destes cinco pacientes possuíam também história de pressão intraocular aumentada. Nenhum destes quatorze pacientes apresentou melhora da audição após a terapia oral com prednisolona. E a taxa de recuperação após a Terapia Intratimpânica foi de 71.4% ou seja, dez dentre os quatorze pacientes submetidos à terapia. (ver Tabela 1)
Vale ressaltar que todos os pacientes receberam tratamento sistêmico com prednisolona, mesmo pacientes portadores de DM Tipo 2 e HAS foram iniciados ao tratamento logo após liberação do seu médico cardiologista e endocrinologista para tal.
A idade média era 43.79 anos com pacientes de idade de 25 até 72 anos. A idade média das mulheres foi de 38.37 anos e dos homens de 48.16 anos.
Recuperação
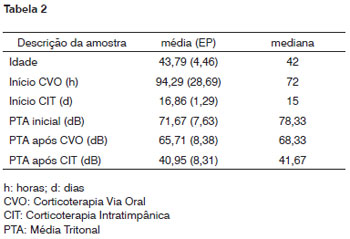
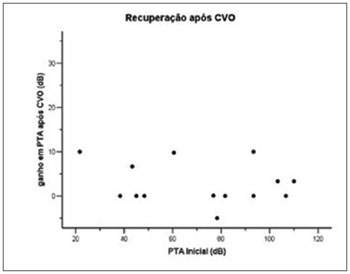
A média tritonal (PTA) inicial dos quatorze pacientes que não alcançaram o critério de melhora após a Terapia Oral foi de 71.63dB (mediana de 78.33), e após quatorze dias de tratamento com a Terapia Oral foi de 65.71dB (mediana de 68.33), (ver Figura 1) e após uma semana do término da Terapia Intratimpânica a média tritonal passou a ser de 40.95dB (mediana de 41.67).(ver Tabela 2 e Figura 2)
Figura 1. Recuperação após Corticoterapia Via Oral.
Figura 2. Relação da Recuperação após Corticoterapia Intratimpânica e Média Tritonal Inicial.
71.40% (n=10) dos pacientes apresentaram melhora da média tritonal ou índice de reconhecimento da fala, entre os dez pacientes beneficiados com a terapia, a média de ganho foi de 27.33dB, variando entre 20-55dB. Quatro pacientes não alcançaram a recuperação imposta como critério de melhora, três apresentaram respectivamente 5, 10 e 15dB de melhora em suas médias tritonais e um paciente não apresentou qualquer mudança em sua audição após a terapia intratimpânica.(Figura 2)
Fator Idade
A recuperação relacionada à idade de cada paciente foi analisada. O teste de Pearson demonstrou que não existem correlações estatisticamente significativas entre Idade e melhora após CIT (r=0,103, p=0,726).
Apenas um paciente dentre os quatorze selecionados tinha idade superior a 60 anos; este paciente possuía 72 anos e era portador de HAS e DM Tipo 2, teve diagnóstico radiológico e laboratorial de labirintite infecciosa viral e não obteve recuperação de acordo com os critérios de melhora anteriormente mencionados. Os outros três casos que não apresentaram melhora após Terapia Intratimpânica apresentavam idade entre 25 e 55 anos. Vale ressaltar que os dois pacientes que os exames radiológicos e laboratoriais revelaram labirintite infecciosa não obtiveram benefício com a Terapia Intratimpânica.
Recuperação relacionada aos Sintomas Associados
Zumbido esteve presente em 12 pacientes (85.7%) e a taxa de recuperação nestes pacientes foi semelhante a dos pacientes que não se queixaram deste sintoma. Vertigem esteve presente em 2 pacientes (14,3%) e a taxa de recuperação nestes pacientes foi de 0%.
Situação da Orelha Contralateral
Um total de 92.9% dos pacientes tinha audição normal na orelha contralateral. A taxa de recuperação neste grupo foi de 70%. Apenas um paciente (7.1%) tinha audição anormal na orelha contralateral, possivelmente decorrente de presbiacusia, pois apresentava idade de 72 anos e neste caso não apresentou melhora após a Terapia.
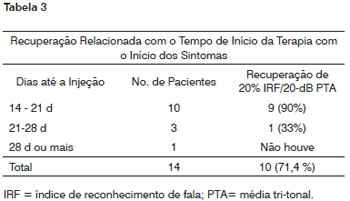
Recuperação Relacionada ao Tempo do Início dos Sintomas e da Terapia
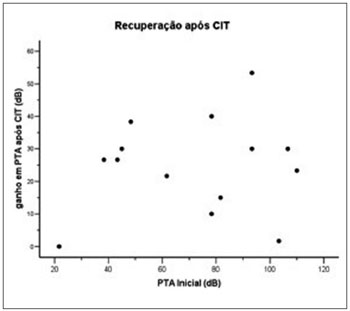
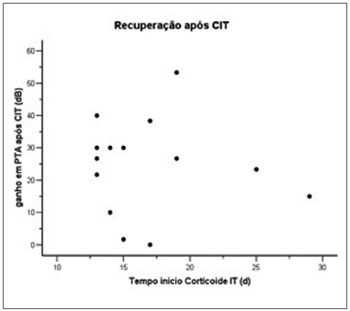
Ver Figuras 1, 2 e 3 e Tabela 3. O tempo médio para início do tratamento com a corticoterapia oral nestes quatorze pacientes foi de 94.29 horas, ou seja, entre o terceiro e quarto dias de início dos sintomas (Figura 1). E o tempo para o início da Terapia Intratimpânica foi de 16.86 dias após o surgimento dos sintomas (Figura 3). Foi evidente a vantagem dos pacientes que foram submetidos ao início da Terapia logo após se detectar insucesso da Terapia Sistêmica. Os pacientes que iniciaram a Terapia Intratimpânica após a terceira semana apresentaram uma taxa de sucesso menor quando comparados ao grupo tratado entre 14 e 21 dias (Ver Tabela 3).
Figura 3. Relação da Recuperação após CIT e Tempo de Início da Corticoterapia.
Recuperação Relacionada à Intensidade da Perda Auditiva
O teste de Pearson demonstrou que não existem correlações estatisticamente significativas entre a perda inicial (PTA Inicial) e a melhora após CVO (r = -0,115, p=0,696)(Figura 1) e entre a perda inicial e melhora após CIT (r = 0,134, p=0,647)(Figura 2).
Recuperação nos três momentos (Inicial, após CVO e após CIT)
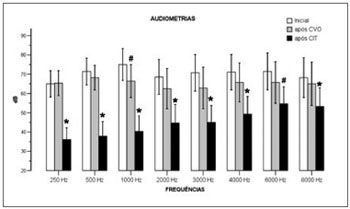
A comparação das médias das medidas de audiometria nos três momentos (Inicial, após CVO e após CIT) para cada frequência (250, 500, 1000, 2000, 3000, 4000, 6000, 8000Hz) demonstrou diferenças estatisticamente significativas entre as medidas para todas as frequências, como representado na Figura 4.
Figura 4. Comparação entre Recuperação e Modalidades Terapêuticas.
Para 250 Hz(F2, 26=23,863, p<0,001) o valor de audiometria após CIT foi significativamente menor quando comprado ao valor Inicial (p<0,001) e ao valor após CVO (p<0,001). Na frequência de 500 Hz (F2, 26=32,234, p<0,001) o valor de audiometria após CIT foi menor que o valor Inicial (p<0,001) e que o valor após CVO (p<0,001). Em 1000 Hz (F2, 26=48,018, p<0,001) a média da audiometria após CIT foi estatisticamente menor que a média Inicial (p<0,001) e que a média após CVO (p<0,001). Foi encontrada também uma diferença estatisticamente significativa entre a audiometria após CVO e a audiometria Inicial (p=0,027). Na frequência de 2000 Hz (F2,26=16,558, p<0,001) a média dos valores de audiometria após CIT foi significativamente menor em comparação aos valores Inicial (p=0,001) e após CVO (p=0,003).
Para 3000Hz (F2,26=17,138, p<0,001) foi encontrada uma diferença estatisticamente significativa entre os valores de audiometria após CIT e Inicial (p<0,001) e entre após CIT e após CVO (p=0,007). Em 4000Hz (F2, 26=14,470, p<0,001) a média dos valores de audiometria após CIT foram significativamente menores em comparação aos valores inicial (p=0,002) e após CVO (p=0,011). Na frequência de 6000Hz (F2, 26=9,488, p=0,001) o valor de audiometria após CIT foi menor que o valor Inicial (p=0,004) e não houve diferença entre o valor após CIT e o valor após CVO (p=0,066).
Para 8000Hz (F2, 26=9,715, p=0,001) foi encontrada uma diferença estatisticamente significativa entre os valores de audiometria após CIT e Inicial (p=0,011) e entre após CIT e após CVO (p=0,019).
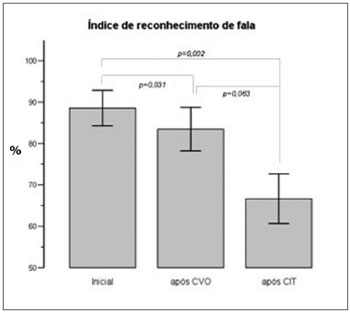
Houve uma diferença estatisticamente significativa entre os valores de IRF nas três audiometrias (F2, 26=13,208, p<0,001). O procedimento de comparações múltiplas demonstrou que essas diferenças existem entre a medida após CIT e Inicial (p=0,002) e entre após CVO e Inicial (p=0,031)(Figura 5).
Figura 5. Comparação entre Recuperação do IRF após Corticoterapia Oral e Intratimpânica
DISCUSSÃO
Em um estudo duplo-cego, placebo controlado, Wilson et al. demonstraram um benefício estatisticamente significante com o uso de corticosteroides sistêmicos na recuperação da audição em pacientes portadores de surdez neurossensorial súbita.1 Outros estudos também comprovaram o benefício da corticoterapia sistêmica na recuperação da perda auditiva de portadores de surdez neurossensorial súbita.3,5,6,7,11 Entretanto, alguns pesquisadores publicaram resultados desanimadores em relação ao benefício do uso de corticosteroides sistêmicos quando comparados a placebo.2,4,8
O exato mecanismo pelo qual os esteroides podem melhorar a audição ainda é desconhecido. Ambos os receptores, glicocorticoide e mineralocorticoide, estão presentes na orelha interna28. Alguns estudos têm demonstrado que o papel fundamental do uso de esteroides no tratamento da surdez súbita seria o de proteger a cóclea dos efeitos deletérios dos mediadores inflamatórios como fator de necrose tumoral (FNT-a e NFK-b) que estão aumentados durante processo infeccioso ou inflamatório propriamente29, aumentando o fluxo sanguíneo coclear30, protegendo contra isquemia coclear,31 contra perda auditiva induzida pelo ruído,32 e regulando a síntese de proteínas na orelha interna.33 Estudos têm demonstrado que a estria vascular, que mantém a regulação da secreção de Na/K necessária para a manutenção do potencial endococlear, é um sítio de lesão na surdez súbita34. A corticoterapia sistêmica melhora a função da estria vascular e pode preservar sua morfologia35 e, assim, teria o potencial de promover a recuperação da perda auditiva que ocorre na surdez súbita.
Muitos estudos têm revelado que a corticoterapia intratimpânica é um método seguro e não há nenhuma evidência de alterações histológicas decorrentes deste procedimento12,36-40.
Tem sido demonstrado que a corticoterapia intratimpânica aumenta o fluxo sanguíneo coclear12,36, previne a toxicidade por aminoglicosídeo41, melhora a homeostase iônica necessária para a adequada função coclear39. A corticoterapia intratimpânica revela-se com efeito protetor da estria vascular após otite média42. Em estudos de pacientes portadores de zumbido, dexametasona intratimpânica revelou-se ineficaz para a cura do sintoma, porém sem efeitos adversos para a função coclear avaliada através de emissões otoacústicas38,39. Outros estudos também sugerem que a corticoterapia intratimpânica poderia não ser benéfica para o tratamento de perda auditiva. Autores suspeitaram de um potencial risco de redução da função coclear decorrente da terapia intratimpânica43. Terapia intratimpânica também foi suspeita de levar a inflamação de janela redonda.44 Yang et al. publicaram que a terapia intratimpânica seria inefetiva em prevenir labirintite imunomediada após induzi-la com o fator KLH em cobaias e portanto seria ineficaz no tratamento da surdez súbita45.
Farmacocinética Coclear
Esteroides administrados intratimpanicamente podem alcançar altas concentrações na perilinfa, maiores que quando administrados por via intravenosa ou oral13,46,47. Usando marcadores como fenil-amônio (TMPA)48 e peroxidase49, pesquisadores comprovaram a distribuição sem uniformidade com a maior concentração dos marcadores próximos a janela redonda (giro basal) do que nos giros apicais. Salt revelou que substâncias poderiam alcançar o vestíbulo através de comunicações extracelulares entre as escalas e através do ligamento espiral50,51. Estes estudos e o de Parnes13 sugerem um fluxo não linear e comunicação interescala de substâncias administradas via intratimpânica13,50-52.
Estudos Sobre Corticoterapia Intratimpânica para Tratamento de Surdez Neurossensorial Súbita
O primeiro relato de corticoterapia intratimpânica para tratamento de surdez neurossensorial súbita foi realizado por Silverstein em 199612 seguido por Parnes em 199913. Muitos outros pesquisadores publicaram seus resultados principalmente a partir de 20019,14-21,23-27. Entre estes muitos apresentaram benefícios da corticoterapia intratimpânica para o tratamento de surdez neurossensorial súbita em pacientes que falharam quando submetidos à terapia sistêmica.
Ultimamente já estão sendo publicados estudos em que pacientes são submetidos à corticoterapia intratimpânica como terapia primária ou terapia adjuvante com o uso de corticoterapia oral23,24. Na grande maioria destes estudos a adição da terapia intratimpânica a terapia oral não apresentou efeito significante na recuperação da audição. Lauterman23 comparou pacientes que receberam corticoterapia intratimpânica associado à corticoterapia sistêmica com um outro grupo que foi tratado somente com corticoterapia oral e não encontrou nenhum benefício com a adição da corticoterapia intratimpânica. Battista24 publicou uma melhora pequena após corticoterapia intratimpânica em pacientes portadores de surdez súbita em seu estudo com 25 pacientes todos com surdez neurossensorial profunda (90-dB PTA).
Lefebre e Staeker trataram 6 pacientes portadores de surdez súbita com metilprednisolona em infusão através de um microcateter durante 8 a 10 dias. Todos os pacientes haviam falhado na terapia sistêmica. Os seis pacientes apresentaram melhora dos limiares tonais em média de 16.25- a 25-dB.16 Kopke et al. relataram o resultado de terapia intratimpânica com microcateter (62.4 mg/mL metilprednisolona a 10 ml/hora por 14 dias) para tratamento de portadores de surdez súbita. Todos os pacientes tratados neste estudo foram submetidos à terapia oral com prednisolona por 2 semanas sem sucesso. Cinco dos seis pacientes submetidos ao tratamento apresentaram melhora da audição com quatro destes pacientes voltando a experimentar uma audição normal.17
Gouveris tratou 40 pacientes com corticoterapia intratimpânica em um estudo prospectivo e todos pacientes não obtiveram benefício da terapia sistêmica. Notou-se uma eficácia reduzida nos casos de pacientes portadores de perda profunda ou em frequências agudas19.
Lauterman et al., em 2005, relataram os resultados de um estudo prospectivo, em que um grupo de pacientes portadores de surdez súbita foi tratado com metilprednisolona intratimpânica como terapia primária e comparada com um outro grupo que foi submetido a terapia sistêmica (agentes reológicos e prednisolona). Não foi notada diferença de eficácia entre as duas modalidades de tratamento.
Ho et al. em 2005 publicaram um estudo randomizado, placebo-controlado, de 39 pacientes com surdez súbita em que 29 (74%) não obtiveram benefício com a terapia sistêmica e foram então randomizados em dois grupos, quinze pacientes receberam corticoterapia intratimpânica e 14 foram mantidos sob terapia sistêmica. 53% dos pacientes submetidos à terapia intratimpânica apresentaram recuperação da audição enquanto que apenas 7.1% dos pacientes mantidos na terapia sistêmica apresentaram recuperação da audição usando 30-dB de ganho no PTA como critério para melhora. Idade, atraso no tratamento e sexo não afetaram na resposta a terapia.20
Battista, em 2005, tratou 25 pacientes com perda auditiva neurossensorial profunda. A terapia sistêmica e intratimpânica foi utilizada concomitantemente (Terapia Adjuvante) em geral os resultados foram pobres, com apenas 12% (3 de 25) alcançando completa ou parcial recuperação da perda auditiva24.
Slattery et al. publicaram um estudo em que 20 pacientes previamente mal sucedidos com a terapia sistêmica foram tratados com metilprednisolona intratimpânica para surdez súbita. Cinquenta e cinco por cento dos pacientes apresentaram melhora de 10-dB PTA ou 12% discriminação. Melhora do zumbido também foi relatada.9
Em 2006, Dallan et al. trataram 8 pacientes com metilprednisolona intratimpânica em um estudo prospectivo, com 75% de melhora após uma única injeção.26
Choung et al. relataram 38% de melhora após um grupo de pacientes tratados com terapia intratimpânica e terapia sistêmica comparados com apenas 6.1% de melhora em um grupo controle tratado apenas com terapia sistêmica25.
Como a história natural da surdez súbita sugere altas taxas de recuperação, é de fato muito difícil determinar se qualquer intervenção terapêutica realmente melhora a taxa de recuperação. A história natural de pacientes não tratados que apresentaram surdez súbita varia com taxas de recuperação entre 31% até 65%1,3,4,8. Muitas razões podem explicar tamanha diferença entre as taxas de recuperação publicadas; a melhor delas talvez é a de que cada autor estava considerando recuperação bem-sucedida de forma diferente.
Revisando estudos publicados até a data atual, nota-se também que a definição do termo sucesso para melhora pós-tratamento também difere muito entre os diversos autores. Não existem critérios definitivos para definir recuperação em pacientes portadores de surdez súbita, especialmente recuperação secundária após falha da terapia inicial. O critério que os autores definem recuperação pode variar de qualquer melhora do PTA ou IRF14, a melhora de 10-dB no PTA ou 10% IRF15 ou até o critério definido por Wilson et al.,1 que descrevem melhora como recuperação de 50% da perda inicial.24
Uma meta-análise dos resultados apresentados na literatura seria muito difícil decorrente da grande variação de protocolos e da apresentação dos dados dos pacientes. Entretanto, se aplicarmos semelhante critérios de melhora em boa parte dos estudos publicados, provavelmente vamos encontrar semelhantes taxas de recuperação.
Nossa taxa de recuperação (cerca de 70%) é semelhante a de outros estudos que estejam utilizando os mesmos critérios para definição de melhora, número de injeções, concentração e tipo de esteroide.
Shaia e Sheehy notaram uma melhora importante nos pacientes tratados em até uma semana de início da perda. Entretanto, alguns pacientes que iniciaram a terapia após 3 meses apresentaram recuperação (10%).53 Fuse et al. notaram que a maioria dos pacientes que recuperaram completamente após tratamento com corticoterapia oral, apresentaram a melhora em 7 a 10 dias após a administração da corticoterapia. Em acompanhamento de pacientes a longo termo de 3 meses a 2 anos, nenhum dos pacientes que não apresentaram recuperação em curto prazo melhoraram os seus níveis de audição para índices normais. Eles notaram que pacientes resistentes a corticoterapia continuaram a ter uma recuperação pobre em acompanhamento de longo termo.6
Ito et al. avaliaram 90 pacientes tratados para surdez súbita, pacientes com recuperação em até 2 semanas tinham maiores chances de ter maior recuperação. Pacientes com recuperação pobre em 2 semanas apresentaram melhora insignificante em acompanhamento superiores a 1 mês.10
Lefebre reportou que 100% dos pacientes tratados com corticoterapia para surdez súbita neurossensorial apresentaram recuperação em até 7 dias.16
Nós excluímos pacientes que tinham doença de Ménière e perda auditiva flutuante deste estudo devido à dificuldade ainda maior de se isolar o fator tratamento como definidor de recuperação. 92.82% dos pacientes estudados apresentaram audição normal na orelha contralateral.
Três pacientes eram portadores de diabetes mellitus e a taxa de recuperação entre os diabéticos foi similar a dos não diabéticos. Não houve nenhuma complicação entre os pacientes deste grupo. Todos os três pacientes (21.42%) portadores de diabetes tipo 2 foram submetidos à terapia sistêmica com prednisolona 1mg/kg/dia após liberação de seus médicos assistentes.
Chandrasekhar notou melhora em 3 de 3 pacientes com diabetes tratados com terapia intratimpânica para surdez súbita14, ao contrário do sentimento geral de que pacientes diabéticos teriam chance de recuperação inferior frente à surdez súbita.53,54
Pacientes portadores de vertigem em nosso estudo apresentaram taxas de recuperação inferior quando comparadas aos pacientes que não apresentaram vertigem. A presença de vertigem têm sido associada a pior prognóstico em vários outros estudos.2,4,21,52,53
Aqueles pacientes portadores de perdas auditivas profundas apresentaram taxas de recuperação semelhantes a pacientes com perdas menores que 90 dB. O teste de Pearson demonstrou que não existem correlações estatisticamente significativas entre a perda inicial (PTA Inicial) e a melhora após CVO (r = -0,115, p=0,696)(Figura 1) e entre a perda inicial e melhora após CIT (r = 0,134, p=0,647)(Figura 2). Entretanto, vários estudos indicam pior prognóstico para portadores de perdas profundas.2,7,11,24
Apenas um dos pacientes apresentou piora do PTA (definido como qualquer piora nos exames de seguimento) após as injeções. Apenas este paciente apresentou discreta piora no IRF (definido como qualquer piora nos exames de seguimento) após as injeções. Isto pode em parte ser explicado, pois este paciente apresentou perfuração temporária com otorreia.
Nenhum outro paciente apresentou perfuração, otite média, otorreia, otalgia ou vertigem após as injeções. Nenhuma outra complicação foi relatada. Reduzimos em parte as limitações deste estudo ao optar por um estudo prospectivo, porém não apresenta um grupo controle para comparação de resultados entre tratados e não tratados. Isto se deveu ao fato de que todos os pacientes disponíveis à terapia, ou seja, que não obtiveram sucesso com a Terapia Sistêmica, optaram por entrar no estudo e, portanto, não achamos ético impedi-los do acesso ao tratamento com a Terapia Intratimpânica.
A razão da escolha da metilprednisolona, apesar de cientes de que a dexametasona apresenta boa difusão através da menbrana da janela redonda, foi que Parnes demonstrou que a metilprednisolona apresenta concentração superior e maior duração na perilinfa após admnistração intratimpânica quando comparada à hidrocortisona e dexametasona.13
E por último decidimos pela aplicação de três injeções, com base nas reflexões de outros autores, que concluíram seus estudos insatisfeitos com a aplicação de apenas uma injeção e sugeriram infusão contínua ou múltiplas injeções para estudos posteriores.16,17
CONCLUSÃO
A taxa de recuperação neste grupo de pacientes tratado como terapia de resgate (após falha na terapia sistêmica) foi de 71.4%, ou seja, melhora de 20 dB na média tritonal ou 20% no índice de reconhecimento de fala. Este estudo incluiu apenas pacientes que falharam na Terapia Sistêmica e demonstrou que três injeções intratimpânicas de metilprednisolona aumentaram os limiares tonais e índices de reconhecimento da fala neste grupo de pacientes portadores de surdez súbita neurossensorial que não obtiveram benefício após corticoterapia oral, evidenciando esta nova técnica como uma alternativa atual para o tratamento de pacientes portadores de surdez neurossensorial súbita.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Wilson WR, Byl FM, Laird N. The efficacy of steroids in the treatment of idiopathic sudden hearing loss. A double- blind clinical study. Arch Otolaryngol. 1980;106:772-6.
2. Byl FM Jr. Sudden hearing loss: eight years' experience and suggested prognostic table . Laryngoscope. 1984;94:647-61.
3. Chen CY, Halpin C, Rauch SD. Oral steroid treatment of sudden sensorineural hearing loss: a ten year retrospective analysis. Otol Neurotol. 2003;24:728-33.
4. Mattox DE, Simmons FB. Natural history of sudden sensorineural hearing loss. Ann Otol Rhinol Laryngol. 1977;86:463-80.
5. Zadeh MH, Storper IS, Spitzer JB. Diagnosis and treatment of sudden-onset sensorineural hearing loss: a study of 51 patients. Otolaryngol Head Neck Surg. 2003;128:92-8.
6. Fuse T, Aoyagi M, Funakubo T, Sakakibara A, Yoshida S. Short-term outcome and prognosis of acute low-tone sensorineural hearing loss by administration of steroid. ORL J Otorhinolaryngol Relat Spec. 2002;64:6-10.
7. Slattery WH, Fisher LM, Iqbal Z, Liu N. Oral steroid regimens for idiopathic sudden sensorineural hearing loss. Otolaryngol Head Neck Surg. 2005;132:5-10.
8. Cinamon U, Bendet E, Kronenberg J. Steroids, carbogen or placebo for sudden hearing loss: a prospective double-blind study. Eur Arch Otorhinolaryngol. 2001;258:477- 80.
9. SlatteryWH, Fisher LM, Iqbal Z, Friedman RA, Liu N. Intra-tympanic steroid for the treatment of sudden hearing loss. Otolaryngol Head Neck Surg. 2005;133:251-9.
10. Ito S, Fuse T, Yokota M, Watanabe T, Inamura K, Gon S, et al. Prognosis is predicted by early hearing improvement in patients with idiopathic sudden sensorineural hearing loss. Clin Otolaryngol. 2002;27:501-4.
11. Moskowitz D, Lee KJ, Smith HW. Steroid use in idiopathic sudden sensorineural hearing loss. Laryngoscope. 1984;94:664-6.
12. Silverstein H, Choo D, Rosenberg SI, Kuhn J, Seidman M, Stein I. Intratympanic steroid treatment of inner ear disease and tinnitus (preliminary report). Ear Nose Throat J. 1996;75:468-71.
13. Parnes LS, Sun AH, Freeman DJ. Corticosteroid pharmacokinetics in the inner ear fluids: an animal study followed by clinical application. Laryngoscope .1999;109:1-17.
14. Chandrasekhar SS. Intratympanic dexamethasone for sudden sensorineural hearing loss: clinical and laboratory evaluation. Otol Neurotol. 2001;22:18-23.
15. Gianoli GJ, Li JC. Transtympanic steroids for treatment of sudden hearing loss. Otolaryngol Head Neck Surg. 2001;125:142-6.
16. Lefebvre PP, Staecker H. Steroid perfusion of the inner ear for sudden sensorineural hearing loss after failure of conventional therapy: a pilot study. Acta Otolaryngol. 2002;122:698-702.
17. Kopke RD, Hoffer ME, Wester D, O'Leary MJ, Jackson RL. Targeted topical steroid therapy in sudden sensorineural hearing loss. Otol Neurotol. 2001;22:475-9.
18. Jackson LE, Silverstein H. Chemical perfusion of the inner ear. Otolaryngol Clin North Am. 2002;35:639-53.
19. Gouveris H, Selivanova O, Mann W. Intratympanic dexamethasone with hyaluronic acid in the treatment of idiopathic sudden sensorineural hearing intravenous steroid and vasoactive therapy. Eur Arch Oto-rhinolaryngol. 2005;262:131-4.
20. Ho GM, Lin HG, Shu MT. Effectiveness of intratympanic dexamethasone injection in sudden deafness patients as salvage treatment. Laryngoscope. 2004;114:1184-9.
21. Herr BD, Marzo SJ. Intratympanic steroid perfusion for refractory sudden sensorineural hearing loss. Otolaryngol Head Neck Surg. 2005;132:527-31.
22. Itoh A, Sakata E. Treatment of vestibular disorders. Acta Otolaryngol Suppl. 1991;481:617-23.
23. Lauterman J, Sudhoff H, Junker R. Transtympanic corticoid therapy for acute profound loss. Eur Arch Otorhinolaryngol. 2005:1-9.
24. Battista RA. Intratympanic dexamethasone for profound idiopathic sudden sensorineural hearing loss. Otolaryngol Head Neck Surg. 2005;132:902-5.
25. Choung YH, Park K, Shin YR, Cho MJ. Intratympanic dexamethasone injection for refractory sudden sensorineural hearing loss. Laryngoscope. 2006;116:747-52.
26. Dallan I, Bruschini P, Nacci A. Transtympanic steroids as a salvage therapy in sudden hearing loss: preliminary results. ORL J Otorhinolaryngol Relat Spec. 2006;68:247-52.
27. Xenellis J, Papadimitriou N, Nikolopoulos T, Maragoudakis P, Segas J, Tzagaroulakis A, et al. Intratympanic steroid treatment in idiopathic sudden sensorineural hearing loss: a control study. Otolaryngol Head Neck Surg.2006;134:940-5.
28. Rarey KE, Luttge WG. Presence of type I and type 2/IB receptors for adrenocorticosteroid hormones in the inner ear. Hear Res. 1989;41:217-21.
29. Stockroos RJ, Albers FW, Schirm J. The etiology of idiopathic sudden sensorineural hearing loss. Experimental herpes simplex virus infection of the inner ear. Am J Otol. 1998;19:447-52.
30. Nagura M, Iwasaki S, Wu R, Mizuta K, Umemura K, Hoshino T. Effects of corticosteroid, contrast medium and ATP on focal microcirculatory disorders of the cochlea. Eur J Pharmacol. 1999;366:47-53.
31. Tabuchi K, Oikawa K, Uemaetomari I, Tsuji S, Wada T, Hara A. Glucocorticoids and dehydroepiandrosterone sulfate ameliorate ischemia-induced injury of the cochlea. Hear Res. 2003;180:51-6.
32. Lamm K, Arnold W. The effect of prednisolone and non-steroidal anti-inflammatory agents on the normal and noise- damaged guinea pig inner ear. Hear Res. 1998;115:149-61.
33. Yao X, Buhi WC, Alvarez IM, Curtis LM, Rarey KE. De novo synthesis of glucocorticoid hormone regulated inner ear proteins in rats. Hear Res. 1995;86:183-8.
34. Lin DW, Trune DR. Breakdown of stria vascularis blood- labyrinth barrier in C3H/lpr autoimmune disease mice. Otolaryngol Head Neck Surg .1997;117:1-8.
35. Trune DR, Wobig RJ, Kempton JB, Hefeneider SH. Steroid treatment improves cochlear function in the MRL.MpJ- Fas(lpr) autoimmune mouse. Hear Res. 1999;137:160-6.
36. Shirwany NA, Seidman MD, Tang W. Effect of transtympanic injection of steroids on cochlear blood flow, auditory sensi-tivity, and histology in the guinea pig. Am J Otol. 1998;19:230-5.
37. El-Hennawi DM, El-Deen MHB, Abou-Halawa AS, Nadeem HS, Ahmed MR. Efficacy of intratympanic methylpred- nisolone acetate in treatment of drill-induced sensorineural hearing loss in guinea pigs. J Laryngol Otol. 2005;119:2-7.
38. Yilmaz I, Yilmazer, Erkan AN, Aslan SG, Ozluoglu LN. Intratympanic dexamethasone injection effects on transient- evoked otoacoustic emission. Am J Otololaryngol. 2005;26:113-7.
39. Araujo MFS, Oliveira CA, Bahmad FJr. Intratympanic Dexamethasone Injections as a Treatment for Severe, Disabling Tinnitus. Does it work? Arch Otolaryngol. 2005;131:113-7.
40. Fukushima M, Kitahara T, Uno Y, Fuse Y, Doi K, Kubo T. Effects of intratympanic injection of steroids on changes in rat inner ear aquaporin expression. Acta Otolaryngol. 2002;122:600-6.
41. Himeno C, Komeda M, Izumikawa M, Takemura K, Yagi M, Weiping Y, et al. Intra-cochlear administration of dexamethasone attenuates aminoglyco- side ototoxicity in the guinea pig. Hear Res. 2002;167:61-70.
42. Sone M, Hayashi H, Yamamoto H, Tominaga M, Nakashima T. A comparative study of intratympanic steroid and NO synthase inhibitor for treatment of cochlear lateral wall damage due to acute otitis media. Eur J Pharmacol. 2003;482:313-8.
43. Spandow O, Hellstrom S, Anniko M. Impaired hearing following instillation of hydrocortisone into the middle ear. Preliminary report from an animal study. Acta Otolaryngol Suppl. 1988;455:90 -3.
44. Nordang L, Linder B, Anniko M. Morphologic changes in round window membrane after topical hydrocortisone and dexamethasone treatment . Otol Neurotol. 2003;24:339-43.
45. Yang GSY, Song HT, Keithley EM, Harris JP. Intratympanic immunosuppressives for prevention of immunemediated sensorineural hearing loss. Am J Otol. 2000;21:499-504.
46. Chandrasekhar SS, Rubinstein RY, Kwartler JA, Gatz M, Connelly PE, Huang E, et al. Dexamethasone pharmacokinetics in the inner ear: comparison of route of administration and use of facilitating agents. Otolaryngol Head Neck Surg. 2000;122:521-8.
47. Bachmann G, Su J, Zumegen C, Wittekindt C, Michel O. Permeabilitat derrunden Fenster membran fur Prednisolon-21-Hydrogensuccinat. Prednisolongehalt der Perilymphe nach lokaler Applikation vs. systemischer Injektion. HNO. 2001;49:538-42.
48. Salt AN, Ma Y. Quantification of solute entry into cochlear perilymph through the round window membrane. Hear Res. 2001;154:88-97.
49. Saijo S, Kimura RS. Distribution of HRP in the inner ear after injection into the middle ear cavity. Acta Otolaryngol. 1984;97:593-610.
50. Salt AN, Ohyama K, Thalmann R. Radial communication between the perilymphatic scalae of the cochlea. I: Estimation by tracer perfusion. Hear Res. 1991;56:29-36.
51. Salt AN, Ohyama K, Thalmann R. Radial communication between the perilymphatic scalae of the cochlea. 2: Estimation by bolus injection of tracer into the sealed cochlea. Hear Res. 1991;56:37-43.
52. Plontke S, Zenner HP. Pharmacokinetic considerations in intratympanic drug delivery to the inner ear. Acta Otorhinolaryngol Belg. 2002;56:369-70.
53. Shaia FT, Sheehy J. Sudden sensorineural hearing impairment: a report of 1220 cases. Laryngoscope. 1976;86:389-98.
54. Fukui M, Kitagawa Y, Nakamura N, Kadono M, Mogami S, Ohnishi M, et al. Idiopathic sudden hearing loss in patients with type 2 diabetes. Diabetes Res Clin Pract. 2004;63:205-11.
1. Médico residente do Programa de Residência Médica em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário de Brasília - HUB-UnB.
2. Doutor pelo Programa de Ciências Médicas da Faculdade de Medicina da Universidade de Brasília, Médico Preceptor do Programa de ORL & CCP do HUB-UnB.
3. Médico Residente do Programa de Residência Médica do Hospital Universitário de Brasília - HUB-UnB.
4. Médico residente do Programa de Residência Médica em Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário de Brasília - HUB-UnB.
5. Fonoaudióloga especialista em Audiologia, Chefe do Departamento de Fonoaudiologia do Hospital Universitário de Brasília da Faculdade de Medicina da UnB.
6. Pós-Doutor pela Harvard Medical School, Boston, MA, EUA, Chefe do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário de Brasília - UnB Professor Titular da Disciplina de Otorrinolaringologia da Faculdade de Medicina de Brasília - UnB.
Faculdade de Medicina da Universidade de Brasília - FM-UnB Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário de Brasília - HUB-UnB
Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital das Forças Armadas- HFA
Endereço para correspondência:
Prof. Dr. Fayez Bahmad Jr - SQN 303 Bloco F Apto 514 Ed Côte D`Azur ASA NORTE
Brasília DF Brasil 70735-060.
Tel: (0xx61) 3364-6004
E-mail: fayezbjr@gmail.com
Não houve suporte financeiro para esta pesquisa
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 13 de setembro de 2009. cod. 6638
Artigo aceito em 31 de janeiro de 2010