Ano: 2009 Vol. 75 Ed. 6 - Novembro - Dezembro - (9º)
Seção: Artigo Original
Páginas: 826 a 830
Abcessos parafaríngeos na criança: estudo retrospectivo de 5 anos
Parapharyngeal abscess in children - five year retrospective study
Autor(es): Pedro Miguel dos Santos Marques1, Jorge Eduardo Freitas Spratley2, Laurentino Manuel Mendes Leal3, Eduardo Cardoso4, Margarida Santos5
Palavras-chave: abscesso, faringe, pescoço.
Keywords: abscess, pharynx, neck.
Resumo:
Os abcessos laterofaríngeos e retrofaríngeos são infecções potencialmente fatais, designadamente na criança. Objetivo: Revisão de agentes etiológicos, achados clínicos e de exames de imagem de abcessos laterofaríngeos e retrofaríngeos em crianças, assim como de resultados e complicações do tratamento através de uma abordagem cirúrgica trans-oral. Material e Método: Estudo retrospectivo abrangendo 11 crianças, internadas nos últimos 5 anos num hospital universitário terciário, com o diagnósticos de abcesso laterofaríngeo (n = 8) e retrofaríngeo (n = 3), com idades variando entre 0 e 12 anos. Os processos clínicos e exames de imagem foram revistos. Resultado: A idade média de apresentação foi de 3.3 anos de idade. Alterações da mobilidade cervical(64%) e odinofagia(55%) foram os sintomas mais frequentes. Febre( 64%), rigidez cervical(64%), abaulamento da parede faríngea(55%),massa cervical(55%) e linfadenopatias(36%) foram os achados clínicos mais frequentes. Todos os doentes foram submetidos a drenagem cirurgia por via trans-oral nas primeiras 48 horas após a admissão hospitalar. Cerca de 82% dos doente apresentaram melhoria do quadro clinico após 48 horas e todos após 72 horas, sem quaisquer complicações. Conclusão: Considerando os bons resultados e a baixa taxa de complicações, o presente estudo sugere que uma antibioterapia sistémica associada a uma intervenção cirúrgica atempada parece ser uma opção válida no tratamento destes abcessos.
Abstract:
Lateropharyngeal and retropharyngeal abscesses are potentially life threatening infections in children Aim: To review the etiologic, clinical, and imaging signs of lateropharyngeal and retropharyngeal abscesses in children as well as treatment-outcomes and complications using a surgical trans-oral approach. Method: Retrospective analysis of 11 children, hospitalized in the last 5 years, with a diagnosis of lateropharyngeal (n = 8) and retropharyngeal (n = 3) abscesses, ages ranging from 0 to 12 years old. Charts and CT scans were reviewed. Result: The average age of presentation was 3.3 years. Neck stiffness (64%) and odynophagia (55%) were the most common symptoms. Fever (64%), stiff neck (64%), bulging of the oropharyngeal wall (55%), mass in the neck (55%) and lymphadenopathy (36%) were the most prevalent physical findings. All these patients were submitted to surgical drainage using a trans-oral approach in the first 48 hours after admission. About 82% of the patients showed improvement after 48 hours, and 100% after 72 hours, without any complications. Conclusion: Based on the good clinical outcomes and low incidence of complications, the present study suggests that antibiotic therapy complemented with a timely surgical treatment, is a valid treatment option in refractory parapharyngeal abscesses.
![]()
INTRODUÇÃO
Infecção cervical profunda e a subsequente formação de abscessos nos planos faciais adjacentes à faringe ainda acontecem apesar da disponibilidade de antibióticos. Sua ocorrência pode estar associada a significativas taxas de morbi-mortalidade, principalmente devido às suas múltiplas complicações, que incluem obstrução de via aérea, ruptura de abscessos na faringe ou traqueia, empiema, mediastinite, erosão da artéria carótida, tromboflebite da jugular ou trombose do seio cavernoso.1,2,3 O diagnóstico dessas potencialmente fatais infecções é desafiador na população pediátrica, principalmente porque as queixas e os sinais clínicos são menos claros e o exame físico é mais difícil de ser realizado. Mesmo assim, abscessos látero-faríngeos (LF) e retrofaríngeos (RF) necessitam rápido diagnóstico e tratamento precoce, que frequentemente envolve drenagem cirúrgica para se alcançar os melhores resultados. Entretanto, o momento adequado para tal procedimento cirúrgico ainda é controverso. O presente estudo faz uma revisão do tratamento de abscessos LF e RF em pacientes pediátricos em nosso departamento, com ênfase na abordagem cirúrgica precoce utilizada no tratamento desses pacientes.
MATERIAIS E MÉTODOS
Os registros clínicos de todas as crianças consecutivamente atendidas no departamento de otorrinolaringologia de um centro hospitalar universitário terciário de cuidados médicos, com diagnóstico de abscessos LF e RF entre Maio de 2001 e Abril de 2006 foram revisados de forma retrospectiva. Os abscessos periamigdalianos foram excluídos. Foram analisados fatores tais como gênero, idade, possível etiologia, sintomas clínicos, achados físicos, resultados de exames de sangue, achados em exames de imagem, tratamento, desfechos clínicos e complicações.
RESULTADOS
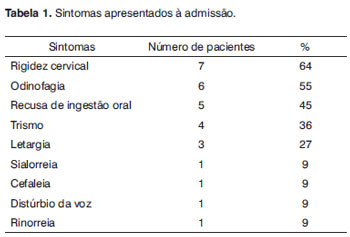
Identificamos onze crianças, com média de idade de 3,3 anos (mínimo de 9 meses e máximo de 7 anos). Quase a metade dos pacientes tinha menos de dois anos de idade, e o grupo apresentou uma relação masculino/feminino de 4:1. Amigdalite aguda ou nasofaringite precederam a infecção cervical profunda em 45% e 9% respectivamente, enquanto que em 36% dos casos não foi identificada causa alguma. Os sintomas mais comuns incluíram torcicolo (64%) e odinofagia (55%) que começaram em média 3,3 dias antes da internação (Tabela 1).
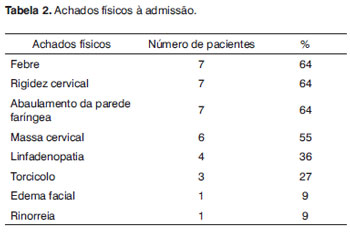
Ao exame físico, os achados mais prevalentes foram febre (64%), rigidez cervical (64%), abaulamento na parede orofaríngea (64%), massas cervicais (55%), e linfadenopatia (36%). Todos os pacientes tinham mais de um desses sintomas ou achados físicos quando da internação (Tabela 2).
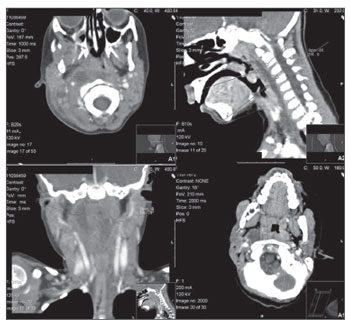
Notadamente, 55% dos pacientes estavam sendo tratados com antibióticos no momento da internação, a saber: amoxicilina/ ácido clavulânico (45%) ou claritromicina (18%). A propedêutica incluiu, para cada criança uma tomografia computadorizada contrastada que mostrou áreas de baixa atenuação com captação periférica em oito casos de abscessos LF e em três crianças com abscessos RF. O tamanho dos abscessos variou entre 15mm e 32mm no eixo maior, tendo um valor médio de 22,5mm (Figura 1). Hemogramas revelaram um aumento na contagem de leucócitos (média de 20,93* 109/µl) e proteína C reativa (PCR) (valor médio de 146 mg/ml) em cada paciente; enquanto 54% desses pacientes apresentavam anemia discreta (níveis médios de hemoglobina de 11,5 g/dl).
Figura 1. A. Abscesso retro e látero-faríngeo (TC, incidência axial). B. Abscesso retro e látero-faríngeo (TC, incidência sagital). C. Abscesso
Látero-faríngeo (TC, incidências coronal). D. Abscesso látero-faríngeo (TC, incidência axial).
Quando da admissão hospitalar, cada paciente recebeu tratamento antibiótico endovenoso constando da administração da associação entre amoxicilina/ácido clavulânico e amicacina. Nenhum dos pacientes necessitou intubação traqueal para manutenção da permeabilidade da via aérea. Todas as crianças foram tratadas cirurgicamente através de uma abordagem transoral sob anestesia geral. Em 45% dos casos a drenagem foi feita dentro das primeiras 24 horas de evolução do abscesso e em 55% dos casos isso aconteceu dentro das primeiras 25 a 48 horas. Aquelas crianças que só foram levadas para cirurgia após 24h de evolução se apresentavam em estado menos severo e tiveram suas condições agravadas nas primeiras horas do tratamento médico. A abordagem cirúrgica para os abscessos retrofaríngeos consistiu de uma incisão medial vertical no arco palato-faríngeo do lado afetado. Nos abscessos látero-faríngeos o acesso a esse espaço foi feito através da loja amigdaliana após amigdalectomia ipsilateral. Fluido purulento foi drenado em 73% dos casos. Culturas foram positivas em 25% das amostras e em todas foi evidenciado estafilococos epidermidis e estreptococos sanguinis.
A melhora clínica, representada por redução da febre, melhora da rigidez cervical, aumento da ingesta por via oral e redução da adenopatia cervical ou do edema cervical foi observada nas primeiras 24 horas após a drenagem em 82% dos pacientes. Em uma criança foi necessária uma segunda abordagem cirúrgica. Todos os pacientes apresentaram melhora clínica em menos de 72 horas e não houve complicações pós-operatórias. A duração da internação hospitalar variou entre 7 e 17 dias, com valor médio de 10,5 dias. Todos os pacientes foram acompanhados por seis meses, sem evidência de recidiva das condições patológicas.
DISCUSSÃO
A formação de abscesso nos planos fasciais adjacentes à faringe representa uma ocorrência grave em crianças.1 Geralmente, tanto os abscessos RF quanto LF aparecem em consequência a infecções orofaríngeas que espalham ou por continuidade tecidual direta ou por drenagem linfática.1,4,5 Essas infecções tendem a ter menor incidência em crianças mais velhas, não apenas por causa de atrofia progressiva dos linfonodos RF, mas também como possível resultado de uma incidência menor de infecções do trato respiratório superior com o avanço da idade.6,7 Por outro lado, um sistema imunológico imaturo de crianças mais novas também pode contribuir para um aumento no risco.
A anatomia dos espaços cervicais fasciais representa uma variável significativa na determinação da apresentação, curso e desfecho da infecção.1 As estruturas anatômicas relevantes enclausuradas nessa área (por exemplo a bainha da carótida, o trato digestivo e a via aérea) e a continuidade dos espaços cervicais para o mediastino torna essa área uma "zona de perigo". Por isso, conhecimento preciso da anatomia é essencial para que o médico esteja ciente do possível curso que a progressão da infecção possa seguir1,8, assim como para planejar tratamento cirúrgico quando esse se fizer necessário.
A apresentação clínica de abscessos nesses espaços é comumente determinada pelos efeitos da inflamação sobre as estruturas, nelas e em suas bordas. Diferentemente dos adultos - que frequentemente apresentam sinais e sintomas típicos, as crianças tendem a ter apresentações mais sutis, raramente conseguindo verbalizar ou cooperar no exame físico.4 Segundo Coticchia et al.5, crianças mais jovens têm apresentações menos características de abscessos cervicais profundos que mimetizam muito semelhantemente os sinais e sintomas de infecções virais das vias aéreas superiores tais como agitação, tosse, letargia e rinorreia, aumentando a dificuldade de se estabelecer um diagnóstico preciso. Tendo em mente que o diagnóstico de abscesso LF e RF em crianças com torcicolo ou rigidez cervical pode levar a um diagnóstico precoce, tratamento em tempo hábil e, portanto, menor morbidade.9 Como em relatos anteriores3,5,7 o estudo atual mostrou que os sintomas mais comuns são febre, limitação de movimento cervical e odinofagia. Além disso, como esperado em um evento infeccioso, aumentos nas contagens de leucócitos e de PCR foram relatados em todos os pacientes. Também notável em nossa casuística foi a presença de anemia discreta em mais da metade dos pacientes, um fato provavelmente explicado pela agressividade desse tipo de infecção.
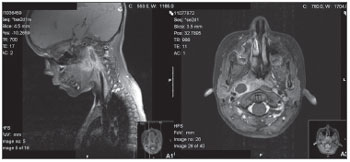
Os resultados de exames ultrasonográficos nesse grupo de pacientes pediátricos foram frequentemente inconclusivos, provavelmente devido a uma menor colaboração por parte do paciente e à localização profunda dos abscessos. Contrastando com isso, a TC provou ser muito eficaz para avaliação dessas estruturas profundas, nos permitindo identificar o extravasamento da infecção para além do que é clinicamente evidente. Além disso, a progressão da infecção de celulite para abscesso pode ser acompanhada, assim otimizando o momento da decisão quanto ao procedimento cirúrgico e o planejamento dessa cirurgia.10 Interessantemente, a análise dos dados da tomografia em nossos pacientes mostrou uma predominância de infecções LF em comparação com estudos por outros autores que mostraram uma alta prevalência de abscessos RF.11-14 Ressonância magnética (RM) também pode ser usada no diagnóstico e acompanhamento dessas infecções, com a vantagem de não expor a criança à radiação. Nessa casuística, todos os pacientes foram submetidos à RM como método de controle por imagem (Figura 2).
Figura 2. A. Abscesso látero-faríngeo (RM, incidência sagital). B. Abscesso látero-faríngeo (RM, incidência axial).
Pesquisadores já relataram que abscessos na proximidade da orofaringe frequentemente contêm microflora nativa dessa região, enquanto abscessos localizados mais distantes da orofaringe tendem a ter microorganismos que são comensais na pele.7,15 Da mesma forma, Coticchia et al.5 encontraram estreptococos do grupo A e flora normal da orofaringe mais comumente no espaço RF e LF do que nos abscessos submandibulares ou submentuais nos quais predominam os Staphylococcus aureus. Em nossa casuística, 25% das culturas exibiram Streptococcus pyogenes do Grupo A.
O ponto chave do tratamento está baseado na antibioticoterapia, hidratação endovenosa, controle da dor e da via aérea, e drenagem cirúrgica.1 Em outra casuística, Huang e sua equipe relataram uma taxa de 10% de traqueostomias em pacientes com abscessos cervicais profundos.16
Mais recentemente, o tratamento cirúrgico de abscessos cervicais profundos tem sido tópico de muita controversa em publicações médicas. Alguns clínicos recomendam a drenagem cirúrgica o mais precoce possível na maioria ou em todos os casos16-20, enquanto outros são mais a favor de um tratamento inicial mais conservador, que não seja cirúrgico.3,13,21-25
Vários estudos já avaliaram o tratamento sem drenagem cirúrgica, com resultados variáveis - de uma alta taxa de resolução chegando a 75%25 a uma alta taxa de fracasso, com apenas 31,5% dos pacientes se recuperando com tratamento medicamentoso apenas.23 Ambas as casuísticas pertencem a pacientes com abscessos RF somente e incluem um significativo número de pacientes, 68 e 54, respectivamente. Mesmo assim, esses autores aconselham monitoramento intensivo do paciente e a possibilidade de intervenção cirúrgica naqueles os quais suas condições clínicas não melhoram com tratamento medicamentoso.1 Além disso, outros relatos advogam que a drenagem fechada, através de aspiração26,27, produz taxas de resolução por volta de 80%. Entretanto, esses estudos envolveram amostras pequenas e não especificaram o tipo do abscesso.
Interessantemente, Sichel et al.24 propuseram uma distinção entre os dois espaços cervicais (espaços parafaríngeos anterior e posterior) que poderiam influenciar o processo decisório em relação ao momento certo para a intervenção cirúrgica. Esses espaços são separados pelos músculos estilo-hioides (estilo-hioide, estilo-faríngeo e estilo-glosso), de tal forma que infecções se desenvolvendo no espaço anterior tiveram um curso mais agressivo e extensão para outros planos fasciais, necessitando abordagem cirúrgica precoce; contrastando com infecções do espaço posterior que evoluíram de forma mais benigna, com menos complicações.
Em nossa casuística, a opção tendeu para drenagem cirúrgica precoce. Essa abordagem esteve associada a bons desfechos clínicos e ausência de complicações ou mortalidade. Entretanto, o otorrinolaringologista deve levar em consideração a especificidade da anatomia regional e a anestesia geral, especialmente em pacientes pediátricos sempre que cirurgia for considerada. Levando em consideração o conhecimento adquirido até agora, um procedimento para se decidir sobre qual é o melhor momento para operar ainda é controverso, apesar de toda a casuística advogar bons resultados com a abordagem cirúrgica precoce. Assim sendo, parece ser inquestionável que estudos adicionais nesse campo de pesquisa são urgentemente necessários.
CONCLUSÃO
Abscessos RF e LF são entidades clínicas com relevante incidência na população pediátrica, apresentando um desafio diagnóstico que exige um alto grau de suspeita por parte do médico, e estudos de imagem, principalmente tomografia computadorizada, são essenciais para o diagnóstico e planejamento cirúrgico. Baseado nos bons resultados clínicos e na baixa incidência de complicações, o presente estudo sugere que o tratamento com antibióticos, complementado com procedimento cirúrgico no momento adequado, representa uma opção válida de tratamento para abscessos parafaríngeos refratários. Mesmo assim, maiores estudos nessa área ainda são necessários.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Herzon FS, Martin AD. Medical and surgical treatment of peritonsillar, retropharyngeal, and parapharyngeal abscesses. Curr Infect Dis Resp. 2006;8:196-202.
2. Sethi DS, Stanley ES. Deep neck abscesses. J Laryngol Otol. 1994;108:138-43.
3. Broughton RA. Nonsurgical management of deep neck infections in children. Pediatr Infect Dis J. 1992;11:14-8.
4. Barratt GE, Koopmann CF, Coulthard SW. Retropharyngeal abscess: A ten-year experience. Laryngoscope. 1984;94:455-63.
5. Thompson JW, Cohen SR, Reddix P. Retropharyngeal abscess in children: A retrospective and historial analysis. Laryngoscope. 1988;98:589-92.
6. Dodds B, Maniglia AJ. Peritonsillar and neck abscesses in the pediatric age group. Laryngoscope. 1988;98:956-9.
7. Coticchia JM, Getnick GS, Yun RD, Arnold JE. Age-, site-, and timespecific differences in pediatric deep neck abscesses. Arch Otolaryngol Head Neck Surg. 2004;130:201-7.
8. Paonessa DF, Goldstein J. Anatomy and physiology of head and neck infections. Otolaryngol Clin North Am. 1976;9:561-80.
9. Sneed WF, Miller RH, Mintz AA. Retropharyngeal pseudomasses. South Med J. 1984;77:528-30.
10. Welsh LW, Welsh JJ, Gregor FA. Radiographic analysis of deep cervical masses. Ann Otol, Rhinol Laryngol. 1992;101:854-60.
11. Gidley PW, Ghorayeb BY, Stiernberg CM. Contemporary management of deep neck infections. Otolaryngol Head Neck Surg. 1997;116:16-22.
12. Ungkanont K, Yellon RF, Weissman JL, Casselbrandt ML, González- Valdepeña, Bluestone CD. Head and neck space infections in infants and children. Otolaryngol Head Neck Surg. 1995;112:375-82.
13. Daya H, Lo S, Papsin BC, Zachariasova A, Murray H, Pirie J et al. Retropharyngeal and parapharyngeal infections in children: the Toronto experience. Int J Pediatr Otorhinolaryngol. 2005;69:81-6.
14. Tan PT, Chang LY, Huang YC, Chiu CH, Wang CR, Lin TY. Deep neck infections in children. J Microbiol Immunol Infect. 2001;34:287-92.
15. Brook I. Microbiology of abscesses of the head and neck in children. Ann Otol Rhinol Laryngol. 1987;96:429-33.
16. Parhiscar A, Har-El G. Deep neck abscess: A retrospective review of 210 cases. Ann Otol Rhinol Laryngol. 2001;110:1051-4.
17. de Marie S, Tjon A, Tham RT. Clinical infections and non-surgical treatment of parapharyngeal space infections complicating throat infection. Rev Infect Dis. 1989;11:975-82.
18. Cmejerk RC, Coticchia JM, Arnold JE. Presentation, diagnosis, and management of deep-neck abscesses in infants. Arch Otolaryngol Head Neck Surg. 2002;128:1361-4.
19. Kirse DJ, Robertson DW. Surgical management of retropharyngeal space infections in children. Laryngoscope. 2001;111:1413-22.
20. Huang TT, Liu TC, Chen PR, Tseng FY, Yeh TH, Chen YS. Deep neck infection: Analysis of 185 cases. Head Neck. 2004;26:854-60.
21. Sichel JY, Dano I, Hocwald E, Biron A, Eliashar R. Non-surgical management of parapharyngeal space infections: a prospective study. Laryngoscope. 2002;112:906-10.
22. Wetmore RF, Mahboubi S, Soyupak SK. Computed tomography in the evaluation of pediatric neck infections. Otolaryngol Head Neck Surg. 1998;119:624-7.
23. McClay JE, Murray AD, Booth T. Intravenous antibiotic therapy for deep neck abscesses defined by computed tomography. Arch Otolaryngol Head Neck Surg. 2003;129:1207-12.
24. Sichel JY, Attal P, Hocwald E, Eliashar R. Redefining parapharyngeal space infections. Ann Otol Rhinol Laryngol. 2006;115:117-23.
25. Al-Sabah B, Bin Sallen H, Hagr A, Choi-Rosen J, Manoukian JJ, Tewfik TL. Retropharyngeal abscess in children: 10-year study. J Otolryngol. 2004;33:352-5.
26. Chang KP, Chen YL, Hao SP, Chen SM. Ultrasound-guided closed drainage for abscesses of the head and neck. Otolaryngol Head Neck Surg. 2005;132:119-24.
27. Herzon FS. Management of nonperitonsillar abscesses of the head and neck with needle aspiration. Laryngoscope. 1985;95:780-1.
1. M.D., Residente de ORL do Hospital de S.João E.P.E. - Porto Assistente voluntário de ORL - Faculdade de Medicina da Universidade do Porto Portugal.
2. M.D., PhD Assistente Hospitalar Graduado ORL do Hospital de S.João E.P.E. - Porto Professor Auxiliar de ORL - Faculdade de Medicina da Universidade do Porto Portugal.
3. M.D., Residente de ORL do Hospital de S.João E.P.E. - Porto Assistente voluntário de ORL - Faculdade de Medicina da Universidade do Porto Portugal.
4. M.D., Chefe de Serviço de ORL do Hospital de S.João E.P.E. - Porto Assistente Convidado de ORL - Faculdade de Medicina da Universidade do Porto Portugal.
5. M.D., Diretora de Serviço de ORL Hospital de S.João E.P.E. - Porto Portugal.
Hospital de S.João- E.P.E. Porto Portugal.
Endereço para correspondência:
Pedro Miguel Santos Marques
Rua Tomás Ribeiro 65 - 2º dto
4450-293 Matosinhos Portugal
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 16 de julho de 2008. cod. 5950
Artigo aceito em 05 de março de 2009.