Ano: 2009 Vol. 75 Ed. 5 - Setembro - Outubro - (14º)
Seção: Artigo Original
Páginas: 701 a 705
Avaliação da curva glicoinsulinêmica nos pacientes com vestibulopatia periférica
Blood glucose and insulin levels in patients with peripheral vestibular disease
Autor(es): Ana Paula Serra1, Karen de Carvalho Lopes2, Ricardo S. Dorigueto3, Fernando Freitas Ganança4
Palavras-chave: glicose, insulina, metabolismo dos carboidratos, tontura, vertigem.
Keywords: glucose, insulin, carbohydrate metabolism, dizziness, vertigo.
Resumo:
Alterações metabólicas podem causar tontura. Objetivos: Identificar a prevalência das alterações glicêmicas e glicoinsulinêmicas em pacientes com vestibulopatia periférica por meio da curva glicoinsulinêmica de 4 horas; verificar em que momento do exame foi encontrada a maior prevalência de casos alterados e se as curvas glicêmica e insulinêmica em conjunto superam a curva glicêmica isolada e glicemia de jejum. Material e Método: Estudo retrospectivo, com análise de 81 curvas glicoinsulinêmicas de quatro horas em pacientes com queixa de tontura de origem vestibular periférica. Resultados: Alterações na curva glicoinsulinêmica de 4 horas ocorreram em 87,7% dos pacientes. Hipoglicemia ocorreu em 61,7% dos casos, hiperinsulinemia em 55,5%, hiperglicemia em 27,2%, intolerância à glicose em 12,3% e hipoinsulinemia em 1,2%. Exame normal em 12,3 % dos casos e glicemia de jejum alterada em 23,5%. Conclusões: A análise da curva glicoinsulinêmica de 4 horas evidenciou que 87,7% dos pacientes com tontura e hipótese de disfunção vestibular periférica apresentaram alterações do metabolismo da glicose ou insulina. O maior número de alterações foi encontrado até a terceira e quarta horas da curva glicoinsulinêmica. As curvas glicêmicas e insulinêmicas em conjunto superaram a curva glicêmica isolada e glicemia de jejum quanto à prevalência de casos alterados.
Abstract:
Metabolic disorders can cause dizziness. Aim: to study the prevalence of glucose and glucose-insulin alterations in patients with peripheral vestibular disorders by studying the four-hour glucose-insulin curve; to check at what time there was the highest prevalence of altered cases and whether the glucose and insulin curves together are better than the isolate glucose curve and fasting glucose curve. Materials and Methods: retrospective study, analyzing 81 four-hour glucose-insulin curves in patients with peripheral vestibular dizziness. Results: Four-hour glucose-insulin curve alterations happened in 87.7% of the patients. Hypoglycemia was seen in 61.7% of the cases, hyperinsulinemia in 55.5%, hyperglycemia in 27.2%, glucose intolerance in 12.3% and hypoinsulinemia in 1.2%. Normal tests were seen in 12.3 % of the cases and altered fasting glucose in 23.5%. Conclusions: The four-hour glucose-insulin curve analysis showed that 87.7% of the patients with dizziness and suspicion of peripheral vestibular disorder had glucose or insulin metabolism disorders. The highest number of alterations was seen up to the third and fourth hour of the glucose-insulin curve. The glucose and insulin curves together overcame the glucose curve alone and fasting glucose curve in regards of the prevalence of altered cases.
![]()
INTRODUÇÃO
A tontura é considerada o segundo sintoma mais prevalente até os 65 anos, e o mais frequente após esta idade. Cerca de 85% dos pacientes com tontura apresentam algum distúrbio do sistema vestibular1.
Dentre as vestibulopatias mais frequentes em nosso meio destacam-se a vertigem posicional paroxística benigna, a hidropisia endolinfática e as de origem metabólica2-5. Esta última pode ser responsável por 17,1% das labirintopatias1.
Diversas condições metabólicas afetam o funcionamento da orelha interna2-6. Disfunções no metabolismo dos carboidratos são causas frequentes de alterações nos sistemas vestibular e auditivo, sendo, na maioria dos casos, decorrente de distúrbios do metabolismo da glicose1,5,7,8. O paciente geralmente queixa-se de tontura, sensação de flutuação, zumbido, fraqueza, sudorese e tremor8. A hipoglicemia, hiperglicemia e mesmo pequenas alterações dos níveis insulinêmicos já são suficientes para levar a alterações com repercussão no labirinto8-11. Os distúrbios metabólicos podem agir como fator etiológico principal da disfunção vestibular ou, também, como fator agravante de uma vestibulopatia pré-existente.
Na avaliação metabólica do paciente vestibulopata, a glicemia de jejum e a curva glicêmica podem nos informar quanto à presença de hiper ou hipoglicemia. A curva insulinêmica também pode ser útil nesta avaliação. Charles e Kirtane12,13 encontraram mais alterações à curva insulinêmica em pacientes vestibulopatas em relação a voluntários normais, com diferença estatisticamente significante.
No entanto, não há consenso se a curva glicoinsulinêmica teria vantagem diagnóstica em relação à curva glicêmica isolada e glicemia de jejum em pacientes com vestibulopatia. Em relação às curvas glicêmicas e glicoinsulinêmicas também há dúvida quanto ao tempo do exame que teria maior possibilidade de verificar alterações nesses pacientes.
Sendo assim, os objetivos deste estudo foram identificar por meio da curva glicoinsulinêmica de 4 horas a prevalência das alterações glicêmicas e glicoinsulinêmicas em pacientes com hipótese diagnóstica de vestibulopatia periférica, fora do período de crise; verificar em que momento do exame foi encontrada a maior prevalência de casos alterados; verificar se as curvas glicêmica e insulinêmica em conjunto superam a curva glicêmica isolada e glicemia de jejum quanto à prevalência de casos com alterações.
MÉTODO
Esta pesquisa foi submetida e aprovada pelo Comitê de Ética em Pesquisa da instituição onde foi realizada, protocolo número 0558/08.
Trata-se de um estudo retrospectivo por meio de levantamento dos prontuários de 81 pacientes com queixa de tontura e hipótese diagnóstica de síndrome vestibular periférica. Foram incluídos os pacientes que se submeteram à anamnese, exame físico otorrinolaringológico e neurológico, avaliação audiométrica, exame vestibular e curva glicoinsulinêmica de 4 horas com mensuração da glicemia e insulinemia após 12 horas de jejum e 30, 60, 90, 120, 180 e 240 minutos após ingestão de 75g de dextrosol. Foram excluídos os pacientes com diagnóstico prévio de Diabetes Mellitus.
Os resultados da curva glicêmica foram Tabelados, analisados e classificados de acordo com os critérios da Associação Americana de Diabetes publicados em 2008 e a interpretação da curva insulinêmica baseou-se nos critérios de Kraft (1975)14-17.
Foram considerados alterados os valores da glicemia de jejum maiores que 99mg/dl e valores maiores ou igual a 200mg/dl à curva glicêmica, caracterizando alteração do tipo hiperglicemia; os casos em que a glicemia apresentasse valores maiores ou igual 140mg/dl aos 120 minutos da curva glicêmica foram considerados como intolerância à glicose; a ocorrência de um ou mais valores menores que 55mg/dl, em qualquer momento do exame, foi classificado com hipoglicemia em valor absoluto; a queda da glicemia maior que 1mg por minuto foi considerada hipoglicemia em valor relativo.
A curva insulinêmica foi analisada segundo os critérios de Kraft15, tendo como anormalidades os seguintes achados: insulina de jejum maior que 25?UI/ml, presença de pico de insulina atrasado (aos 120 ou 180 minutos), valor da insulina aos 120 minutos maior que 50 ?UI/dl e a soma dos valores das insulinemias da 2a e 3a hora maior que 60 ?UI/ml, caracterizando alteração do tipo hiperinsulinemia; nos casos em que todos os valores da insulinemia foram menores do que 50 ?UI/dl, foi caracterizada hipoinsulinemia.
Os resultados obtidos pela análise das curvas glicêmicas e glicoinsulinêmicas foram distribuídos de acordo com tempo de coleta e o tipo de exame efetuado (glicemia de jejum, curva glicêmica de 2 horas, curva glicoinsulinêmica de 2 horas, curva glicêmica de 3 horas, curva glicoinsulinêmica de 3 horas, curva glicêmica de 4 horas ou curva glicoinsulinêmica de 4 horas), sendo que um valor anormal já tornava o exame alterado até a sua finalização.
Utilizou-se o teste qui-quadrado para verificar qual exame apresenta maior número de casos alterados e em qual tempo de duração. O nível de significância adotado foi de 0,05.
RESULTADOS
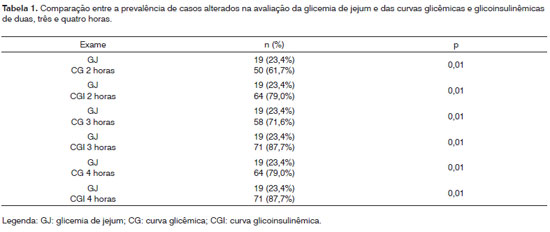
A análise dos níveis glicêmicos e insulinêmicos evidenciou que no jejum, 23,5% das glicemias estavam elevadas, caracterizando hiperglicemia. Não houve alteração quanto à insulina neste momento.
Até a segunda hora, a curva glicêmica apresentou 61,7% de alterações, enquanto a curva glicoinsulinêmica, 79,0%.
Até a terceira hora, a curva glicêmica apresentou 71,6% de alterações, enquanto a curva glicoinsulinêmica, 87,7%.
Finalmente, até a quarta hora, a curva glicêmica apresentou 79,0% de alterações, enquanto a curva glicoinsulinêmica, 87,7%.
Das alterações da curva glicoinsulinêmica de 4 horas encontrou-se: 54 pacientes (66,7%) com hipoglicemia, sendo relativa em 35 (64,8%) e em valor absoluto em 29 (53,7%), 45 sujeitos (55,5%) com hiperinsulinemia, 22 (27,2%) com hiperglicemia, 10 (12,3%) com intolerância à glicose e 1 (1,2%) com hipoinsulinemia, sendo que mais do que uma alteração pôde ser encontrada no mesmo exame.
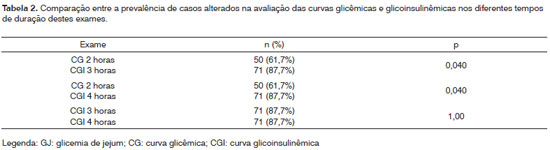
As curvas glicêmicas e glicoinsulinêmicas de duas, três e quatro horas apresentaram maior prevalência de casos alterados, com diferença estatisticamente significante que a glicemia de jejum (Tabela 1). As curvas glicoinsulinêmicas de três e quatro horas demonstraram maior percentual de casos alterados, com diferença estatisticamente significante que a curva glicêmica de duas horas e, finalmente, as curvas glicoinsulinêmicas de três e quatro horas demonstraram o mesmo percentual de casos alterados (Tabela 2).
DISCUSSÃO
As alterações do metabolismo dos carboidratos, como a hipoglicemia e a hiperglicemia, assim como alterações da insulina, representam uma das causas mais frequentes dos distúrbios do equilíbrio1,3,8,18. O diagnóstico precoce destes distúrbios é extremamente importante na avaliação dos pacientes com queixa de tontura8,11.
Sabe-se que as estruturas labirínticas e, principalmente a estria vascular, apresentam atividade metabólica intensa e, portanto, dependem de oferta constante e adequada de oxigênio, glicose e trifosfato de adenosina (ATP). Grandes gastos energéticos são necessários para manter as concentrações adequadas de sódio e potássio na endolinfa, sendo a glicose fundamental para a produção do ATP dentro das células e fornecimento de energia para o funcionamento da bomba de sódio e potássio.
Nesse aspecto, as alterações metabólicas que envolvem o metabolismo da glicose podem comprometer o fornecimento de energia, alterando a concentração de íons na endolinfa e perilinfa, provocando mudança nos potenciais elétricos labirínticos e propiciando o aparecimento de tontura18,19.
A falta de glicose como fonte de energia da bomba de sódio e potássio gera a hidropsia endolinfática, provocada pela retenção de sódio no espaço endolinfático e consequente aumento de volume de água neste compartimento3. Murbach encontrou variação negativa na amplitude das emissões otoacústicas por produto de distorção na vigência de hipoglicemia e hiperinsulinemia6. Mendelson & Roderique20 demonstraram redução no potencial endococlear e no microfonismo coclear durante a fase de hipoglicemia associada à redução da concentração de potássio e aumento da concentração de sódio na endolinfa, comprovando a sensibilidade do sistema auditivo às variações da composição da endolinfa.
A avaliação do paciente com tontura, após anamnese e exame físico completo, inclui, basicamente, os testes audiológicos, testes de função vestibular, testes bioquímicos, biológicos e hormonais e os exames de imagens, para o estabelecimento do diagnóstico topográfico e etiológico. A avaliação bioquímica sugerida por grande parte da literatura científica pertinente inclui a glicemia de jejum2,7,9,10,19 e eventualmente a curva glicoinsulinêmica prolongada8,15,18. É importante ressaltar que a curva glicoinsulinêmica fornece mais informações que a simples glicemia de jejum, como hipoglicemia relativa ou em valor absoluto, pico atrasado de insulina, hiperinsulinemia e hipoinsulinemia, sendo que o diagnóstico precoce destas alterações e a instituição de tratamento dietético adequado podem prevenir a instalação do Diabetes e de suas complicações16,18,21,22, além de melhorar os sintomas otoneurológicos8.
No presente estudo, na avaliação da curva glicoinsulinêmica de quatro horas, a alteração mais encontrada foi a hipoglicemia (66,7%), concordando com os estudos de Charles12, Carrillo et al.23 e Ferreira et al.24. A hiperinsulinemia também mostrou-se alteração importante, ocorrendo em 55,5% dos casos, o que também foi verificado por Mangabeira Albernaz e Fukuda18, que encontraram hiperinsulinemia em 86% dos pacientes com distúrbio da orelha interna com suspeita clínica de etiologia metabólica, e por D'Avila e Lawinsky25 que encontraram hiperinsulimenia em 72% dos casos de Síndrome de Ménière investigados através da curva glicoinsulinêmica de 5 horas. Já Ramos8 encontrou 38,8% de alterações na curva insulinêmica ao avaliar pacientes com síndromes cocleares e/ou vestibulares e curvas glicêmicas normais, em sua maioria. Mangabeira Albernaz26, ao estudar 130 pacientes com afecções metabólicas da orelha interna, encontrou 83 (63,15%) com hiperglicemia associada à hipoglicemia reativa e hiperinsulinemia.
A curva glicoinsulinêmica prolongada tem se mostrado mais eficaz no diagnóstico de alteração do metabolismo de carboidrato do que a glicemia de jejum isoladamente1,3,4,8,16,18. Neste estudo, quando analisamos a glicemia em jejum dos pacientes com tontura, encontramos 23,5% dos casos com valores alterados, índice inferior ao encontrado no restante dos tempos das curvas glicêmica ou glicoinsulinêmica, concordando com Ramos8, Fukuda e Mangabeira Albernaz18 e Lavinsky et al.27, que encontraram maior índice de alterações glicêmicas e insulinêmicas nas curvas prolongadas, identificando poucas alterações na glicemia de jejum.
No presente estudo, observou-se, também, que na curva glicoinsulinêmica houve um maior percentual de alterações até a terceira e quarta horas do exame (p<0,001). No entanto, não houve benefício diagnóstico quando comparamos as curvas de três e quatro horas, ambas apresentando 87,7% de alterações. Ferreira et al.24, entretanto, verificou maior benefício após a terceira hora do exame, encontrando hipoglicemia em 50,0% dos casos e sempre após a terceira hora.
A avaliação da glicemia juntamente com a insulinemia foi mais valiosa do que a avaliação isolada da glicemia. Estes dados concordam com Proctor11, Mangabeira Albernaz e Fukuda18 e Lavinsky et al.26 que também encontraram maior número de alterações na curva glicoinsulinêmica de 5 horas do que nas curvas glicêmicas e insulinêmicas isoladas.
Vale ressaltar que, neste estudo, foram avaliados pacientes consecutivos com queixa de tontura de origem vestibular periférica, sem selecionar aqueles com clínica sugestiva de distúrbio metabólico. Sendo assim, a avaliação do metabolismo da glicose e insulina não deve deixar de ser investigada em todos os pacientes com queixa de tontura, como já foi ressaltado por Caovilla et al.28.
CONCLUSÃO
A análise da curva glicoinsulinêmica de 4 horas evidenciou que 87,7% dos pacientes com tontura e hipótese de disfunção vestibular periférica apresentaram alterações do metabolismo da glicose ou insulina. O maior número de alterações foi encontrado até a terceira e quarta horas da curva glicoinsulinêmica e as curvas glicêmicas e insulinêmicas em conjunto superaram a curva glicêmica isolada e glicemia de jejum quanto à prevalência de casos alterados.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Silva MLG, Munhoz MSL, Ganança MM, Caovilla HH, Ganança CF. In:Silva MLG, Munhoz MSL, Ganança MM, Caovilla HH. Quadros Clínicos Otoneurológicos Mais Comuns, 1a edição, São Paulo, Atheneu, 2000:37-45.
2. Bittar RSM, Medeiros IRT. Tratado de Otorrinolaringologia, 1a edição, São Paulo, Roca, 2003:496-504.
3. Ganança MM, Caovilla HH. Vertigem tem Cura? Primeira Edição, São Paulo:Lemos Editorial 1998:302.
4. Fórum sobre Vertigem. Rev Bras Otorrinolaringol. 2003;supl 1:6-36.
5. Updegraff, WR. Impaired Carbohydrate Matabolism and Idiopatic Ménière's Disease. Ear Nose Throat J. 1977;56:160-3.
6. Murbach VF, Caovilla HH, Munhoz MSL, Ganança MM, Guerrero AI. Distortion Product Otoacoutic Emissions Amplitude Variations During Glucose Tolerance Test and Insulin Titration. Acta ORL. 2003;22(4):32-42.
7. Maia CAS, Campos CAH. Diabetes Mellitus como causa de perda auditiva. Braz J Otorhinolaryngol. 2005;71(2):208-14.
8. Ramos S, Ramos RF. Síndromes cócleo-vestibulares por distúrbios do metabolismo dos glicídios. Tratamento com dietas nutricionais e evolução dos sintomas e limiares auditivos tonais. Rev Bras Otorrinolaringol. 1993;59(2):112-20.
9. Bittar RSM, Sanchez TG, Santoro PP, Medeiros IRT. O Metabolismo da Glicose e o Ouvido Interno. Arq Otorrinolaringol. 1998;2(1):39-44.
10. Sanchez TG, Medeiros IR, Coelho FF, Constantino GTL, Bento RF. Frequência de alterações da glicose, lipídeos e hormônios tireoideanos em pacientes com zumbido. Arq Otorrinolaringol 2001;5(1):142-7.
11. Proctor CA. Abnormal insulin levels and vertigo. Laryngoscope. 1981;91(10):1657-62.
12. Charles DA, Barber HO, Hope-Gill HF. Blood glucose and Insulin Levels, thyroid function, and serology in Ménière's disease, recurrent vestobulopathy, and psychogenic vertigo. J Otolaryngol. 1979 ;8(4):347-53.
13. Kirtane MV, Medikeri SB, Rao P. Blood levels glucose and insulin in Meniere's disease. Acta Otolaryngol. Suppl 1984;406:42-5.
14. Standards of Medical Care in Diabetes. Diabetes Care. 2008;31:suppl 1:S12-14.
15. Kraft LR. Detection of diabetes mellitus in situ (occult diabetes). Lab Med. 1975;6:10-22.
16. Miller O. Laboratório para o Clínico, 8a edição, São Paulo, Atheneu: 1999;3-32.
17. Albuquerque R. Os (Des) Encontros das Solicitações e das Interpretações dos Exames Relacionados com o Metabolismo Glicídico. Diabetes Hoje - informativos da Sociedade Brasileira de Diabetes, 2005.
18. Mangabeira Albernaz PL, Fukuda Y. Glucose, Insulin and Inner Ear Pathology. Acta Otolaryngol. 1984;97:451-96.
19. Colafêmina, JF. Tratado de Otorrinolaringologia, volume 2, 1a edição, São Paulo, Roca. 2003. p. 424-59.
20. Mendelsohn M, Roderique J. Cationic changes in endolymph during hypoglycemia. Laryngoscope. 1972;82:1533-40.
21. Bell SJ, Forse RA:Nutritional Management of Hypoglycemia. Diabetes Educ. 1999;25(1):41-7.
22. Laaksomen DE, Toppinem LK, Juntunen KS, Autio K, Liukkonen KH, Poutanen KS et al. Dietary carbohydrate modification enhances insulin secretion in persons with the metabolic syndrome. Am J Clin Nutr. 2005;82(6):1218-27.
23. Carrilo V, De Hertogh R, Van den Eeckhaut J, Peiffer C. Acta Otorhinolaringol Belg. 1984;38(5):474-84.
24. Ferreira ACJ, Guimarães RES, Becker MHG, Gonçalves TML, Silva CDL, Crosara PFTB et al.. Avaliação metabólica do paciente com labirintopatia. Arq Otorrinolaringol. 2000;4(1):116-7.
25. D'Avila C, Lavinsky L. Glucose and insulin profiles and their correlations in Ménières disease. Int Tinnitus J. 2005;11(2):170-6.
26. Mangabeira Albernaz PL. Afecções da orelha interna por distúrbios do metabolismo dos hidratos de carbono:estudo evolutivo. Acta ORL. 2006;24(2):59-62.
27. Lavinsky M, Wolff FH, Lavinsky L. Estudo de 100 pacientes com clínica sugestiva de hipoglicemia e manifestações de vertigem, surdez e zumbido. Rev Bras Otorrinolaringol. 2000;7(1):8-12.
28. Caovilla HH, Ganança MM, Munhoz MSL, Ganança FF, Serafini F. Síndromes cocleovestibulares e hiperinsulinismo. Rev Bras Méd Otorrinolaringol. 1994;1(2):90-8.
1 Especialista em Otoneurologia - UNIFESP-EPM, Otorrinolaringologista.
2 Especialista em Otoneurologia, Mestranda pela UNIFESP-EPM, Otorrinolaringologista.
3 Mestre e Doutorando em Ciências pela UNIFESP-EPM, Otorrinolaringologista.
4 Mestre e Doutor em Medicina pela UNIFESP/EPM, Professor Adjunto, Chefe do Ambulatório e do Setor de Reabilitação Vestibular da Disciplina de Otoneurologia da UNIFESP/EPM. Professor Colaborador do Programa de Pós-Graduação em Reabilitação Vestibular e Inclusão Social da UNIBAN.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 16 de junho de 2008. cod. 5891
Artigo aceito em 29 de julho de 2008.