Ano: 2009 Vol. 75 Ed. 4 - Julho - Agosto - (19º)
Seção: Artigo Original
Páginas: 589 a 592
Da rotação cefálica ativa na vertigem posicional paroxística benigna
Active head rotation in benign positional paroxysmal vertigo
Autor(es): Fernando Freitas Ganança1, Cristina Freitas Ganança2, Heloisa Helena Caovilla3, Maurício Malavasi Ganança4, Pedro Luiz Mangabeira Albernaz5
Palavras-chave: eletronistagmografia, nistagmo posicional, rotação, vertigem.
Keywords: electronystagmography, positional nystagmus, rotation, vertigo.
Resumo:
A vertigem posicional paroxística benigna (VPPB) corresponde a uma das vestibulopatias mais comuns e a rotação cefálica ativa um dos métodos mais modernos de avaliação da função vestibular. Objetivo: O objetivo desta pesquisa foi verificar se a prova de rotação cefálica ativa pode revelar sinais de disfunção do reflexo vestíbulo-ocular horizontal e/ou vertical em pacientes vertiginosos com hipótese diagnóstica de VPPB. Desenho do Estudo: Estudo de série retrospectivo. Material e Método: Uma avaliação otoneurológica incluindo a eletronistagmografia computadorizada e a prova de rotação cefálica ativa, no plano horizontal e vertical foi conduzida em 100 pacientes com hipótese diagnóstica de VPPB. Resultados: Alterações isoladas ou associadas de ganho, fase e assimetria do reflexo vestíbulo-ocular horizontal e/ou vertical, foram os achados indicativos de comprometimento vestibular em 77,0% dos casos de VPPB. Conclusão: A prova de rotação cefálica ativa permitiu evidenciar distúrbios do reflexo vestíbulo- ocular horizontal e/ou vertical em relevante proporção dos pacientes com VPPB.
Abstract:
Benign Positional Paroxysmal Vertigo (BPPV) is one of the most common vestibular diseases and the active head rotation test one of the most modern methods of vestibular function assessment. Aim: this study aims to verify if the active head rotation test may reveal signs of horizontal and/or vertical vestibulo-ocular reflex dysfunction in vertigo patients suspected for BPPV. Study design: retrospective series study. Materials and Method: Neurotological evaluation including computerized electronystagmography and active head rotation on the horizontal and vertical axes were conducted in 100 patients suspected for BPPV patients. Results: Isolated or associated abnormalities of the horizontal and/or vertical vestibulo-ocular reflex gain, phase and symmetry were indicative of vestibular involvement and found in 77.0% of the BPPV patients. Conclusion: the active head rotation test revealed horizontal and/or vertical vestibulo-ocular reflex dysfunctions in a relevant number of BPPV patients.
![]()
INTRODUÇÃO
A vertigem posicional, ou seja, a tontura de tipo rotatório à modificação da posição da cabeça ou do corpo é um sintoma característico de doenças vestibulares e de alta prevalência em todo o mundo. Um dos distúrbios labirínticos em que a vertigem posicional costuma estar presente é a Vertigem Posicional Paroxística Benigna (VPPB)1-5.
O método mais usado atualmente para identificar as alterações da função vestibular é a eletronistagmografia (ENG). No entanto, nem todos os pacientes vertiginosos com hipótese diagnóstica de VPPB à história clínica apresentam sinais de disfunção do equilíbrio corporal à ENG6.
As provas rotatórias passivas e calóricas, testes convencionais de avaliação do reflexo vestíbulo-ocular (RVO) à ENG, não analisam toda a gama de frequências da função vestibular, pois os estímulos empregados são de frequências muito baixas. Este é um dos motivos do não encontro de achados anormais em pacientes vertiginosos em geral e também na VPPB, nestas provas7.
Novos métodos foram desenvolvidos, incluindo avançada tecnologia computadorizada, para sensibilizar e tornar mais precisa a avaliação clínica dos distúrbios vestibulares. Uma das mais recentes conquistas é a autorrotação cefálica (ou rotação cefálica ativa), que analisa o RVO horizontal e vertical em condições fisiológicas, nas frequências da movimentação natural da cabeça no dia-a-dia8.
Os movimentos oculares devem ser iguais e opostos aos da cabeça, para estabilizar e manter a visão clara e o equilíbrio corporal durante a locomoção e a movimentação na vida cotidiana. Alterações deste padrão sugerem distúrbio do RVO9.
A avaliação do RVO horizontal e vertical à prova de autorrotação cefálica baseia-se nos seguintes parâmetros: tontura per-rotatória, ganho (relação entre a velocidade dos olhos e a da cabeça), fase (atraso ou avanço da resposta ocular em relação à movimentação da cabeça) e assimetria (comparação entre os ganhos dos movimentos cefálicos de direção oposta), em cada frequência de estimulação10,11.
A importância diagnóstica da prova de rotação cefálica ativa em otoneurologia tem sido evidenciada em nosso meio e no exterior, devido à sua alta sensibilidade na detecção de perturbações funcionais do equilíbrio corporal de origem labiríntica12-32.
Esta prova não permite localizar a lesão em nível periférico ou central, nem identificar com segurança o lado lesado, mas as suas alterações indicam a existência de uma disfunção do sistema vestibular10.
O objetivo desta pesquisa foi verificar se a prova de rotação cefálica ativa pode revelar sinais de disfunção do RVO horizontal e/ou vertical em pacientes vertiginosos com hipótese diagnóstica de VPPB.
MATERIAL E MÉTODOS
Esta pesquisa foi aprovada pela Comissão de Ética e Pesquisa da instituição onde foi realizada, protocolo número 0326/08.
Foi efetuado um estudo retrospectivo em um grupo de 100 pacientes vertiginosos consecutivos com hipótese diagnóstica de VPPB, na faixa etária de 41 a 82 anos, brancos, sendo 61 do gênero feminino e 39 do masculino, examinados nos últimos três anos.
A hipótese de VPPB foi realizada pela história clínica naqueles pacientes que apresentaram crises recorrentes de tontura posicional, rotatória ou não, cujo aparecimento estava relacionado à adoção de determinados posicionamentos da cabeça, de curta duração, acompanhadas ou não de sintomas neurovegetativos e excluídas outras vestibulopatias e doenças neurológicas.
Todos os pacientes foram submetidos à avaliação otoneurológica que incluiu anamnese, exame otorrinolaringológico, audiometria tonal liminar, discriminação vocal, impedanciometria, pesquisa do equilíbrio estático e dinâmico e ENG computadorizada com autorrotação cefálica.
A realização e interpretação da avaliação audiológica obedeceu aos critérios de Mangabeira Albernaz et al.33. A ausência de achados de comprometimento da audição, a menos que considerados compatíveis com a faixa etária na caracterização de presbiacusia, constituiu um pré-requisito na seleção dos pacientes com VPPB.
A ENG computadorizada incluiu as seguintes avaliações: calibração dos movimentos oculares, pesquisa de nistagmo posicional, nistagmo espontâneo e semi-espontâneo, movimentos sacádicos, rastreio pendular, nistagmo optocinético, rotação cefálica ativa e prova calórica com ar a 42 e 18 graus centígrados, de acordo com os critérios de Ganança et al.34.
A pesquisa de vertigem e nistagmo de posição à ENG computadorizada foi efetuada à manobra descrita por Brandt35, também conhecida como manobra de Brandt, Daroff34,36, com óculos de Frenzel.
O posicionamento inicial da manobra foi sempre o mesmo apontado pelo paciente como sendo o desencadeante dos sintomas. Quando o paciente não conseguia precisar um posicionamento desencadeante específico, a manobra foi iniciada sempre pelo posicionamento para o lado direito.
A autorrotação cefálica no plano horizontal e vertical foi efetuada com VORTEQ. O VORTEQ é um dos componentes de um sistema de ENG computadorizada (Meta 4-Channel Computerized ENG, Version 5.0, Micromedical Technologies, Inc), empregado de acordo com as intruções do ENG, VORTEQ and rotational chair users manual version 5.0 (1995).
Previamente à realização da ENG computadorizada com VORTEQ, foi feita a limpeza da pele para a colocação dos dois eletrodos ativos do canal horizontal (um no canto externo periorbitário direito e o outro no esquerdo), dos dois eletrodos ativos do canal vertical (um acima da pálpebra superior de um dos lados e o outro abaixo da pálpebra inferior do mesmo lado) e do eletrodo neutro (disposto na linha média frontal).
Uma coroa com um sensor de velocidade angular foi firmemente ajustada ao redor da cabeça dos pacientes. Estes, sentados, permaneceram com os olhos abertos, fixando um alvo luminoso estacionário em ambiente semi-obscuro, segundo Henry, Di Bartolomeo 20 e Caovilla, Ganança13. Durante o teste, o amplificador de eletrooculografia gravou os movimentos oculares no canal horizontal e no canal vertical. O sensor de velocidade em posição vertical para cima registrou simultaneamente a velocidade da cabeça e dos olhos no plano horizontal. O sensor de velocidade em posição horizontal registrou simultaneamente a velocidade da cabeça e dos olhos no plano vertical. O programa do computador permitiu a análise de frequências entre 0,5 e 8 Hz.
Os pacientes fixaram um alvo luminoso colocado à distância de um metro à sua frente e foram instruídos para balançar a cabeça para à direita e para à esquerda, sincronicamente com um sinal acústico de frequência variável, produzido por um metrônomo eletrônico, acoplado ao VORTEQ. A primeira estimulação foi efetuada a 1 Hz; a segunda, de 1 a 3 Hz e a terceira, de 1 a 5 Hz, no plano horizontal. No plano vertical, as estimulações foram de 1 Hz e de 1 a 3 Hz. Cada estimulação teve a duração de 15 segundos.
A sequência de três estimulações de 1 Hz, 1 a 3 Hz e 1 a 5 Hz no plano horizontal e de 1 Hz e 1 a 3 Hz no plano vertical teve a intenção de ativar progressivamente a musculatura cervical a partir de uma frequência mais baixa e também impedir a ausência de respostas à estimulação de 5 Hz, comum à prova de 1 - 5 Hz, quando aplicada como único estimulo. A utilização de todas estas estimulações visou também a obtenção de dados mais consistentes e excluir artefatos.
Uma calibração dos movimentos oculares foi efetuada antes do conjunto das estimulações nos planos horizontal e vertical.
O computador avaliou a frequência da rotação da cabeça em todos os ciclos durante o teste; os ciclos foram agrupados de acordo com a faixa de frequência. Todos os ciclos próximos a 1 Hz (de 0,5 a 1,5 Hz) passaram a constituir um grupo, todos os ciclos próximos a 2 Hz (acima de 1,5 até 2,5 Hz) compuseram outro grupo, e assim por diante. Curvas da velocidade média dos olhos e da cabeça foram calculadas pelo computador, para cada classe de frequências. A comparação entre os valores da velocidade dos olhos e da cabeça foi automática, obtendo-se os valores de ganho (em número absoluto), fase (em graus) e assimetria (em termos percentuais) do RVO para cada classe de frequências.
Os resultados foram apresentados em gráficos no monitor do computador e impressos. A faixa de variação da normalidade de cada parâmetro do RVO (média mais ou menos dois desvios-padrão) foi previamente introduzida pelo fabricante na memória do equipamento. Adotamos o padrão de normalidade incluído no equipamento para caracterizar como normais ou anormais os achados dos três parâmetros do RVO horizontal e vertical à autorrotação cefálica com o VORTEQ nos pacientes com VPPB. O padrão de normalidade do VORTEQ é similar ao obtido por Caovilla, Ganaça13, que utilizaram o mesmo equipamento e o mesmo método de realização do procedimento desta investigação.
As alterações isoladas ou associadas de ganho, fase e assimetria do RVO foram pesquisadas, bem como a eventual ocorrência de sintomas durante a prova. As anormalidades a 1 Hz da movimentação cefálica não foram consideradas, devido à possível influência dos sistemas oculares de perseguição e optocinético.
RESULTADOS
A avaliação audiológica foi considerada como essencialmente normal em 81,0 % dos casos e 19,0% dos casos, com idade entre 69 e 82 anos, apresentavam perda auditiva sensório-neural bilateral simétrica apenas em frequências agudas, classificada como presbiacusia.
À história clínica, os pacientes queixaram-se de vertigem posicional típica (96,0% dos casos) ou de tontura posicional não rotatória (4,0%). O enjoo posicional esteve associado às tonturas rotatórias ou não rotatórias em 38,0% dos casos. Instabilidade fora das crises de tonturas posicionais foi relatada em 39,0% dos casos.
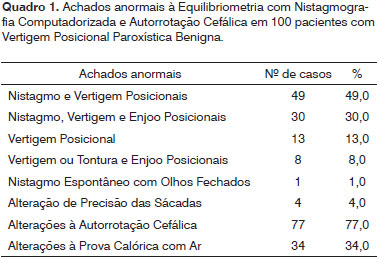
O quadro 1 mostra os sintomas e sinais anormais à avaliação da função vestibular nos 100 casos de VPPB.
Todos os casos apresentaram um ou mais sintomas e/ou sinais anormais à manobra de pesquisa do nistagmo posicional.
A associação de vertigem e nistagmo, e de vertigem, nistagmo e enjoo foram achados mais frequentes do que a queixa de vertigem e/ou enjoo, às manobras provocativas.
O nistagmo posicional foi verificado em 79,0% dos casos de VPPB, sempre acompanhado de vertigem e/ ou enjoo, que perduraram enquanto o fenômeno ocular esteve presente. Nos restantes 21,0 % do total de casos avaliados, vertigem e/ou enjoo foram os únicos achados à manobra posicional.
Em relação às etapas da ENG computadorizada, verificamos que nistagmo espontâneo horizontal com olhos fechados com a velocidade de sete graus por segundo foi observado em 1,0% dos casos, leves alterações da precisão dos movimentos sacádicos fixos e randomizados ocorreram em 4,0% dos casos, nistagmo pós-calórico anormal foi encontrado em 34,0% dos casos e a rotação cefálica ativa mostrou anormalidades do RVO em 77,0% dos casos (Quadro 1). Não foram registradas alterações à pesquisa de nistagmo espontâneo com os olhos abertos, nistagmo semi-espontâneo, rastreio pendular e provas optocinéticas.
Em relação à direção do nistagmo posicional nos casos em que este movimento ocular foi visível à observação com os óculos de Frenzel e/ou registrado à ENG, à manobra de Brandt, Daroff observou-se que a direção rotatória ocorreu em 96,2% dos casos, sendo que em 41,7% dos pacientes ocorreu também um componente vertical para cima, em 3,7% um componente horizontal e em 1,3% dos casos um componente vertical para baixo. Nos pacientes com nistagmo rotatório a direção foi antihorária em 52,6% dos casos e horária em 47,4% dos casos.
Nos dos casos em que o nistagmo foi rotatório puro, a ENG não registrou a sua presença. Este movimento ocular foi visível e identificado exclusivamente à observação visual dos olhos do paciente com os óculos de Frenzel.
O componente vertical para cima ou para baixo foi gravado e identificado no canal vertical da ENG em todos os casos em que esteve presente.
O componente horizontal do nistagmo horizontorotatório (3,7% dos casos) foi visível aos óculos de Frenzel e identificado no canal horizontal da ENG.
O nistagmo oblíquo para cima e para a direita (1,3% dos casos), com o componente vertical para cima mais intenso, foi caracterizado à observação visual dos olhos dos pacientes com os óculos de Frenzel e gravado como se fosse horizontal para à direita no canal horizontal da ENG e vertical para cima no canal vertical da ENG.
O nistagmo horizontal para à direita (1,3% dos casos) e o vertical para cima (1,3%) foram reconhecidos nos canais horizontal e vertical da ENG, respectivamente, e também aos óculos de Frenzel.
A latência do nistagmo posicional foi de até 15 segundos, a duração foi menor do que 30 segundos e a fatigabilidade à repetição do posicionamento desencadeante ocorreu em 98,7% dos casos. O nistagmo posicional não foi fatigável em 1,3% dos casos, no paciente que apresentou nistagmo posicional horizontal.
A velocidade do nistagmo posicional foi variável de caso para caso, entre 4 e 17 graus por segundo, com média de 8 graus por segundo, na(s) posição(ões) lateral(ais) desencadeante(s).
O envolvimento labiríntico unilateral foi identificado em 87,3% dos casos e o bilateral em 12,7% dos casos com nistagmo posicional. Nos casos bilaterais, o nistagmo foi sempre rotatório puro, anti-horário no posicionamento direito e horário no posicionamento esquerdo, de intensidade semelhante.
O envolvimento uni ou bilateral do canal semicircular posterior foi caracterizado à manobra de Brandt, Daroff em 97,5% dos casos com nistagmo posicional rotatório, rotatório/vertical para cima, horizonto-rotatório e vertical para cima. Nesta manobra, o envolvimento do canal semicircular superior foi caracterizado em 1,3% dos casos com o nistagmo posicional rotatório/vertical para baixo e o envolvimento do canal semicircular lateral foi considerado em 1,3% dos casos com o nistagmo posicional horizontal.
Em relação às anormalidades do nistagmo pós-calórico nos 100 casos de VPPB, a hiper-reflexia vestibular foi o achado predominante, em 18% dos pacientes, unilateral (8,0% dos casos) ou bilateral (10,0% dos casos). A hiperreflexia unilateral ocorreu do(s) lado(s) considerado(s) lesado(s) à manobra de Brandt, Daroff. Hiporreflexia unilateral ocorreu em 11,0% dos casos, do mesmo lado do canal semicircular considerado envolvido à manobra de Brandt, Daroff. Preponderância direcional foi encontrada em 5% dos casos.
As alterações do nistagmo pós-calórico foram observadas em casos com alteração dos canais semicirculares posterior ou lateral, à manobra de Brandt, Daroff.
Vertigem per-rotatória leve ou moderada à rotação cefálica ativa foi relatada por 82,0% dos pacientes com VPPB. Todos os casos com nistagmo posicional apresentaram vertigem per-rotatória nesta prova.
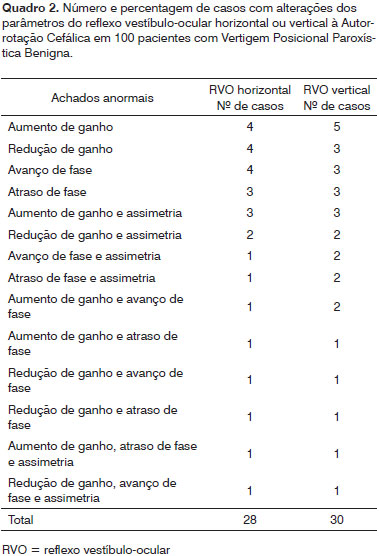
Em relação aos achados anormais do RVO horizontal e/ou vertical, observados em 77,0% dos pacientes com VPPB, as alterações isoladas do RVO horizontal foram encontradas em 28% dos casos, do RVO vertical em 30% dos casos e de ambos os reflexos em 19% dos casos.
A prevalência das diversas alterações isoladas ou combinadas de ganho, fase e simetria do RVO horizontal ou do RVO vertical está discriminada no Quadro 2 e a das alterações concomitantes dos parâmetros do RVO horizontal e do RVO vertical podem ser observadas no Quadro 3.
As alterações de ganho (redução ou aumento) e/ ou de fase (avanço e/ou atraso) foram mais frequentes do que a assimetria (para a direita ou para a esquerda, para cima ou para baixo) tanto na avaliação do RVO horizontal como na do RVO vertical. Ao contrário das alterações de ganho ou fase, a assimetria nunca ocorreu isoladamente. A assimetria também não foi encontrada quando o RVO horizontal e o RVO vertical estavam comprometidos simultaneamente.
Os casos com nistagmo posicional rotatório/vertical para baixo ou horizontal referiram vertigem per-rotatória e não apresentaram anormalidades dos parâmetros do RVO horizontal e/ou vertical à autorrotação cefálica.
Alterações do RVO horizontal e/ou vertical foram observadas em 80,5% dos 77 casos com nistagmo rotatório, rotatório/vertical para cima, horizonto-rotatório, vertical para cima e oblíquo, que correspondem ao envolvimento do canal semicircular posterior, uni ou bilateralmente. As alterações do RVO horizontal e/ou vertical foram encontradas em 71,4% dos 21 pacientes sem nistagmo posicional.
DISCUSSÃO
De acordo com OLeary37, Goebel, Rowdon38 e Davis10, as provas rotatória pendular decrescente e de aceleração harmônica sinusoidal analisam o RVO empregando somente baixas frequências de estimulação, o que ocorre também com a prova calórica e, portanto, todas estas provas têm um valor diagnóstico limitado por não avaliarem grande parte da gama de frequências da função vestibular.
Gresty et al.39 assinalaram que a maioria dos movimentos cefálicos habituais ocorre em frequências de 1 a 4 Hz. Segundo Guitton, Volle19, Grossman et al.18 e NG et al.27, a estabilização visual à movimentação cefálica durante a locomoção é fundamentalmente promovida pelo RVO, diante da pouca sensibilidade dos sistemas de perseguição e optocinético acima de 2 Hz.
Fineberg et al.16 salientaram que a vertigem à movimentação da cabeça é muito frequente e, mesmo diante da importância desta constatação, o RVO não costuma ser analisado com estímulos acima de 2 Hz, devido às restrições técnicas das cadeiras rotatórias disponíveis.
A rotação cefálica ativa emprega estímulos de 0,5 a 6,5 Hz e é efetuada nas mesmas condições fisiológicas dos movimentos habituais da cabeça, de acordo com Fineberg et al.16 e Davis10.
OLeary37 afirmou que são os movimentos cefálicos do dia-a-dia que provocam ou aumentam as tonturas relatadas pelos pacientes. A rotação cefálica ativa pode, portanto, caracterizar melhor as alterações do RVO do que os testes vestibulares não fisiológicos que usam estímulos de baixa frequência.
Nesta pesquisa, a rotação cefálica ativa com o VORTEQ no plano horizontal e vertical, olhos abertos e alvo fixo, representou um recurso para evidenciar outros sinais de disfunção vestibular nos pacientes com VPPB.
A rotação cefálica ativa e a pesquisa de nistagmo posicional com óculos de Frenzel foram as provas que mais apresentaram achados anormais em nossos pacientes com VPPB.
O uso dos óculos de Frenzel para a pesquisa do nistagmo ou outros movimentos oculares à equilibriometria foi considerado importante para Sauron, Doubler36, Yokoy, Fukuda40, Hamid41 e Brandt35.
Os 100 pacientes realizaram a prova de rotação cefálica ativa sem dificuldades, sendo que 82,0% referiram tontura leve ou moderada durante a mesma. Todos os 79 pacientes com nistagmo posicional relataram vertigem per-rotatória nesta prova. Segundo Caovilla, Ganança12, a tontura durante o teste pode ser um sinal indicativo de disfunção vestibular.
A rotação cefálica ativa, no plano horizontal e vertical, com olhos abertos e alvo fixo, revelou alterações de ganho, fase e assimetria em 77,0% dos nossos casos de VPPB, contribuindo para o diagnóstico de disfunção vestibular em pacientes com VPPB. Analisando apenas o RVO horizontal, Caovilla, Ganança12 observaram que 47,2% dos pacientes vertiginosos com doenças otoneurológicas de diferentes etiologias e sem alterações à VENG apresentaram diversos sinais de comprometimento labiríntico à rotação cefálica ativa. Estes resultados realçam a importância deste exame na confirmação da existência de disfunção vestibular em pacientes vertiginosos.
Em pacientes com VPPB, Corvera-Behar et al.15 verificaram aumento do ganho e atraso da fase do RVO à rotação cefálica ativa com o equipamento Vestibular Autorotation Test, Western Systems Research, Inc, no plano horizontal, mas não encontraram alterações no plano vertical. Concluíram que a prova é valiosa para o diagnóstico da VPPB, pois a ENG costuma ser essencialmente normal nesta doença. Como o RVO vertical foi normal, afirmaram que os seus resultados contestam a teoria da cupulolitíase como mecanismo causal da VPPB.
Nesta pesquisa, foram identificadas alterações exclusivas do RVO vertical em 30,0% dos casos de VPPB e alterações concomitantes com as do RVO horizontal em mais 19,0% dos casos. Portanto, 49,0% dos casos de VPPB revelaram comprometimento isolado ou associado do RVO vertical, o também contrasta com os achados de Corvera-Behar et al.15.
Concordamos com Corvera-Behar et al.15 quanto ao valor da contribuição da rotação cefálica ativa na confirmação da disfunção vestibular em casos com a hipótese diagnóstica de VPPB. Nesta pesquisa, verificamos, inclusive, que as alterações do RVO horizontal e/ou vertical também foram encontradas em 71,4% dos 21 pacientes sem nistagmo posicional à ENG e à observação visual com óculos de Frenzel.
Considerando, no entanto, que a autorrotação cefálica com VORTEQ é uma prova recentemente introduzida, são necessários novos estudos para confirmar os nossos resultados e aferir a sua abrangência semiológica em otoneurologia.
CONCLUSÃO
Diante do que observamos nesta pesquisa, concluímos que a prova de a rotação cefálica ativa, com os olhos abertos e alvo fixo, foi capaz de evidenciar sinais de disfunção do reflexo vestíbulo-ocular horizontal e vertical em parte relevante da população de pacientes com hipótese diagnóstica de VPPB.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Lanska DJ, Remler B. Benign paroxysmal positioning vertigo: classic desciptions, origins of the provocative positioning technique, and conceptual developments. Neurology. 1997;48:1167-77.
2. Katsarkas A. Dizziness in aging: a retrospective study of 1194 cases. Otolaryngol Head Neck Surg. 1994;110(3):296-301.
3. Dumas G, Charachon R, Ghozali S. Benign paroxysmal positional vertigo. Ann Otolaryngol Chir Cervicofac. 1994;111(6):301-13.
4. Hughes CA, Proctor L. Benign paroxysmal positional vertigo. Laryngoscope. 1997;107(5):607-13.
5. Ganança MM, Caovilla HH, Munhoz MSL, Silva MLM, Frazza MM, Ganança FF et al. As muitas faces da vertigem posicional. Atualidades em Geriatria. 1999;22(4):8-14.
6. Katsarkas A. Electronystagmographic (ENG) findings in paroxysmal positional vertigo (PPV) as a sign of vestibular dysfunction. Acta otolaryngol. (Stockh.) 1991;111(2):193-200.
7. Bhansali SA, Honrubia V. Current status of electronystagmography testing. Otolaryngol Head Neck Surg. 1999;120(3):419-26.
8. OLeary DP, Davis LL. Vestibular autorotation with active head movements. In: Jackler RK, Brackmann DE (ed). Neurotology. St Louis, Mosby, 1994. p.229-40.
9. Cohen B, Suzuki J, Bender MB. Eye movements from semicircular canal nerve stimulation in the cat. Ann Otol Rhinol Laryngol. 1964;73:153-69.
10. Davis LL. The VAT for testing balance. In: OLeary DP, Davis LL. Vestibular Autorotation Test. Los Angeles, 1994. p.1-2.
11. Eng, Vorteq and rotational chair users manual version 4.5. Chatham, Micromedical Technologies, 1995. 194p.
12. Caovilla HH, Ganança MM. Ganho, fase e assimetria à rotação cefálica ativa com VORTEQ: limites normais. Rev Bras Med Otorrinolaringol. 1996;3(4):209-12.
13. Caovilla HH, Ganança MM. Rotação cefálica ativa de altas frequências: método simples e fisiológico para avaliação rápida e precisa da função vestibular. Rev Bras Med Otorrinolaringol. 1997;4(1):25-32.
14. Cheung B, Money K, Sarkar P. Visual influence on head shaking using the vestibular autorotation test. J Vestib Res. 1996;6(6):411-22.
15. Corvera-Behar G, Corvera Bernardelli J, Hernández LM. Benign positional vertigo produces a specific pattern of abnormalities with high frequency vestibulo-ocular reflex testing. Ear Nose Throat J. 1994;73(10):768-71.
16. Fineberg R, OLeary DP, Davis LL. Use of active head movements for computerized vestibular testing. Arch Otolaryngol Head Neck Surg. 1987;113:1063-5.
17. Ganança MM, Caovilla HH. VORTEQ: limites normais para a avaliação clínica de pacientes vertiginosos. Rev Bras Med Otorrinolaringol. 1996;3(3):175.
18. Grossman GE, Leigh RJ, Abel LA, Lanska DJ, Thurston SE. Frequency and velocity of rotational head perturbations during locomotion. Exp Brain Res. 1988;70:470-6.
19. Guitton D, Volle M. Gaze control in humans: eye-head coordination during orienting movements to targets within and beyond the oculomotor range. J Neurophysiol. 1987 58(3):427-59.
20. Henry DF, Di Bartolomeo JR. Closed-loop caloric, harmonic acceleration and active head rotation tests: norms and reliability. Otolaryngol Head Neck Surg. 1993;109(6):975-87.
21. Hoffman DL, O'Leary DP, Munjack DJ.Autorotation test abnormalities of the horizontal and vertical vestibulo-ocular reflexes in panic disorder. Otolaryngol Head Neck Surg. 1994;110(3):259-69.
22. Hirvonen P, Pyykko I, Aalto H. A head autorotation test for patients with Menière´s disease. Auris Nasus Larynx .1998;25(2):111-9.
23. Hirvonen P, Pyykko I, Aalto H, Juhola M.Phase difference of vestibuloocular reflex in head autorotation test. Acta Otolaryngol. (Stockh.) 1997;Suppl 529:98-100.
24. Hirvonen P, Pyykko I, Aalto H, Juhola M. Vestibulo-ocular reflex function as measured with the head autorotation test. Acta Otolaryngol. (Stockh.) 1997;117:657-62.
25. KitsigianisGA, OLeary DP, Davis LL. Active head-movement analysis of cisplatin-induced vestibulotoxicity. Otolaryngol Head Neck Surg. 1988;98:82-7.
26. Meulenbroeks AA, Kingma H, Van Twisk JJ, Vermeulen MP. Quantitative evaluation of the vestibular autorotation test (VAT) in normal subjects. Acta Otolaryngol. (Stockh.) 1995;Suppl 520:327-33.
27. NG M, Davis LL, OLeary DP. Autorotation test of the horizontal vestibulo-ocular reflex in Meniere´s disease. Otolaryngol Head Neck Surg. 1993;109:399-412.
28. Nogami K, Uemura T, Iwamoto N. VOR gain and phase in active head rotation tests of normal subjects and patients with peripheral labyrynthine lesions. Acta Otolaryngol. (Stockh.) 1989;107:333-7.
29. OLeary DP, Davis LL. High-frequency autorotational testing of the vestibulo-ocular reflex. Neurol Clin. 1990;8(2):297-312.
30. OLeary DP, Davis LL. Vestibular autorotation testing of Meniere´s disease. Otolaryngol Head Neck Surg. 1990;103(1):66-71.
31. OLeary DP, Davis LL, Kevorkian KF. Dynamic analysis of age -related responses of the vestibulo-ocular reflex. Adv Otorhinolaryngol. 1990;45:194-202.
32. OLeary DP, Davis LL, Maceri DR. Vestibular autorotation test assimetry analysis of acoustic neuromas. Otolaryngol Head Neck Surg. 1991;104(1):103-9.
33. Mangabeira Albernaz PL, Ganança MM, Fukuda Y, Munhoz MSL. Otorrinolaringologia para o Clínico Geral. São Paulo, BYK, 1997. 262p.
34. Ganança MM, Caovilla HH, Munhoz MSL, Silva MLM, Frazza MM. Contribuição da equilibriometria. In: GANANÇA MM. (ed.) - Vertigem tem Cura? São Paulo, Lemos, 1998. p.93-116.
35. Brandt T. Benign paroxysmal positioning vertigo. In: BÜTTNER, U. (ed.): Vestibular dysfunction and its therapy. Adv Otorhinolaryngol. (Basel) 1999;55:169-94.
36. Sauron B, Dobler S. Vertige paroxystique positionnel bénin: diagnostic, évolution, physiopathologie et traitement. Rev Prat. (Paris) 1994;44(3):313-8.
37. OLeary DP. Physiological bases and a technique for testing the full range of vestibular function. Rev Laryngol Otol Rhinol. 1992;113(5):407-12.
38. Goebel JA, Rowdon DP. Utility of headshake versus whole-body VOR evaluation during routine electronystagmography. Am J Otol. 1992;13(3):249-53.
39. Gresty MA, Hess K, Leech J. Disorders of the vestibulo-ocular reflex producing oscillopsia and mechanisms compensating for loss of labyrinthine function. Brain. 1977;100:693-716.
40. Yokoy HC, Fukuda Y. Óculos de Frenzel. Acta AWHO. 1997;16(3):141- 2.
41. Hamid MA. Cupulolithiasis vs. canalithiasis. Vestibular Update. 1998;20:10-1.
1 Médico Otorrinolaringologista Doutor em Medicina pela UNIFESP - EPM, Professor Adjunto da Disciplina de Otoneurologia da UNIFESP - EPM. Professor Colaborador do Programa de Pós-Graduação em Reabilitação Vestibular e Inclusão Social da UNIBAN.
2 Doutora em Ciências pela UNIFESP-EPM, Professor Adjunto Substituto da Disciplina de Distúrbios da Audição do Departamento de Fonoaudiologia da UNIFESP-EPM.
3 Professor Livre-Docente de Otoneurologia da UNIFESP-EPM.
4 Professor Titular de Otorrinolaringologia da UNIFESP-EPM. Coordenador do Programa de Mestrado Profissional em Reabilitação Vestibular e Inclusão Social da Universidade Bandeirante de São Paulo.
5 Professor Titular de Otorrinolaringologia da UNIFESP-EPM.
Universidade Federal de São Paulo - Escola Paulista de Medicina.
Endereço para correspondência: Prof. Dr. Fernando F. Ganança - Rua dos Otonis 700 Vila Clementino São Paulo.
E-mail: otoneuro@unifesp.epm.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 6 de abril de 2008. cod. 5793
Artigo aceito em 16 de junho de 2008.