Ano: 2009 Vol. 75 Ed. 3 - Maio - Junho - (23º)
Seção: Artigo de Revisão
Páginas: 456 a 462
Potencial evocado miogênico vestibular: uma visão geral
Vestibular evoked myogenic potentials: an overview
Autor(es): Renato Cal1, Fayez Bahmad Jr.2
Palavras-chave: hidropsia endolinfática, potenciais evocados, vestibular.
Keywords: endolymphatic hydrops, evoked potentials, vestibular.
Resumo:
O teste do potencial evocado miogênico vestibular (PEMV) é um instrumento diagnóstico relativamente novo e ainda em processo de validação em estudos com pacientes portadores de desordens vestibulares específicas. De forma resumida, o PEMV é uma resposta bifásica em resposta a estímulos sonoros gravados a partir de contrações do músculo esternocleidomastóideo e é o único recurso existente para avaliar a função do sáculo e da divisão inferior do nervo vestibular. Objetivo: Nesta revisão iremos destacar a história, método de realização, situação atual da pesquisa envolvendo o PEMV, além de discutir as suas aplicações específicas no diagnóstico da síndrome de Ménière.
Abstract:
The vestibular evoked myogenic potential (VEMP) test is a relatively new diagnostic tool that is in the process of being investigated in patients with specific vestibular disorders. Briefly, the VEMP is a biphasic response elicited by loud clicks or tone bursts recorded from the tonically contracted sternocleidomastoid muscle, being the only resource available to assess the function of the saccule and the lower portion of the vestibular nerve. Aim: In this review, we shall highlight the history, methods, current VEMP status, and discuss its specific application in the diagnosis of the Ménière's Syndrome.
![]()
INTRODUÇÃO
Os potenciais evocados miogênicos vestibulares (PEMV) são potenciais elétricos inibitórios gerados após um estímulo sonoro (cliques ou tons puros), originados no sáculo e conduzidos pela divisão inferior do nervo vestibular até o sistema nervoso central (SNC), gerando respostas elétricas inibitórias captadas por eletrodos no músculo esternocleidomastóideo (ECM)1,2. Na língua inglesa esses potenciais são conhecidos pela sigla VEMP, que significa Vestibular Evoked Myogenic Potentials. A razão pelo aumento do interesse sobre esse tema nos últimos anos se deu em virtude da origem fisiológica (sáculo e divisão inferior do nervo vestibular) desses potenciais e nas suas possíveis aplicabilidades clínicas.
Sob o ponto de vista evolutivo, a cóclea foi a última porção desenvolvida do labirinto membranoso3-5, o que sugere que em algumas espécies de peixes e mesmo em alguns mamíferos, o sáculo também desempenhava função auditiva, fazendo com que alguns autores especulem a persistência de algumas células sensoriais a estímulos sonoros nos sáculos dos seres humanos4,6,7. Ainda considerando essa característica evolutiva, acredita-se que quando somos submetidos a um estímulo sonoro de alta intensidade, essas células remanescentes no sáculo sejam estimuladas, desencadeando um reflexo inibitório para o músculo ECM ipsilateral, causando um relaxamento desse músculo com conseqüente contração do músculo contralateral.
É exatamente esse reflexo inibitório unilateral que captamos com eletrodos posicionados no músculo ECM que conhecemos como PEMV. Seriam exatamente nessas células ciliadas remanescentes do sáculo onde os PEMV teriam sua origem, sendo esse estímulo levado até o SNC através da divisão inferior do nervo vestibular (NVI)2,7-10. Isso faz com que os PEMV sejam um método novo que otoneurologistas dispõem para o diagnóstico e avaliação do sistema vestibular, pois até então não existia uma forma exclusiva de avaliação da função sacular e do NVI.
OBJETIVO
O objetivo desta revisão é destacar a história, método de realização, situação atual da pesquisa envolvendo o teste do Potencial evocado miogênico vestibular, além de discutir as suas aplicações específicas no diagnóstico da síndrome de Ménière, schwannoma vestibular, síndrome da deiscência do canal semicircular superior, fístula perilinfática, neurite vestibular e outras lesões vestibulares, no intuito de ajudar médicos otorrinolaringologistas e neurologistas no manejo desse novo recurso diagnóstico.
MÉTODO
Os autores com base em uma ampla revisão de literatura, utilizando o banco de dados da MEDLINE (www.pubmed.com), e na experiência clínica adquirida em um hospital terciário de referência para distúrbios otoneurológicos nos Estados Unidos, realizam uma análise atualizada sobre o PEMV.
RESULTADOS
Histórico
As primeiras respostas vestibulares evocadas por sons foram descritas por Von Békésy em 1935, que utilizou estímulos sonoros de alta intensidade (cerca de 134 dB) para gerar movimentos cefálicos em direção ao estímulo sonoro7. A explicação para esse fenômeno era devido à proximidade entre a platina do estribo e as células ciliadas da mácula do sáculo, que causariam uma ativação dos neurônios aferentes. Essa proximidade entre a platina do estribo e a mácula sacular é amplamente descrita na literatura internacional, através de estudos da anatomia macro e microscópica do osso temporal11.
Em 1964 foram feitos os primeiros relatos de potenciais elétricos evocados miogênicos de curta-latência em seres humanos12,13, mas foi apenas 7 anos mais tarde que Towsend et al. verificaram que a verdadeira origem desses potenciais era o sáculo14. Os autores puderam fazer essa comprovação quando verificaram que os PEMV estavam presentes em pacientes surdos, porém estavam ausentes em pacientes acometidos por um quadro de neuronite vestibular ou em pacientes que foram submetidos à neurectomia vestibular. Mais tarde, esses mesmo autores comprovaram que as respostas do PEMV estavam presentes em pacientes que tinham sido submetidos à ablação dos canais semicirculares com estreptomicina e em pacientes que apresentavam vertigem postural paroxística benigna (VPPB), enquanto que esses mesmos potenciais estavam ausentes em pacientes portadores de Síndrome de Ménière14.
Para reforçar a base fisiológica dos PEMV, McCue & Guinan identificaram algumas fibras na divisão inferior do nervo vestibular de gatos, que respondem eletricamente a estímulos sonoros maiores que 80 dB SPL (sound pressure level) e que aumentam sua atividade elétrica conforme o estímulo é intensificado15,16, confirmando a hipótese de que esses potenciais elétricos inibitórios musculares tinham sua origem no sáculo e conseqüentemente tinham suas vias aferentes no NVI.
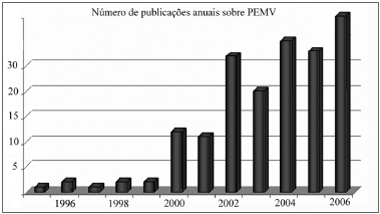
Desde então, o interesse pelo assunto vem crescendo muito, com aumento do número de publicações nos últimos anos sobre PEMV1,7,17-23. Somente em 2005 foram publicados mais de 30 artigos em língua inglesa2, e em 2006 esse número foi de 33 (fonte www.pubmed.com). Acredita-se que em 2007, esse número seja ainda maior (Figura 1).
Figura 1. Publicações anuais sobre potencial evocado miogênico vestibular (PEMV) desde 1995. Note que a partir de 2000, houve um rápido aumento do número de publicações lidando com o uso e método do teste do PEMV. Fonte: www.pubmed.com.
Realização do Teste do PEMV
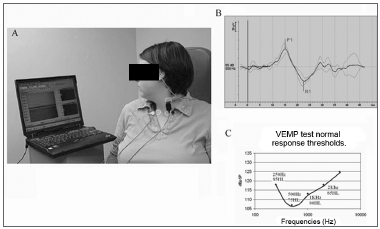
Esses potenciais são gerados após estímulos sonoros de alta intensidade (cliques ou tons puros), de 0,1 mseg de duração, com cerca de 140 a 145 dB SPL (cerca de 90 dB hearing level), gerados em um fone de ouvido (monoaural ou bilateral). Os pacientes são colocados em uma poltrona, sentados e instruídos para girar a cabeça em direção contrária ao estímulo sonoro, para que haja a contração do músculo ECM ipsilateral. Os PEMV são captados por eletrodos posicionados no músculo ECM do paciente (ipsilateral ao estímulo sonoro), sendo o eletrodo positivo localizado no terço superior do músculo, enquanto que o eletrodo negativo é posicionado na altura do tendão do músculo, logo acima da clavícula (Figura 2A).
Figura 2a. Realização do teste de PEMV no lado esquerdo com fones intracanais e eletrodos posicionados no músculo ECM. Os pacientes são colocados em uma poltrona, sentados e instruídos para girar a cabeça em direção contrária ao estímulo sonoro, para que haja a contração do músculo ECM ipsilateral ao estímulo sonoro.
Figura 2b. Onda típica dos PEMV em um paciente normal. Mostrando a primeira onda positiva (P1) em torno de 13ms e a segunda onda negativa (N1) em torno de 23ms.
Figura 2c. Curva típica dos PEMV em um paciente normal, mostrando os limiares de resposta nas principais freqüências testadas.
Essa colocação dos eletrodos pode ser de forma inversa, causando apenas a inversão das ondas de resposta. O eletrodo terra normalmente é posicionado no vértex do paciente. Apesar de o músculo ECM ser o site mais freqüentemente utilizado para obter respostas vestibulares, alguns autores observaram a obtenção dessas respostas em outros músculos como o músculo trapézio e músculos da perna e dos braços3,24.
Vale lembrar que é necessário um ouvido médio normal para que as respostas dos PEMV sejam gravadas, pois pequenos gaps aéreo-ósseos de 8,75 dB são suficientes para atenuar as respostas25. As respostas elétricas desses potenciais consistem em duas ondas bifásicas, sendo a primeira onda positiva, com latência em torno de 13ms, conhecida assim como p13; seguida por uma outra onda, dessa vez negativa, com latência em torno de 23ms, conhecida como n23 (Figura 2B).
Essas respostas estão presentes na maioria dos indivíduos normais estudados5, diferentemente de um segundo complexo bifásico conhecido como n34-p44 que segundo Colebatch estaria ausente em 40% dos indivíduos normais estudados26, enquanto Robertson descreveu que esse segundo complexo estaria presente em 68% dos indivíduos normais27. Devido à falta de replicabilidade desse segundo complexo (n34-p44), a maioria absoluta dos estudos com PEMV somente considera o primeiro complexo bifásico (p13-n23)1,2,7-10,17,26,28.
Um dos pontos mais controversos a respeito dos PEMV é a relação observada entre a amplitude das respostas elétricas e o nível de contração da musculatura testada (ECM na maioria das vezes). Essa relação já foi obervada por Colebatch et al. em 1994 e confirmada por diversos outros estudos1,2,5,7-9,26. Essa relação se faz bastante relevante uma vez que necessitaríamos de contrações musculares padronizadas entre os pacientes, pois se isso não ocorresse dificilmente poderíamos comparar um exame de uma paciente idosa com a de um jovem atleta que provavelmente apresenta um nível de contração muscular muito superior. Assim, diversos métodos são utilizados atualmente para a monitorização da contração do músculo ECM, como por exemplo, eletromiografia e biofeedback5,7,23.
Outro ponto bastante discutido a respeito da realização dos PEMV é o estímulo sonoro ser gerado através de cliques ou tone bursts. Diversos autores estudaram esse assunto9,10,29. Cheng et al. em 2003 realizaram um estudo onde compararam a influência de cliques e tone bursts na geração de respostas vestibulares. Eles concluíram que PEMV gerados por cliques têm maior índice de resposta em indivíduos normais, além de maior amplitude das ondas p13-n23 e menor latência9,29. Esses dados mostram que é extremamente importante na hora em que o médico vai analisar um exame de PEMV, ter em mente qual foi o estímulo sonoro utilizado, uma vez que isso influencia diretamente na latência e amplitude das ondas. No entanto, Rauch et al. em 2004 mostrou que dentre todas as freqüências testadas para gerar respostas nos PEMV, 500 Hz foi a que se mostrou mais sensível. Além disso, ele introduziu uma nova maneira de analisar os resultados dos PEMV, analisando não somente a amplitude e latência, mas sim, o limiar das respostas em quatro freqüências diferentes (250, 500, 750 e 1000Hz)30. (Figura 2C)
Até a presente data, não existem aparelhos específicos para a realização do teste do PEMV, sendo que a maioria dos centros utiliza o mesmo equipamento usado para o ABR (análise audiométrica do nervo auditivo e do tronco cerebral) para gravar essas respostas. Alguns autores também utilizam uma outra forma de desencadear esses potenciais em pacientes portadores de perda auditiva condutiva, utilizando um estímulo ósseo com um pequeno martelo no crânio do paciente31. Eles obtiveram respostas em 10ms (onda positiva) e 17ms (onda negativa) em pacientes que devido à surdez condutiva, o estímulo sonoro era incapaz de gerar tais respostas.
Aplicabilidade Clínica
Diferentemente do sistema auditivo, o sistema vestibular é bem mais complexo e muito menos conhecido e estudado, por isso o interesse pelos PEMV cresceu nos últimos anos, em virtude desses potenciais refletirem a função de órgãos otolíticos (sáculo) e do NVI, algo até então não possível de ser avaliado pelos diversos outros testes vestibulares, como a vectoeletronistagmografia, a prova da cadeira rotatória e a prova da plataforma2.
A prova calórica que, sem dúvida, é o teste mais utilizado para verificar função vestibular, é limitada ao funcionamento do canal semicircular lateral e da divisão superior do nervo vestibular de cada lado separadamente, enquanto que a prova da plataforma não avalia isoladamente um dos labirintos, nem um dos sistemas responsáveis pelo equilíbrio corporal (visão, labirinto e propriocepção) separadamente.
Diversas publicações tem utilizado os PEMV como método para diagnosticar ou mesmo contribuir para o diagnóstico das mais diversas patologias otoneurológicas, como síndrome de Ménière, deiscência de canal semicircular superior, neuronite vestibular, schwannomas vestibulares, controle após administração intratimpânica de gentamicina e até mesmo fístula perilinfáticas1,2,5,7,19,28,30,32,33. O papel exercido pelos PEMV em cada uma dessas situações será descrito isoladamente a seguir:
Neuronite Vestibular
É uma das causas mais freqüentes de vertigem e normalmente é diagnosticada baseada na história clínica do paciente, associada a uma prova calórica que mostre déficit de função unilateral34. Conforme estudos realizados previamente, sabemos que ambos os ramos do nervo vestibular (inferior e superior) podem ser acometidos por essa patologia, no entanto baseado nos estudos de Goebel et al. em 2001, podemos obter algumas explicações sobre a possível razão pela qual a porção superior e muito mais freqüentemente acometida do que a porção inferior35.
É exatamente baseado nessa diferenciação entre ramo superior e inferior que a aplicação dos PEMV pode ser utilizada. Halmagyi et al., em 1995, estudou 22 pacientes com diagnóstico de neuronite vestibular e observou que todos não obtiveram respostas calóricas no lado acometido. No entanto, de forma curiosa, ele observou que quando submetidos à prova dos PEMV, as respostas eram normais em 6 pacientes, reduzidas em 5 pacientes e ausentes em 1133. Isso prova que alguns pacientes apresentam acometimento de ambas as porções do nervo vestibular, enquanto que outros têm lesão unicamente em sua porção superior. Fato esse muito importante em relação a um prognóstico para esses doentes, uma vez que os pacientes que apresentarem PEMV ausentes ou alterados dificilmente irão desenvolver um quadro de VPPB de canal semicircular posterior, já que o nervo que inerva esse canal foi lesionado (NVI). Já aqueles pacientes que tem um quadro de neuronite vestibular com PEMV normais mostram que somente a divisão superior do nervo foi acometida, sendo possível um futuro quadro de VPPB de canal posterior36.
Deiscência de canal semicircular superior
Em 2001, pesquisadores da universidade Johns Hopkins nos Estados Unidos, chefiados pelo professor Lloyd B. Minor, descreveram uma entidade vestibular não-relatada previamente na literatura, chamada de deiscência de canal semicircular superior37. Essa síndrome é caracterizada por vertigem e nistagmo desencadeados por estímulos sonoros e/ou pressóricos, tendo sua fisiopatologia baseada na teoria da "terceira janela", ou third window em inglês. A existência dessa terceira janela no ouvido interno (além da janela redonda e da janela oval) causaria uma diminuição da impedância da orelha interna, permitindo uma maior movimentação dos fluidos no labirinto membranoso e conseqüentemente permitindo uma maior deflexão dos sensores vestibulares a estímulos de pressão e som37-40.
Baseado nessa explicação fisiopatológica, os PEMV se tornam bastante importantes, uma vez que a existência dessa terceira janela vibratória causaria uma maior movimentação do estribo na janela oval e conseqüentemente uma maior estimulação da mácula sacular aos estímulos sonoros aplicados. Isso rebaixaria os limiares dos PEMV em praticamente todas as freqüências testadas, dado este confirmado por diversos estudos como o desenvolvido por Brantberg et al. em 1999 que testou os PEMV em 3 pacientes com deiscência de canal semicircular superior, observando diminuição dos limiares no lado afetado em todos os pacientes, principalmente nas faixas de 500 Hz a 1000 Hz41.
Estudo semelhante foi desenvolvido por esse mesmo grupo em 2001, quando 8 pacientes com síndrome da deiscência do canal semicircular superior foram submetidos a testes de PEMV e todos apresentaram diminuição dos limiares do teste no lado afetado, inclusive 4 dos 8 pacientes testados tinham audiometria normal e 6 dos 8 pacientes tinham respostas normais na prova calórica42. Esses estudos só reforçam a importância do PEMV no diagnóstico dessa síndrome que muitas vezes apresenta quadro clínico variado, achados audiométricos normais ou que mimetiza otosclerose (perda condutiva) e que só pode ser confirmada através de um exame de tomografia computadorizada de alta resolução37-39,42.
Schwannoma vestibular
Esse tumor benigno que afeta as vias vestibulares sempre é uma hipótese diagnóstica considerada diante dos mais diversos quadros clínicos. Atualmente o método de maior eficácia para o seu diagnóstico e de maior custo também é a ressonância nuclear magnética (RNM). No entanto, devido ao seu alto custo e na impossibilidade de realização do exame para todos os pacientes com suspeitas, o ABR também desempenha um importante papel no diagnóstico dos schwannomas vestibulares5.
Como as vias neurais dos PEMV envolvem a porção inferior do nervo vestibular, esse método diagnóstico também pode ser usado para contribuir no diagnóstico dos schwannomas vestibulares. Alguns estudos na literatura já mostraram essa importante contribuição dos PEMV, como o desenvolvido por Murofushi et al. em 1998 que observou 80% de PEMV alterados em 17 pacientes com diagnóstico confirmado de schwannoma vestibular43. Takeichi et al., em 2001, realizou um estudo semelhante onde observou PEMV alteradas em 13 de 18 pacientes com diagnóstico de schwannoma vestibular confirmado pela RNM44.
De uma forma geral, os PEMV podem contribuir para o diagnóstico dos tumores vestibulares, mas não devem ser usados como único método diagnóstico, pois vale lembrar que eles só avaliam a função do nervo vestibular inferior. No entanto, quando realizados em conjunto com a RNM, o ABR, a audiometria e a prova calórica, podem auxiliar na localização exata do tumor nas vias vestibulares.
Síndrome de Ménière (SM)
Talvez de todas as aplicações clínicas dos PEMV, essa seja a de maior relevância clínica. Através de estudos prévios em ossos temporais, já está muito bem estabelecida a relação entre hidropsia endolinfática e a SM45-50. Schuknecht et al. demonstraram que os sites mais freqüentemente acometidos pela hidropsia endolinfática são cóclea, seguido pelo sáculo e pelo utrículo, respectivamente11,46,47,49,51. Uma vez que o sáculo é tido como sendo o local de origem dos PEMV, é de se esperar que os resultados dos PEMV estejam alterados até mesmo em estágios mais iniciais da síndrome de Ménière.
Rauch et al. em 2004 publicou um estudo onde mostrou que os PEMV estavam presentes em cerca de 94% dos pacientes com SM no lado afetado e os limiares nas freqüências entre 250 Hz e 2000 Hz estavam aumentados30. No entanto, um dos dados mais interessantes desse estudo foi o fato de que cerca de 27% dos ouvidos assintomáticos desses pacientes com SM unilateral apresentaram alterações no teste. Quando comparamos esse resultado a dados de estudo em ossos temporais que verificaram cerca de 38% de presença de hidropsia endolinfática em ouvidos assintomáticos de pacientes com SM1 e estudos epidemiológicos que relatam comprometimento bilateral na SM em 30% a 35% dos pacientes, podemos concluir que o teste do PEMV talvez seja um método diagnóstico de hidropsia endolinfática em estágios iniciais, podendo servir como um fator prognóstico para acometimento bilateral na SM.
Diversos outros estudos também foram publicados na literatura internacional recentemente sobre PEMV em pacientes com SM. Murofushi et al. em 2001 relatou que 51% dos pacientes com SM mostraram ausência de respostas no teste do PEMV52, enquanto que de Waele et al., realizando o mesmo estudo, observou um índice de 54% de ausência de respostas no teste do PEMV em pacientes com SM53. Outros autores realizaram estudos comparando a relação entre teste do glicerol e PEMV, concluindo que os resultados dos PEMV após a administração de glicerol se mostram alterados, e que o teste do PEMV é um método útil para o diagnóstico da hidropsia endolinfática54,55.
Fístula Perilinfática
Em 2006, Modugno et al. na universidade de Bolonha, Itália, publicaram um estudo onde o teste do PEMV foi usado para o diagnóstico de casos de fístula endolinfática56. Eles reportaram quatro casos onde os limiares das respostas dos PEMV estavam diminuídos com estimulações na freqüência de 500Hz. A possível explicação para esse rebaixamento dos limiares baseia-se na mesma teoria que explica esse fenômeno nos casos de deiscência de canal semicircular superior, uma terceira janela vibratória no ouvido interno causaria uma diminuição da impedância, conseqüentemente causando uma diminuição desses limiares. Uma crítica importante a esse estudo publicado em 2006 é o pequeno número de pacientes testados e a ausência de um follow-up mais longo.
Monitorização após terapia com gentamicina intratimpânica
Nos últimos anos, o tratamento da síndrome de Ménière em casos resistentes à terapia clínica começou a ser realizado através da administração de gentamicina intratimpânica, numa tentativa de diminuir os sintomas vertiginosos desses pacientes57. Após essa terapia, muitos profissionais realizam uma eletronistagmografia com prova calórica na tentativa de confirmar se realmente a dose de gentamicina aplicada foi suficiente para causar lesão nas células ciliadas vestibulares e é exatamente com essa intenção que os PEMV também podem ser utilizados.
De Waele et al., em 2002, mostrou que 92% dos pacientes submetidos a injeções intratimpânicas de gentamicina apresentavam ausência de respostas nos PEMV em um mês e mantinham essa ausência por um período de até mesmo um ano após terapia58.
COMENTÁRIOS FINAIS
O teste do PEMV é um novo exame complementar, que pode contribuir, juntamente com outras provas otoneurológicas, para o diagnóstico das mais diversas patologias vestibulares, destacando-se entre elas, a síndrome de Ménière e casos de deiscência de canal semicircular superior.
O teste é atualmente já utilizado em centros terciários de referência para distúrbios otoneurológicos. No entanto, os autores enfatizam que por se tratar de um novo método diagnóstico, o uso do teste do PEMV ainda não está totalmente adaptado ao uso clínico, uma vez que a maioria dos serviços ainda não dispõe de um equipamento próprio (utilizando o mesmo equipamento do ABR), profissionais treinados para sua realização e interpretação adequada, além da falta de uma padronização internacional para análise dos seus resultados.
Outro ponto extremamente importante a ser ressaltado é a necessidade de uma padronização em relação à monitorização do nível de contração do músculo ECM, antes de os PEMV serem aplicados para o uso clínico, uma vez que as respostas dos PEMV são amplamente dependentes do nível de atividade do músculo.
De qualquer forma, o teste do PEMV mostra-se como um promissor exame complementar, principalmente por nos fornecer informações sobre a função do sáculo e da divisão inferior do nervo vestibular.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Lin MY, Timmer FC, Oriel BS, Zhou G et al. Vestibular evoked myogenic potentials (VEMP) can detect asymptomatic saccular hydrops. Laryngoscope. 2006;116(6):987-92.
2. Rauch SD. Vestibular evoked myogenic potentials. Curr Opin Otolaryngol Head Neck Surg. 2006;14(5):299-304.
3. Ferber-Viart C, Duclaux R, Colleaux B, Dubreuil C. Myogenic vestibular-evoked potentials in normal subjects: a comparison between responses obtained from sternomastoid and trapezius muscles. Acta Otolaryngol. 1997;117(4):472-81.
4. Todd NP, Cody FW, Banks JR. A saccular origin of frequency tuning in myogenic vestibular evoked potentials? Implications for human responses to loud sounds. Hear Res. 2000;141(1-2):180-8.
5. Zhou G, Cox LC. Vestibular evoked myogenic potentials: history and overview. Am J Audiol. 2004;13(2):135-43.
6. McCue MP, Guinan Jr. JJ. Sound-evoked activity in primary afferent neurons of mammalian vestibular system. Am J Otol. 1997;18(3): 355-60.
7. Welgampola MS, Colebatch JG. Characteristics and clinical applications of vestibular-evoked myogenic potentials. Neurology. 2005;64(10):1682-8.
8. Brantberg K, Tribukait A, Fransson PA. Vestibular evoked myogenic potentials in response to skull taps for patients with vestibular neuritis. J Vestib Res. 2003;13(2-3):121-30.
9. Cheng PW, Huang TW, Young YH. The influence of clicks versus short tone bursts on the vestibular evoked myogenic potentials. Ear Hear. 2003;24(3):195-7.
10. Huang TW, Cheng PW, Su HC. The influence of unilateral versus bilateral clicks on the vestibular-evoked myogenic potentials. Otol Neurotol. 2006;27(2):193-6.
11. Rauch SD, Merchant SN, Thedinger BA. Meniere's syndrome and endolymphatic hydrops. Double-blind temporal bone study. Ann Otol Rhinol Laryngol. 1989;98(11):873-83.
12. Bickford RG, Jacobson JL, Cody DT. Nature of average evoked potentials to sound and other stimuli in man. Ann N Y Acad Sci. 1964;112:204-23.
13. Cody DT, Jacobson JL, Walker JC, Bickford RG. Averaged evoked myogenic and cortical potentials to sound in man. Ann Otol Rhinol Laryngol 1964;73:763-77.
14. Townsend GL, Cody DT. The averaged inion response evoked by acoustic stimulation: its relation to the saccule. Ann Otol Rhinol Laryngol. 1971;80(1):121-31.
15. McCue MP, Guinan Jr. JJ. Influence of efferent stimulation on acoustically responsive vestibular afferent in the cat. J Neurosci. 1994;14(10):6071-83.
16. McCue MP, Guinan Jr. JJ. Acoustically responsive fibers in the vestibular nerve of the cat. J Neurosci. 1994;14(10):6058-70.
17. Jin Y, Nakamura M, Shinjo Y, Kaga K. Vestibular-evoked myogenic potentials in coclear implant children. Acta Otolaryngol. 2006;126(2):164-9.
18. Kelsch TA, Schaefer LA, Esquivel CR. Vestibular evoked myogenic potentials in young children: tests parameters and normative data. Laryngoscope. 2006;116(6):895-900.
19. Rosengren SM, Colebatch JG. Vestibular evoked potentials (VsEPs) in patients with severe to profound bilateral hearing loss. Clin Neurophysiol. 2006;117(5):1145-53.
20. Vanspauwen R, Wuyts FL, Van De Heyning PH. Validity of a new feedback method for the VEMP test. Acta Otolaryngol. 2006;126(8): 796-800.
21. Wit HP, Kingma CM. A simple model for the generation of the vestibular evoked myogenic potential (VEMP). Clin Neurophysiol. 2006;117(6):1354-8.
22. Wu Z, Zhang S et al. Significance of some otologic function tests in diagnosis of Meniere's disease. Lin Chuang Er Bi Yan Hou Ke Za Zhi. 2006;20(10):433-5.
23. Young YH. Vestibular evoked myogenic potentials: optimal stimulation and clinical application. J Biomed Sci. 2006.
24. Li MW, Houlden D, Tomlinson RD. Click evoked EMG responses in sternocleidomastoid muscles: characteristics in normal subjects. J Vestib Res. 1999;9(5):327-34.
25. Bath AP, Harris N, McEwan J, Yardley MP. Effect of conductive hearing loss on the vestibule-collic reflex. Clin Otolaryngol Allied Sci. 1999;24(3):181-3.
26. Colebatch JG, Halmagyi GM, Skuse NF. Myogenic potentials generated by a click-evoked vestibulocollic reflex. J Neurol Neurosurg Psychiatry. 1994;57(2):190-7.
27. Robertson DD, Ireland DJ. Vestibular evoked myogenic potentials. J Otolaryngol. 1995;24(1):3-8.
28. Timmer FC, Zhou G, Guinan JJ, Kujawa SG et al. Vestibular evoked myogenic potentials (VEMP) in patients with Meniere's disease with drop attacks. Laryngoscope. 2006;116(5):776-9.
29. Murofushi T, Matsuzaki M, Wu CH. Short tone burst-evoked myogenic potentials on the sternoclideomastoid muscle: are these potentials also of vestibular origin? Arch Otolaryngol Head Neck Surg. 1999;125(6):660-4.
30. Rauch SD, Zhou G, Kujawa SG, Guinan JJ, Herrmann BS. Vestibular evoked myogenic potentials show altered tuning in patients with Meniere's disease. Otol Neurotol. 2004;25(3):333-8.
31. Halmagyi GM, Yavor RA, Colebatch JG. Tapping the head activates the vestibular system: a new use for the clinical reflex hammer. Neurology. 1995;45(10):1927-9.
32. Halmagyi GM, Aw ST, Karlberg M et al. Inferior vestibular neuritis. Ann N Y Acad Sci. 2002;956:306-13.
33. Halmagyi GM, Colebatch JG. Vestibular evoked myogenic potentials in the sternoclideomastoid muscle are not of lateral canal origin. Acta Otolaryngol. 1995;520 Suppl 1:1-3.
34. Baloh RW. Clinical practice. Vestibular neuritis. N Engl J Med. 2003;348(11):1027-32.
35. Goebel JA, O'Mara W, Gianoli G. Anatomic considerations in vestibular neuritis. Otol Neurotol. 2001;22(4):512-8.
36. Murofushi T, Halmagyi GM, Yavor RA, Colebatch JG. Absent vestibular evoked myogenic potentials in vestibular neurolabyrinthitis. An indicator of inferior vestibular nerve involvement? Arch Otolaryngol Head Neck Surg. 1996;122(8):845-8.
37. Minor LB, Cremer PD, Carey JP et al. Symptoms and signs in superior canal dehiscence syndrome. Ann N Y Acad Sci. 2001;942:259-73.
38. Merchant SN, Rosowski JJ, McKenna MJ. Superior semicircular canal dehiscence mimicking otosclerotic hearing loss. Adv Otorhinolaryngol. 2007;65:137-45.
39. Mikulec AA, McKenna MJ, Ramsey MJ et al. Superior semicircular canal dehiscence presenting as conductive hearing loss without vertigo. Otol Neurotol. 2004;25(2):121-9.
40. Rosowski JJ, Songer JE, Nakajima HH et al. Clinical experimental and theoretical investigations of the effect of superior semicircular canal dehiscence on hearing mechanisms. Otol Neurotol. 2004;25(3): 323-32.
41. Brantberg K, Bergenius J, Tribukait A. Vestibular evoked myogenic potentials in patients with dehiscence of the superior semicircular canal. Acta Otolaryngol. 1999;119(6):633-40.
42. Brantberg K, Bergenius J, Mendel L et al. Symptoms findings and treatment in patients with dehiscence of the superior semicircular canal. Acta Otolaryngol. 2001;121(1):68-75.
43. Murofushi T, Matsuzaki M, Mizuno M. Vestibular evoked myogenic potentials in patients with acoustic neuromas. Arch Otolaryngol Head Neck Surg. 1998;124(5):509-12.
44. Takeichi N, Sakamoto T, Fukuda S et al. Vestibular evoked myogenic potentials (VEMP) in patients with acoustic neuromas. Auris Nasus Larynx. 2001;28 Suppl:S39-41.
45. Kitamura K, Schuknecht HF, Kimura RS. Cochlear hydrops in association with collapsed saccule an ductus reuniens. Ann Otol Rhinol Laryngol. 1982;91 Part 1:5-13.
46. Schuknecht HF. Pathophysiology of endolymphatic hydrops. Arch Otorhinolaryngol. 1976;212(4):253-62.
47. Schuknecht HF. Classification of endolymphatic hydrops. Am J Otol. 1984;5(6):528.
48. Schuknecht HF. The pathophysiology of Meniere's disease. Am J Otol. 1984;5(6):526-7.
49. Schuknecht HF, Gulya AJ. Endolymphatic hydrops. An overview and classification. Ann Otol Rhinol Laryngol. 1983;106 Suppl:1-20.
50. Schuknecht HF, Richter E. Apical lesions of the cochlea in idiopathic endolymphatic hydrops and other disorders: pathophysiological implications. ORL J Otorrhinolaryngol Relat Spec. 1980;42(1-2):46-76.
51. Merchant SN, Adams JC, Nadol Jr. JB. Pathophysiology of Meniere's syndrome: are the symptoms caused by endolymphatic hydrops? Otol Neurotol. 2005;26(1):74-81.
52. Murofushi T, Shimizu K, Takegoshi H. Diagnostic value of prolonged latencies in the vestibular evoked myogenic potential. Arch Otolaryngol Head Neck Surg. 2001;127(9):1069-72.
53. De Waele C, Huy PT, Diard JP et al. Saccular dysfunction in Meniere's disease. Am J Otol. 1999;20(2):223-32.
54. Murofushi T, Matsuzaki M, Takegoshi H. Glycerol affects vestibular evoked myogenic potentials in Meniere's disease. Auris Nasus Larynx. 2001;28(3):205-8.
55. Shojaku H, Takemori S, Kobayashi K et al. Clinical usefulness of glycerol vestibular evoked myogenic potentials: preliminary report. Acta Otolaryngol. 2001;545 Suppl:65-8.
56. Modugno GC, Magnani G, Brandolini C et al. Could vestibular evoked myogenic potentials (VEMPs) also be useful in the diagnosis of perilymphatic fistula? Eur Arch Otorhinolaryngol. 2006;263(6):552-5.
57. Carey JP. Intratympanic gentamicin for the treatment of Meniere's disease and other forms of peripheral vertigo. Otolaryngol Clin North Am. 2004;37(5):1075-90.
58. De Waele C, Menguenni R, Freyess G et al. Intratympanic gentamicin injections for Meniere's disease: vestibular hair cell impairment and regeneration. Neurology. 2002;59(9):1442-4.
1 Médico Otorrinolaringologista. Pesquisador do Departamento de Otologia da Massachusetts Eye and Ear Infirmary, Harvard Medical School, Boston, MA, EUA.
2 Médico Otorrinolaringologista. Pesquisador do Departamento de Otologia da Massachusetts Eye & Ear Infirmary, Médico Assistente do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário da Universidade de Brasília Doutorando em Ciências Médicas, Universidade de Brasília (UnB), Brasília, DF, Brasil. Harvard Medical School, Boston, MA, EUA. Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço do Hospital Universitário de Brasília, Brasília, DF, Brasil.
Endereço para correspondência: Renato Cal - Rua Domingos Marreiros 49 sala 910 Belém PA Brasil 66055-210.
E-mail: renato@renatocal.com
O autor e financiado pelo CNPQ - MEC (Bolsa de Doutorado) - Fayez Bahmad Jr.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da BJORL em 5 de março de 2007. cod. 3725.
Artigo aceito em 13 de maio de 2007.