Ano: 2009 Vol. 75 Ed. 2 - Março - Abril - (14º)
Seção: Artigo Original
Páginas: 245 a 248
Estudo comparativo das alterações celulares no líquen plano e no carcinoma epidermóide bucal
Comparative study of cell alterations in oral lichen planus and epidermoid carcinoma of the mouth mucosa
Autor(es): Fernando Augusto Cervantes Garcia de Sousa1, Thaís Cachuté Paradella2, Adriana Aigotti Haberbeck Brandão3, Luiz Eduardo Blumer Rosa4
Palavras-chave: carcinoma epidermóide, líquen plano bucal, mucosa bucal.
Keywords: epidermoid carcinoma, lichen planus, mouth mucosa.
Resumo:
Atualmente, muito se discute a respeito da natureza pré-maligna do líquen plano bucal. Objetivo: O presente trabalho tem como objetivo analisar as alterações das células epiteliais presentes no líquen plano bucal, comparando-as com aquelas observadas no carcinoma epidermóide. Material e Método: Cortes histológicos de líquen plano bucal e carcinoma epidermóide, corados com hematoxilina-eosina, foram analisados por meio da microscopia de luz. Resultado: As alterações mais frequentemente observadas no líquen plano bucal foram aumento da relação núcleo/citoplasma (93,33%), espessamento da membrana nuclear (86,67%) e bi- ou multinucleação (86,67%). O teste t de Student (alfa=5%) revelou haver diferença estatisticamente significante entre o número médio de alterações celulares no líquen plano bucal (5,87±1,57) e no carcinoma epidermóide (7,60±1,81). Quanto aos tipos de alterações, o teste de qui-quadrado também revelou haver diferença estatisticamente significante entre as lesões avaliadas em relação às seguintes alterações celulares: hipercromatismo nuclear, mitoses atípicas, pleomorfismo celular e diferenciação celular anormal (p<0,05). Conclusão: Apesar de que, em alguns casos, alguns patologistas possam fazer confusão no diagnóstico histopatológico do líquen plano bucal, os resultados obtidos neste estudo mostram que as alterações presentes no líquen plano bucal diferem consideravelmente daquelas observadas no carcinoma epidermóide, evidenciando o quão distintas são estas duas doenças.
Abstract:
Currently, much is discussed regarding the pre-malignant nature of mouth mucosa lichen planus. Aim: The present study aims at analyzing the alterations found in the epithelial cells present in the oral cavity lichen planus, comparing them to those found in epidermoid carcinoma. Materials and Methods: Histological cross-sections of oral lichen planus and epidermoid carcinoma, dyed by hematoxylin-eosin, were analyzed through light microscopy. Result: the most frequently found alterations in oral lichen planus were: an increase in the nucleus/cytoplasm relation (93.33%), nucleus membrane thickness (86.67%) and bi-nucleus or multinucleous (86.67%). The Student t test (alpha=5%) revealed a statistically significant difference between the average number of cell alterations in oral lichen planus (5.87±1.57) and in epidermoid carcinoma (7.60±1.81). As to the types of alterations, the chi-squared test also revealed statistically significant differences among the lesions assessed in relation to the following cell alterations: nuclear excess chromatism, atypical mitoses, cellular pleomorphism and abnormal cell differentiation (p<0.05). Conclusion: Despite the fact that in some cases, some pathologists may make mistakes in the histopathological diagnosis of oral lichen planus, the results obtained in this study show that the alterations present in oral lichen planus differ considerably from those seen in epidermoid carcinoma, thus showing how distinct these two diseases are.
![]()
INTRODUÇÃO
Desde 1910, quando o primeiro caso de câncer gengival num paciente com líquen plano bucal (LPB) foi relatado, esta doença tem se tornado alvo de muita controvérsia. A partir de então, diversos estudos vêm sendo realizados com o intuito de avaliar o possível potencial de transformação maligna do LPB. Tais estudos revelaram haver uma probabilidade de até 6,51% de uma lesão inicialmente diagnosticada como LPB sofrer transformação maligna ao longo dos anos1-5 e constituíram base para que a Organização Mundial da Saúde (OMS) classificasse o LPB como uma condição cancerizável6.
Alguns autores, porém, acreditam que tal transformação ainda não foi suficientemente documentada para justificar esta classificação. De acordo com estes autores, faltam critérios mais precisos para se diagnosticar com exatidão o LPB, em particular do ponto de vista histopatológico. Assim, grande parte dos casos de transformação maligna não poderia ser considerada como tal, uma vez que, nestes, provavelmente já havia indícios histopatológicos sugestivos de malignidade no momento do diagnóstico inicial, o que afastaria a hipótese de LPB7-8.
Van der Meij e Van der Waal9 (2003), ilustraram bem a dificuldade em torno do diagnóstico do LPB. Estes autores verificaram que em 42% dos casos, nos quais houve plena concordância a respeito do diagnóstico clínico da doença, não existiu consenso em relação ao diagnóstico histopatológico. Isto provavelmente acontece porque o próprio processo inflamatório presente no LPB é capaz de levar ao aparecimento de alterações celulares semelhantes àquelas vistas na displasia epitelial, ou mesmo, no carcinoma epidermóide (CEC)10.
Neste contexto, o presente trabalho teve como objetivo analisar as alterações das células epiteliais presentes no LPB, comparando-as com aquelas observadas no CEC, buscando assim diferenças e semelhanças que facilitem o seu diagnóstico histopatológico e que melhor estabeleçam sua natureza inflamatória.
MATERIAL E MÉTODO
Após levantamento dos casos de LPB e CEC diagnosticados pelo Serviço de Patologia Cirúrgica da Faculdade de Odontologia de São José dos Campos UNESP, no período de 1995 a 2005, foram selecionados aleatoriamente trinta casos de cada lesão. Estes casos foram reavaliados por três examinadores independentes e previamente calibrados, visando confirmar o diagnóstico histopatológico inicial. Havendo dúvida, o caso em questão foi imediatamente substituído.
Nos casos de LPB foram adotados os critérios histológicos definidos por Eisenberg7 (2000) como essenciais para o seu diagnóstico, conforme descrito no Quadro 1. Além disso, só foram incluídos neste estudo os casos cujas características clínicas e a sua evolução não geravam dúvidas em relação ao diagnóstico de LPB e cujos pacientes não faziam uso de tabaco ou bebidas alcoólicas.
Os blocos de parafina contendo o material biopsiado referente a cada caso foram então separados. A partir deles foram feitos novos cortes com 5µm de espessura, os quais foram estendidos em lâminas de vidro previamente limpas e desengorduradas para posterior coloração pela hematoxilina e eosina (HE).
A seguir, os cortes histológicos foram observados em microscopia de luz por dois examinadores independentes e previamente calibrados. Os examinadores analisaram as alterações das células epiteliais presentes em cada caso, levando-se em consideração os seguintes critérios:
a) aumento da relação núcleo/citoplasma;
b) hipercromatismo nuclear;
c) distribuição irregular da cromatina;
d) espessamento da membrana nuclear;
e) perda da adesão celular;
f) aumento do tamanho e número dos nucléolos;
g) bi- ou multinucleação;
h) mitoses atípicas;
i) pleomorfismo celular;
j) diferenciação celular anormal.
Havendo discordância entre os examinadores quanto à presença ou não de alguns destes critérios, os casos foram analisados por um terceiro examinador, nas mesmas condições dos anteriores, prevalecendo a opinião da maioria.
Os dados obtidos foram tabulados e submetidos à análise estatística por meio dos testes t de Student e de qui-quadrado, ambos ao nível de significância de 5%.
Por fim, vale ressaltar que todos os procedimentos descritos foram previamente autorizados pelo Comitê de Ética em Pesquisa da Faculdade de Odontologia de São José dos Campos-UNESP, sob o protocolo número 008/2006-PH/CEP de 14 de março de 2006.
RESULTADOS
Após análise dos casos selecionados, observou-se no LPB uma média de 5,87 (±1,57) alterações celulares por caso analisado, enquanto que nos casos de CEC esta média foi de 7,67 (±1,81). O teste t de Student revelou haver diferença estatisticamente significante entre o número médio de alterações celulares presentes nestas duas lesões (p<0,05).
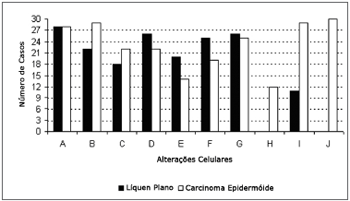
Quanto aos tipos de alterações, as mais frequentemente observadas no LPB foram: aumento da relação núcleo/citoplasma (93,33%), espessamento da membrana nuclear (86,67%) e bi- ou multinucleação (86,67%). Não se observou em nenhum dos casos avaliados mitoses atípicas ou diferenciação celular anormal.
No CEC verificou-se, em geral, um aumento da frequência de todas as alterações analisadas, sendo que diferenciação celular anormal (100%), hipercromatismo nuclear (96,67%) pleomorfismo celular (96,67%) foram as alterações mais frequentemente observadas (Figura 1).
Figura 1. Frequência das alterações celulares no LPB e no CEC (A aumento da relação núcleo/citoplasma; B hipercromatismo nuclear; C distribuição irregular da cromatina; D espessamento da membrana nuclear; E perda da adesão celular; F aumento do tamanho e número dos nucléolos; G bi- ou multinucleação; H mitoses atípicas; I pleomorfismo celular; J diferenciação celular anormal).
O teste de qui-quadrado mostrou haver diferença estatisticamente significante entre o LPB e o CEC em relação às seguintes alterações celulares: hipercromatismo nuclear, mitoses atípicas, pleomorfismo celular e diferenciação celular anormal (p<0,05).
DISCUSSÃO
Embora seja relativamente comum, o LPB sempre foi alvo de muita controvérsia, especialmente em relação ao seu potencial de malignização. Levantamentos de casos realizados recentemente em vários países estimulam ainda mais tal controvérsia, indicando haver uma taxa de transformação maligna entre 0,65% e 6,51%1-5.
Contudo, alguns autores acreditam que tal transformação ainda não foi suficientemente documentada para justificar a classificação do LPB como condição cancerizável, conforme propõe a OMS6. Para estes autores, faltam critérios tanto clínicos quanto histopatológicos que permitam diagnosticar o LPB com maior precisão, o que tornaria questionáveis os casos de transformação maligna relatados na literatura7-8.
De fato, este estudo revelou que alterações celulares como aumento da relação núcleo/citoplasma, distribuição irregular da cromatina, espessamento da membrana nuclear, perda da adesão celular, aumento do tamanho e número dos nucléolos e bi- ou multinucleação podem ser observadas tanto no LPB quanto no CEC.
Isto provavelmente acontece porque algumas alterações de caráter inflamatório são semelhantes àquelas vistas nas neoplasias malignas, em especial, as que sugerem uma maior atividade proliferativa em consequência da ação dos inúmeros fatores de crescimento liberados na inflamação crônica sobre as células epiteliais10. Mesmo assim, para Mignogna et al.11, tais alterações devem ser analisadas com maior cuidado, uma vez que atualmente existem evidências suficientes comprovando que processos inflamatórios crônicos criariam um microambiente baseado em citocinas capaz de influenciar a sobrevida das células, além do seu crescimento, proliferação e diferenciação, contribuindo consequentemente com a iniciação, promoção e progressão do câncer.
Portanto, não é difícil de entender porque mesmo os patologistas mais experientes podem confundir Quadros de displasia epitelial com o LPB, especialmente nos casos em que há um processo inflamatório crônico mais intenso. Tal situação infelizmente não é rara, tanto que nos últimos anos a OMS passou a definir uma condição à parte, conhecida como displasia liquenóide. Esta, além de apresentar características bastante semelhantes às observadas no LPB, exibe graus variados de displasia epitelial e, consequentemente, maior possibilidade de sofrer transformação maligna.7-8,10,12-15. Além disso, outras condições também podem apresentar características histopatológicas semelhantes às encontradas no LPB, incluindo reações liquenóides, lúpus eritematoso, leucoplasia, eritroleucoplasia e leucoplasia verrucosa proliferativa10.
Todavia, os resultados obtidos neste estudo indicam que mitoses atípicas e diferenciação celular anormal são alterações inerentes ao CEC e que a presença de hipercromatismo nuclear e pleomorfismo celular são mais frequentes observadas neste do que no LPB. Assim, tais alterações podem ajudar a distinguir o LPB de outras doenças de natureza displásica e, consequentemente, com potencial de transformação maligna.
Assim, se por um lado, os dados levantados neste estudo reforçam a hipótese de que muitos dos casos de transformação maligna descritos na literatura são resultados de falhas no diagnóstico inicial da doença, por outro lado, mostraram existir diferenças histopatológicas significativas entre estas duas lesões, uma vez que as alterações mais frequentemente observadas no LPB foram aumento da relação núcleo/citoplasma (93,33%), espessamento da membrana nuclear (86,67%) e bi ou multinucleação (86,67%); e no CEC foram diferenciação celular anormal (100%), hipercromatismo nuclear 96,67%) e pleomorfismo celular (96,67%).
Por fim, vale ressaltar que, embora estudos recentes proponham a utilização de metodologias mais avançadas ao se estudar o potencial de transformação maligna do LPB16-19, o conhecimento detalhado de suas características histopatológicas e, principalmente, o acompanhamento rigoroso de sua evolução clínica ainda são essenciais para se entender a verdadeira natureza desta doença.
CONCLUSÃO
Apesar de que, em alguns casos, alguns patologistas possam fazer confusão no diagnóstico histopatológico do LPB, os resultados obtidos neste estudo mostram que as alterações presentes no LPB diferem consideravelmente daquelas observadas no CEC, evidenciando o quão distintas são estas duas doenças.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Eisen D. The clinical features, malignant potential, and systemic associations of oral lichen planus: a study of 723 patients. J Am Acad Dermatol. 2002;46(2):207-14.
2. Lanfranchi-Tizeira H, Aguas SC, Sano SN. Transformación maligna del Líquen Plano Bucal atípico: Análisis de 32 casos. Med Oral. 2003;8:2-9.
3. Gandolfo S, Richiardi L, Carrozzo M, Broccoletti R, Carbone M, Pagano M et al. Risk of oral squamous cell carcinoma in 402 patients with oral lichen planus: a follow-up study in an Italian population. Oral Oncol. 2004;40(1):77-83.
4. Mignogna MD, Lo Russo L, Fedele S. Gingival involvement of oral lichen planus in a series of 700 patients. J Clin Periodontol. 2005;32(10):1029-33.
5. Xue JL, Fan M-W, Wang S-Z, Chen X-M, Li Y, Wang L. A clinical study of 674 patients with oral lichen planus in China. J Oral Pathol Med. 2005;34(8):467-72.
6. El Naggar AK, Reichart PA. Proliferative verrucous leukoplakia and precancerous conditions In: Barnes l, Eveson, JW, Reichart P, Sidransky D. Pathology and genetics head and neck tumours. Lion: IARC Press, 2005. p. 180-1. (World Health Organization Classification of Tambours)
7. Eisenberg E. Oral lichen planus: a benign lesion. J Oral Maxillofac Surg. 2000;58(11):1278-85.
8. Rödström PO, Jontell M, Mattsson U, Holmberg E. Cancer and oral lichen planus in a Swedish population. Oral Oncol. 2004;40(2):131-8.
9. Van Der Meij EH, Van Der Waal I. Lack of clinicopathologic correlation in the diagnosis of oral lichen planus based on the presently available diagnostic criteria and suggestions for modifications. J Oral Pathol Med. 2003;32(9):507-1.
10. Lodi G, Scully C, Carrozzo M, Griffiths M, Sugerman PB, Thongprasom K. Current controversies in oral lichen planus: report of an international consensus meeting. Part 2. Clinical management and malignant transformation. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005;100(2):164-78.
11. Mignogna MD, Fedele S, Lo Russo L, Lo Muzio L, Bucci E. Immune activation and chronic inflammation as the cause of malignancy in oral lichen planus: is there any evidence? Oral Oncol. 2004; 40(2):120-30.
12. Kim J, Yook JI, Lee EH, Ryu MH, Yoon JH, Hong JC et al. Evaluation of premalignant potential in oral lichen planus using interphase cytogenetics. J Oral Pathol Med. 2001;30(2):65-72.
13. Epstein JB, Wan LS, Gorsky M, Zhang L. Oral lichen planus: progress in understanding its malignant potential and implications for clinical management. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2003;96(1):32-7.
14. Van Der Meij EH, Schepman KP, Van Der Waal I. The possible premalignant character of oral lichen planus and oral lichenoid lesions: A prospective study. Oral Surg Oral Med Oral Pathol Oral Radiol. Endod 2003;96(2):164-71.
15. Gorsky M, Epstein JB, Hasson-Kanfi H, Kaufman E. Smoking habits among patients diagnosed with oral lichen planus. Tobacco Induced Diseases. 2004;2(2):103-8.
16. Neppelberg E, Johannessen AC, Jonson R. Apoptosis in lichen planus. Eur J Oral Sci. 2001;109(5):361-4.
17. Valente G, Pagano M., Carrozzo M, Carbone M, Bobba V, Palestro G et al. Sequential immunohistochemical p53 expression in biopsies of oral lichen planus undergoing malignant evolution. J Oral Pathol Med. 2001;30(3):135-40.
18. Bascones C, Gonzalez-Moles MA, Esparza G, Bravo M, Acevedo A et al. Apoptosis and cell cycle arrest in oral lichen planus Hypothesis on their possible influence on its malignant transformation. Arch Oral Biol. 2005;50(10):873-81.
19. Lee JJ, Kuo M-J, Cheng S-J, Chiang C-P, Jeng J-H, Chang H-H et al. Higher expressions of p53 and proliferating cell nuclear antigen (PCNA) in atrophic oral lichen planus and patients with areca quid chewing. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005;99(4):471-8.
1 Mestre em Biopatologia Bucal (Cirurgião-Dentista).
2 Mestre em Odontologia Restauradora (Cirurgiã-Dentista).
3 Professora Doutora de Patologia Geral da FOSJC/UNESP (Médica).
4 Professor Adjunto de Patologia Bucal da FOSJC/UNESP (Cirurgião-Dentista).
Endereço para correspondência: Fernando Augusto Cervantes Garcia de Sousa - Rua Irmã Maria Demétria Kfruri 196 Jardim Esplanada II 12242-500 São José dos Campos São Paulo SP.
CAPES
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 17 de outubro de 2007. cod. 4876
Artigo aceito em 4 de março de 2008.