Ano: 2009 Vol. 75 Ed. 2 - Março - Abril - (7º)
Seção: Artigo Original
Páginas: 195 a 199
Corpos estranhos caminham pelo corpo em direção ao coração?
Do foreign bodies migrate through the body towards the heart?
Autor(es): Rui Celso Martins Mamede1, Fabiana do Amaral2, Daniel Garcia Raimundo3, Luiz Carlos Conti de Freitas4, Hilton M.A. Ricz5, Francisco V. Mello-Filho6
Palavras-chave: esofagopatias, esôfago, faringe.
Keywords: esophageal diseases, esophagus, pharynx.
Resumo:
A fixação dos CE, principalmente os pontiagudos, favorece a migração pelo corpo, gerando a expressão popular: "os CEs caminham pelo corpo em direção ao coração". Objetivo: Descrever os mecanismos envolvidos na migração do CE e a forma de diagnosticá-los. Metodologia: Numa população de 3.000 casos de corpos estranhos, em 40 anos, foram analisados quatro que tiveram deslocamento extraluminal. Foram tomados os dados clínicos, radiológicos, endoscópicos e ultrassonográficos coletadas no serviço de documentação médica. Resultados: São apresentadas três histórias clínicas em que o CE era de espinha de peixe e uma de cartilagem de peixe. Em todos se analisou o deslocamento. Em dois a migração se iniciou no esôfago, um para a aorta e outro para a região cervical e nos dois outros, o deslocamento ocorreu a partir da faringe: um para a fáscia pré-vertebral e outro se exteriorizou na região submandibular. Discutem os mecanismos pelos quais ocorre a migração dos CEs pelo corpo e os riscos que tais deslocamentos promovem para o paciente e a forma de diagnosticá-los. Conclusões: Os CE podem caminhar pelo corpo, porém não para o coração. Em casos de histórias arrastadas de ingestão de CEs, o estudo por imagens se faz obrigatório, previamente ao exame endoscópico.
Abstract:
Fixation of foreign bodies (FB), in the mucosa, can favor its migration, giving origin to the popular saying: "FB walk to the heart". Aim: describe the mechanisms involved in FB migration and how to diagnose them. Methodology: From a sample of 3,000 foreign bodies, during 40 years, we analyzed four which had extra-lumen migration. We analyzed clinical, radiologic, endoscopic and ultrasound data collected at the medical documentation service. Results: three clinical histories are presented, describing two fish bones and one piece of fish cartilage. FB shifting was analyzed in all of them. Migration started in the esophagus in two, one going to the aorta and the other to the neck area. In the other two, migration started in the pharynx, and the FB moved towards the prevertebral fascia and the other externalized in the submandibular region. The mechanisms and the risks posed to the patient, by FB migration, and the way to diagnose them are hereby discussed. Conclusions: the study allows us to determine that FB can move through the body but not towards the heart. The study also serves as a warning sign: in cases of prolonged histories of FB ingestion, imaging studies are mandatory before endoscopic examination.
![]()
INTRODUÇÃO
Sabe-se que os CE aspirados para as vias aéreas ou que se prendem durante a deglutição na via digestiva não são raros. Acredita-se que ocorrem numa frequência de 0,5/100.000 habitantes, ou seja, cerca de 1000 casos por ano no Brasil. Aqueles aspirados para as vias aéreas têm que ser retirados por broncoscopia, pois somente 2% são eliminados espontaneamente. Os que são deglutidos, na grande maioria, acabam sendo eliminados junto com as fezes, porém, os CE maiores ou pontiagudos podem se fixar na faringe ou no esôfago, gerando sintomatologia que exige a sua retirada por esofagoscopia. Em alguns casos, depois de se fixarem na via digestiva, geram perfurações, abscessos ou até mesmo lesões de grandes vasos, caracterizando um deslocamento dos CE pelos tecidos vizinhos. Desta observação resultou a expressão popular de que "os CE caminham no interior do corpo, em direção ao coração".
Diante disso, o objetivo deste trabalho é descrever os mecanismos envolvidos em CE que tiveram deslocamento pelo corpo e a forma de diagnosticá-los.
METODOLOGIA
Num universo de cerca de 3000 casos de Corpo Estranho (CE) atendidos no Hospital das Clínicas, um hospital terciário, no período de 40 anos, selecionaram-se aqueles que apresentaram sinais de deslocamento extraluminal. Trata-se de 4 pacientes que tiveram CE fixados na via digestiva. Os pacientes foram identificados com base nas informações coletadas da estatística do serviço de documentação médica. Foram tomados dados relacionados aos sinais e sintomas, a resultados de exames endoscópicos, radiológicos, tomografia computadorizada (CT) e ultrassom (US). A migração dos CE foi comprovada através dos sinais radiológicos (presença de ar, de secreção ou a visão do CE localizado nos tecidos vizinhos) e/ou dos sinais endoscópicos (presença de secreção purulenta ou a ausência de parte ou de todo o CE no compartimento intraluminal ou ainda a presença de perfuração do órgão).
RESULTADOS
Eram 3 homens e uma mulher, adultos, com idade variando de 38 a 55 anos, um na década de 70, outro na de 80 e os dois últimos em 2005.
O primeiro paciente era do sexo masculino, 55 anos de idade, com história de ter-se engasgado com espinha de peixe, há 7 dias. Referia dor retroesternal durante a deglutição, mesmo de saliva. O estudo radiológico simples não mostrou anormalidades. À esofagoscopia sob anestesia geral, identificou-se a ponta de uma espinha de peixe no terço médio do esôfago. A retirada do CE foi acompanhada por sangramento profuso, levando o paciente ao óbito.
O segundo paciente, do sexo masculino, diabético, de 53 anos de idade, com queixa de espinha de peixe parada ao nível da faringe, após tentativa de retirá-lo com o dedo. O estudo radiológico de perfil mostrou o CE situado atrás da laringe, que, não foi encontrado durante o exame endoscópico, sob anestesia geral. No entanto, este foi identificado num plano mais próximo à coluna cervical quando realizado o exame radiológico contrastado concomitante ao endoscópico. Paciente evoluiu com abscesso retrofaríngeo com descompensação glicêmica e internação em UTI, por 6 meses. A drenagem do abscesso empurrou o CE até o tubo digestivo e este foi eliminado.
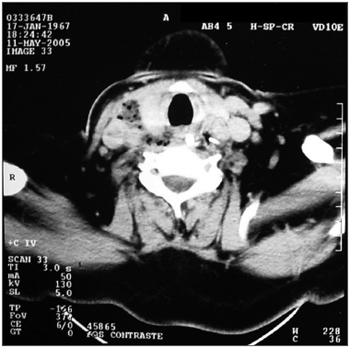
O terceiro paciente também do sexo masculino, diabético, de 38 anos de idade, com história de ter se engasgado com espinha de peixe há 14 dias e com queixas de disfagia e odinofagia. Referia ter sido submetido à endoscopia digestiva e que neste exame o médico encontrou tão somente secreção purulenta na altura da boca do esôfago e que a tomografia computadorizada, realizada naquele serviço, mostrou ar retrofaríngeo da base do crânio até a fúrcula esternal (Figura 1). Esteve internado na CTI e recebeu antibioticoterapia, antes de comparecer em nosso serviço. No hospital, tanto a esofagoscopia quanto o estudo por imagem confirmaram o relato do paciente, porém, era possível constatar a presença de imagem diagnosticada como cartilagem de peixe, em situação extraluminal, próximo à laringe. Por incisão cutânea, na borda anterior do músculo esternocleidomastóideo esquerdo, retirou-se o CE circundado por secreção serossanguinolenta, em situação muito próxima da carótida. No ato cirúrgico pode-se constatar a ausência de lesão perfurante na parede esofágica.
Figura 1. Imagem cálcica linear ao nível da cricóide, medialmente e abaixo da carótida, com pequena quantidade de ar ao redor.
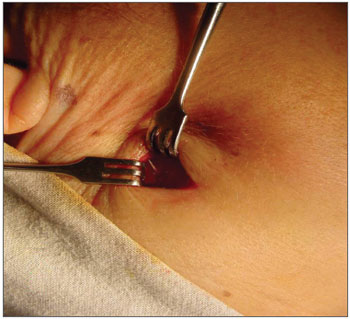
O quarto paciente era do sexo feminino, com 51 anos de idade, que compareceu 14 dias depois de ter-se engasgado com espinha de peixe e de ter permanecido em tratamento com antibióticos em outro hospital. Referia dor na região submandibular, onde se observava área abaulada de 3cm de diâmetro com sinais de inflamação (rubor, calor e dor). A tomografia computadorizada revela a presença de um CE. Por uma pequena incisão na pele expôs-se e retirou-se uma espinha de peixe (Figura 2). A paciente evoluiu para cura.
Figura 2. Presença de CE se exteriorizando na região submandibu
DISCUSSÃO
Por ser o esôfago o órgão de menor calibre do tubo digestivo, os CE que passam pela junção gastroesofágica, geralmente acabam se deslocando livremente até o exterior, indo fazer parte do bolo fecal. Os CE grandes em relação ao diâmetro do esôfago se fixam em qualquer ponto da parte alta do tubo digestivo. Como exemplo: moedas e anéis se fixam no esôfago, enquanto as próteses dentárias ficam retidas na região retrocricóide. Entre os que se fixam no esôfago, a grande maioria permanece retida abaixo do Esfíncter Superior do Esôfago (ESE) e não acima deste. Esta preferência não é a mesma na transição esôfago-gástrica, onde os CE se alojam acima do ESI. Este fato é explicado pois, ao se iniciar a fase faríngea da deglutição o esfíncter superior do esôfago se abre com o movimento ascendente da laringe, assim, quando o CE chega ao ESSE, este não oferece dificuldade à sua passagem. Soma-se a isso o fato de que os CE são empurrados junto com o bolo alimentar por ações potentes dos músculos da língua e pelos constritores da faringe.
Os objetos pontiagudos podem se fixar tanto na faringe (casos 2 e 4) como no esôfago (caso 1 e 3) e mais raramente em outros pontos do tubo digestivo. Na faringe, geralmente a fixação ocorre na valécula ou no tecido linfóide, principalmente naquele hipertrofiado da loja amidalina ou da base da língua1,2. No esôfago, a fixação geralmente ocorre na saliência aórtico-brônquica existente no terço médio (caso 1). Uma vez alojados, os CE geram sintomas como dor irradiada, disfagia e odinofagia que, pela sua intensidade levam os pacientes a procurarem tratamento médico. A esofagoscopia flexível ou rígida mostra a presença desses CEs em 94% e permite a sua retirada, fazendo com que o paciente evolua para cura (Shinhar et al.3).
É sabido que alguns CE acabam perfurando a faringe ou o esôfago, levando a um quadro clínico muito perigoso devido a alta incidência de morbidade e mortalidade (Silva e Ahluwalia4). Antes da perfuração, ocorre a fixação do CE nas paredes do órgão gerando periesofagite ou perifaringite que podem evoluir para abscesso. A perfuração se acompanha de: dor no peito, febre, enfisema subcutâneo, dipnéia e disfagia, sendo que a dor e a febre são os mais frequentes, pois estão presentes em 90% dos casos4-7. Esta sintomatologia não contribui para elucidar os casos, pois os sintomas se sobrepõem aos de outras patologias dessa região anatômica, ou mesmo aos de corpos estranhos intraluminares (com abscesso ou não). A longa duração da história foi, nos casos aqui apresentados, o único indício de que não se tratava de CE intraluminares, porém foi o estudo radiológico e o endoscópico que permitiu o diagnóstico definitivo de CE extraluminares. Não observamos em nossos casos a ausência de sintomas, porém, a perfuração assintomática do esôfago é possível, havendo o relato de 4 casos na língua inglesa. A explicação para essa analgesia, dada pelos autores, é pouco consistente4,8.
A perfuração das vias digestivas é frequente após instrumentação (endoscopia, intubação, dilatações) e atos cirúrgicos, sendo ambas responsáveis por até 80% dos casos4. Silvis et al.9 e Spechler et al.10 detectaram que o risco de perfuração durante um exame endoscópico é de 0,03%; de uma dilatação é de 0,1 - 0,35% e de uma dilatação de acalasia com balão é de 2 - 6%. A ruptura espontânea (síndrome de Baerhaave); perfuração de hérnia hiatal encarcerada ou ingestão de cáusticos também podem contribuir com quadro desse tipo. Entre os casos de perfuração, a provocada pela presença de CE é rara, variando de 7 a 17%5,7,11, sendo mais frequente entre os CEs pontiagudos. Em nosso estudo, em hospital terciário, coletamos 4 casos em cerca de 3.000 CEs atendidos em 40 anos de atividade e todos eram pontiagudos. No entanto, encontram-se na literatura relatos de casos em que o CE gerador da perfuração era não pontiagudo, como moeda12 e casca de nozes13 que invadiam a glândula tireóide e o mediastino, respectivamente.
Segundo Eroglu et al.5, o segmento torácico participa com 2/3 das perfurações esofágicas, enquanto o cervical pelo terço restante. Talvez a pobreza de irrigação do terço médio do esôfago possa explicar este fenômeno. No entanto, a perfuração por impactação do CE ocorre com maior frequência no hipofaringe e no esôfago cervical, pois sofre a influência da musculatura da base da língua e da faringe que apresentam maior força muscular4. Dos 4 casos aqui relatados, somente 1 ocorreu no esôfago torácico.
Geralmente, o tratamento da infecção após o diagnóstico e a retirada do CE levam os pacientes com perfurações a evoluírem para cura, com ou sem sequelas. Alguns, no entanto, podem apresentar evolução atípica, como os apresentados neste estudo, ou seja, transpõem a parede do órgão e migram pelo tecido extraluminal4,12,14,15. Nesta migração podem ocorrer rupturas de grandes vasos como a carótida, aorta ou lesões de órgãos vizinhos, como a glândula tireóide.
A perfuração esofágica pode ser acompanhada de derrame pleural; pneumomediastino; hidropneumotórax; presença de ar subdiafragmático; pneumonia aspirativa (na presença de fístula traqueoesofágica); sangramento arterial (ao ocorrer injúria da aorta15 (fístula aórtica - esôfago) ou da carótida16 (fístula carótida - faríngeo), ou tamponamento cardíaco17 (se ocorrer perfuração do pericárdio) e mediastinite18. A perfuração faríngea é acompanhada de enfisema cervical e fístula carótido-faríngea (se ocorrer injúria da carótida). Segundo Bladergroen et al.7, a mortalidade é de 21% nestes casos.
O estudo radiológico detecta a perfuração em 90% dos casos quando estiverem presentes os sinais de complicações. O extravasamento do contraste nem sempre está presente, podendo falhar em 80% dos casos, quando a perfuração ocorre na região torácica e em 50% se estiver na cervical19. A CT pode ser útil, principalmente se o RX for negativo20. Na época não existia CT quando dos casos 1 e 2. Nos casos 3 e 4, a CT mostrou a presença do CE, mas somente quando realizado em nosso hospital. Isso demonstra que além da CT há a necessidade de especialistas que possam interpretar os sinais demonstrados pelas imagens.
A visão da perfuração durante o exame endoscópico é altamente sensível, porem a insuflação de ar pode proporcionar dissecção intramural do esôfago, piorando o quadro clínico do paciente21. Saliente-se que, em alguns casos, após a migração do CE, a parede esofágica sofre cicatrização e o orifício de passagem do CE se fecha sem deixar indícios (casos 2, 3 e 4). Para Silva e Ahluwalia4 o tratamento da perfuração somente não é cirúrgico se for de pequeno débito e se estiver localizado na região cervical.
Os CEs pontiagudos caminham pelos tecidos da região cervical e torácica, pois uma vez fixados nas paredes, eles são empurrados pela passagem do bolo alimentar (caso 1) ou por manobras intempestivas na tentativa da retirada do mesmo (caso 2), quer seja pelo dedo, passagem de SNG ou de balões, etc.). Assim, acabam transfixando a parede do órgão. Neste processo, tem participação importante a ação dos músculos esqueléticos do corpo. É o que ocorre ao movimentar a cabeça, girando-a para o lado ou promovendo movimento de flexão ou extensão. Mesmo os atos fisiológicos como deglutir e tossir ou os que têm participação de agrupamentos musculares distantes, como o de sentar, agachar, evacuar, etc. acabam por aumentar a pressão sobre a região cervical e torácica, favorecendo o deslocamento do CE. Empurrados desta forma, os CEs vão penetrando na profundidade do órgão, ganhando o espaço extraluminal (casos 3 e 4). Após a transposição pela espessura do órgão, o orifício que permitiu a penetração sofre processo de cicatrização e se fecha. Esta parece ser a explicação para o caso 3 deste estudo.
Dos casos apresentados neste estudo, somente um evoluiu para óbito, porém os outros 3 passaram por sério risco, quer pela infecção ou pela eminência de perfuração da carótida (caso 3). Diante disso, sugerimos que nos casos de CE de evolução arrastada (mais de 3 dias), o estudo radiológico (incluindo CT) passe a constituir rotina, antes da realização do exame endoscópico, a fim de detectar sinais de perfuração ou exteriorização do CE. Nesta eventualidade, a realização destes exames permitem uma análise aprofundada sobre a melhor conduta para o caso. Se tivesse sido realizado CT (não existia na época) poderia ter nos indicado que a toracotomia seria a melhor conduta para a retirada do CE do caso 1.
CONCLUSÕES
Os autores acreditam que os CEs colocam em risco a vida de seus portadores e eles caminham pelo corpo, porém não em direção ao coração. Orientam que, em casos de histórias arrastadas de ingestão de CE, o estudo por imagens seja obrigatório previamente ao exame endoscópico.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Mamede RCM, Mello Filho FV, Dantas, RO, Vigário, LC. Effect of gastroesophageal reflux on hypertrophy of the base of the tongue. Otolaryngology- Head and Neck Surgery. 2000;122:607-10.
2. Mamede RCM, de Mello-Filho, Dantas RO. Severe Hypertrophy of the base of the tongue in adults. Otolaryngol Head Neck Surg. 2004;131(4):378-82.
3. Shinhar SY, Strabbing RJ, Madgy DN. Esophagoscopy for removal of foreign bodies in the pediatric population. Int J Pediatr Otorhinolaryngol. 2003;67:977-79.
4. Silva RG, Ahluwalia JP. Asymptomatic esophageal perforation after foreign body ingestion. Gastrointest Endosc. 2005;61(4):615-19.
5. Eroglu A, Kurkcuogu IC, Karaoganogu N, Tekinbas C, Yimas O, Basog M. Esophageal perforation: the importance of early diagnosis and primary repair. Dis Esophagus. 2004;17:91-94.
6. Nashef SA, Klein C, Martigne C, Velly JF, Couraud L. Foreign body perforation of the normal oesophagus. Eur J Cardiothorac Surg. 1992;6:565-67.
7. Bladergroen MR, Lowe JE, Postlethwait RW. Diagnosis and recommended management of esophageal perforation and rupture. Ann Thorac Surg. 1986;42:235-39.
8. Nahman BJ, Muller CF. Asymptomatic esophageal perforation by a coin in a child. Ann Emerg Med. 1984;13:627-29.
9. Silvis SE, Nebel O, Rogers G, Sugawa C, Mandelstam P. Endoscopic complications. Results of the 1974 American Society for Gastrointestinal Endoscopy Survey. JAMA. 1976;235:928-30.
10. Spechler SJ. AGA technical review on treatment of patients with dysphagia caused by benign disorders of the distal esophagus. Gastroenterology. 1999;117:233-54.
11. Gupta NM, Kaman L. Personal management of 57 consecutive patients with esophageal perforation. Am J Surg. 2004;187:58-63.
12. Persaud RA, Sudhakaran N, Ong CC, Bowdler DA, Dykes E. Extraluminal migration of a coin in the oesophagus of a child misdiagnosed as asthma. Emerg Med J. 2001;18(4):312-3.
13. Virgilis D, Weinberger JM, Fisher D, Goldberg S, Picard E, Kerem E. Vocal Cord paralysis secondary to impacted esophageal foreign bodies in young children. Pediatrics. 2001;107(6):101-6.
14. Yadav SP, Chanda R, Malik P, Chanda S. Ingested nail penetrating the neck in an infant. Int J Pediatr Otorhinolaryngol 2002;65(2):159-62.
15. Lam EC, Brown JA, Whittaker JS. Esophageal foreign body causing direct aortic injury. Can J Gastroenterol. 2003;17:115-17.
16. Passey JC, Meher R, Agarwal S, Gupta B. Unusual complication of ingestion of a foreign body. J Laryngol Otol. 2003;117:115-17.
17. Shaland MG, McCaughan BC. Perforation of the esophagus by a fish bone leading to cardiac tamponade. Ann Thorac Surg. 1993; 56:969-71.
18. Katsetos MC, Tagbo AC, Lindberg MP, Rosson RS. Esophageal perforation and mediastinitis from fish bone ingestion. South Med J. 2003;96:516-20.
19. Gollub MJ, Bains MS. Barium sulfate: a new (old) contrast agent for diagnosis of postoperative esophageal leaks. Radiology. 1997; 202:360-62.
20. Brinster CJ, Singhal S, Lee L, Marshall MB, Kaiser LR, Kucharezuk JC: Evolving options in the management of esophageal perforation. Ann Thorac Surg. 2004;77:1475-83.
21. Howitz B, Krevsky B, Buckman JR RF, Fisher RS, Debezies MA. Endoscopic evaluation of penetrating esophageal injuries. Am J Gastroenterol. 1993;88:1249-53.
1 Professor Associado do Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço, chefe do serviço de cirurgia de cabeça e pescoço do HCFMRP-USP.
2 Médico Residente.
3 Médico Residente.
4 Médico Contratado.
5 Professor Doutor.
6 Professor Doutor.
Trabalho realizado no Departamento de Oftalmologia, Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da FMRP USP - Brasil.
Endereço para correspondência: Dr. Rui Celso Martins Mamede - Rua Nélio Guimarães 170 Alto da Boa Vista 14025-290 Ribeirão Preto Brazil. Tel. (#55-16) 3602-2353 - E-mail: rcmmamed@fmrp.usp.br.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 26 de outubro de 2007. cod. 4896
Artigo aceito em 2 de janeiro de 2008.