Ano: 2009 Vol. 75 Ed. 1 - Janeiro - Fevereiro - (11º)
Seção: Artigo Original
Páginas: 70 a 75
Rinossinusites em crianças infectadas pelo HIV sob terapia anti-retroviral
Rhinosinusitis in HIV-infected children undergoing antiretroviral therapy
Autor(es): Carlos Diógenes Pinheiro Neto1, Raimar Weber2, Bernardo Cunha Araújo-Filho3, Ivan Dieb Miziara4
Palavras-chave: criança, haart, infecções por hiv, sinusite.
Keywords: children, haart, hiv infections, sinusitis.
Resumo:
A associação dos inibidores de protease (IP) à terapia anti-retroviral provocou mudanças importantes na morbidade e mortalidade de pacientes infectados pelo HIV. Objetivos: Avaliar o impacto desta associação na prevalência de rinossinusite (RS) e na contagem sérica de linfócitos CD4 em crianças infectadas pelo HIV. Casuística e Métodos: A forma de estudo foi cross-sectional com 471 crianças infectadas pelo HIV. Em 1996, inibidores de protease foram liberados para terapia anti-retroviral. Desta forma, dois grupos de crianças foram formados: as que não fizeram uso de IP e as que fizeram uso desta droga após 1996. A prevalência de RS e a contagem sérica de linfócitos CD4 foram comparadas entre estes grupos. Resultados: 14,4% das crianças infectadas pelo HIV apresentaram RS. A RS crônica foi mais prevalente que a RS aguda em ambos os grupos. Crianças menores de 6 anos tratadas com a associação de IP apresentaram maior prevalência de RS aguda. A associação de IP esteve associada à maior contagem de linfócitos CD4 séricos com menor prevalência de RS crônica. Conclusões: A terapia com IP esteve associada ao aumento na contagem de linfócitos CD4 . Crianças abaixo dos 6 anos em uso de IP apresentaram menor tendência à cronificação da doença.
Abstract:
The association of protease inhibitors (PI) to antiretroviral therapy has generated sensible changes in morbidity and mortality of HIV-infected patients. Aim: Aims at evaluating the impact of this association on the prevalence of rhinosinusitis (RS) and CD4+ lymphocyte count in HIV-infected children. Methods: Retrospective cross-sectional study of the medical charts of 471 HIV-infected children. In 1996, protease inhibitors were approved for use as an association drug in antiretroviral therapy. Children were divided into two groups: one which did not receive PI and another which received PI after 1996. The prevalence of RS and CD4+ lymphocyte counts were compared between these groups. Results: 14.4% of HIV-infected children had RS. Chronic RS was more prevalent the its acute counterpart. Children under 6 years old who were taking protease inhibitors presented with a significant higher prevalence of acute RS. The association of PI with the antiretroviral regimen was associated to higher mean CD4+ lymphocyte count and lower prevalence of chronic RS. Conclusions: The use of protease inhibitors was associated to higher mean CD4+ lymphocyte count. Children under 6 years of age in antiretroviral therapy associated with PI presented a lower likelihood of developing chronic RS.
![]()
INTRODUÇÃO
A disseminação do Vírus da Imunodeficiência Humana (HIV) pelo mundo causou terrível impacto na infância. Estima-se que 2.2 milhões de crianças com menos de 15 anos de idade estejam infectadas, de acordo com dados coletados pela UNAIDS/WHO em 20041. No Brasil, até dezembro de 2004, 13.786 casos de crianças menores de 13 anos haviam sido registrados pelo Ministério da Saúde2. O advento das novas drogas anti-retrovirais, especialmente os inibidores da protease, tem substancialmente reduzido a mortalidade e aumentado a expectativa de vida dessas crianças3,4. Essa condição, aliada ao fato de muitos dos sinais e sintomas iniciais da infecção por HIV serem otorrinolaringológicos, tem trazido um maior número de pacientes para avaliação nesta especialidade3,5,6.
Crianças costumam apresentar 6 a 8 episódios de IVAS virais ao ano7. Em torno de 5% a 13% destes episódios evolui para rinossinusite (RS) bacteriana secundária8. Destas crianças que evoluem para um quadro bacteriano, a grande maioria responde bem ao tratamento medicamentoso. No entanto, algumas desenvolvem um quadro de RS crônica, principalmente aquelas com alguma disfunção da fisiologia nasossinusal ou algum tipo de imunodeficiência. Pacientes infectados com o HIV apresentam um maior risco de desenvolvimento de RS crônica9.
Em 1987 foi desenvolvida a Zidovudina, um inibidor nucleosídeo-análogo da enzima transcriptase reversa (Nucleoside Reverse Transcriptase Inhibitor, NRTI), tornando-se a primeira medicação para a Síndrome da Imunodeficiência Adquirida (AIDS). Em seguida, inibidores não-nucleosídeos da mesma enzima (Non-Nucleoside Reverse Transcriptase Inhibitor, NNRTI) foram desenvolvidos e, em 1996, novas drogas anti-retrovirais foram introduzidas, representadas pelos inibidores de protease (IP)3. A combinação dessas novas classes de drogas (usualmente 2 NRTI 1 IP ou 1 NRTI 1NNRTI 1IP) passou a ser chamada Terapia Anti-retroviral Altamente Ativa (HAART).
Apesar da maior prevalência de rinossinusite (RS) em crianças infectadas pelo HIV, dados relacionados a mudanças na prevalência dessa doença na população pediátrica após o advento da HAART permanecem escassos.
Assim, nossos objetivosforam avaliar as mudanças associadas ao uso da HAART na prevalência e padrão da RS e na contagem sérica de linfócitosCD4 em determinada população de crianças brasileiras infectadas pelo HIV.
MATERIAL E MÉTODOS
Estudo do tipo cross-sectional em que retrospectivamente revisamos os prontuários de 471 crianças com diagnóstico prévio de infecção pelo HIV com idade entre 0 a 12 anos e 11 meses que foram atendidas no Ambulatório de HIV/AIDS, entre janeiro de 1990 e dezembro de 2004.A análise para este trabalhofoi realizada durante o período de janeiro de 1990 até dezembro de 2004, no entantoo acompanhamento destas e de novas crianças infectadas pelo HIV aindavem sendo realizadaem nosso ambulatório. O estudo foi aprovado pelo Comitê de Éticadainstituição com número de protocolo153/03.
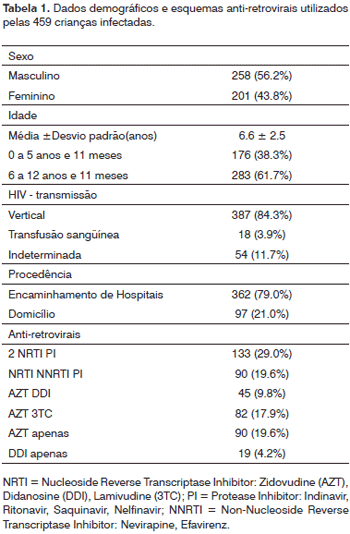
Todas as crianças com idade variando de 0 a 12 anos e 11 meses, com o diagnóstico sorológicode infecção pelo HIV (teste de Elisae/ou Western Blot positivos) e que foram atendidas no ambulatório durante o período de janeiro de 1990 a dezembro de 2004 foram incluídas no estudo. Comocritérios de exclusão foramutilizados: ausência de tratamento anti-retroviral ou uso irregular da terapia anti-retroviralou usode uma ou maisdrogasanti-retrovirais por um períodomenor ou iguala 4 meses. Foram excluídas da amostra 12 crianças. As 459 crianças incluídas no estudo foram divididas em dois grupos:as quefaziam uso de esquemas sem Inibidores de Protease (Anti-retroviral Therapy, ART)perfazendo um total de 236 crianças e as que faziam uso de HAART totalizando 223 crianças. O período médio de tratamento entre pacientes em uso de ART foi de 14 ± 4 meses, e entre pacientes em uso de HAART foi de 9 ± 2 meses.
Na primeira consulta ambulatorial, foi realizado exame físico otorrinolaringológico completo, sempre pelo mesmo especialista (IDM). As rinossinusites (RS) foram diagnosticadas e classificadas em agudas e crônicas de acordo com o I Consenso Brasileiro sobre Rinossinusites da ABORL-CCF de 1998. Portanto, RS aguda foi diagnosticada quando as crianças apresentavam10:
a) História clínica compatível e com duração de até 4 semanas(Obstrução nasal, rinorréia amarelada, febre, cefaléia, tosse e/ouirritação em orofaringe).
b) Exame físico sugestivo (edema ehiperemia de mucosa, secreção purulenta em cavidade nasal, secreção em orofaringe proveniente da rinofaringe e/ou dor à palpaçãona região de projeção dos seios).
c) Raio X simples de seios paranasais em posição ortostática (presença de edema de mucosa e/ou opacificação dos seios).
As crianças foram diagnosticadas como portadoras de RS crônica quando apresentavam10:
a) História clínica compatível e com duraçãomaior que4 semanas (rinorréia amarelada, tosse, cacosmiae/ou sensação de peso na cabeça).
b) Exame físico sugestivo (secreção purulenta nasal e/ou retronasal).
c) Tomografia computadorizada de seios paranasais (Edema de mucosa, velamento dos seios e/ou cavidade nasal).
Algumas crianças foram submetidasà nasofibrolaringoscopia, embora esse exame não tenha sido realizado de rotina. No mesmo dia da primeira consulta, uma amostra de sangue era coletada para determinação da contagem sérica de linfócitos T CD4 .
Análise estatística: A análise das 459 crianças foi estratificada de acordo com a idade, sendo divididas em dois grupos: de 0 a 5 anos e 11 meses, e de 6 a 12 anos e 11 meses. Calculamos e comparamos em cada faixa etária a prevalência das rinossinusites, bem como as contagens de linfócitos T CD4 entre os pacientes que utilizavam ART e os que utilizavam HAART. Utilizamos o teste do qui-quadrado de Pearson e o teste exato de Fisher para variáveis categóricas. Para variáveis contínuas utilizamos o teste t de Student para amostras independentes quando houvesse com homocedasticidade e igualdade de variâncias; caso contrário foi utilizado o teste não paramétrico U de Mann-Whitney. Valores de P menores que 0,05 foram considerados estatisticamente significantes. Os dados foram analisados com o software Statistical Package for Social Sciences (SPSS® for Windows 10.0, SPSS Inc., Chicago, IL).
RESULTADOS
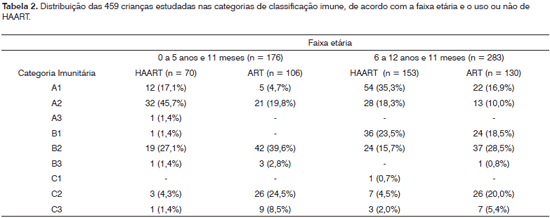
Dados demográficos (idade, sexo, procedência e via de infecção do HIV), bem como os esquemas anti-retrovirais utilizados pelas 459 crianças são apresentados na Tabela 1. Os dados da classificação imunológica das crianças também foram extraídos dos prontuários, baseados no 1994 Center for Disease Control Revised Classification System for Human Immunodeficiency Infection in Children Less than 13 Years of age 11 e são sumarizados na Tabela 2. Entre as 459 crianças, 66 (14,4%) apresentavam quadro compatível com rinossinusite (RS) sendo 24 (13,6%) nas abaixo de 5 anos e 11 meses e 42 (14,8%) nas crianças entre 6 anos a 12 anos e 11 meses (p = 0,8). Trinta e seis (7,8%) crianças apresentavam quadro de RS crônica e 30 (6,5%) de RS aguda. A RS crônica foi a mais prevalente em ambas as faixas etárias.
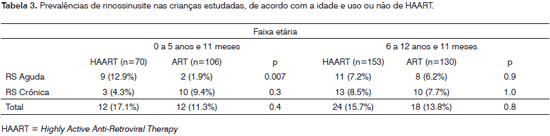
As prevalências de RS encontradas e suas distribuições conforme faixa etária e o uso de HAART são apresentados na Tabela 3. Dentre as crianças de 0 a 5 anos e 11 meses, as que usaram HAART tinham maior prevalência de RS aguda (12,9% vs 1,9%, p=0,007). O risco relativo de apresentar RS aguda em crianças abaixo de 5 anos e 11 meses em uso de HAART foi 2,2 (IC 95%: 1,6 - 3,1) vezes o risco das que faziam uso de ART. A diferença observada entre as prevalências de RS crônica não foi estatisticamente significante.
Na faixa etária de 6 a 12 anos e 11 meses, não foi observada diferença estatisticamente significante quanto às prevalências de RS aguda e RS crônica entre as crianças que usaram HAART e as que usaram ART.
As contagens médias séricas de linfócitos T CD4 em cada faixa etária estão apresentadas nas Tabelas 4 e 5. Na faixa etária entre 0 e 5 anos e 11 meses, crianças com RS crônica apresentavam contagem sérica de linfócitos T CD4 em média 65,4 ± 58 x 10-9cel/L abaixo da contagem daquelas que não apresentavam RS (p = 0,002). Não houve diferença estatisticamente significante entre as contagens médias de linfócitos T CD4 entre pacientes com ou sem RS aguda nessa faixa etária.
Nas crianças de 6 a 12 anos e 11 meses, aquelas com RS aguda apresentavam contagem de linfócitos CD4 em média 173,3 ± 42 x 10-9cel/L acima da contagem daquelas da mesma idade que não apresentavam RS aguda (p < 0,001), enquanto, ao contrário, crianças com RS crônica apresentavam contagem de linfócitos CD4 em média 154,2 ± 39 x 10-9cel/L abaixo da contagem daquelas da mesma idade sem RS crônica.
Crianças em uso de HAART tiveram contagem média superior à contagem daquelas que estavam em uso de ART, independente da faixa etária, e as diferenças foram estatisticamente significantes (p < 0,001) - Tabela 6.
DISCUSSÃO
A rinossinusite (RS) crônica tem sido relatada como doença freqüente em pacientes adultos infectados pelo HIV4,5. No entanto, sua prevalência é variável em diversos estudos, o que pode ter sido ocasionado pelos diferentes métodos diagnósticos de rinossinusite empregados e diversas metodologias utilizadas4,7. Existem poucos trabalhos na literatura sobre a prevalência de rinossinusite em crianças infectadas pelo HIV com grande variação de resultados. Mofenson et al. demonstraram uma prevalência de 10,6% em uma população de 376 crianças HIV positivas. Chen et al. encontraram uma prevalência de 20% em sua casuística12. Já Chaloryoo et al., estudando 250 crianças tailandesas com AIDS, obtiveram uma prevalência de 0,8%13. Em nosso estudo obtivemos uma prevalência de RS crônica de 7,8% entre as 459 crianças infectadas pelo HIV que foram encaminhadas para avaliação otorrinolaringológica. O que chama a atenção é a prevalência tão baixa encontrada por Chaloryoo. Isto pode ser explicado pelo fato de sua casuística ser constituída de crianças com AIDS desenvolvida e que apresentavam, portanto, intercorrências clínicas maiores como hepatoesplenomegalia (82,85%) e pneumonia persistente (64,4%). Desta forma a RS crônica pode ter sido subdiagnosticada.
É importante registrar que todos os pacientes incluídos no presente estudo estavam recebendo medicação anti-retroviral, ainda que em regimes terapêuticos heterogêneos. Desde 1991, o Governo Brasileiro iniciou a distribuição gratuita de Zidovudina para pacientes infectados e, através da Lei 9313/96, 100% dos pacientes infectados têm garantido gratuitamente o acesso a terapia anti-retroviral, incluindo aos inibidores da protease.
Em nossa casuística, a prevalência foi maior nas crianças de faixa etária maior, o que já era esperado, uma vez que nas crianças de faixa etária menor nem todos os seios paranasais estão completamente desenvolvidos.
Não existem estudos na literatura comparando a prevalência de rinossinusite com a terapia Anti-retroviral empregada (HAART ou ART). Em nosso trabalho, as crianças de faixa etária abaixo de 5 anos e 11 meses em uso de HAART apresentaram maior prevalência de quadros rinossinusais agudos, ou seja, comparativamente uma menor tendência à cronificação. Isto pode ser devido à restauração do sistema imune destas crianças, fazendo com que apresentassem uma resposta rápida aos germes agressores das cavidades paranasais. Mizziara et al. estudando a prevalência das otites observaram resultados semelhantes, já que a prevalência de otite média aguda na mesma faixa etária foi maior nas crianças em uso de HAART14.
O fato de não haver diferença na prevalência de RS agudas e crônicas estatisticamente significante entre crianças maiores de 6 anos em uso de HAART ou ART, por si só, não é indicador de falha da terapia altamente ativa (ou mesmo não-aderência ao tratamento), mesmo porque as crianças com tendência à cronificação da doença apresentavam menor contagem sérica média de linfócitos T CD4 .
As crianças com RS crônica de ambas as faixas etárias estudadas apresentaram menor contagem de linfócitos T CD4 quando comparadas com as que não apresentavam quadro de RS crônica. Castillo et al. estudando pacientes adultos com RS crônica concluíram que a recorrência do processo foi maior em paciente com contagem de linfócitos T CD4 abaixo de 200/mL15. Em Barcelona, García-Rodríguez et al. estudaram 74 pacientes adultos HIV e observaram que a baixa contagem de linfócitos T CD4 estava associada a rinossinusite16. Já Mofenson et al., estudando 376 crianças infectadas pelo HIV observaram que a contagem de linfócitos T CD4 não foi diferente entre as crianças com e sem RS17. Neste estudo, Mofenson et al. não dividiram as crianças em RS crônica e aguda. A amostra foi composta principalmente por crianças mais novas com quadro de RS aguda. Deste modo, os resultados de Mofenson et al. são semelhantes ao nosso grupo de crianças menores que 5 anos e 11 meses com quadro de RS aguda, onde a contagem de linfócitos T CD4 não foi diferente entre as crianças com e sem RS (Tabela 4).
É bom ressaltar que em nossa casuística o emprego da HAART possibilitou uma melhora do sistema imunitário dessas crianças, que apresentaram maior contagem média de linfócitos T CD4 do que aquelas em uso de ART (Tabela 6).
No entanto, vários fatores podem estar envolvidos na cronificação de um quadro nasossinusal, como por exemplo, a presença ou não de fatores alérgicos ou anatômicos que dificultem o sucesso da terapia clínica usual18.
CONSIDERAÇÕES FINAIS
Nossos resultados revelam que, em relação às RS, as crianças de faixa etária abaixo dos 5 anos apresentam menor tendência à cronificação da doença, muito provavelmente por melhora de seu sistema imunitário. Entretanto, sempre é bom ressalvar que, devido à natureza de nosso estudo (cross-sectional), esses resultados não implicam em causalidade. O número de crianças com RS estudadas também não é tão elevado assim, o que pode explicar a falta de significância estatística nas crianças de faixa etária maior. Mais estudos devem ser realizados e de modo prospectivo, a fim de que possamos avaliar de modo mais eficaz a ação da HAART no aparecimento de RS em crianças.
De todo modo, estas objeções não invalidam nosso estudo que, sem sombra de dúvida, apresenta uma das maiores casuísticas de RS em crianças brasileiras infectadas pelo HIV.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Granados JMS, Amador JTR, Miguel SF, Tomé MIG, Conejo PR, Vivas PF et al. Impact of higly active Anti-retroviral therapy on the morbidity and mortality in Spanish human immunodeficiency virus-infected children. Pediatr Infect Dis J. 2003;22:863-7.
2. Ministério da Saúde. Secretaria de Vigilância em saúde. Programa nacional de DST e AIDS. Casos de AIDS (números e percentual) em indivíduos com 13 anos de idade ou mais, segundo categoria de exposição hierarquizada por sexo e ano de diagnóstico. Brasil, 1980-2004. Boletim Epidemiológico AIDS e DST. 1(1):32, 2004.
3. Disponível em: http://www.aids.gov.br/final/dados/BOLETIM2.pdf. Acessado em 2 de novembro de 2007.
4. Hoare S. HIV infection in children - impact upon ENT doctors. Int J Pediatr Otorhinolaryngol. 2003;67 Suppl 1:85-90.
5. Bosco VL, Birman EG. Oral manifestations in children with AIDS and controls. Pesqui Odontol Bras. 2002;16(1):7-11.
6. Gortmaker SL, Hughes M, Cervia J, Brady M, Johnson GM, Seage GRIII et al. Effects of Combination Therapy Including Protease Inhibitors on Mortality Among Children and Adolescents Infected with HIV-1. N Eng J Med . 2001;345(21):1522-8.
7. Miziara ID, Valentini M, Romano FR, Miniti A. Changing patterns of buccal manifestations in AIDS. Rev Laryngol Otol Rhinol . 2002;123(4):231-4.
8. Ramadan HH. Pediatric sinusitis: update. J Otolaryngol . 2005;34 Suppl 1:14-7.
9. Sande MA, Gwaltney JM Jr. Acute community-acquired bacterial sinusitis: continuing challenges and current management. Clin Infect Dis . 2004;39:151-8.
10. Shah AR, Hairston JA, Tami TA. Sinusitis in HIV: microbiology and therapy. Curr Allergy Asthma Rep . 2005;5(6):495-9.
11. I Consenso Brasileiro sobre Rinossinusite 65 / 3 - ABORL-CCF - Recife - 1998.
12. Disponível em: http://www.rborl.org.br/portugues/consensos.asp. Acessado em 2 de novembro de 2007.
13. Caldwell MB, Oxtoby MJ, Simonds RJ, Lindegren ML, Rogers MF. 1994 Revised Classification System for Human Immunodeficiency Virus Infection in Children Less Than 13 Years of Age. Morbidity and Mortality Weekly Report. September 30 1994;43(RR-12):1-10.
14. Chen AY, Ohlms LA, Stewart MG, Kline MW. Otolaryngologic disease progression in children with human immunodeficiency cirus infection. Arch Otolaryngol Head Neck Surg . 1996;122(12):1360-3.
15. Chaloryoo S, Chotpitayasunondh T, Chiengmai PN. AIDS in ENT in hildren. Int J Pediatr Otorhinolaryngol . 1998;44:103-7.
16. Weber R,Pinheiro-Neto CD, Miziara ID, Araújo-Filho BC. Impacto da HAART na prevalência de otites médias crônicasem crianças brasileiras infectadas pelo HIV.Rev Bras Otorrinolaringol. 2006; 72(4):509-14.
17. Castillo L, Roger PM, Haddad A, Meyer JM, Santini J, Demard F. Chronic sinusitis in patients infected by HIV: therapeutic strategies. Ann Otolaryngol Chir Cervicofac . 1999;116(3):162-6.
18. Garcia-Rodriguez JF, Corominas M, Fernandez-Viladrich P, Monfort JL, Dicenta M. Rhinosinusitis and atopy in patients infected with HIV. Laryngoscope . 1999;109(6):939-44.
19. Mofenson LM, Korelitz J, Pelton S, Moye J Jr, Nugent R, Bethel J. Sinusitis in children infected with human immunodeficiency virus: clinical characteristics, risk factors, and prophylaxis. National Institute of Child Health and Human Development Intravenous. Immunoglobulin Clinical Trial Study Group. Clin Infect Dis. 1995;21(5):1175-81.
20. De Benedetto M, Salerni L, De Benedetto L, Passali GC, Passali D. Rhinosinusitis: etiopathogenesis and antimicrobial therapy, an update. Acta Otorhinolaryngol Ital . 2006;26(1 Suppl 82):5-22
1 Médico Preceptor da Divisão de Clínica Otorrinolaringológica, Departamento de Otorrinolaringologia e Oftalmologia, Faculdade de Medicina da Universidade de São Paulo (FMUSP).
2 Pós-graduando da Divisão de Clínica Otorrinolaringológica, Departamento de Otorrinolaringologia e Oftalmologia, Faculdade de Medicina da Universidade de São Paulo (FMUSP).
3 Pós-graduando da Divisão de Clínica Otorrinolaringológica, Departamento de Otorrinolaringologia e Oftalmologia, Faculdade de Medicina da Universidade de São Paulo (FMUSP).
4 Professor Livre-Docente pela Faculdade de Medicina da USP - Médico responsável pelo grupo de ORL-HIV da Divisão de Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da USP. Diretor técnico-científico. Divisão de Clínica Otorrinolaringológica do Departamento de Otorrinolaringologia e Oftalmologia da Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Endereço para correspondência: Ivan Dieb Miziara - Rua Cristiano Viana 450/121 São Paulo SP Brasil 05411-000.
E-mail: miz@uol.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 17 de agosto de 2007. cod.4722
Artigo aceito em 2 de novembro de 2007.