Ano: 2008 Vol. 74 Ed. 6 - Novembro - Dezembro - (20º)
Seção: Relato de Caso
Páginas: 941 a 944
Penfigóide cicatricial no trato aerodigestivo superior: relato de dois casos
Cicatricial pemphygoid in the upper aerodigestive tract: report of two cases
Autor(es): Vinicius Antunes Freitas1, Helena Maria Gonçalves Becker2, Roberto Eustáquio Santos Guimarães3, Letícia Paiva Franco4, Fernando Fernandes Guimarães5, Marcelo Figueredo Martins6, Paulo Fernando Tormin Crosara7
Palavras-chave: cicatrizes, penfigóide, vias aerodigestivas.
Keywords: scars, pemphygoid, aerodigestive tract.
Resumo:
Penfigóide Cicatricial (Penfigóide Cicatricial de Membrana Mucosa) é uma doença auto-imune inflamatória crônica caracterizada pela presença de bolhas subepiteliais em membranas mucosas e, ocasionalmente na pele. Pode haver acometimento oral, nasal, faríngeo, laríngeo, ocular, esofágico, anogenital e de pele, predominantemente em pacientes na quinta e sexta décadas de vida. O tratamento preconizado inclui corticóides sistêmicos e agentes imunossupressores. Descrevemos neste trabalho dois casos com a doença em atividade, sendo que um evoluiu com complicação séptica pelo uso de imunossupressor e outro que apresentou estenose supraglótica exigindo traqueotomia.
Abstract:
Cicatricial pemphygoid (mucous membrane cicatricial pemphygoid) is a chronic autoimmune inflammatory disease characterized by subepithelial bubbles in mucous membranes and, occasionally on the skin. It may affect the mouth, the nose, pharynx, larynx, the eyes, esophagus, anus, genitals and skin; especially affecting patients between fifty and sixty years of life. Treatment includes systemic steroids and immunosuppressive agents. In the present paper we describe two cases with the active disease, and one of them had sepsis because of using immunosuppressive agents and another that presented supraglottic stenosis requiring tracheostomy.
![]()
INTRODUÇÃO
Penfigóide Cicatricial, também conhecida como Penfigóide Cicatricial de Membrana Mucosa é definida por doença rara, auto-imune, de evolução crônica que acomete principalmente as membranas mucosas com a formação de bolhas subepiteliais. Acomete predominantemente faixas etárias elevadas (média de sessenta anos), embora haja relatos de casos em pessoas mais jovens. Doença incomum em não-brancos, podendo acometer mais os homens1-4.
Como critérios diagnósticos são essenciais manifestações clínicas típicas e imunopatologia, caracterizada pela presença de imunodepósitos lineares de IgG, IgA e/ou C3 na membrana basal epitelial1.
A revisão de literatura consta de poucas publicações de origem otorrinolaringológica, com predomínio de trabalhos nas áreas da oftalmologia e dermatologia. Os tratamentos clínicos mais freqüentemente preconizados são a associação ciclofosfamida e prednisona para casos de alto risco (definidos aqui de forma simplificada como presença de acometimento ocular, genital, nasofaríngeo, esofágico ou laríngeo) e dapsona para os casos menos graves1,4. A azatioprina também foi considerada uma opção em casos de alto risco apesar do relato de exacerbação da doença com o seu uso3. A aplicação subconjuntival de mitomicina-C em lesões oculares de penfigóide cicatricial é descrita5.
No Penfigóide Cicatricial com envolvimento laríngeo deve ser inicialmente tentado tratamento clínico, ficando o tratamento cirúrgico reservado para os casos mais graves com obstrução de vias aéreas devido ao grande número de recorrências6.
RELATO DE CASOS
Caso 1
J.R.S., 52 anos, cor parda, motorista, iniciou há seis anos com epistaxes de repetição, obstrução nasal e perda de peso, cerca de dezoito quilos em um ano. Não referia patologias prévias. Ao exame otorrinolaringológico apresentava septo nasal granuloso e sinequia obstruindo 80% da fossa nasal esquerda, granulações no palato mole. Foi realizada biópsia da mucosa do septo e palato. Foram solicitados BAAR e radiografia de tórax que apresentaram resultados normais. O resultado anatomopatológico indicava a presença de formas amastigota de Leishmania sp. O paciente foi encaminhado para o departamento de doenças infecciosas, tratado com dois ciclos de glucantime e a seguir com anfotericina B, novamente sem melhora. Nesta mesma época observou-se o aparecimento de lesões bolhosas e úlcera em cotovelo esquerdo e membros inferiores, sendo levantada a hipótese de Penfigóide Cicatricial associado a Leishmaniose Cutânea, pelo serviço de Dermatologia.
Cerca de um ano após a primeira consulta, apresentou novas lesões em mucosa jugal, sendo também levantada a hipótese de Pênfigo Vulgar. O paciente vinha fazendo acompanhamento com a Oftalmologia para tratamento de conjuntivite inespecífica crônica, sendo sugerida novamente a hipótese de penfigóide cicatricial.
Foi então iniciado corticoterapia com persistência das lesões oculares e orais.
No mês seguinte, foram constatadas lesões orais em atividade pela Dermatologia que iniciou azatioprina associada à prednisona. Após dois meses de uso, observou-se ausência de lesões orais, mas doença ocular ativa, mesmo com aumento da dose da medicação imunossupressora, que foi mantida por cerca de dez meses. Optou-se, então, pela suspensão da azatioprina e início da ciclofosfamida.
Cinco meses após introdução da nova medicação, o paciente apresentou graves complicações conseqüentes da imunossupressão e corticoterapia crônica (abscesso cerebelar, meningite, linfoadenopatia supurativa, herpes zoster, fratura patológica de arco costas, úmero e vértebras lombares) com necessidade de internação hospitalar por cerca de três meses. Durante a internação foi suspensa a ciclofosfamida e diminuída as doses de prednisona. Recebeu alta com remissão das lesões, mas com diminuição da acuidade visual.
Nos últimos dois anos apresentou catarata à esquerda e manutenção de sinequia nasal. Os exames (fibronasolaringoscopia e tomografia computadorizada) evidenciaram a presença de sinequias em fossa nasal esquerda e ausência de granulações na mucosa. O paciente encontra-se sem medicação e em revisão otorrinolaringológica e em março de 2004 persistia sem sinais de atividade da doença.
Caso 2
T.M.S., 78 anos, cor branca. Iniciou há treze anos com lesões dolorosas e bolhosas em cavidade oral, comprometendo a alimentação e associada à perda de cerca de vinte e um quilos em três meses. Diante desses sintomas, submeteu-se a várias consultas especializadas sem diagnóstico. Havia sido operada em anos anteriores para tratamento de glaucoma e catarata. Meses após o início das lesões orais, teve início quadro ocular e, em consulta oftalmológica, suspeitou-se de inflamação de conjuntiva secundária a corpo estranho (ponto cirúrgico). Em consulta subseqüente, com quadro mais exuberante, suspeitou-se de Penfigóide Cicatricial.
Passado cerca de um ano e meio do surgimento das lesões, iniciou acompanhamento no ambulatório de Dermatologia e foi introduzida a talidomida com melhora parcial. A seguir, associou-se prednisona com maior remissão por mais dois meses, suspendendo-se a talidomida. Nesta época, ainda com o diagnóstico indefinido, e em interconsulta com a Oftalmologia, levantou-se novamente a possibilidade de Penfigóide Cicatricial. A avaliação otorrinolaringológica em agosto de 1993 mostrava lesões bolhosas em cavidade oral e granulação em fossa nasal esquerda.
Em 1996, cinco anos após o início dos sintomas, a paciente apresentava remissão do quadro oftalmológico e ausência de lesões em trato digestivo alto à endoscopia.
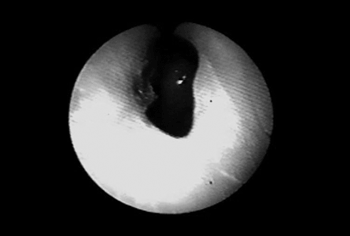
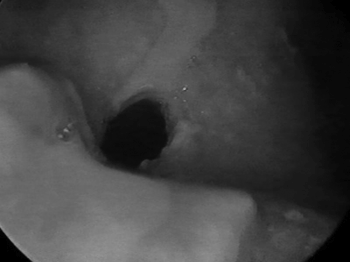
Em 1999 foi iniciado tratamento com agente imunossupressor (azatioprina) com redução da dose de corticóide. Em 2003, associou-se dapsona à azatioprina e prednisona. Nesta época, a paciente iniciou com crises de dispnéia freqüente. Avaliada pela Pneumologia, a espirometria indicava obstrução respiratória alta, sendo então encaminhada para um otorrinolaringologista. Ao exame apresentava estenose de narina esquerda (Figura 1), crostas nasais à direita e lesões bolhosas/vesiculares em mucosa do septo nasal; orofaringe com bolhas/vesículas em palato mole e lesões cicatriciais em palatos duro e mole. À laringoscopia indireta observa-se epiglote espessada, sem visualização de prega vocal. A fibronasolaringoscopia permitiu observar extensa estenose supraglótica em forma de membrana, com orifício de cerca de cinco milímetros junto à glote (Figura 2) que se encontrava sem alterações. Realizou-se traqueostomia com melhora da dispnéia. Entre o início da dispnéia observada pela paciente e a traqueostomia decorreram seis meses. Atualmente, agosto de 2004, a paciente encontra-se traqueostomizada e sem lesões em cavidade oral, fazendo uso de azatioprina, prednisona e dapsona.
Figura 1. Estenose fossa nasal
Figura 2. Estenose supraglótica
DISCUSSÃO
Trata-se de doença rara, acometendo com maior freqüência a cavidade oral (100%), seguida de lesão ocular (61-80%), faríngea (43%), nasal (38%), laríngea (30%), genital (20-30%), reto (11%), esôfago (7%) e, às vezes a pele (10-43%)10. As lesões oculares podem levar à cegueira, assim como o acometimento de vias aéreas superiores podem causar obstrução. É preciso lembrar que a corticoterapia, quando empregada, também pode levar a complicações oculares. Nossos pacientes apresentaram as lesões de maior prevalência, sem manifestarem lesões cutâneas, genitais ou digestivas. Conforme observado nos casos, o diagnóstico pode ser difícil, arrastado, com vários diagnósticos diferenciais, envolvendo abordagem multidisciplinar. Nos dois casos foram necessárias várias biópsias para atingir o diagnóstico definitivo (história clínica e imuno-histopatologia), sendo essas realizadas com pinça de saca-bocados. O tratamento clínico é sempre prioritário para se evitar recorrências. No entanto, os pacientes são, na maioria das vezes, idosos, e mais susceptíveis aos efeitos adversos das drogas. O primeiro caso foi tratado com ciclofosfamida e prednisona, após uso de outros imunossupressores, com remissão da doença, apesar de ter apresentado graves complicações. O paciente encontra-se em remissão total da doença, ou seja, com melhor qualidade de vida, em seguimento ambulatorial, apresentando sinequias em fossa nasal esquerda. Não houve necessidade de intervenção cirúrgica diante das manifestações residuais pós-remissão ("cicatrizes"), pois estas se manifestaram brandas. Apresenta lesão ocular (catarata) em olho esquerdo, reforçando o seguimento multidisciplinar e atenção às complicações do tratamento. O segundo caso trata-se de paciente idosa e de cor branca, do sexo feminino. Foi tratada inicialmente com talidomida e prednisona, estando atualmente em uso de azatioprina, prednisona e dapsona com doença ainda ativa e traqueostomizada devido à complicação obstrutiva. O uso da ciclofosfamida associada à prednisona é de primeira escolha para melhoria da estenose supraglótica e indução da remissão da doença (casos de alto risco), apesar de a paciente encontrar-se em situação clinicamente estável diante da traqueostomia, que a princípio resolve a dificuldade respiratória. A mitomicina-C poderia ter sido alternativa para as lesões oculares quando ativas, e quem sabe seu uso na estenose (vias aéreas) teria resposta favorável. A indução de remissão da doença é fundamental, evitando a necessidade de intervenção cirúrgica, assim como avaliações periódicas, para se surpreender recorrências, complicações da doença e do tratamento.
CONCLUSÃO
Penfigóide Cicatricial de Membrana Mucosa deve ser suspeitado quando lesões bolhosas crônicas ou cicatriciais acometerem mucosas, em especial a oral, seguida da faríngea, nasal e laríngea, principalmente em pacientes mais idosos. Exame otorrinolaringológico e fibronasolaringoscopia para avaliação periódica das lesões (atividade/remissão) e para detectar complicações (estenoses, sinequias) faz-se necessário. O diagnóstico e o tratamento precoces podem prevenir complicações.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Chan LS, Ahmed AR, Anhalt GJ, et al. The first international consensus on mucous membrane pemphigoid: definition, diagnostic criteria, pathogenic factors, medical treatment, and prognostic indicators. Arch Dermatol 2002;138(3):370-9.
2. Kirtschig G, Murrell D, Wojnarowska F, Khumalo N. Interventions for Mucous Membrane Pemphigoid/Cicatricial Pemphigoid and Epidermolysis Bullosa Acquisita:A Systematic Literature Review. Arch Dermatol 2002;138(3):380-4.
3. Burgess MJ, Fivenson DP. Generalization of cicatricial pemphigoid During Azathioprine Therapy. Arch Dermatol 2000;136(10):1274.
4. Mussette P, Pascal F, Hoang-Xuan T, Heller M, Lok C, Deboise A, Dubetret L, Prost C. Treatment of cicatricial pemphigoid with pulse intravenous cyclophosphamide. Arch Dermatol 2001;137(1):101-2.
5. Donnenfeld ED, Perry HD, Wallerstein A, Caronia RM, Kanellopoulos AJ, Sforza PD, DAversa G. Subconjunctival mitomycin C for the treatment of ocular cicatricial pemphigoid. Ophthalmology 1999;106(1):72-8.
6. Miziara ID, Sperandio F, Bohadana SC, Braga N, Romano FR, Miniti A. Cicatricial pemphigoid: report of five cases. Ear Nose Throat J 2002;81(70):442-8.
7. Lazor JB, Varvares MA, Montgomery WW, Goodman ML, Mackool BT. Management of airway obstruction in cicatricial pemphigoid. Laryngoscope 1996;106(8):1014-7.
8. Boedeker CC, Termeer CC, Staats R, Ridder GJ.Cicatricial pemphigoid in the upper aerodigestive tract: diagnosis and management in severe laryngeal stenosis. Ann Otol Rhinol Laryngol 2003;112(3):271-5. Review.
9. Egan CA, Florell SR. Cicatricial pemphigoid.N Engl J Med 2004;350:2499.
10.Mutasim DF, Anhalt GJ. Bullous diseases in the elderly Geriatric Dermatology, Part II Clinics in Geriatric Medicine 2002;18(1): 43-58.
1 Bacharel em medicina pelo UFMG, especializando de otorrinolaringologia do núcleo de otorrino BH.
2 Doutora, Professor Adjunto-Doutor do Departamento de Otorrinolaringologia, Oftalmologia e Fonoaudiologia da Faculdade de Medicina da UFMG.
3 Doutor, Professor Adjunto-Doutor do Departamento de Otorrinolaringologia, Oftalmologia e Fonoaudiologia da Faculdade de Medicina da UFMG.
4 Especialista em otorrinolaringologia, Otorrinolaringologista do Hospital das clínicas da UFMG.
5 Especialista em otorrinolaringologia, Otorrinolaringologista.
6 Bacharel em medicina pela UFMG, Médico residente de clínica médica.
7 Doutor, Professor substituto-Doutor do Departamento de Otorrinolaringologia, Oftalmologia e Fonoaudiologia da Faculdade de Medicina da UFMG. Serviço de Otorrinolaringologia do Hospital das Clínicas da Universidade Federal de Minas Gerais.
Endereço para correspondência: Vinicius Antunes Freitas - Av. do Contorno 1298/901 Floresta BH MG 30110-008.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 1 de abril de 2006. cod.1821
Artigo aceito em 20 de junho de 2006.