Ano: 2008 Vol. 74 Ed. 5 - Setembro - Outubro - (3º)
Seção: Artigo Original
Páginas: 652 a 656
Acesso transmaxilar à base do crânio: avaliação de 11 casos
Transmaxillary approach to the cranial base: an evaluation of 11 cases
Autor(es): Antonio Figueiredo Caubi1, Carlos Augusto Pereira Lago2, Belmiro Cavalcanti do Egito Vasconcelos3, Emanuel Dias e Oliveira Silva4, Nelson Studart Rocha5, Hécio Henrique Araújo de Morais6
Palavras-chave: maxila, osteotomia.
Keywords: maxilla, osteotomy.
Resumo:
O acesso cirúrgico à região de base do crânio é sempre difícil principalmente pelas estruturas anatômicas nobres associadas. A osteotomia maxilar proporciona visão direta à região de clivus e coluna cervical, além de apresentar uma menor morbidade em relação aos diversos acessos descritos na literatura. Objetivo: Avaliar 11 casos submetidos à osteotomia transmaxilar, descrevendo técnica cirúrgica, resultados e complicações pós-operatórias. Pacientes e Métodos: O estudo retrospectivo de onze pacientes foi submetido à cirurgia transmaxilar para acesso à região do tronco encefálico. Registros quanto à oclusão dentária, hemorragia trans e pós-operatória, necrose óssea e alterações de tecido mole foram estudados. Todos seguiram o mesmo protocolo cirúrgico e acompanhamento médio de dois anos. Resultados: Após o tratamento todos os pacientes apresentaram melhora do quadro clínico e nenhum dano neurológico, hemorragia trans e pós-operatória ou intercorrências maiores foram identificadas. Dentre as complicações, em dois pacientes ocorreu fratura incompleta da maxila, dois apresentaram laceração da mucosa nasal e um apresentou como complicação tardia uma fístula bucossinusal. Conclusão: A osteotomia transmaxilar possibilitou adequado acesso a região de clivus para descompressão do tronco encefálico com baixo índice de complicações nesta série de casos.
Abstract:
Surgical access to the skull base is always difficult, especially because of the noble anatomic structures present there. Maxillary osteotomy provides direct view to the clivus region and the neck spine, and it also bears less morbidity when compared to the many other accesses described in the literature. Aim: to assess 11 patients submitted to transmaxillary osteotomy, describing the surgical technique and postoperative results and complications. Materials and Methods: A retrospective study involving eleven patients submitted to transmaxillary approach to the brainstem. We studied dental occlusion, trans and postoperative bleeding, bone necrosis and soft tissue alterations. All followed the same surgical protocol and were followed up for two years. Results: after treatment, all the patients improved in their clinical status and had no neurological complication, trans and postoperative hemorrhage or major complications were seen. Among the complications, two patients had incomplete maxilla fracture, two had laceration of their nasal mucosa and one had, as late complication, an oral-sinusal fistula. Conclusion: Transmaxillary osteotomy provided proper access to the clivus for brainstem decompression with low rate of complications in this series.
![]()
INTRODUÇÃO
O acesso cirúrgico a patologias envolvendo a base do crânio constitui sempre um desafio ao tratamento, visto que essa região anatômica é cercada por estruturas anatômicas nobres e essenciais à vida.1,2 A Osteotomia Le Fort I modificada vem sendo empregada para remoção de lesões nesta região por proporcionar visão frontal ao clivus, não possuir incisões cutâneas e apresentar menor risco de lesão vascular ou nervosa.3,4
Acesso frontal através de craniotomia ou lateral através osteotomia dos ossos da face envolve retração excessiva dos tecidos e maior risco de lesão vascular e nervosa, acarretando em déficit permanente à motricidade facial.1,5
Neste trabalho temos por objetivo apresentar uma série de casos que se submeteram ao acesso transmaxilar à base do crânio descrevendo a técnica operatória, resultados e suas complicações.
MATERIAIS E MÉTODOS
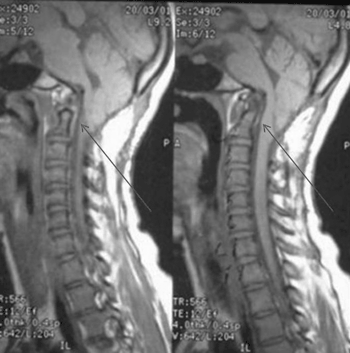
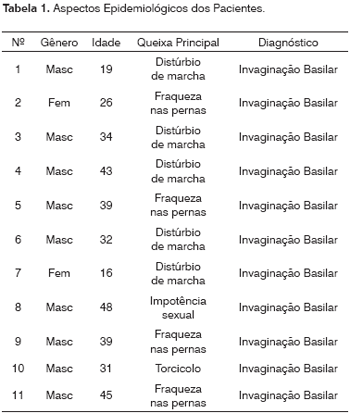
Onze pacientes portadores de quadro neurológico decorrente de invaginação basilar e com compressão do tronco cerebral pela apófise odontóide foram submetidos à abordagem maxilar para acesso a região de clivus (Figura 1). Os principais sintomas apresentados foram os distúrbios de marcha e a fraqueza nas pernas, com tempo de evolução de dois anos. (Tabela 1).
Figura 1. Ressonância Magnética evidenciando a compressão do tronco cerebral pelo processo odontóide.
A equipe de Cirurgia e Traumatologia Buco-Maxilo-Facial coube a realização da cirurgia transmaxilar. O planejamento cirúrgico incluiu radiografias convencionais (panorâmica dos maxilares e cefalométrica perfil), tomografia computadorizada e ressonância magnética do crânio e coluna cervical.
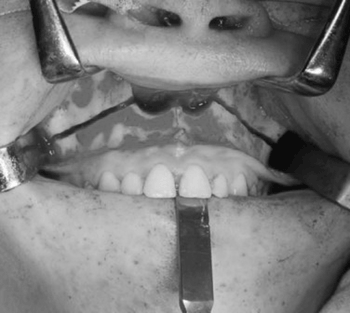
Todas as cirurgias foram realizadas pela mesma equipe cirúrgica. O procedimento cirúrgico seguiu o mesmo descrito por Eisig et al.5 Uma incisão vestibular na maxila de pré-molar a pré-molar foi realizada. Neste momento o nervo infra-orbitário deve ser identificado e a parede lateral da maxila, abertura piriforme, pilar zigomático da maxila deve ser exposto. Outro acesso vertical na região de papila dentária entre os incisivos centrais foi realizado para possibilitar a separação entre as duas maxilas.
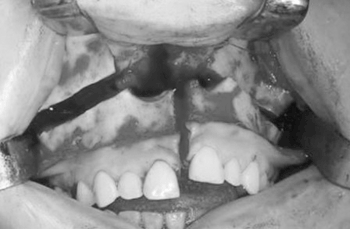
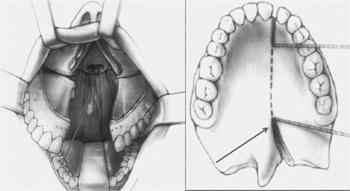
As miniplacas de titânio foram posicionadas, pré-dobradas, e perfurados os locais dos parafusos. A osteotomia horizontal da maxila foi realizada com instrumento rotatório partindo anteriormente da abertura piriforme e pilar canino, seguindo pela parede lateral da maxila e pilar zigomático (Figura 2). O septo nasal foi separado da crista septal da maxila, com cinzel dotado de guia controle para que não houvesse laceração da mucosa nasal. A osteotomia posterior foi realizada com cinzéis curvos separando o processo pterigóide do esfenóide da porção posterior da maxila. Foi realizado o "down-fracture" e a osteotomia mediana foi completa de incisivos até palato duro (Figura 3).
Figura 2. Osteotomia Le Fort I da Maxila.
Figura 3. Osteotomia vertical levando a separação sagital da maxila.
Uma incisão lateral à úvula na região de palato mole e mediana seguindo todo o palato duro até gengiva entre incisivos foi realizada. Na região de palato mole a incisão foi de espessura total, expondo a nasofaringe. Os dois retalhos palatinos foram descolados, preservando a artéria palatina maior. A maxila foi então dividida em dois segmentos e posicionada lateralmente com retrator de palato de Coldman (Figura 4).
Figura 4. Esquema gráficoda incisão em palato duro e mole / Separação da maxila e posicionamento dos afastadores.
A equipe de neurocirurgia abordou a região de clivus através de incisão na parede posterior da faringe e realizou odontoidectomia com instrumento rotatório.
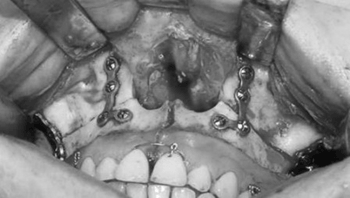
Após término e sutura da faringe, a maxila foi posicionada através de guia cirúrgico de resina acrílica previamente confeccionada com a oclusão dentária pré-operatória do paciente. As miniplacas de titânio foram colocadas nos locais já perfurados (pilar canino e zigomático) e no assoalho da abertura piriforme (Figura 5).
Figura 5. Bloqueio maxilo-mandibular e fixação interna rígida.
A sutura do palato mole foi realizada por camadas com Vycril da Ethicon®, o palato duro foi suturado em um só plano com o mesmo fio. A sutura da mucosa na região vestibular foi realizada de forma contínua em um plano com o mesmo fio.
Todos os pacientes foram acompanhados por um período médio de 2 anos de pós-operatório. Foram avaliadas a oclusão dentária pré e pós-operatória, hemorragia trans e pós-operatório, deiscência da ferida cirúrgica, fístula oronasal e necrose óssea.
O trabalho julgado e aprovado pelo comitê de ética da instituição segundo processo CEP/UPE: 038/08.
RESULTADOS
Em todos os casos a osteotomia maxilar em dois segmentos permitiu acesso a região de base do crânio e abordagem do processo odontóide sem registro de complicação ou intercorrência de grande porte.
Qualquer déficit sensorial ou motor foi identificado, assim como hemorragia trans ou pós-operatória foi registrada. Nenhum caso de infecção foi observado, bem como de necrose ou seqüestro ósseo. Meningite e/ou fístula liquórica também não foram observados no pós-operatório.
A cicatrização da mucosa vestibular e palato mole foram normais, no entanto um paciente apresentou deiscência de sutura na região de palato duro. Esse caso evoluiu para uma fístula buconasal, que foi tratada em um segundo tempo operatório.
Em dois casos ocorreram fraturas indesejáveis na região posterior de maxila, decorrentes da osteotomia incompleta da região. A conduta nestes casos foi completar a osteotomia posterior, o que não comprometeu o resultado final do procedimento.
Em outro dois casos foi observada a laceração da mucosa nasal, decorrente do descolamento insuficiente da mucosa nasal na região de assoalho e parede lateral da abertura piriforme. A sutura da mucosa foi realizada antes do reposicionamento e fixação da maxila.
Quanto à incisão em palato mole e duro, não foi identificada incompetência velofaringiana nesta série de casos, em relação à oclusão dentária, também não foram observadas alterações no pós-operatório e nenhum elemento dentário perdeu vitalidade pulpar.
DISCUSSÃO
O emprego da osteotomia Le Fort I para abordagem de doenças envolvendo a base do crânio se confunde com a própria história do procedimento, primeiro descrito por Cheever (apud Moloney e Worthington, 1981)6 que utilizou a osteotomia maxilar para remoção de tumor na região nasofaringiana.
O acesso intra-oral possibilita menor risco de déficit da motricidade facial por não manipular o sétimo par craniano, além de apresentar melhor estética por não possuir incisões cutâneas, no entanto, o comprometimento vascular da maxila decorrente de uma técnica cirúrgica inapropriada pode acarretar em necrose maxilar. 3,4
O risco sobre a viabilidade vascular dessas osteotomias foi motivo de questionamento por muitos autores durante décadas. As complicações decorrentes de lesões vasculares variam da perda de elementos dentários a necrose de segmentos alveolar e total da maxila. Bell7 apresentou as bases biológicas para reparação e revascularização óssea após osteotomia Le Fort I. Com achados histológicos e microangiográficos, esses autores constataram que o pedículo bucal associado à vascularização da mucosa palatina provia o suprimento sanguíneo necessário para uma reparação tecidual adequada. Nos casos apresentados de cirurgia transmaxilar, além da técnica convencional de osteotomia horizontal da maxila foi realizado um acesso por toda extensão do palato e a separação sagital das maxilas e mesmo assim nenhum caso de consolidação inadequada ou infecção foi observada. É importante considerar uma técnica cirúrgica hábil, sem tracionamento excessivo do pedículo vascular da maxila e sem um descolamento excessivo da mucosa palatina, medidas que favoreceram uma vascularização adequada no pós-operatório; mesmo em cirurgias de grande porte como estas que apresentaram um tempo cirúrgico médio de 10 horas.8,9
As hemorragias trans-operatórias podem ser causadas por estiramento excessivo da artéria palatina descendente ou lesão do plexo pterigóide durante a disjunção do processo pterigomaxilar, principalmente por um posicionamento inadequado do osteótomo ou uso de força excessiva durante a osteotomia. Alguns autores sugerem a ligadura da artéria palatina descendente com finalidade de minimizar o risco de sangramento no transoperatório.10,11 Nossa conduta foi preservar o feixe vascular e sua ligadura é indicada em casos restritos no qual o mesmo não possibilite a mobilização da maxila.
Williams et al.12 apresentou sua experiência em sete casos submetidos à cirurgia transmaxilar. Um caso apresentou meningite associado à fístula liquórica, que foi tratado com antibioticoterapia. Em três casos foi identificada má-oclusão dentária no pós-operatório e um paciente apresentou incompetência velofaringiana. Outro paciente necessitou de incisão e drenagem cirúrgica de um abscesso em tecido mole.
Eisig et al.5 apresentou uma revisão de nove casos de osteotomia transmaxilar para remoção de tumores na região de clivus. Entre as complicações, dois casos de fístula liquórica associados à meningite foram identificados. O tratamento consistiu em antibioticoterapia por 21 dias. Outro paciente apresentou perda de dois dentes e parte do osso alveolar. A reabilitação da região envolveu outro procedimento para instalação de implantes dentários. O quarto paciente apresentou pseudo-aneurisma da artéria carótida interna e necessitou de segunda intervenção para tratamento.
Nossa série de casos apresentou uma fístula buconasal no pós-operatório decorrente de deiscência de sutura na região palatina. Williams et al.12 não recomenda a sutura da região o que na opinião do autor minimiza o risco de formação de fístula. Eisig et al.5 utiliza de rotina a sutura do palato e não apresentou casos de fístula no pós-operatório.
Anatomicamente a região mediana onde se realiza a osteotomia vertical é o local de maior resistência óssea por ser onde se encontra o septo nasal e ao mesmo tempo de menor quantidade de mucosa palatina13, isso explica o risco de formação de fístula no pós-operatório. Nossa conduta é realizar sutura no local da incisão normalmente com fio de reabsorção lenta e boa resistência.
A sutura por planos do palato mole é fundamental para minimizar o risco de incompetência velofaringiana no pós-operatório.14 Neste onze casos nenhum registro de fístula liquórica ou meningite foi observado, o que se deve provavelmente ao acesso restrito ao tronco encefálico e processo odontóide da segunda vértebra cervical, diferente dos autores que abordaram uma área cirúrgica mais ampla levando a uma comunicação da cavidade craniana com o meio externo.
Os dois casos de fratura indesejável decorrentes de osteotomia incompleta não comprometeram o resultado final do procedimento. A completa exposição e descolamento da região posterior da maxila são medidas importantes para visualização e correto seccionamento na placa perpendicular do osso palatino e da sutura pterigomaxilar.
A utilização de guia cirúrgico previamente confeccionado através de modelos de gesso que reproduzem a oclusão dentária pré-operatória do paciente minimiza a possibilidade de desoclusão no pós-operatório. Essa medida contribuiu para a não-ocorrência de desordens dentárias no pós-operatório nesta série de casos.
CONCLUSÃO
A osteotomia transmaxilar permite um amplo acesso frontal à base do crânio sem acarretar em déficit da motricidade ou da estética facial associado a um baixo índice de complicações na série de casos apresentada.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Eisig SB, Goodrich JT. Transfacial approaches to the cranial base. Atlas Oral Maxillofac Surg Clin North Am 2002;10:73-84.
2. Archer DJ, Young S, Uttley D. Basilar Aneurysms:A new transclival approach via maxillotomy. J Neurosurg 1987;67:54-8.
3. Uttley D, Morre E, Archer D. Surgical management of midline skull-base tumors:a new approach. J Neurosurg 1989;71:705-10.
4. James D, Crockard HA. Surgical access to the base of skull and upper cervical spine by extended maxillotomy. Neurosurgery 1991;29:411.
5. Eisig SB, Feghali J, Hall G, Goodrich JT. The 2-Piece Le Fort I Osteotomy for cranial base access: An evaluation of 9 patients. J Oral Maxillofac Surg 2000;58:482-6.
6. Moloney F, Worthington P. The origin of the Lefort I maxillary osteotomy: Cheever's operation. J Oral Surg 1981;39:731.
7. Bell WH. Le Fort I osteotomy for correction of maxillary deformities. J Oral Surg 1975;33:412-26.
8. Wood GD, Stell PM. Osteotomy at the Lefort I level:A versatile procedure. Br J Oral Maxillofac Surg 1989;27:33.
9. Diáz-González FJ. A new transfacial approach for lesions of the clivus and parapharyngeal space:The partial segmented Le Fort I osteotomy. Plast Reconstr Surg 1999;103:955-9.
10. Falahat F et al. Tratamiento quirúrgico de la impresión basilar mediante osteotomía tipo Le Fort I segmentada. Neurocirugía 2003;14:417-22.
11. Dodson TB, Bays RA, Neuenschwander MC. Maxillary perfusion during Lefort I osteotomy after ligation of the descending palative artery. J Oral Maxillofac Surg 1997;55:51.
12. Williams WG, Lo L-J, C Y-R. The LeFort I Palatal split approach for skull base tumors:Efficacy, complications, and outcome. Plast Reconstr Surg 1998;102:2310.
13. Sailer HF, Piet E, Klaus WG. The Lefort I osteotomy as a surgical approach for removal of tumours of the midface. J Craniomaxillofac Surg 1999;27:1-6.
14. Salins PC. The Trans-naso-orbito-maxillary approach to the anterior and middle skull base. Int J Oral Maxillofac Surg 1998;27:53-7.
1 Especialista e Mestre em CTBMF / Doutorando em CTBMF da FOP/UPE, Professor Adjunto da Faculdade de Odontologia de Pernambuco, FOP/UPE.
2 Especialista e Mestre em CTBMF / Doutorando em CTBMF da FOP/UPE, Professor Adjunto da Faculdade de Odontologia de Pernambuco, FOP/UPE.
3 Especialista, Mestre e Doutor em CTBMF, Professor Adjunto de CTBMF da Faculdade de Odontologia de Pernambuco, FOP/UPE. Coordenador do Programa de
Mestrado e Doutorado em CTBMF da FOP/UPE.
4 Especialista em CTBMF, Regente da Disciplina de CTBMF - FOP/UPE.
5 Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial, Cirurgião Buco-Maxilo-Facial do Hospital Getúlio Vargas - PE.
6 Especialista em Cirurgia e Traumatologia Buco-Maxilo-Facial, Cirurgião Buco-Maxilo-Facial do Hospital da Restauração. Faculdade de Odontologia de Pernambuco - FOP/UPE. Disciplina de Cirurgia e Traumatologia Buco-Maxilo-Facial.
Endereço para correspondência: Prof. Dr. Belmiro Cavalcanti do Egito Vasconcelos Faculdade de Odontologia de Pernambuco - FOP/UPE Disciplina de Cirurgia e Traumatologia Buco-Maxilo-Facial - Av. General Newton Cavalcanti 1650 Camaragibe PE 54753-220.
E-mail: belmiro@pesquisador.com.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 29 de abril de 2007. cod.4481
Artigo aceito em 15 de julho de 2008.