Ano: 2008 Vol. 74 Ed. 4 - Julho - Agosto - (25º)
Seção: Relato de Caso
Páginas: 632 a 635
Doença de Rosai-Dorfman como diagnóstico diferencial de linfadenopatia cervical
Rosai-Dorfman disease in the differential diagnosis of cervical lymphadenopathy
Autor(es): Daniele Cristine Gomes Pinto1, Tatiana de Aguiar Vidigal2, Bruno de Castro3, Bruno Hollanda dos Santos4, Nicodemos José Alves de Sousa5
Palavras-chave: linfadenopatia cervical, rosai-dorfman.
Keywords: cervical lymphadenopathy, rosai-dorfman disease.
Resumo:
A Doença de Rosai-Dorfman ou Histiocitose Sinusal com Linfadenopatia Maciça (SHML) é uma entidade clínica idiopática, rara e benigna, geralmente apresentando linfonodomegalia cervical. Usualmente acomete pacientes jovens. Manifestações extranodais na região da cabeça e pescoço são mais comuns em pacientes com anormalidades imunológicas. É uma doença autolimitada e, na maioria dos casos, não há necessidade de tratamento. Para os que requerem tratamento devido à persistência ou piora dos sintomas têm sido tentados tratamento cirúrgico, quimioterápico, radioterápico e corticoterapia. Os autores relatam um caso de um paciente do sexo masculino, 43 anos, com história de massas cervicais bilaterais, obstrução nasal, emagrecimento importante, febre e perda progressiva de acuidade visual há 6 meses. Trata-se de um paciente ex-tabagista e etilista crônico, onde a suspeita inicial foi de carcinoma espinocelular de rinofaringe. Realizada propedêutica, foi feito diagnóstico de doença de Rosai-Dorfman. Instituída a terapêutica, o seguimento de 6 meses revelou melhora do estado geral do paciente onde mantém as massas cervicais em regressão lenta. A apresentação clínica, as características histológicas, a patogênese e o tratamento são discutidos neste artigo.
Abstract:
Rosai-Dorfman Disease or Sinus Histiocytosis with Massive Lymphadenopathy (SHML) is a rare benign disease of unknown etiology, which presents with cervical lymphadenopathy. It is usually seen in younger patients. The extranodal form affect various regions of the head and neck, and is more common in patients with immune abnormalities. It is a self-limited and seldom life-threatening disease, rendering therapy unnecessary in most cases. For those who require therapy because of persistent or worsening symptoms, treatments modalities include surgery, chemotherapy, radiotherapy and steroids. The authors describe one case of a 43-year-old man with bilateral cervical masses, nasal obstruction, fever, weight loss and decreased vision with 6 months duration. As his social history was positive for tobacco and alcohol use, the initial diagnosis was a possible rhinopharyngeal malignant tumor. Medical investigation established the diagnosis of SHML. After therapy, the 6-month follow-up evidenced the patient´s clinical improvement, although cervical masses persisted. The clinical presentation, histological features, pathogenesis and treatment of this case are discussed.
![]()
INTRODUÇÃO
A Histiocitose Sinusal com Linfadenopatia Maciça (SHML) foi descrita em 1969 por Rosai e Dorfman em um relato de 4 casos1, e foi melhor caracterizada em 1972 pelos mesmos autores2. É uma rara condição linfoproliferativa, benigna e caracteriza-se por linfadenopatia cervical indolor, febre, leucocitose com neutrofilia, elevação da velocidade de hemossedimentação (VHS) e hipergamaglobulinemia policlonal3,4. Outros grupos de linfonodos podem estar envolvidos e em 30-40% dos casos é encontrada doença extranodal1-3,6. Geralmente manifesta-se em crianças e adultos jovens5. A idade média apresentação da doença é 19.7 anos4. Acomete igualmente pessoas da raça negra e caucasianos, sendo menos freqüente em asiáticos. A doença tem distribuição global e os homens parecem ser mais acometidos que as mulheres 1,4:1,06. Sua etiologia ainda é incerta. Hipóteses etiológicas incluem alterações da resposta imune e infecções determinadas por agentes como Varicela-zooster e outras viroses herpéticas, Epstein-Barr e Citomegalovírus, Brucella e Klebisiela4. O tratamento é controverso. Diversas modalidades têm sido tentadas como: cirurgia, antibioticoterapia, radioterapia, quimioterapia e esteróides, freqüentemente combinados, mas sem respostas consistentes. Apresentamos um caso diagnosticado e tratado em nosso serviço e uma pequena revisão da literatura.
APRESENTAÇÃO DO CASO
G.C.O., masculino, 43 anos, procurou o ambulatório de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço apresentando massas cervicais bilaterais, obstrução nasal, emagrecimento importante, adinamia, febre vespertina e perda visual com 6 meses de evolução. Negava epistaxe, odinofagia ou disfonia.
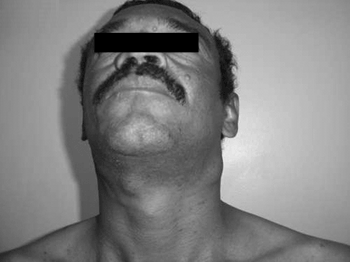
Ao exame, observamos nódulos cervicais bilaterais e de tamanhos variados, conforme mostrado na Figura 2. Eram coalescentes, indolores e aderidas a planos profundos. O restante do exame não apresentava alterações patológicas.
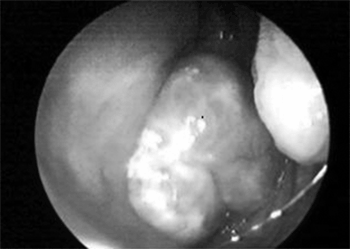
Figura 1. Imagem endoscópica de tumoração em cavum.
Figura 2. Linfonodomegalia cervical.
O paciente foi submetido à punção aspirativa por agulha fina (PAAF) da massa cervical, endoscopia nasal, Tomografia Computadorizada Cervical (TC), exames laboratoriais (hemograma, função hepática, screening para doenças auto-imunes), VDRL e sorologia para HIV e Toxoplasmose. Os exames evidenciaram leucocitose com neutrofilia. Anti- HIV, VDRL e sorologia para Toxoplasmose foram negativos. A PAAF foi inconclusiva, apresentando linfócitos, raros neutrófilos e ausência de células neoplásicas.
A endoscopia nasal mostrou grande lesão tumoral em cavum (Figura 1), de superfície lobulada obstruindo quase a totalidade das coanas. A TC cervical evidenciou lesão expansiva, de densidade sólida no espaço retrofaríngeo e parafaríngeo, projetando-se na luz da nasofaringe. Observou-se ainda linfonodomegalia cervical e submandibular.
O paciente foi submetido à biópsia do tumor sob visão endoscópica. O exame histológico mostrou infiltração difusa da submucosa por células plasmáticas contendo linfócitos em seu citoplasma (empoilocitose).
Durante a propedêutica, o paciente evoluiu com piora progressiva do quadro e surgimento de linfonodomegalia axilar e inguinal bilateralmente, lesões cutâneas difusas em face e piora da perda visual.
O laudo do exame histológico concluiu que os achados eram sugestivos de Doença de Rosai-Dorfman extranodal.
Foi iniciada corticoterapia (1mg/kg de prednisona/dia) e controle clínico adequado.
O seguimento de 6 meses mostrou melhora do estado geral do paciente que manteve massas cervicais com discreta regressão.
DISCUSSÃO
A SHML é uma rara causa de linfonodomegalia em crianças e adultos jovens, onde 80% dos casos ocorrem abaixo dos 20 anos de idade. Desde que foi descrita em 1969, vários casos de acometimento nodal e extranodal têm sido relatados. Aparentemente, não há relação entre a doença nodal e sítios extranodais, podendo ocorrer separadamente2.
Sua etiologia é incerta, apesar de agentes infecciosos como vírus Epstein-Barr ou herpes vírus, serem importantes na patogênese da doença3.
A SHML cursa tipicamente com início insidioso, fase ativa prolongada e eventual remissão espontânea com recorrências subseqüentes3. Os fatores que influenciam na recorrência e na velocidade desta ainda não estão bem entendidos. Foram relatadas mortes em decorrência da infiltração de órgãos vitais como o fígado4. A cadeia cervical é a mais acometida, seguida pelas cadeias inguinais, axilares e mediastinais5. Os locais mais comuns de envolvimento extranodal são a pele, trato respiratório superior e ossos. Na região da cabeça e pescoço, responsável por 22% do envolvimento extranodal4,5, demonstra acometimento da cavidade nasal, seios paranasais, nasofaringe, glândulas submandibulares, parótida, laringe, osso temporal, fossa intratemporal, fossa pterigóide, meninge e região orbitária5. A pele é muito comumente acometida e metade desses pacientes apresenta outro sítio extranodal associado. O acometimento da órbita e do globo ocular têm sido relatados, apresentando-se como massa retroorbitária e proptose na maioria das vezes6.
O diagnóstico diferencial da SHML extranodal pode ser desafiador e devem ser realizados exames clínico e histológico para sua confirmação. A histologia mostra características típicas como infiltrado linfoplasmático difuso, corpúsculos de Russel, histiócitos espumantes e histiócitos com linfócitos fagocitados em seu citoplasma (empoilocitose). Características imunohistoquímicas incluem positividade para S-100, a1fa1antiquimiotripsina e para antígenos CD1a e CD684,5. Exames de imagem como TC e ressonância nuclear magnética podem ser úteis para avaliar a extensão da doença. Na presença de linfadenonegalia cervical a PAAF ou biópsia linfonodal é útil para diagnóstico3.
No caso apresentado, o paciente foi submetido a PAAF e a biópsia cervical para exclusão de metástase cervical de tumores malignos localizados na região. A endoscopia nasal foi de grande valia para detecção da lesão primária e a TC cervical para avaliar a extensão tumoral.
O diagnóstico diferencial inclui várias neoplasias malignas linforreticulares como linfoma, doença de Hodgkin, histiocitose maligna e leucemia monocítica que apresentam características histopatológicas semelhantes. A presença de atipias na citologia e o curso clínico agressivo estabelecem o diagnóstico na maioria dos casos. Rhinoscleroma, Granulomatose de Wegener e outras histiocitoses constituem também diagnósticos diferenciais6. Solicitamos sorologia para HIV, Toxoplasmose e VDRL, por não se tratarem de doenças raras em nosso meio. Manifestações extranodais na região da cabeça e pescoço têm sido significativamente mais comuns em pacientes com SHML e anormalidades imunológicas4,5. A doença tem sido descrita em pacientes infectados com o vírus HIV. Alteração no sistema imune é considerada como fator de mau prognóstico, bem como o envolvimento do fígado trato respiratório inferior e rins3.
Os exames imunohistoquímicos não foram realizados em nosso paciente porque não foram autorizados pelo Sistema Único de Saúde. Portanto, confirmamos o diagnóstico com a histologia.
Após confirmação diagnóstica, o paciente foi submetido a exames radiológicos e de imagem como RX tórax, US abdominal e TC de crânio para investigação de acometimento extranodal. A lesão em rinofaringe foi considerada como tal, bem como a presença de lesões cutâneas difusas em face. Apesar de o paciente ter apresentando piora da acuidade visual, não a relacionamos como conseqüência da doença.
Não existe protocolo ideal para o tratamento da SHML, por se tratar de uma patologia incomum, autolimitada e em muitas vezes não é necessário nenhum tratamento. O tratamento só é necessário em casos em que o aumento linfonodal ou do tecido extranodal induza importantes sintomas clínicos como obstrução de via respiratória ou compressão de órgãos vitais. Pulsone at al., em 2002, revisaram oitenta casos publicados entre 1969 e 2000 e encontraram que 50% dos casos não necessitaram tratamento, destes, 82% apresentaram remissão completa da doença4. O papel da cirurgia é primariamente para biópsia da lesão e aliviar casos de obstrução que podem ser causados pela doença3. Apesar da ressecção cirúrgica, é freqüente a recorrência local. O papel da radioterapia não é bem entendido, havendo relatos de resolução completa e outros sem resposta2. A administração de esteróides induz freqüentemente ao desaparecimento da febre e redução do tamanho dos linfonodos. A quimioterapia também tem mostrado resultados controversos. Uma possível eficácia do metrotrexato e 6-mercapitopurina deve ser mais bem investigada. Há relatos também do uso de a-interferon, mas seus importantes efeitos colaterais têm limitado o uso4.
Em nosso paciente, iniciamos o tratamento com corticoterapia, obtendo boa resposta clínica. Encaminhamos o paciente para um serviço de oncologia, porém sem sucesso para realização de tratamento quimioterápico. Não houve necessidade de tratamento cirúrgico devido ao curso benigno do quadro.
COMENTÁRIOS FINAIS
A raridade da SHML torna importante o conhecimento de suas principais manifestações clínicas para o diagnóstico correto. O diagnóstico diferencial pode incluir uma grande variedade de doenças. O diagnóstico da SHML é histopatológico, mas outros exames podem ser úteis. O tratamento e o momento certo de iniciá-lo ainda são controversos. Um acompanhamento clínico é necessário para evitar recorrência.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Rosai J, Dorfman RF. Sinus histiocytosis with massive lymphadenopathy - A newly recognised benign clinico-pathological entity. Arch Path 1969;87:63-70.
2. Carpenter RJ III, Banks PM, Mc Donald TJ, Sanderson DR. Sinus histiocytosis with massive Lynphadenopathy (Rosai-Dorfman disease): Report of a case with respiratory tract involvement. Laryngoscope 1978;88:1963-9.
3. Hazarika P, Nayak DR, Balakrishnan R, Kundaje HG, Rao PL. Rosai-Dorfman disease of the subglottis. J Laryngol Otol 2000;114:970-3.
4. Pulsoni A, Anghel G, Falcucci P, Matera, R Pescarmona, Ribersani M: Treatment of Sinus Histiocytosis Whit Massive Lynfadenopathy (Rosai-Dorfman Disease): Report of a case and literature Review. Am J Hematol 2000;69:61-71.
5. Carbone A, Passannante A, Gloghini A, Devaney KO, Rinaldo A, Ferlito A: Review of Sinus Histiocytosis Whit Massive Lynfadenopathy (Rosai-Dorfman Disease) of head and neck. Ann Otol Rhinol Laryngol 1999;108:1095-104.
6. Goodnight JW, Wang MB, Sercarz JA, Fu YS: Extranodal Rosai-Dorfman disease of the head and neck. Laryngoscope 1996;106:253:6.
1 Médica Otorrinolaringologista.
2 Médica Otorrinolaringologista.
3 Médico Otorrinolaringologista, Médico Assistente da Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Santa Casa de Belo Horizonte, MG.
4 Médico Otorrinolaringologista, Médico Assistente da Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Santa Casa de Belo Horizonte, MG.
5 Médico Otorrinolaringologista Mestre em Otorrinolaringologia pela UNIFESP, Chefe da Clínica de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da Santa Casa de Belo Horizonte, MG, Professor titular da cadeira de Otorrinolaringologia da Faculdade de Ciências Médicas de Minas Gerais. Santa Casa de Misericórdia de Belo Horizonte MG.
Endereço para correspondência: Daniele Cristine Gomes Pinto - Rua Formosa 245 Santa Tereza Belo Horizonte MG 31015-050.
Centro de Estudos Professor Maurílio Soares.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 30 de agosto de 2005. cod. 961
Artigo aceito em 2 de novembro de 2007.