Ano: 2007 Vol. 73 Ed. 6 - Novembro - Dezembro - (23º)
Seção: Relato de Caso
Páginas: 862 a 866
Tuberculose faringolaríngea
Laryngo-pharyngeal Tuberculosis
Autor(es): Leonardo Conrado Barbosa de Sá 1, Roberto Campos Meirelles 2, Ciríaco Cristóvão Tavares Atherino 3, José Roberto Carvalhaes Fernandes 4, Fabiana Rocha Ferraz 5
Palavras-chave: extra-pulmonar, faringe, granulomatose, laringe, tuberculose
Keywords: extrapulmonary, larynx, granulomatosis, pharynx, tuberculosis
Resumo:
A apresentação faringolaríngea da tuberculose como forma isolada da doença é rara, entretanto, nos últimos anos, com o aumento progressivo do número de casos de tuberculose em geral, a possibilidade dessas localizações aumentou. Objetivo: Descrever caso de tuberculose faringolaríngea primária em paciente grávida e imunocompetente. Relato de Caso: Paciente do sexo feminino, 30 anos, com história de odinofagia há 10 meses, sem qualquer sintoma sistêmico ou outras queixas referentes às vias aéreas superiores. Apresentava lesão granulomatosa em orofaringe e laringe, e o resultado da biópsia revelou bacilos álcool-ácido resistentes. Exames clínico e radiológico do aparelho respiratório sem alterações. Realizado tratamento anti-tuberculose por nove meses com resolução completa do quadro. Conclusão: Autores realçam a importância epidemiológica da tuberculose e a necessidade de um alto grau de suspeição de lesões das vias aéreas superiores para o diagnóstico precoce da doença.
Abstract:
Tuberculosis of the Larynx and pharynx only is rare. However, in the last few years, the number of tuberculosis cases in general have had a dramatic increase, thus increasing the possibility of isolated laryngo-pharyngeal lesions. Aim: To report a case of isolated laryngo-pharyngeal tuberculosis in a pregnant, immunocompetent host. Case Report: A 30- year-old pregnant female had complained of odynophagia for the last ten months. There were no other respiratory or systemic symptoms. An oro-pharyngeal granulomatous lesion was found, and the biopsy revealed acid-fast bacilli. There were no clinical or radiologic pulmonary findings. She was submitted successfully to an tuberculosis treatment protocol for nine months. Conclusions: The authors point out the epidemiological importance of tuberculosis and the need for a higher degree of suspicion when dealing with uncommon upper airway lesions to make an early diagnosis.
![]()
INTRODUÇÃO
A apresentação faringolaríngea da tuberculose como forma isolada constitui uma rara manifestação da doença, principalmente na vigência de gravidez. As primeiras lesões laríngeas causadas por tuberculose foram descritas por Morgani no século XVII, após a realização de uma série de dissecções1. Mais tarde, Lieutaud e Borsieri1 definiram os conceitos iniciais da tisiologia faringolaringopulmonar, estabelecendo um paralelismo entre as lesões descritas na laringe e na faringe e as encontradas nos pulmões.
Em 1820, Bayle e Broussais1 descreveram uma apresentação da tuberculose típica da mucosa laríngea. Em meados do século XIX, Louis1 estabeleceu definitivamente as relações entre as localizações laríngeas e pulmonares e as bases da fisiopatologia, enquanto Rokitansky1 realizou a descrição anatomopatológica das lesões. O desenvolvimento do espelho de laringe por Garcia em 1854 acrescentou muito do ponto de vista clínico aos estudos realizados sobre tuberculose laríngea.
No princípio do século XX, a tuberculose faringolaríngea, na maioria das vezes associada a uma caverna pulmonar, torna-se mais freqüente, representando um sinal de gravidade da doença, com evolução para o óbito em 70% dos casos1.
Na década de 1940-50, após o desenvolvimento dos diversos esquemas de tratamento com drogas variadas, como a isoniazida e a estreptomicina, a incidência de tuberculose pulmonar diminuiu, passando o acometimento faringolaríngeo a ser menos freqüente.
Contudo, nas duas últimas décadas, devido à queda na qualidade do tratamento e da supervisão dos casos de tuberculose no mundo todo, ao surgimento da AIDS como epidemia mundial, e ao desenvolvimento de cepas multi-resistentes do bacilo de Koch, vem ocorrendo aumento progressivo do número de casos da doença. Essa situação aumenta a possibilidade de aparecimento de lesões faringolaríngeas associadas ou como forma isolada.
Embora Kalindoros2, em seu estudo, tenha apresentado uma incidência de 33% de infecção isolada de laringe nos casos de tuberculose laríngea, percentuais bem menores foram descritos por outros autores, na maioria dos outros estudos2,3. A forma faringolaríngea primária ainda constitui uma raridade, com poucos casos descritos na literatura4-6.
O objetivo deste estudo é descrever um caso de tuberculose faringolaríngea sem acometimento pulmonar em uma paciente grávida, enfocando a importância do alto grau de suspeição de lesões das vias aéreas superiores para o diagnóstico precoce da tuberculose em locais com alta taxa de prevalência da doença.
RELATO DE CASO
V.S., feminina, 30 anos, procurou o ambulatório com queixa de dor em orofaringe, agravada pela alimentação, há 10 meses. Negou emagrecimento, anorexia, tosse, febre, sudorese, calafrio, halitose, rinorréia, eliminação de conteúdos ou secreções por via oral, prurido faríngeo, dispnéia ou hemoptise. Na história pregressa não figuravam doenças pulmonares ou cirurgias. Referiu ter sido contactante, dois anos antes, de paciente em tratamento para tuberculose pulmonar. Negava tabagismo ou etilismo.
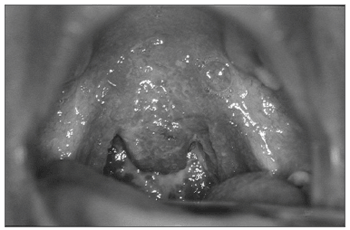
Ao exame: paciente gestante no quarto mês. Apresentava nódulos em região esternocleidomastóidea esquerda, indolores, de consistência elástica, sem sinais flogísticos ou fístula. Na orofaringoscopia evidenciava-se lesão granulomatosa, hiperemiada, friável, acometendo o palato mole, úvula, amígdalas e a parede posterior da faringe principalmente à direita, sem secreções ou ulcerações (Figura 1). O restante da cavidade oral não apresentava alterações.
Figura 1. Infiltrado granulomatoso em orofaringe.
A laringoscopia indireta mostrou infiltrado granulomatoso em epiglote, cúpula das aritenóides, principalmente à direita e na prega vestibular direita.
Foram retirados fragmentos do tecido do palato mole, sendo solicitados exame histopatológico, pesquisa direta e cultura para fungos, bacilo álcool-ácido resistente e germes comuns.
O exame histopatológico revelou processo inflamatório crônico, granulomatoso, com presença de bacilos álcool-ácido resistentes, na coloração de Ziehl-Neelsen, compatível com tuberculose. A cultura foi positiva para o bacilo de Koch, após 30 dias da inoculação.
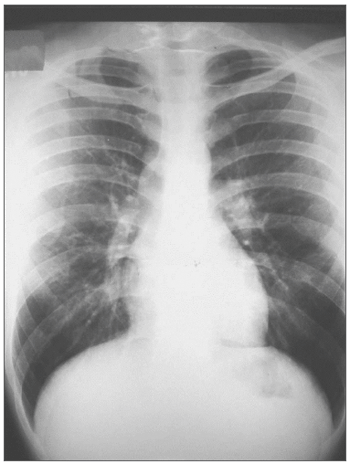
A avaliação pneumológica não revelou alterações clínicas ou radiológicas (Figura 2).
Figura 2. Radiografia de tórax sem alterações.
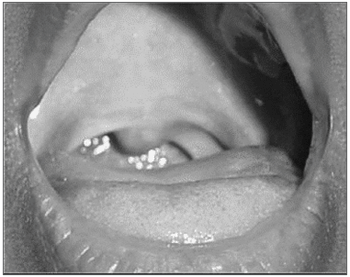
Iniciou-se tratamento anti-tuberculose com esquema tríplice, a base de rifampicina, isoniazida e pirazinamida. Houve resolução da dor em orofaringe no primeiro mês de tratamento. Entretanto, após seis meses, persistia desconforto faríngeo esporádico e ao exame havia hiperemia de palato mole e da aritenóide direita. Optou-se pela manutenção do tratamento por mais três meses. Após nove meses de tratamento, a paciente encontrava-se assintomática com exame clínico normal (Figura 3). Permanece em acompanhamento há um ano, sem indícios de recidiva da doença.
Figura 3. Aspecto da orofaringe após o tratamento anti-tuberculose.
DISCUSSÃO
Em 1993, a Organização Mundial de Saúde declarou a tuberculose como emergência global. Na última década, ocorreram 31 milhões de mortes pela doença ou por suas complicações, mostrando o agravamento da situação.
A tuberculose é uma infecção causada pelo bacilo de Koch (BK) que afeta principalmente o pulmão e, secundariamente, trato geniturinário, órgão hematopoiético, sistema nervoso central e vias aero-digestivas superiores. O contágio ocorre pelo contato com pacientes bacilíferos que eliminam o bacilo através das gotículas de Pfluger, levando à inoculação pulmonar ou de outro sítio. Ao nível da porta de entrada, geralmente pulmonar, o BK induz à formação de uma lesão granulomatosa: o cancro de inoculação, que é um folículo epitelióide com células gigantes, rico em bacilos. Ocorre necrose central evoluindo com aspecto caseoso. Posteriormente a lesão torna-se encapsulada. Os bacilos podem permanecer, então, quiescentes. Alguns, captados pela vias linfáticas, ocasionam uma linfadenopatia satélite, dentro da qual se produzem as mesmas alterações. Esta primo-infecção, ao final de um a dois meses, ocasiona imunidade tuberculínica, tornando o teste de PPD positivo. O indivíduo torna-se, então, refratário à nova infecção e à disseminação da infecção em curso. Esta forma de imunidade é essencialmente celular, mediada por linfócitos T e auxiliada por macrófagos. A partir deste ponto, ocorre cura definitiva em 90% dos casos, caso a população bacilar seja pequena e o hospedeiro imunocompetente, com persistência do cancro pulmonar e do linfonodo hilar, ambos calcificados. A reação tuberculínica positiva permanece por toda a vida.
A cura aparente ocorre em 5% dos casos, a partir do foco inicial - cancro e adenopatia. Nestes casos, o bacilo pode se disseminar por via hematogênica e induzir ao aparecimento de microformações de bacilos vivos que podem permanecer latentes durante vários anos. Todos os órgãos podem ser contaminados, principalmente aqueles mais vascularizados, como os ápices pulmonares, vértebras e o córtex renal. A partir destes focos latentes e da imunodepressão, pode se desenvolver a tuberculose por reativação.
A tuberculose faríngea e a laríngea constituem, na maioria dos casos, uma evolução da tuberculose pulmonar. As vias de acometimento destas localizações apresentam hipóteses variadas, sendo a hematogênica a mais comum e aceita. Na hipótese da contaminação por via aérea, proposta por Louis1, os bacilos presentes na expectoração contaminariam diretamente a mucosa, enquanto que na hipótese linfática, apresentada por Kiej1, tentando explicar a homolateridade freqüente das lesões laríngeas e pulmonares, haveria contaminação por via retrógrada, desde os linfonodos traqueobrônquicos.
A localização laríngea tem sido observada em 15 a 37% dos casos de tuberculose pulmonar, mas como forma primária em apenas 19% dos casos de tuberculose7.
O que ocorre habitualmente é a reativação tardia de um foco laríngeo que aparece durante a fase de disseminação hematogênica da primo-infecção. Durante o processo de reativação é raro o envolvimento das vias aéreas superiores sem lesões pulmonares, devido à complexidade da fisiopatologia descrita.
No acometimento da orofaringe, que apresenta dois picos de incidência, aos 30 e 60 anos8, o compartimento amigdaliano é o mais afetado8, sendo freqüentes a disfagia alta e a odinofagia, muitas vezes constituindo as únicas queixas do paciente. A apresentação morfológica é variada, observando-se lesões ulcerosas crônicas com amígdalas dolorosas e tumefactas, não friáveis, hipertrofia uni ou bilateral indolor com hiperemia ou necrose. A forma descrita como linfoma tuberculoso exterioriza-se por hipertrofia unilateral de tonsila palatina, com coloração pálida, acompanhada de linfadenopatias subdigástricas.
No caso da nossa paciente, a lesão era difusa acometendo não só as tonsilas palatinas, mas também os pilares amigdalianos, parte do palato mole e úvula, com aspecto granulomatoso e hiperemia acentuada. O acometimento da hipofaringe geralmente decorre da extensão da tuberculose laríngea.
O acometimento laríngeo do presente caso sem sintomas de disfonia ou tosse nos parece estranho, devido à exuberância das lesões descritas. Na literatura1,7-9, estão relatados como sintomas a disfonia progressiva leve em 85% dos casos, odinofagia em 45 a 90% dos casos, tosse não-produtiva, globus faríngeo e estridor nos casos mais graves. Hemoptise e sintomas constitucionais (perda ponderal, febrícula vespertina, sudorese e astenia) são menos comuns. A dispnéia é incomum no acometimento laríngeo sem lesão pulmonar. A odinofagia tem intensidade relacionada com grau das lesões laríngeas, principalmente da epiglote, e tem grande importância para o diagnóstico diferencial com o carcinoma laríngeo, que raramente cursa com dor.
As localizações das lesões laríngeas, por ordem decrescente de incidência, são as pregas vocais, pregas ventriculares, epiglote, região subglótica e comissura posterior1, variando de edema e hiperemia semelhantes a uma laringite crônica até as formas ulceradas e ulcero-infiltrantes, correspondentes ao estágio mais avançado, com necrose do epitélio superficial, bordas pouco delimitadas e focos de caseificação. Atualmente, as formas infiltrantes e pseudotumorais são mais freqüentes que as ulceradas3,9-11. Geralmente a laringe é móvel.
O diagnóstico da tuberculose com acometimento das vias aéreas superiores necessita de alto grau de suspeição, devido à grande variedade de lesões já descritas. O diagnóstico inicial na maioria dos casos é de carcinoma laríngeo, devido à apresentação clínica e ao aspecto macroscópico das lesões. A suspeita de tuberculose surge geralmente na avaliação da radiografia de tórax solicitada no pré-operatório para a microcirurgia de laringe7,12.
A elevada prevalência da tuberculose no Brasil, e especificamente no Rio de Janeiro, nos levou a realizar de pronto a biópsia de palato mole para pesquisa direta do bacilo por coloração de Ziehl-Neelsen, assim como a cultura em meio de Löwenstein-Jensen, próprio para crescimento de BK. O achado na pesquisa direta, embora tenha acontecido no presente caso, não é comum, devido a pouca quantidade de bacilo livre. A cultura apresenta crescimento lento, com resposta média entre duas e quatro semanas. Apenas após oito semanas pode ser relatada cultura negativa. A identificação do tipo específico depende de pesquisa de características bioquímicas.
A rotina do exame pela pneumologia e tisiologia é fundamental para a avaliação completa do caso. Para nossa surpresa, a paciente não apresentava qualquer alteração no exame clínico e na radiografia do tórax. Desta forma, não se justificava o prosseguimento na avaliação pulmonar.
O tratamento instituído no caso foi o recomendado pelo Ministério da Saúde do Brasil com esquema tríplice composto por Izoniazida (H) Rifampicina (R), Pirazinamida (Z), com as três primeiras nos dois primeiros meses e RH por mais quatro meses, totalizando seis meses. Como no presente caso, o tratamento pode ser estendido por até um ano. A evolução sob tratamento, segundo a literatura, ocorre com melhora clínica rápida com resolução da odinofagia no primeiro mês. As lesões granulomatosas, ulceradas e exsudativas regridem mais rapidamente que as infiltrantes, fibrosadas e tumorais. Nossa paciente evoluiu com resolução da odinofagia e da disfagia, mas como ocorreu manutenção de desconforto ocasional em orofaringe e discreta hiperemia de palato mole e aritenóide direita optou-se pela manutenção da izoniazida e da rifampicina por mais três meses, quando ocorreu, então, a resolução da doença.
Este caso se assemelha com a forma difusa descrita na literatura com associação de lesões extensas que acometem glote e supraglote, principalmente nas suas porções posteriores, hipo e orofaringe, com aspecto granulomatoso, tipo mosaico, estando a mucosa laríngea com hiperemia extensa e recoberta por secreções mucopurulentas.
As principais particularidades do caso relatado são o comprometimento faríngeo, extremamente raro, a ausência de lesões pulmonares e o fato da paciente estar no quarto mês de gestação.
A gravidez é colocada por alguns autores1,8 como fator associado ao desenvolvimento da tuberculose, principalmente em países com alta taxa de desnutrição, mas nenhum estudo controlado mostra esta característica como fator causal isolado.
CONCLUSÕES
O advento da AIDS nos últimos anos vem levando ao aumento do número de casos de tuberculose pulmonar e de formas extrapulmonares. A explosão de cepas de bacilos multi-resistentes ao tratamento medicamentoso surge devido a este aumento da incidência, aos tratamentos inadequados, à não-adesão ao tratamento, elevando sobremaneira a importância epidemiológica desta doença.
Embora a tuberculose seja uma doença comum na população brasileira, sua variação faringolaríngea é extremamente rara, principalmente quando se apresenta dissociada da forma pulmonar, necessitando de alto grau de suspeição para o diagnóstico. Contudo, o acometimento faringolaríngeo na presença de doença pulmonar parece ser muito mais comum do que se tem registrado, mostrando a necessidade de novos estudos.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Zanaret M. Tuberculose laríngea. In: Vercken S. Encyclopédie Médico-Chirurgicale. Paris: Editions Scientifiques et Meédicales Elsevier SAS; 2000 ;20-646-B-10.
2. Kandiloros DC, Nikolopoulos TP, Ferekidis EA, Tsangaroulakis A, Yiotakis JE, Davilis D, et al. Laryngeal tuberculosis at the end of the 20 th century. J Laryngol Otol 1997;111:619-21.
3. Levenson MJ, Ingerman M, Robett WF, Grimes C. Laryngeal tuberculosis: Review of twenty cases. Laryngoscope 1984;94:1094-7.
4. Appaix A, Pech A, De Saboulin L, Canavese R, Borrot Y. A propôs de 9 cas de tuberculose pharyngo-laryngée. J.F. ORL 1965;14:169-76.
5. Cajsfinger H, Gadot p, Gignnoux B. A propôs d`un cas clinique de tuberculose pharyngo-laryngée sans atteinte pulmonaire. JF OR 1970;19:664-5.
6. Haddad NM, Zaytoun GM, Hadi U. Tuberculosis of the soft palate: an unusual presentation of oral tuberculosis. Otolaryngol Head Neck Surg 1987;97:91-2.
7. Harney M, Hone S, Timon C, Donnelly M. Laryngeal tuberculosis: an important diagnosis. J Laryngol Otol 2000;114:878-80.
8. Zanaret M. Tuberculose laríngea. In: Vercken S. Encyclopédie Médico-Chirurgicale. Paris: Editions Scientifiques et Meédicales Elsevier SAS 2000;20-575-A-10.
9. Espinoza C.G, Montano P, Saba SR. Laryngeal tuberculosis. Laryngoscope 1981;91:110-3.
10. Gertler R, Ramages L. Tuberculous laryngitis. A one year harvest. J Laryngol Otol 1985;99:1119-23.
11. Manni H. Laryngeal tuberculosis in Tanzania. J Laryngol Otol 1983;97:565-70.
12. Galli J, Nardi C, Contucci A M, Cadoni G, Lauriola L, Fantoni M. Atypical Isolated Epiglottic Tuberculosis: A case report and a review of the literature. Am J Otolaryngol 2002;23:237-40.
1 Residência Médica em Otorrinolaringologia, Médico do Serviço de Otorrinolaringologia do Hospital Universitário Pedro Ernesto da Universidade do Estado do Ro de Janeiro. Mestrando do Programa de Pós-Graduação em Medicina - Cirurgia Geral - Otorrinolaringologia - da Faculdade de Medicina da Universidade Federal do Rio de Janeiro - UFRJ.
2 Doutorado, Professor Adjunto da Disciplina de Otorrinolaringologia da Faculdade de Ciências Médicas da Universidade do Estado do Rio de Janeiro.
3 Doutorado, Professor Adjunto da Disciplina de Otorrinolaringologia, Faculdade de Ciências Médicas, Universidade do Estado do Rio de Janeiro.
4 Mestrado, Professor Auxiliar da Disciplina de Otorrinolaringologia da Faculdade de Ciências Médicas, Universidade do Estado do Rio de Janeiro.
5 Residência Médica no Hospital Universitário Pedro Ernesto da Universidade do Estado do Rio de Janeiro, Médica do Serviço de Otorrinolaringologia do Hospital Universitário Pedro Ernesto da Universidade do Estado do Rio de Janeiro.
Serviço de Otorrinolaringologia do Hospital Universitário Pedro Ernesto - Universidade do Estado do Rio de Janeiro - Rio de Janeiro.
Endereço para correspondência: Rua Sorocaba 706 sala 1D Botafogo Rio de Janeiro 22271-110.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 6 de abril de 2006. cod. 1832.
Artigo aceito em 9 de maio de 2006.