Ano: 2007 Vol. 73 Ed. 5 - Setembro - Outubro - (9º)
Seção: Artigo Original
Páginas: 641 a 646
Esvaziamento radical versus seletivo (supraomohióideo) no tratamento do carcinoma epidermóide do andar inferior da boca
Radical versus supraomohyoid neck dissection in the treatment of squamous cell carcinoma of the inferior level of the mouth
Autor(es): Abrão Rapoport1, Daniel Kanabben Ortellado2, Ali Amar3, Carlos Neutzling Lehn4, Rogério Aparecido Dedivitis5, Ricardo Salinas Perez6, Helen Mara Rodrigues7
Palavras-chave: boca, esvaziamento, radical, supraomohióideo
Keywords: mouth, key words: neck dissection, radical, supraomohyoid
Resumo:
O paradigma terapêutico para o CEC do andar inferior da boca sofreu modificações em decorrência da sobrevida. Objetivo: Estudo comparativo do esvaziamento cervical radical e seletivo. Material e Método: Análise de 460 pacientes atendidos no Depto. de CCP e ORL do Hospital Heliópolis, de 1978 a 2002. Para esvaziamento radical foram avaliados os padrões de metastatização dos níveis IV e V, para o seletivo a ocorrência e localização das recidivas. O método estatístico utilizado foi o teste do qui-quadrado. Resultados: Nos esvaziamentos radicais a taxa de metastatização nos níveis IV e V foram 5,8% e 4,6%, nos pacientes cNO e de 9,9% (nível IV) e 5,9% (nível V) para cN+, enquanto o nível I isolado estava comprometido em 11,0% nos cN0 e 5,5% nos cN+. Nos esvaziamentos seletivos ocorreram 4 recidivas (4,1%) em 97 esvaziamentos nos pN0 e 2 (10,0%) em 20 esvaziamentos. Nos casos pN+, não houve vantagens na indicação de radioterapia sobre os não irradiados (5,6% e 5,7% respectivamente). Conclusão: É possível realizar esvaziamento seletivo no tratamento das metástases do andar inferior de boca.
Abstract:
The therapeutic paradigm for neck metastasis of squamous cell carcinoma (SCC) in the lower level of the mouth has changed due to survival. Aim: A comparative study between radical (RND) versus selective neck dissection (SND). Material and Method: An analysis of mouth SCC in the lower level of the mouth in 460 files from the Head & Neck and ORL Department of the Heliopolis Hospital, from 1978 to 2002. In the RND the metastathic rate in levels IV and V was assessed; in the SND the presence and site of recurrence was identified. The chi square test with the Yates correction was the chosen statistical method. Results: In the RND the metastatic rates were 5.8% (level IV) and 4.6% (level V) for cNO cases, and 9.9% (level IV) and 5.9%(level V) for cN+ cases; for level I only the rates were 11,0% for cNO cases and 5.5% for cN+ cases. In the SND the number of recurrences was 4 (4.1%) in 97 neck dissections (pNO) and 2 (10%) in 20 neck dissections (pN+). There was no advantage in using radiation compared to non-irradiated cases (5.6% and 5.7%). Conclusion: The SND may be used for SCC of the lower level of the mouth.
![]()
INTRODUÇÃO
A presença de metástases linfáticas cervicais em pacientes portadores de carcinoma epidermóide (CEC) do andar inferior da boca é um fator preditivo de pior prognóstico, justificando a constante preocupação e mudanças de conduta com relação ao tratamento do pescoço para estas neoplasias malignas. Se de início o esvaziamento radical dos linfonodos do pescoço foi regra1, a sua contestação surgiu em decorrência das falhas no controle da doença2, e do conhecimento dos compartimentos viscerais que justificavam a conservação de estruturas não-linfáticas do pescoço (veia jugular, nervo espinal e músculo esternocleidomastóideo)3,4. A partir da década de 70, novos estudos demonstraram o padrão seletivo de metastatização linfática para os diversos níveis do pescoço de acordo com sítio da lesão primária5-7, permitindo a sistematização progressiva de esvaziamentos menores (seletivos) que, apesar de não incluírem todas as cadeias linfáticas, apresentaram os mesmos resultados que o procedimento radical8. Diante disto, passou-se a indicar o esvaziamento seletivo com segurança oncológica, de início, no tratamento do pescoço sem linfonodos metastáticos (cN0) bem como para casos com metástases linfonodais até 2cm sem ruptura capsular (pN1), sem comprometer a radicalidade do procedimento terapêutico9-17. Estes estudos justificaram nossa proposta de modificação na extensão do esvaziamento cervical para o tratamento do pescoço com metástases clínicas (cN1) no CEC do andar inferior da boca, a partir do seguimento e diagnóstico das recidivas linfonodais nas áreas anatômicas não incluídas no procedimento seletivo.
MATERIAL E MÉTODO
Foram avaliados retrospectivamente (1978 a 2002) 460 prontuários de pacientes portadores de CEC do andar inferior da boca. O trabalho foi aprovado no Comitê de Ética na Pesquisa sob o número 353. Como critérios de elegibilidade, foram incluídos pacientes com CEC do andar inferior da boca (língua oral, soalho bucal, área retromolar e gengiva inferior), sem tratamento prévio, submetidos a esvaziamento radical ou seletivo (supraomohióideo), com seguimento mínimo de 12 meses ou até o óbito18. Os pacientes foram classificados segundo a idade, gênero, localização do tumor primário e estadiamento clínico e anatomopatológico (TNM 2002). A média da idade observada foi de 54,5 anos, com mediana de 53 anos (Q 25-75% = 47 - 62), idade mínima de 22 e máxima de 87 anos. Quanto ao gênero, 406 eram homens (88,3%) e 54 mulheres (11,7%), com relação de 8:1. Para a localização, 180 (39,1%) apresentavam tumor no soalho bucal, 136(29,6%) na língua, 74 (16,1%) na área retromolar e 70(15,2%) na gengiva inferior.
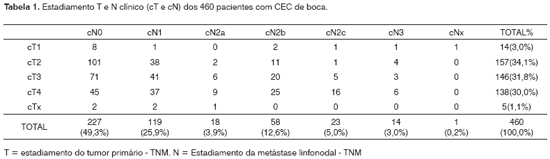
Quanto ao estadiamento de lesão primária tivemos 14 T1 (3,0%), 157 T2 (34,1%), 146 T3 (31,8%), 138 T4 (30,0%) e 5 Tx (1,1%). Em relação ao estadiamento clínico do pescoço 227 eram cN0 (49,3%) e 233 cN+ (50,7%), sendo destes 119 N1 (25,9%), 18 N2a (3,9%), 58 N2b (12,6%), 23 N2c (5,0%), 14N3 (3,0%) e 1Nx (0,2%) (Tabela 1). Os pacientes foram agrupados segundo o estádio clínico da doença em: Estádio I com 8 casos (1,7%), Estádio II com 101(21,9%), Estádio III com 152(33,1%) e Estádio IV com 196 (42,6%). Em 3 casos (0,7%) não foi possível realizar o estadiamento clínico.
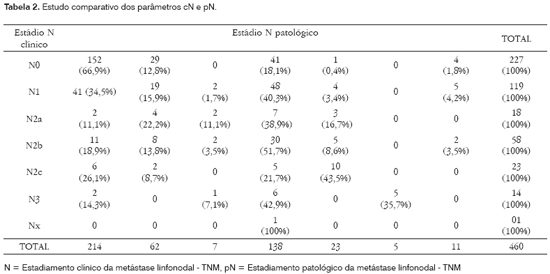
Quanto ao estádio pN, 214 (46,5%) foram pN0 e 246 (53,5%) pN+, dos quais 62 (13,5%) eram pN1, 7 (1,5%) N2a, 138 (30,0%) pN2b, 23 (5,0%) como pN2c, 5 (1,1%) como pN3 e em 11 (2,4%) não foi possível classificar (pNx) (Tabela 2).
Quanto ao método cirúrgico, todos os pacientes foram submetidos a tratamento simultâneo de lesão primária e do pescoço, seja de forma eletiva ou terapêutica, através do esvaziamento radical clássico e do seletivo (supraomohióideo) uni ou bilateral. Foram avaliadas as recidivas locais, regionais e à distância bem como a ocorrência de segundo tumor primário e sua localização. Para as recidivas regionais, foram consideradas as taxas de controle do sítio primário, a localização da recidiva no campo cirúrgico ou fora deste e as taxas de realização da radioterapia pós-operatória.
Quanto ao tratamento estatístico, foi utilizado o método descritivo e as variáveis qualitativas foram avaliadas pelo teste do Qui-Quadrado com correção de Yates, utilizando o programa Statistica 5.0, Statsoft, Estados Unidos.
RESULTADOS
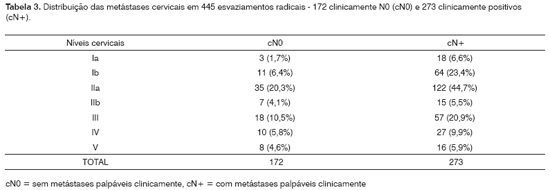
Foram realizados 445 esvaziamentos radicais assim distribuídos, segundo os níveis de metastatização (Tabela 3).
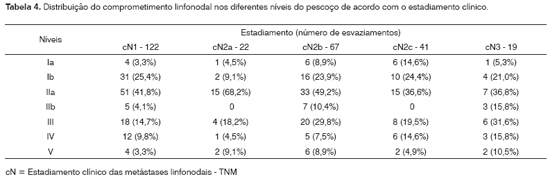
Dos 273 casos N+ dos quais foram retirados 2Nx, foram assim distribuídos segundo os níveis e o estadiamento TNM (Tabela 4).
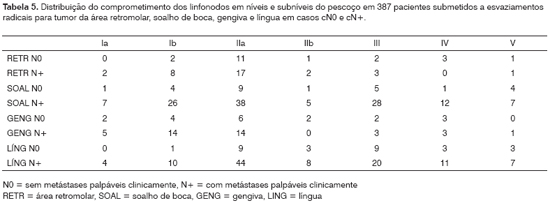
Quanto à distribuição dos linfonodos segundo os 4 sítios do andar inferior de boca, foram assim subdivididos (Tabela 5) nos 387 esvaziamentos radicais.
Nos 128 esvaziamentos supraomohióideos realizados (dentre os 573 do total) 22 (17,1%) mostraram comprometimento linfonodal metastásico (pN+) e 106 (82,9%) não apresentavam metástases ao exame histopatológico (pN0).
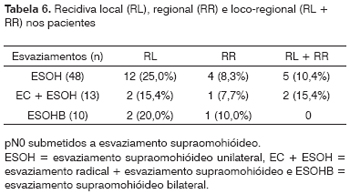
Nos 106 casos (82,9%) pN0, os índices de recidivas locais, regionais e loco-regionais estão demonstrados na Tabela 6.
Dos 445 esvaziamentos radicais realizados, houve recidiva regional em 27 casos (6,1%), sendo 7(4,0%) nos pN0 e 20(7,3%) nos pN+. Dos 7 pN0, 5 foram dentro do campo esvaziado e 2 no pescoço contralateral, sendo que os 7 não foram irradiados. Dos 20 casos pN+, 11(2,2%) ocorrendo no campo esvaziado dos quais 2 no campo esvaziado e 9 no pescoço contralateral sendo que 4 foram irradiados.
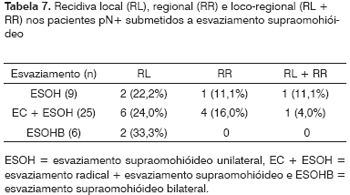
Dos 128 esvaziamentos supraomohióideos, houve recidiva regional em 9 casos (7,1%) sendo 6(7,3%) em casos pN0 (7,3%) e 3 em pN+ (6,5%). Dos 6 pN0, 2 ocorreram dentro do campo esvaziado e 2 no campo contralateral, sendo que nenhum foi irradiado. Das 3 recidivas pN+, uma ocorreu no campo esvaziado sem radioterapia adjuvante, uma foi ipsilateral fora do campo esvaziado sem RxT adjuvante e uma contralateral com RxT pós-cirúrgica.
Os 22 casos pN+ mostraram metástases no nível Ia em 5 casos, no Ib em 6 casos, no nível IIa em 8 casos e no nível III em 7 casos. A Tabela 7 mostra as recidivas locais (RL), regionais (RR) e loco-regionais (RL+RR) neste grupo.
Quanto à ausência (pN0) e presença (pN+) de metástase histológica, e o diagnóstico de recidiva regional isolada (Tabela 8), não houve diferença estatística significativa em função do esvaziamento cervical.
Finalmente, a falta de significância também foi constatada (p=1,0) em 230 esvaziamentos unilaterais quanto à incidência de recidivas unilaterais isoladas.
Em relação à realização de radioterapia pós-operatória e índice de recidivas, foram diagnosticadas 9 recidivas (5,6%) de 160 esvaziamentos seguidos de radioterapia e 4 (5,7%) de 70 não seguidos de radioterapia.
DISCUSSÃO
Um dos métodos de avaliação da factibilidade da realização de esvaziamento seletivo terapêutico (supraomohióideo é o estudo da distribuição dos níveis dos 445 esvaziamentos radicais para cN0 e CN+ (Tabela 3) onde o nível IV foi aferido em 9,9% e o nível V em 5,9% enquanto Shah22 encontrou 3% de envolvimento do nível IV para os casos N0 e 15% para os casos N+. Este mesmo autor observou que o nível V esteve envolvido raramente e sempre acompanhado de metástases nos outros níveis linfonodais. A partir desta análise, verificou-se 3 formas de recidiva dentro ou fora do campo dissecado unilateral ou contralateral. Nossos resultados referem 3,9% no esvaziamento cervical e 5,1% no esvaziamento supraomohióideo, resultados estes semelhantes à literatura9,12 que relatam 9,3% e 10,2% respectivamente. Quanto à análise da recidiva e a presença de metástase histológica, tivemos para pN0 3,5% e para pN+ 4,7% enquanto na literatura refere-se 5% e 10% respectivamente19.
No que diz respeito à presença de recidiva e a associação ou não com radioterapia, tivemos 5,6% e 5,7% para casos irradiados ou não, fato estes coincidentes com a literatura5,14,20-22.
Todavia concluiu-se que a indicação do esvaziamento supraomohióideo para carcinoma espinocelular do andar inferior da boca é factível sem prejuízo da radicalidade oncológica.
CONCLUSÃO
A indicação de um esvaziamento seletivo dos níveis I a IV para o carcinoma epidermóide do andar inferior da boca com metástases palpáveis no nível I é factível, sem o prejuízo da radicalidade oncológica.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Crile G. Excision of cancer of the head and neck. JAMA 1906;47:1780-6.
2. Strong E. Preoperative radiation and radical neck dissection. Surg Clin North Am 1969;49:271-6.
3. Suarez O. El problema de las metastasis linfaticas y alejadas del cancer de laringe e hipofaringe. Rev Otorhinolaringol Santiago 1963;23:83-99.
4. Bocca E, Pignataro O, Oldini C, Cappa C. Functional neck dissection: an evaluation and review of 843 cases. Laryngoscope 1984;94:942-5.
5. Carvalho M, Sobrinho J, Rapoport A, Fava AS, Kanda JL, Lehn CN, Chacra J, Walder F, Menezes M, Negri SLC. Padrão e comportamento das metástases cervicais do carcinoma de laringe e de hipofaringe. Rev Bras Otorrinolaringol 1996;62:122-9.
6. Lindberg R. Distribution of cervical lymph node metastases from squamous cell carcinoma of the upper respiratory and digestive tracts. Cancer 1972;29:1446-9.
7. Woolgar J. Histological distribution of cervical lymph node metastases from intraoral / oropharyngeal squamous cell carcinoma. Br J Oral Maxillofac Surg 1999;37:175-80.
8. Robbins K, Clayman G, Levine P, Medina J, Sessions R, Shaha A, Som P, Wolf GT. Neck dissection classification update - Revisions proposed by the American Head and Neck Society and the American Academy of Otolaryngology - Head And Neck Surgery. Arch Otolaryngol Head Neck Surg 2002;128:751-8.
9. Spiro R, Spiro J, Strong E. Surgical approach to squamous carcinoma confined to the tongue and the floor of the mouth. Head Neck Surg 1986;9:27-31.
10. Clayman G, Frank D. Selective neck dissection of anatomically levels is as efficacious as modified radical neck dissection for elective treatment of the clinically negative neck in patients with squamous cell carcinoma of the upper respiratory and digestive tracts. Arch Otolaryngol Head Neck Surg 1998;124:348-53.
11. Brazilian Head and Neck Cancer Study Group. Results of a prospective trial on elective modified radical classical versus supraomohyoid neck dissection in the management of oral squamous carcinoma. Am J Surg 1998;176:422-7.
12. Byers R, Clayman G, McGill D, Andrews T, Kare R, Roberts D, Goepfert H. Selective neck dissections for squamous carcinoma of the upper aerodigestive tract: Patterns of regional failure. Head Neck 1999;21:499-505.
13. Ambrosch P, Kron M, Pradier O, Steiner W. Efficacy of selective neck dissection: A review of 503 cases of elective and therapeutic treatment of the neck in squamous cell carcinoma of the upper aerodigestive tract. Otolaryngol Head Neck Surg 2001;124:180-7.
14. Kowalski L, Carvalho A. Feasibility of supraomohyoid neck dissection in N1 and N2a oral cancer patients. Head Neck 2002;24:921-4.
15. Amar A, Franzi S, Rapoport A. Evolution of patients with squamous cell carcinoma of upper aerodigestive tract. Sao Paulo Med J 2003;121:155-8.
16. Ferlito A, Rinaldo A, Robbins K, Leemans C, Shah J, Andersen P, Kowalski L, Pellitteri P, Clayman G, Rogers S, Medina J, Byers R. Changing concepts in the surgical management of the cervical node metastasis. Oral Oncology 2003;39:429-35.
17. Elsheikh M, Mahfouz M, Elsheikh E. Level IIb lymph nodes metastasis in elective supraomohyoid neck dissection for oral cavity squamous cell carcinoma: A molecular-based study. Laryngoscope 2005;115:1636-40.
18. Chepeha D, Hoff P, Taylor R, Bradford C, Teknos T, Esclamado R. Selective neck dissection for the treatment of neck metastasis from squamous cell carcinoma of the head and neck. Laryngoscope 2002;112:434-8.
19. Medina J, Byers R. Supraomohyoid neck dissection: Rationale, indications and surgical technique. Head Neck 1989;11:111-22.
20. Kolli V, Datta R, Orner J, Hicks W, Loree T. The role of supraomohyoid neck dissection in patients with positive nodes. Arch Otolaryngol Head Neck Surg 2000;126:413-6.
21. Muzaffar K. Therapeutic selective neck dissection: A 25-year review. Laryngoscope 2003;113:1460-5.
22. Shah J, Candela F, Poddar A. The patterns of cervical lymph node metastases from squamous carcinoma of the oral cavity. Cancer 1990;66:109-13.
1 Docente livre pela Faculdade de Medicina da USP, Diretor Técnico Depto. Saúde - Hospital Heliópolis.
2 Mestre em Ciências da Saúde do HOSPHEL, Hospital Heliópolis, São Paulo, Mestre em Ciências da Saúde do HOSPHEL, Hospital Heliópolis, São Paulo.
3 Doutor pelo Departamento de Otorrinolaringologia da UNIFESP - Universidade Federal de São Paulo, Médico-Cirurgião do Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do HOSPHEL - Hospital Heliópolis, São Paulo.
4 Doutor pelo Departamento de Otorrinolaringologia da UNIFESP - Universidade Federal de São Paulo., Chefe do Serviço de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do HOSPHEL - Hospital Heliópolis, São Paulo.
5 Doutor pelo Departamento de Otorrinolaringologia da UNIFESP - Universidade Federal de São Paulo, Docente Permanente do Curso de Pós-Graduação - Medicina (Ciências da Saúde) do HOSPHEL, Hospital Heliópolis, São Paulo.
6 Mestrando do Curso de Pós-Graduação - Medicina (Ciências da Saúde), HOSPHEL - Hospital Heliópolis, São Paulo.
7 Mestranda do Curso de Pós-Graduação - Medicina (Ciências da Saúde), HOSPHEL - Hospital Heliópolis, São Paulo.
Trabalho realizado no Departamento de Cirurgia de Cabeça e Pescoço e Otorrinolaringologia do Hospital Heliópolis, Hosphel/SP, Brasil.
Endereço para correspondência: Prof. Dr. Abrão Rapoport - Rua Iramaia 136 Jd. Europa 01450-020 São Paulo SP.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 18 de julho de 2006. cod. 3219.
Artigo aceito em 26 de agosto de 2006.