Ano: 2007 Vol. 73 Ed. 4 - Julho - Agosto - (3º)
Seção: Artigo Original
Páginas: 446 a 451
Mutirão de cirurgias de adenotonsilectomias: uma solução viável?
Adeno-tonsillectomy surgery in a joint aid effort: a feasible solution ?
Autor(es): Marcos Luiz Antunes 1, Ricardo Frazatto 2, Eduardo Kosugi Macoto 3, Fernando Mirage Vieira 4, Fernando Kaoru Yonamine 5
Palavras-chave: amígdala faríngea, amígdala palatina, cirurgia, tonsilectomia
Keywords: tonsil, pharyngeal, palatine, tonsil
Resumo:
Os hospitais públicos sofrem com a demanda reprimida de indicações de cirurgias de adenoidectomia e/ou tonsilectomia, fazendo com que haja uma fila de espera crescente. O otorrinolaringologista se acostumou com as filas de espera, talvez por entender que este é um problema exclusivo do estado. Achamos de fundamental importância a realização de mutirões dessas cirurgias. Objetivos: Padronizar a organização de mutirões, sua eficácia e viabilidade para os hospitais públicos e comparar a hemorragia pós-operatória nos mutirões e em cirurgias de rotina. Material e Métodos: Estudo clínico-prospectivo tipo coorte. Foram realizados mutirões de adenotonsilectomias no período de setembro de 2004 a junho de 2006, no Hospital Estadual de Diadema, analisando-se a equipe multiprofissional envolvida e comparando a complicação hemorragia no pós-operatório com um grupo controle de cirurgias realizadas na rotina. Resultados: Foram realizados 22 mutirões no período (339 cirurgias), uma média de 15,4 cirurgias por mutirão. O índice de hemorragia pós-operatória que necessitou de revisão foi de 1,48% (5/339), não diferindo estatisticamente do grupo controle, 1,37% (5/364). Conclusão: Conseguimos padronizar a realização de mutirões de cirurgias de adenotonsilectomias, dentro dos parâmetros que consideramos mais seguros, diminuindo a fila de espera das cirurgias. O índice de hemorragia no pós-operatório entre as cirurgias nos mutirões e na rotina não mostrou diferença estatisticamente significante.
Abstract:
Public hospitals in Brazil are under capacity for adenotonsillectomies, resulting in a growing waiting line. Otolaryngologists are used to these lines, since they understand that this problem is under govern responsibility. For this reason we believe that joint aid efforts to carry out adenotonsillectomies are justified. Aim: To standardize the organization of adenotonsillectomies in joint aid efforts, its effectiveness and feasibility for public hospitals, and to compare the incidence of post-operative hemorrhage in joint aid effort surgery with that of regular surgeriy. Methods:A clinical case-control prospective study of adenotonsillectomies done in joint aid efforts was done from September 2004 to June 2006 at the Diadema State Hospital. An analysis was made of the multiprofessional staff involved in this process, and a comparison was made of the incidence of hemorrhage in joint aid efforts and after regular surgery. Results: 22 joint aid effort events for adenotonsillectomies were done during the period mentioned above (339 surgeries), an average 15.4 surgeries per event. The rate of postoperative hemorrhage requiring surgical revision was 1.48%(5/339), which did not differ statistically from the case-control group (1.37% - 5/364). Conclusion: We were able to standardize the results of adenotonsillectomies done in a joint aid effort to the parameters that are considered as safe. This may reduce the waiting line for this procedure. The difference in the incidence of postoperative hemorrhage in the joint aid effort and regular surgery was not statistically significant.
![]()
INTRODUÇÃO
As cirurgias das tonsilas palatinas (amígdalas) e/ou das tonsilas faríngeas (adenóide) são uma das mais freqüentes da prática diária do otorrinolaringologista, seja em serviço público ou privado. As indicações desses procedimentos sofreram poucas alterações no decorrer dos últimos anos, sendo que a obstrução das vias aéreas superiores ocasionada pelo aumento volumétrico das amígdalas ou adenóide ainda é a principal indicação cirúrgica, notadamente na população pediátrica. Outras indicações cirúrgicas compreendem as tonsilites de repetição, a formação de abscesso peritonsilar e a presença de doenças sistêmicas que podem ser agravas pelas tonsilites. Como indicação relativa, podemos incluir a presença do sintoma halitose nas tonsilites caseosas.
Sabemos que não são todos os hospitais que dispõem de especialistas na área de otorrinolaringologia. Aliás, há uma carência deste profissional nos serviços públicos. Os poucos hospitais que oferecem a presença do otorrinolaringologista e os recursos básicos para a realização desses procedimentos sofrem uma demanda muito grande em relação ao número de procedimentos realizados, fazendo com que haja uma fila de espera que cresce em "progressão geométrica", ocasionando uma demanda reprimida e uma espera muito grande dos pacientes que necessitam dessa cirurgia.
O cirurgião que trabalha em serviço público acaba se acostumando com a situação das filas de espera, talvez por entender que este é um problema exclusivo do estado, já que a constituição brasileira estabelece que "a saúde é um direito do cidadão e um dever do estado" (artigo 196 da Constituição Brasileira)1, além de ser um assunto pouco abordado em discussões médico-acadêmicas.
Porém, quem está mais próximo do paciente é o médico, no caso, o cirurgião otorrinolaringologista que fez o diagnóstico, indicou o melhor tratamento para o caso, ou seja, a cirurgia, e está diante de um sério problema de saúde pública, com impacto grande no desenvolvimento pôndero-estatural de crianças, além de obstrução tubária levando à otite média crônica, a problemas de deglutição, à redução do olfato e paladar, a distúrbios da fala, a anormalidades do crescimento facial e todas as complicações devido ao quadro de apnéia do sono. Não podemos fechar os olhos para o problema e negligenciar a angústia e o sofrimento dos pais que muitas vezes passam noites em claro com medo que seus filhos "parem de respirar", segundo palavras dos mesmos. Muitos desses circulam de hospital em hospital para tentarem uma maneira de agilizar o tratamento cirúrgico, na maioria, sem sucesso, pois, como dissemos, é um problema de saúde pública. É uma verdadeira maratona para os pais que já tiveram que enfrentar uma fila para conseguir a primeira consulta com o especialista e vão ter de enfrentar uma fila ainda maior.
Alguns hospitais, no sentido de não aumentar o tempo de espera de determinadas cirurgias, simplesmente bloqueiam novos casos para manterem um número fixo na fila de espera e portanto, manter o tempo de espera da cirurgia, não aumentando-o1. Isto parece resolver o problema do hospital, mas não o da população.
Quando se fala em mutirão, pensa-se em um número maior de cirurgias em um curto espaço de tempo, no intuito de aumentar a oferta da demanda que está reprimida. Considerando-se um mutirão de cirurgias de adenoidectomia e adenotonsilectomia, logo se pensa nas intercorrências que poderão advir, já que estaremos operando um número grande de cirurgias em um período mais curto, aumentando, teoricamente, as chances de complicações inerentes ao ato cirúrgico em questão, principalmente as hemorragias.
Diante destas considerações, achamos de fundamental importância a realização de mutirões de cirurgias de adenoidectomias e adenotonsilectomias. Nosso trabalho foi o de realizar mutirões em um hospital público, com os seguintes objetivos:
1. Padronizar a organização de um mutirão e se isto é viável para os hospitais públicos que sofrem da demanda reprimida e,
2. Comparar a complicação mais comum, a hemorragia, no período imediato e mediato ao procedimento, nos mutirões e em cirurgias de rotina.
MATERIAIS E MÉTODOS
Nosso trabalho é um estudo clínico-prospectivo tipo coorte, realizado no período de agosto de 2004 a junho de 2006.
O trabalho foi desenvolvido no Hospital Estadual de Diadema, hospital público do estado que é administrado pela SPDM (Sociedade Paulista de Medicina)/ UNIFESP (Universidade Federal de São Paulo). O hospital tem a característica assistencial e de ensino, já que os residentes do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP ali desempenham estágios.
Para iniciarmos o projeto do mutirão foi realizada uma reunião entre o coordenador da otorrinolaringologia e a diretoria clínica, para expor o problema e sugerir uma possível solução e sua viabilidade.
O passo inicial foi dimensionar o problema, ou seja, verificar e atualizar a lista de espera. Esse projeto teve início em agosto de 2004. A lista, até então, era colocada em uma agenda de papel e numerada por ordem de entrada no ambulatório. A lista foi então colocada em um computador e três cópias foram feitas (back-ups) em diferentes computadores e em disquete. A assistente social atualizou a lista, ligando para todos os pacientes, sendo que foram retirados da lista os pacientes já operados no hospital ou em outro serviço, os que não moravam mais no estado de São Paulo e identificou, através de cor diferente, os telefones desatualizados. A lista então que contava inicialmente com aproximadamente 850 pacientes passou a contar com 590 pacientes. A média de entrada de pacientes na lista de cirurgia é de 3 pacientes por dia, ou seja, aproximadamente 60 pacientes por mês. Na rotina realizamos uma média de 36 cirurgias de adenoidectomias e/ou tonsilectomias por mês, ficando com uma demanda reprimida de 24 pacientes/mês (288/ano), fora os que já estão na lista de espera.
A partir de então, os pacientes foram chamados no ambulatório, com a abertura de 5 novos casos por período de ambulatório, para rever a indicação cirúrgica, a condição clínica e os exames pré-operatórios. Os exames solicitados foram o hemograma completo e o coagulograma que, quando estavam alterados, eram repetidos. Se a alteração se confirmasse, o paciente era então encaminhado para o serviço de hematologia para investigação. Após confirmação da condição clínica e exames pré-operatórios normais, os pacientes entram na lista do mutirão, que é realizado uma vez por mês, aos sábados, marcando-se 18 cirurgias por mutirão, sendo todas de crianças na faixa etária de 0 a 14 anos. Após completar-se o número estabelecido, os pacientes passam a completar o próximo mutirão ou entram na rotina, o que for mais rápido. Para tanto, são convocados três otorrinolaringologistas do corpo clínico do hospital e três anestesistas, sendo uma média de seis cirurgias por equipe, ocupando três salas do centro cirúrgico, no período da manhã e tarde. Os médicos-cirurgiões e anestesiologistas são remunerados por um plantão de doze horas cada um. Os funcionários da equipe de enfermagem ganham horas de trabalho que são acumulados em "banco de horas".
Para completar a equipe multiprofissional, é convocada uma enfermeira do centro cirúrgico, três circulantes de sala, um auxiliar de anestesia e dois funcionários de apoio, para desempenharem funções na RPA (recuperação pós-anestésica), na ajuda da organização da sala cirúrgica e no controle dos equipamentos e materiais. O hospital possui 6 caixas de cirurgia e os cirurgiões trazem mais três caixas para completar, já que o hospital não dispõe de autoclave rápida ("flash").
Os pacientes se internam na noite anterior à cirurgia e são submetidos à aplicação de venóclise na enfermaria e colocação de soro fisiológico, permanecendo em jejum absoluto a partir das 22 horas. São chamados para a cirurgia na manhã seguinte, por ordem crescente de idade, sendo reavaliados no centro cirúrgico pelo cirurgião e pelo anestesista, realizado pré-anestésico com midazolan e tendo conversado com os pais sobre as condutas no pós-operatório e tiradas as dúvidas que eventualmente ainda existirem. A cirurgia é realizada sob anestesia geral, através da técnica de dissecção de amígdalas e curetagem de adenóide com curetas de Beckmann. A hemostasia das tonsilas faríngeas foi feita com gaze ancorada em rinofaringe por 10 minutos e das tonsilas palatinas com pontos de categute 2-0 simples.
Após a cirurgia, os pacientes vão para a RPA, onde são monitorizados, faz-se o controle do sangramento e recebem alta após no mínimo 40 minutos, se estiverem bem e sem sangramento. Na enfermaria os pacientes permanecem com infusão endovenosa de solução glicofisiológica, além de antibiótico e analgésicos de horário. A alta hospitalar é realizada no dia seguinte, ou seja, no domingo, por dois otorrinolaringologistas que participaram do mutirão e são remunerados por três horas cada um. O primeiro retorno pós-operatório é feito em um período de cinco à sete dias e outro retorno é marcado após um mês da cirurgia, sendo que os pais são orientados a trazerem a criança em períodos menores se necessário.
Para quantificarmos a eficiência dos mutirões em diminuir a fila de espera das cirurgias, conseguindo, junto à rotina, suprir a demanda, comparamos a fila no estágio inicial e no estágio atual, ou seja, após os mutirões.
Para compararmos a hemorragia no período imediato e mediato à cirurgia utilizamos, como grupo controle, um estudo retrospectivo de cirurgias do mesmo tipo realizadas nos hospitais Estadual de Diadema e Geral de Pirajussara, hospitais administrados pela SPDM/UNIFESP (portanto, muito semelhantes em estrutura e funcionamento), sendo que as mesmas foram realizadas na rotina, no período de setembro de 1999 a maio de 2001.2 Para tanto, aplicamos dois testes estatísticos pertinentes, o teste do Qui-Quadrado e o teste de diferença entre duas proporções, com nível de significância de 5%.
RESULTADOS
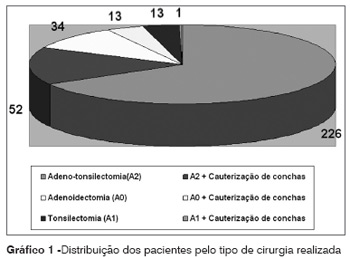
No período do estudo (agosto de 2004 a junho de 2006) foram realizados 22 mutirões, sendo o primeiro em setembro de 2004. O número total de cirurgias nos mutirões foi de 339 cirurgias, distribuídos segundo o tipo de cirurgia realizada (Gráfico 1).
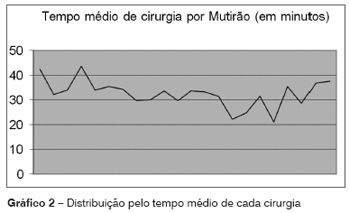
O número médio de cirurgias por mutirão foi de 15,4 cirurgias. A idade dos pacientes variou entre 2 e 14 anos, sendo 175 do sexo masculino e 164 do sexo feminino. O número de cirurgias suspensas ou pacientes que não compareceram (problemas pessoais ou paciente doente, na maioria infecção de vias aéreas superiores) foi de 57 pacientes, no total. O tempo médio de cada cirurgia, considerando todos os mutirões, foi de 32,46 minutos (Gráfico 2). O tempo médio de realização de cada mutirão foi de 8 horas e 13 minutos.
Foram usados uma média de 2 fios de categute-2-0 por cirurgia, contando já com as cirurgias de revisão.
Ocorreram 5 hemorragias, todas no período imediato, ou seja, nas primeiras 24 horas após o procedimento, sendo todos em cirurgias de adenotonsilectomias. Esses pacientes foram submetidos à reabordagem cirúrgica para revisão da hemostasia. Todos apresentaram sangramento no leito da adenoidectomia. Apenas um caso necessitou de tamponamento de rinofaringe, enquanto os outros apresentaram controle do sangramento com cauterização com eletrocautério e auxílio de fibra óptica.
O paciente que necessitou tamponamento apresentava atividade de protrombina (AP) normal e tempo de tromboplastina parcial ativada (TTPA) alterada, com tempo de 47,1 segundos e relação paciente/normal 1,23. Em consulta pré-operatória com hematologista, havia sido liberado para o procedimento. No segundo pós-operatório foi removido o tampão ântero-posterior sem novo sangramento.
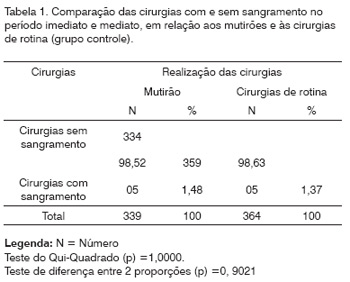
Comparando o índice de sangramento pós-operatório (5/339 casos operados) dos mutirões com o grupo controle (5/364 cirurgias), através do teste do Qui-Quadrado, obtivemos um p=1,0000 e através do teste de diferença entre 2 proporções, obtivemos um p=0,9021, portanto, sem diferença estatisticamente significante (Tabela 1 ).
Quando comparamos a fila de espera de cirurgias no período inicial (590), com a lista no período atual (após os mutirões), que está em torno de 340, observamos uma redução da fila de espera de aproximadamente 250 pacientes.
DISCUSSÃO
Observamos, no nosso trabalho, que a fila de espera necessita, em primeiro lugar, ser realmente melhor definida, para quantificarmos o real problema que estamos enfrentando, daí a importância de um registro bem documentado dos pacientes e do apoio da assistente social, profissional que possui os pré-requisitos para desempenhar este tipo de função, a nosso ver.
A partir de então, devemos conscientizar a direção do hospital do problema a enfrentar e demonstrar sua viabilidade, tanto em termos de profissionais da saúde envolvidos, disponibilidade de recursos materiais e financeiros. Muitos hospitais podem questionar de onde viriam os recursos para a realização de tais mutirões, já que há envolvimento de pagamento de honorários e materiais extras. A portaria no 1196 de 17.08.01 D.O.U no 159-E de 20.08.01 libera recursos para a realização de mutirão de cirurgias otorrinolaringológicas.3 A cirurgia vascular está fazendo sua parte em seus mutirões de varizes e alguns autores chegam a avaliar o custo da internação por paciente em relação ao repasse do Ministério da Saúde para tais mutirões.4
Outras especialidades já estão habituadas à realização de mutirões5,6, como a oftalmologia, como os mutirões da catarata, chegando, em 2003, a uma cobertura de 100% em relação à demanda, pelo SUS.6 Isto nos anima a continuarmos os mutirões e incentivar colegas de outros serviços públicos a iniciarem seus trabalhos, já que nossas filas de espera superam a maioria das filas das outras especialidades médicas e o impacto da melhora na qualidade de vida dos nossos pacientes infantis é muito grande e o prejuízo à saúde destes, quando ficam meses à anos na espera da cirurgia, é imensurável. Segundo o Estatuto da Criança e do Adolescente, esses grupos etários devem sempre ser priorizados no atendimento em hospitais públicos e na implantação de políticas de saúde.1
Achamos conveniente o número de cirurgias destinadas a cada mutirão (18 cirurgias). O número médio de cirurgias realizadas por mutirão foi de 15,4 cirurgias. A cirurgia de adenoidectomia com ou sem tonsilectomia é uma cirurgia estressante tanto para o anestesista quanto para o cirurgião. Estamos lidando com um paciente pediátrico, cirurgia em vias aéreas, há a necessidade de translocação do tubo endotraqueal durante o procedimento e a complicação mais comum e temida, que é a hemorragia pós-operatória, nem sempre é de fácil controle, além de ser um evento mais difícil ao anestesista que encontrará uma via aérea com sangue e coágulos, em uma cirurgia de revisão. Observamos, no nosso trabalho, que o local de sangramento, em todos os casos que necessitaram de revisão, foi o leito da adenoidectomia, sendo que a hemostasia desta região é mais difícil, necessitando o auxílio de fibra óptica. Portanto, para realizarmos um trabalho de qualidade, com menor risco possível ao paciente, a média de 6 cirurgias por cirurgião, por mutirão, nos parece um número razoável dentro de um padrão de menor risco. Considerando o tempo médio dos mutirões, observamos o tempo de 8 horas e 13 minutos. Após este período, toda a equipe cirúrgica já se encontra mais cansada e deve estar preparada para uma eventual cirurgia de revisão, sendo que deve haver, ao final do mutirão, uma quantidade mínima de material cirúrgico disponível para qualquer intercorrência.
Considerando este número pré-determinado de cirurgias e comparando com o grupo controle de cirurgias de rotina, pudemos observar que a incidência de hemorragia no período imediato e mediato foi semelhante e não houve diferença estatisticamente significante, além de essa incidência ser concordante com a literatura nacional e internacional7 e até inferior ao índice de hemorragia em cirurgias de rotina8.
O grande temor da direção do hospital na realização desse tipo de mutirão é exatamente em relação às complicações anestésicas e cirurgias. Por isso, para que a incidência destas complicações seja a menor possível, ou seja, igual à da rotina, não podemos negligenciar o fato do cansaço natural da equipe cirúrgica após certo número de cirurgias, devendo ainda estar preparada para uma eventual reabordagem. A nosso ver, o número de complicações potencialmente fatais aumentaria sensivelmente se o número de cirurgias fosse maior que o programado.
Quando comparamos o índice de sangramento pós-operatório no período imediato (ou seja, nas primeiras 24 horas) e mediato (na primeira semana) do nosso trabalho em mutirões com o grupo controle, obtivemos um índice muito semelhante de hemorragia com necessidade de reintervenção cirúrgica (1,48% e 1,37% respectivamente) e não diferente estatisticamente. No estudo do grupo controle realizado em dois hospitais públicos (Hospital Estadual de Diadema e Hospital Geral de Pirajussara), com 364 cirurgias, a realização dos procedimentos foi feita por residentes da Unifesp orientados por preceptores e as cirurgias foram realizadas em caráter eletivo e nos horários da rotina. Estas cirurgias são feitas em uma média de 2 a 3 por período e um período por dia e quando complicaram, o orientador realizou a revisão cirúrgica2. Considerando estas informações, achamos conveniente a realização dos mutirões pelos preceptores ou, quando feito por residentes, que os mesmos sejam acompanhados sempre de um preceptor (orientador), para auxiliá-los na melhor conduta pertinente no caso de uma complicação.
Achamos conveniente a comparação entre os nossos mutirões e esse trabalho citado, pois a técnica cirúrgica empregada foi a mesma e a casuística entre os dois é semelhante, obtendo, em ambas as amostras, um índice de hemorragia bastante satisfatório quando comparamos com outro trabalho realizado em nosso meio, onde o índice de hemorragia no período imediato foi de 7,48%.8
Diante da nossa redução na fila de espera, da melhora na qualidade de vida dos pacientes e da satisfação dos pais em terem resolvido o problema de saúde de seus filhos e ainda do baixo número de complicações cirúrgicas nos mutirões, gostaríamos de incentivar e encorajar nossos colegas otorrinolaringologistas mostrando que o problema das filas de cirurgias de adenotonsilectomias é um verdadeiro problema de saúde pública, mas tem uma solução viável: mutirão!
CONCLUSÕES
1. O nosso trabalho conseguiu padronizar a realização de mutirões de cirurgias de adenotonsilectomias, dentro dos parâmetros que consideramos mais seguros.
2. O índice de hemorragia no período imediato e mediato ao ato cirúrgico entre as cirurgias realizadas nos mutirões e na rotina não mostrou diferença estatisticamente significante.
AGRADECIMENTOS
À diretoria clínica do Hospital Estadual de Diadema, na figura dos Drs. Máris Salete Demuner e Luiz Fernando Paes Leme, pelo apoio na realização dos mutirões.
À assistente social Sra. Nativa Quedeves de Souza pela ajuda imprescindível na organização da fila de espera.
Às enfermeiras do Centro Cirúrgico, Elaine e Patrícia pela cooperação nos mutirões.
Ao Sr. Marcos Maeda pela análise estatística.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Junior KMAS, Tomita S, Kos AOA. O problema da fila de espera para cirurgias otorrinolaringológicas em serviços públicos. Rev Bras Otorrinolaringol 2005;71(3):256-62.
2. Dib GC, Kosugi EM, Antunes ML, Morales DSR, Guilherme A, Fukuda Y Hemorragia pós-operatória em 397 adenotonsilectomias realizadas nos Hospitais Geral de Pirajussara (HGP) e Hospital Estadual de Diadema (HED) / UNIFESP-EPM. Rev Bras Otorrinolaringol 2004;70(6):762-72.
3. Portaria no 1. 196 de 17.08.01 D.O.U no 159-E de 20.08.01. Libera recurso para a realização de mutirão de cirurgias otorrinolaringológicas.
4. Couto MA, Bazili PC, Matsuno IB, Sabino JA, Fernandes MG. Cirurgia de varizes em "mutirão" - avaliação da população e dos custos. Cir Vasc Angiol 2001;17(5):168-72.
5. Santos JS, Silva MB, Zampar AG, Sankarankuty AK, Campos AD, Ceneviva R. Mutirões de colecistectomia por videolaparoscopia em regime de cirurgia ambulatorial. Acta Cir Bras 2001;16(supl.1):52-6.
6. Silveira CCA. Mutirão de catarata: uma estratégia nacional de atenção à saúde. Tese apresentada à Escola Nacional de Saúde Pública Sérgio Arouca para obtenção do título de Mestre. Rio de Janeiro, 2004 p 74.
7. Vieira FMJ, Diniz FL, Figueiredo CR, Weckx LL. Hemorragia na adenoidectomia e/ou amigdalectomia: estudo de 359 casos. Rev Bras Otorrinolaringol 2003;69(3):338-41.
8. Wiikmann V, Prado FAP, Caniello M, Di Francesco RC, Miziara ID. Complicações pós-operatórias em tonsilectomias. Rev Bras Otorrinolaringol 2004;70(4):464-8.
1 Mestre e Doutor pela UNIFESP Professor da faculdade de medicina do ABC, Coordenador da Otorrinolaringologia do Hospital Estadual de Diadema.
2 Mestre em otorrinolaringologia pela UNIFESP, Médico Orientador do Hospital Estadual de Diadema.
3 Otorrinolaringologista pela UNIFESP, Mestrando do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP.
4 Médico formado pela UNIFESP, Residente do 3º ano do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP.
5 Médico formado pela UNIFESP, Residente do 2º ano do Departamento de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço da UNIFESP.
UNIFESP - Hospital Estadual de Diadema.
Endereço para correspondência: Marcos Luiz Antunes - Rua Primeiro de Janeiro 20 ap. 41 Vila Clementino São Paulo SP.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 14 de junho de 2006. cod. 2130.
Artigo aceito em 22 de julho de 2006.