Ano: 2007 Vol. 73 Ed. 2 - Março - Abril - (18º)
Seção: Artigo Original
Páginas: 257 a 265
A faringometria acústica: correlações clínico-instrumentais nos distúrbios do sono
Acoustic pharyngometry: clinical and instrumental correlations in sleep disorders
Autor(es): Matteo Gelardi 1, Alessandro Maselli del Giudice 2, Francesco Cariti 3, Michele Cassano 4, Aline Castelante Farras 5, Maria Luisa Fiorella 6, Pasquale Cassano 7
Palavras-chave: apnéia do sono, faringometria acústica, obstrução das aéreas superiores, sahos.
Keywords: sleep apnea, key words: acoustic pharygometry, upper airways obstruction, osas.
Resumo:
A faringometria acústica representa um método atual baseado no principio físico da reflexão acústica, útil à análise volumétrica do espaço orofaringolaringotraqueal. Objetivo: Este estudo se propõe a avaliar as variações dos parâmetros faringométricos em indivíduos portadores de distúrbios respiratórios do sono (DRS), para estabelecer uma relação entre as variações morfovolumétricas do espaço orofaringolaríngeo e a existência e gravidade da patologia. Forma de Estudo: Clínico e experimental. Material e Método: Foram examinados 110 pacientes, 70 com DRS e 40 normais, durante o período de Junho/04 a Junho/05. Todos os pacientes foram submetidos à faringometria acústica que permitiu uma avaliação da área oro e hipofaríngea através de um gráfico explicativo. Resultados: Os parâmetros obtidos nos pacientes com DRS mostraram uma importante diferença com respeito ao grupo controle, principalmente na amplitude da I onda (significantemente menor nos pacientes com macroglossia), na extensão do segmento OF, na amplitude do segmento OF e na área hipofaríngea. Conclusão: A faringometria acústica, mesmo não sendo uma técnica padronizada, pode auxiliar no diagnóstico das síndromes obstrutivas do sono, na localização dos possíveis pontos de obstrução e da gravidade da patologia, e no monitoramento dos pacientes submetidos a cirurgias desobstrutivas das vias aéreas superiores.
Abstract:
Acoustic Pharyngometry is a modern diagnostic method based on physical principle of acoustic reflection. It is useful for volume analysis of oro-pharyngo-laryngeal spaces. Aim: To evaluate variations of pharyngometric parameters in patients with sleep disorders and to establish a correlation between morpho-volumetric variations of oro-pharyngo-laryngeal spaces and the presence and severity of disease. Study design: a clinical and experimental study. Material and method: 110 patients, of which 70 with sleep disorders and 40 healthy patients as a control group, were analysed between June 2004 and June 2005. All patients underwent acoustic pharyngometry to evaluate the mouth and hypopharynx based on an explanatory chart. Results: A significant difference in parameters was observed between sleep disorder patients and the control group, especially in the amplitude of the I wave (significantly lower in patients with macroglossia), the extension of the O-F segment, and the amplitude of the O-F segment and hypopharyngeal area. Conclusion: Although not a standardized test, acoustic pharyngometry was proved to be a useful method both in the diagnosis and severity of obstructive sleep apnea, and in post-operative monitoring of upper airway surgery in patients with sleep disorders.
![]()
INTRODUÇÃO
As pesquisas diagnósticas no campo otorrinolaringológico são frequentemente complexas e necessitando do auxílio de aparelhagem sofisticada e de uma tecnologia avançada (Tomografia Computadorizada, Ressonância Nuclear Magnética, Ultra-sonografia, Endoscopia com fibra ótica etc.). Entre as mais recentes inovações, alguns métodos baseados no princípio físico da reflexão acústica têm apresentado uma especial importância, mostrando-se extremamente útil para aplicação experimental e clínica. Com relação às vias aéreas superiores, a rinomanometria e a faringometria acústica são exemplos típicos.
A rinometria e a faringometria acústica têm por finalidade obter uma avaliação geométrica da cavidade orofaríngea1,2,3 através de um sinal acústico (click filtrado) refletido após ter sido emitido por um aparelho e enviado ao interior da cavidade. Este princípio é baseado na relação:
Z = rC/A
Onde: Z representa a impedância (resistência), r a densidade do gás atravessado pela onda acústica, C a velocidade de propagação da onda e A o diâmetro do tubo atravessado. Se pensarmos que r é constante e C é igual a zero, podemos-se deduzir que a impedância é inversamente proporcional ao diâmetro transversal do tubo:
A = 1/Z
A amplitude e a freqüência das ondas reflexas são dependentes da área da via aérea atravessada, enquanto que o tempo que a onda reflexa gasta para retornar é em função da distância percorrida. Sendo assim, a relação "pressão/tempo" pode ser transformada em "área do diâmetro transversal/distância".
Conseqüentemente, as diminuições existentes no espaço anatômico examinado, principalmente do diâmetro, serão observadas alterações na intensidade da onda reflexa e no tempo que esta gasta para retornar ao microfone do aparelho após ser refletida pela estrutura examinada4.
Fredberg et al.5 foram os primeiros a conjecturarem a possibilidade de extrair da reflexão acústica, realizada ao nível da cavidade oral, as características geométricas das vias aéreas superiores e os parâmetros reprodutíveis, acuráveis e variáveis da faringometria acústica.
Após esta primeira experiência se seguiram outros estudos comparativos entre a faringometria acústica e outros métodos de diagnóstico complementar mais tradicionais como a cefalometria, tomografia computadorizada, ressonância nuclear magnética6,7 no âmbito de algumas patologias obstrutivas das vias respiratórias, em particular a síndrome da apnéia e hipopnéia do sono (SAHOS). Tais pesquisas não encontraram diferenças estatisticamente significantes entre os vários métodos, por isso, a faringometria acústica foi considerada um instrumento válido, não-invasivo e facilmente reprodutível para o estudo clínico e complementar da permeabilidade das vias aéreas superiores.
Este estudo tem por finalidade avaliar as variações dos parâmetros faringométricos em um grupo de pacientes com distúrbios respiratórios do sono de vários graus, exclusivamente de origem obstrutiva, nos quais foram cuidadosamente considerados os dados clínico-antropométrico-instrumentais, para definir se a faringometria acústica poderia constituir um auxílio confiável para o diagnóstico dos DRS (roncopatia, SAHOS) através das variações morfovolumétricas evidenciadas no espaço orofaringolaríngeo.
CASUÍSTICA E MÉTODO
Foram examinados 110 pacientes, 58 do sexo masculino e 52 do sexo feminino, com idade entre 18-70 anos (idade média 44 anos) dos quais 70 (64%) formavam o grupo de estudo que incluía os pacientes com DRS diagnosticados através da história clínica e confirmados pela polissonografia. De acordo com os resultados obtidos na polissonografia, os pacientes foram divididos em dois grupos em relação à gravidade do distúrbio respiratório8: roncopatia simples e SAHOS de vários graus, subdivididos em 3 estágios segundo o valor do RDI (Respiratory Disturbance Index) e o grau de sonolência diurna calculado utilizando-se a escala de Epworth (ESS). (Tabela 1)
De acordo com as normas em vigor na Itália, como o estudo não era de natureza invasiva ou possuía riscos diretos ou indiretos aos pacientes envolvidos, o estudo foi aprovado pelo diretor responsável pela unidade hospitalar.
Como grupo controle foram considerados 40 (36%) pacientes incluídos neste estudo segundo os critérios de inclusão. (Tabela 2)
Todos os pacientes foram submetidos à rinoscopia anterior com avaliação morfológica do septo nasal e dos cornetos inferiores. A oroscopia foi voltada principalmente ao estudo das relações existentes entre a estrutura lingual e a cavidade oral, segundo a escala de Mallanpati modificada, ao grau de hipertrofia das tonsilas palatinas, de acordo com a classificação de Brodsky, à existência de eventual aumento das dimensões do palato mole, à avaliação do comprimento e espessura da úvula e, finalmente, às evidências de possíveis alterações do aparelho ortodôntico (má oclusão dentária, prognatismo, progenismo, micrognatia, retrognatia, etc.).
Além disso, a nasofibrofaringolaringoscopia flexível (VISION SCIENCES - ENT/2000 - 3,4mm) foi realizada com objetivo de evidenciar outras patologias obstrutivas possíveis como polipose nasal, massas rinofaríngeas, estenose ou atresia coanal, hipertrofia da tonsila lingual, alterações morfofuncionais das regiões hipofaríngea e glótica, etc. Durante este exame, foi em realizado, em todos os pacientes, a Manobra de Müller, para identificar o grau de colapso das paredes da região hipofaringolaríngea.
Finalmente, os pacientes eram submetidos à rinomanometria anterior ativa computadorizada (RAA) (RHINO-SISTEM-MENFIS-BIOMEDICA SRL-ITALY), tanto em condições basais e após instilação de descongestionante nasal tópico, permitindo a quantificação do grau da obstrução nasal.
Quanto aos parâmetros antropométricos, foi calculado o "Body Mass Index" (BMI), e sendo definido como patológico os valores superiores a 30, a circunferência do pescoço (considerando como normal os valores inferiores a 42 cm) e a medida corpórea (tamanho).
Para a avaliação das áreas e volumes do espaço orofaringolaríngeo foi utilizado o faringômetro acústico "Eccovision Acustic Rhinometer" da HOOD laboratorius (Figura 1), Boston-MA (EUA).
Figura 1. Faringômetro (aparelhagem)
O Faringograma
Execução/Interpretação
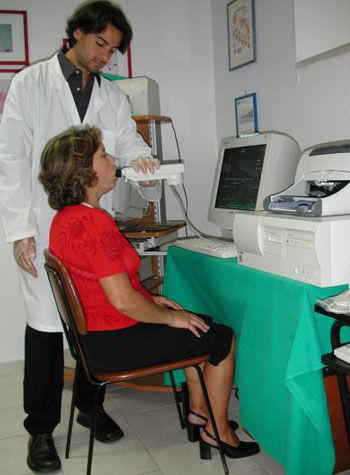
O exame é realizado com o paciente acordado e sentado com o dorso na posição vertical e aproximando-se da boca o tubo gerador das ondas sonoras, que deve ser mantido sempre na posição horizontal.
Este tubo gerador possui um bocal de plástico descartável que o paciente morde fechando-o com os lábios, evitando assim que as ondas sonoras escapem. O paciente é orientado a não movimentar-se, principalmente a cabeça, e a manter uma respiração oral tranqüila. É importante evitar a respiração nasal, pois esta aumentaria o volume calculado devido à abertura do espaço velofaríngeo. Sendo assim, as narinas do paciente devem permanecer comprimidas externamente durante todo o exame. Além disso, o paciente deve pronunciar, durante todo o exame, o fonema "oooh" sem emitir sons, fazendo com que a língua se mantenha relaxada no assoalho da boca e permitindo um perfeito fechamento do espaço velofaríngeo, evitando que o volume nasal venha a ser medido em conjunto.(Figura 2).
Figura 2. Realização do exame
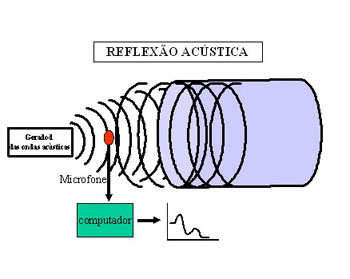
A onda sonora emitida pelo gerador (alto-falante), posicionado na base do tubo do faringômetro, viaja por este e pelas vias respiratórias do paciente gerando ondas reflexas. Estas ondas são registradas por um microfone e apresentam uma amplitude e uma freqüência que são dependentes da área da via aérea atravessada, enquanto que o tempo gasto pela onda reflexa para retornar é em função da distância que a onda percorreu. (Figura 3)
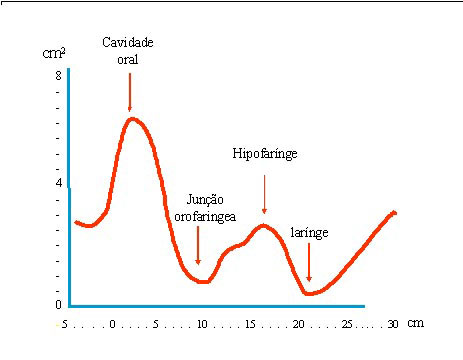
Figura 3. Esquema da faringometria acústica
Como citamos, utilizando a relação "pressão/tempo", convertida por um analisador na relação "área do diâmetro transversal/distância" medida e cm2/cm, se obtêm um gráfico que se chama "faringograma".
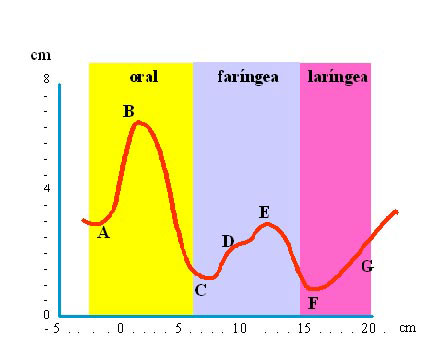
Este gráfico (Figura 4 A-B), é representado num sistema cartesiano, onde o eixo das abscissas corresponde às distâncias (calculadas em cm) e o eixo das ordenadas às áreas das vias aéreas (calculadas em cm2), podendo ser subdividido em três regiões:
a) Região "oral" que se estende dos incivos ao palato mole;
b) Região "faríngea" que, do palato mole, se estende à hipofaringe;
c) Região "laríngea".
Figura 4 A. Faringograma: Morfologia
Figura 4 B. Faringograma: Sítios anatômicos correspondentes
No Gráfico (Figura 4) a distância zero corresponde à abertura externa do tubo de onda posicionado sobre os incisivos. A partir deste ponto se origina a primeira onda (A) que indica o início da região oral e cujo pico (B) se encontra à uma distância de aproximadamente 2cm, e com um valor de área de aproximadamente 6,5cm2. Deste modo, a curva se inicia com uma deflexão alcançando o valor mínimo de área de aproximadamente 1,4cm2 à uma distância de 8cm (C), que corresponde anatomicamente à margem anterior do palato mole (junção orofaríngea).
O gráfico recomeça a subir alcançando o seu pico próximo aos 13cm sobre o eixo das abscissas e com uma área de 3cm2, correspondente à região hipofaríngea. Este segmento da onda possui dois picos secundários, na maioria das vezes não visíveis, o primeiro corresponde à orofaringe posterior (D) e o segundo à hipofaringe (E).
O ponto F do gráfico está posicionado a uma distância de aproximadamente 16cm dos incivos com uma área de aproximadamente 1cm2. Esta se corresponde à região glótica, sempre evidenciada como a área mais estreita da curva. Tal deflexão é seguida de uma área de expansão subglótica (G).
Cada segmento do faringograma pode ser submetido a uma análise numérica detalhada (área, volume, distância dos incivos), através da mudança de posição dos limites do segmento analisado situado no eixo das abscissas. Entretanto é necessário ter muita atenção na estimativa dos dados obtidos ao nível de uma área pós-estenótica acentuada, pois esta pode limitar o retorno da onda reflexa, criando, assim, zonas de sombra.
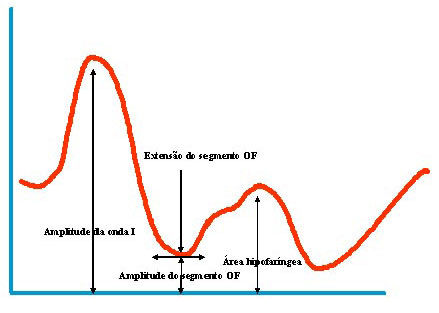
Neste estudo foram avaliados os seguintes parâmetros do exame: (Figura 5 A-B)
- Amplitude da onda I (individualiza alterações de volume da língua);
- Extensão do segmento O-F (avalia as superfícies que entram em contato ao nível da região orofaríngea);
- Amplitude do segmento O-F (indica de quanto é reduzida a área no espaço orofaríngeo);
- Área hipofaríngea (considerada como o área inferior à região orofaríngea).
Figura 5 A. Principais parâmetros faringométricos
Figura 5 B. Faringograma.
Uma atenção especial à postura do paciente durante a realização do exame faringométrico é de extrema importância pois a flexão do pescoço ou a elevação dos ombros podem determinar uma compressão da faringe e uma redução do seu diâmetro transversal, reduzindo acidentalmente as medidas obtidas.
Os dados obtidos durante o estudo foram submetidos a testes estatisticos utilizando o "Test T de Student", considerando como significativos os valores de p< 0,05.
RESULTADOS
Grupo de estudo
Dados Clínicos
Dos 70 pacientes com distúrbio respiratório do sono, 42 (60%) queixavam-se apenas de ronco, e em 28 (40%), este sintoma era associado a episódios de apnéia. O exame polissonográfico confirmou os achados clínicos: dos 28 casos de síndrome da apnéia e hipopnéia do sono (SAHOS), 8 se encontravam no estádio I, 6 no estádio II e 14 no estádio III. A queixa de sonolência diurna associada à diminuição da concentração durante o trabalho foi encontrada em 34 (48,5%) dos casos (14 ronco e 20 SAHOS).
Trinta e quatro pacientes apresentavam outras patologias asssociadas. Doze pacientes (8 ronco, 4 SAHOS) queixavam-se de obstrução nasal recorrente, sendo que em 8 eram natureza vasomotora não-alérgica e, em 4, alérgica sazonal; 4 referiam história pregressa de trauma na pirâmide nasal (2 ronco, 2 SAHOS), 8 com DPOC (6 ronco, 2 SAHOS), 8 com hipertensão arterial (2 ronco, 6 SAHOS) e 2 com diabetes mellitus (ronco).
Seis (8,5%) pacientes, devido ao importante distúrbio respiratório do sono, utilizavam respirador de pressão positiva (CPAP).
Exame Clínico e Complementar
O exame da orofaringe foi normal somente em 8 pacientes (11,4%) e estes pertenciam ao subgrupo com roncopatia simples. Nos demais, foi verificado hipertrofia tonsilar em 24 (34,8% - 14 ronco, 20 SAHOS), hipertrofia da úvula em 36 (51% - 20 ronco e 16 SAHOS), aumento das dimensões do palato mole em 40 (57% - 18 ronco, 22 SAHOS) e macroglossia em 12 (17% - 2 ronco e 10 SAHOS).
Dos 24 pacientes com hipertrofia tonsilar, 3 (ronco) apresentaram uma tonsila de grau II segundo a classificação de Brodsky, 16 de grau III (9 ronco, 7 SAHOS) e 3 de grau IV (3 SAHOS).
Segundo a classificação de Mallampati, os pacientes foram reagrupados da seguinte maneira: 14 (ronco) pacientes com grau I, 28 (19 ronco, 9 SAHOS) com grau II, 16 (7 ronco, 11 SAHOS) com grau III e 12 pacientes (2 ronco, 10 SAHOS) com grau IV.
Na avaliação ortodôntica houve um caso de micrognatia (ronco) e um de retrognatia (SAHOS).
Ao exame endoscópico com fibra ótica evidenciou-se importante desvio da cartilagem quadrangular do septo somente em 14 pacientes (20%), enquanto que 2 (2,8%) casos apresentavam cicatriz de cirurgia prévia para correção de atresia coanal bilateral. Finalmente, um paciente apresentava polipose nasal bilateral que obstruía parcialmente as fossas nasais (roncopatia).
Nestes casos, durante a rinomanometria anterior ativa computadorizada (RAA), observava-se uma redução evidente na capacidade respiratória nasal, que não se modificava depois uso de descongestionante.
Quanto ao espaço oro-hipofaríngeo, a endoscopia nos permitiu observar que o maior diamêtro era muito mais estreito nos pacientes com DRS em relação ao grupo controle em 22 pacientes com SAHOS.
A manobra de Müller modificada nos possibilitou observar o grau de colapsibilidade das paredes faríngeas que, segundo a classificação de Fujita, foi subdividida em:
- Tipo I em 27 pacientes (grau +/3, +2/11, +3/9 e +4/4);
- Tipo II em 21 pacientes (grau +2/2, +3/11, +4/8);
- Tipo III em 22 pacientes (grau +2/7, +3/12, +4/3).
Avaliação Antropométrica (Figura 6)
Figura 6. Correlação entre os parâmetros antropométricos e a gravidade dos distúrbios respiratórios do sono.
Tamanho: 8 pacientes (ronco) usavam o tamanho número 46, 10 (ronco) o número 48, 8 (6 ronco, 2 SAHOS) o número 50, 12 (8 ronco, 4 SAHOS) o número 52, 14 (6 ronco, 8 SAHOS) o número 54 e 18 (4 ronco, 14 SAHOS) superior ao número 54.
Peso: 10 pacientes (ronco) apresentaram um peso corpóreo entre 50-60kg, 6 (ronco) entre 60-70kg, 14 (12 ronco, 2 SAHOS) entre 70-80kg, 18 (12 ronco, 6 SAHOS) entre 80-90kg, 22 (2 ronco, 20 SAHOS) com peso superior aos 90kg, sendo o peso máximo 103kg.
Circunferência do pescoço: valores inferiores a 42cm foram observados em 42 pacientes (32 ronco, 10 SAHOS) e superior a 42cm em 28 (10 ronco, 18 SAHOS).
Faringometria acústica (FA)
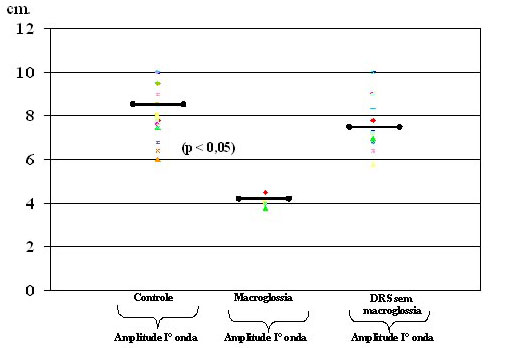
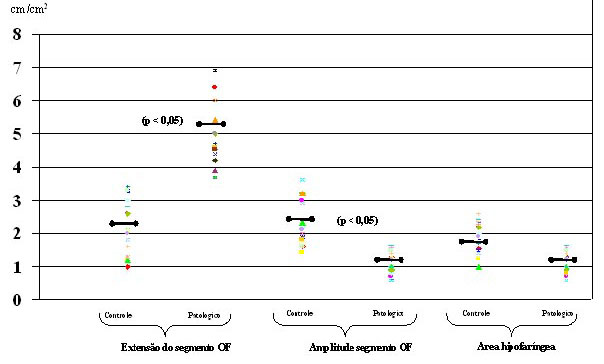
Os parâmetros faringométricos considerados (amplitude da I onda, extensão do segmento O-F, amplitude segmento O-F e área hipofaríngea), estão representados nas figuras 7 e 8, nas quaia foram comparados os dados do grupo patológico com aqueles do grupo controle.
Figura 7. Amplitude da onda I em pacientes normais e patológicos
Figura 8. Parâmetros faringométricos em pacientes normais e patológicos
Grupo controle
Seguindo rigorosamente os critérios de inclusão, não encontramos, em nenhum dos 40 pacientes examinados, nenhuma alteração otorrinolaringológica.
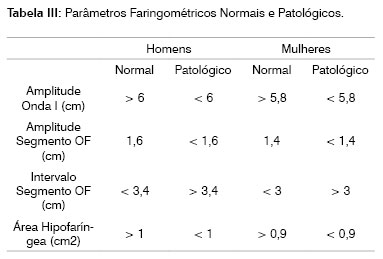
Os dados faringométricos obtidos neste grupo se apresentavam nos limites da normalidade em todos os parâmetros (range, valor mínimo e máximo, média, mediana, desvio padrão). (Tabela 3)
DISCUSSÃO
Numerosos dados da literatura definem os distúrbios respiratórios do sono como um problema complexo caracterizado por uma etiopatogenia multifatorial principalmente em relação às alterações anatômicas das vias aéreas superiores mesmo que se, em muitos casos, definidos como "idiopáticos", tais alterações não são demonstráveis de modo evidente9.
Estudos recentes10,11 deram uma importante contribuição à interpretação de alguns mecanismos etiopatogênicos, ao descrever que as dimensões da faringe e a dinâmica funcional das vias respiratórias altas são fatores importantes na modulação do fluxo aéreo. Com relação à reflexometria acústica, e em particular a faringometria, estes estudos compararam este método com outros já padronizados (tomografia computadorizada, cefalometria, nasofibrolaringoscopia com fibra ótica flexível, etc.) demonstrando que os pacientes com SAHOS apresentavam uma redução da área do diâmetro transversal e ântero-posterior da faringe em relação aos pacientes normais.
Os resultados deste estudo com relação à importância dos fenômenos obstrutivos das vias aéreas superiores na patogênese da síndrome concordam com vários outros estudos prévios.
A obstrução nasal, medida de maneira objetiva, representou pouco mais de 20% do grupo de estudo, entretanto, vale ressaltar que, até o momento atual, com relação ao papel deste sintoma na gênese dos distúrbios respiratórios do sono não é se tem ainda um parecer unânime12-14. Ao contrário, foram obtidos resultados interessantes a partir dos dados clínicos e dos exames complementares ao nível de oro e hipofaringe.
Nos casos de roncopatia simples, a hipertrofia tonsilar foi encotrada em 33%, a hipertrofia da úvula em 47% e aumento das dimensões do palato mole em 41%. Nos casos com SAHOS, foram evidenciados os mesmos achados no exame objetivo em um percentual muito mais alto (respectivamente 35%, 57% e 78%). A macroglossia foi encontrada em 35,7% dos pacientes com SAHOS enquanto que nos roncopatas este percentual foi muito mais baixo (4,7%) (p<0,05).
Além disso, é importante ressaltar que 68% dos pacientes com distúrbio respiratório do sono grave apresentavam mais de uma alteração anatômica, principalmente a associação entre macroglossia/ palato mole redundante/ hipertrofia da úvula, que correspondem à região de maior tendência ao colapso do tipo II à manobra de Müller modificada. Estes dados têm importante influência sobre a terapia.
Vários artigos na literatura já demonstraram que a cirurgia voltada à correção isolada de uma das alterações anatômicas existentes (hipertrofia tonsilar, hipertrofia da úvula, palato mole redundante, etc.) muitas vezes não é suficiente para solucionar radicalmente o problema da síndrome obstrutiva do sono, sendo sugerido atuar sobre todas as alterações clinicamente diagnosticados em um único ou, em casos particulares, mais de um ato cirúrgico.
A avaliação dos parâmetros antropométricos é, na nossa opinião, sempre indispensável e de grande interesse e realmente, em nosso estudo, nos forneceu importantes informações sobre a etiopatogênese, considerando que os distúrbios respiratórios do sono se tornam significantemente mais graves em relação ao aumento da medida corporal (tamanho), do peso e da circunferência do pescoço. Tais considerações sugerem iniciar, antes de qualquer tipo de tratamento cirúrgico, uma apropriada dieta alimentar baseada nas condições gerais do paciente (perfil lipídico, avaliação endócrina, etc.).
Entretanto, o objetivo principal deste estudo foi avaliar em que modo a faringometria acústica pode auxiliar no percurso diagnóstico dos distúrbios respiratórios do sono. Na nossa experiência, a investigação utilizando a faringometria acústica permite observar de maneira precisa as modificações dos diâmetros transversais orofaringolaríngeos nos grupos examinados, através da definição de um esquema geométrico aéreo característico e facilmente reconhecido.
Os parâmetros faringométricos (amplitude da onda I, extensão do segmento O-F, amplitude do segmento O-F e área hipofaríngea) evidenciaram diferenças importantes nos pacientes patológicos com relação ao grupo controle.
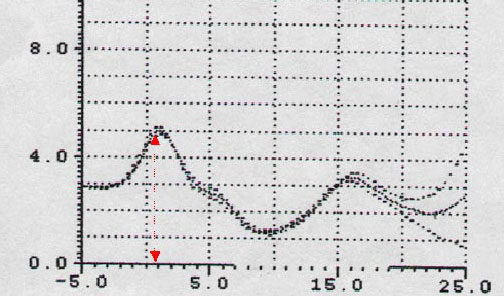
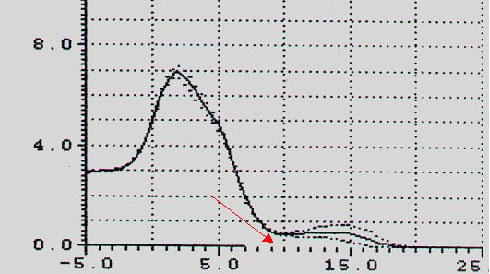
Nos pacientes com macroglossia, ou seja, grau III-IV na classificação de Mallampati, foi significantiva a diminuição da amplitude da onda I (p<0,05) (Figuras 7-9). Isto constitui um importante sinal de alerta e um importante indicador da patologia, principalmente porque atualmente são poucos os sinais objetivos e específicos que indicam o aumento do corpo da língua (ex.: marca dos dentes ao longo da margem lateral da língua).
Figura 9. Redução da onda I em pacientes com macroglossia
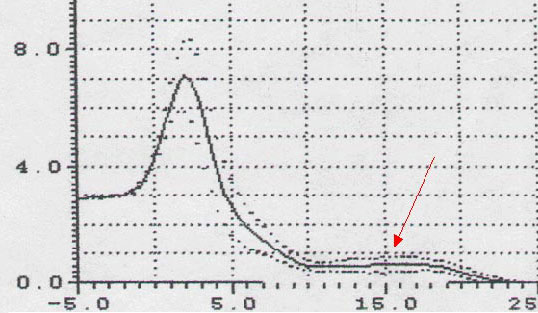
O aumento do segmento O-F (Figuras 8-10-11) foi observado em 78% dos pacientes roncopatas e quase na totalidade dos pacientes com síndrome da apnéia do sono (98%), nos quais foi encontrado alterado de forma muito importante, constituindo assim, um sinal indireto do contato exagerado entre os tecidos moles da região orofaríngea. Esta observação mais frequente nos pacientes com SAHOS ressaltando a importância da existência de estenose nesta região anatômica na etiopatogênese da doença.
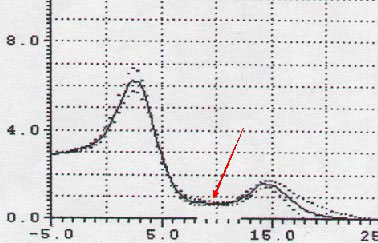
Figura 10. Aumento do segmento OF em pacientes com palato mole redundante e hipertrofia da úvula.
Figura 11. Redução da amplitude do segmento OF e da área hipofaríngea em pacientes com palato mole redundante e hipertrofia da úvula e redução do diâmetro transverso da área hipofaríngea.
Uma grande correlação foi evidenciada entre a classificação de Brodsky e estes parâmetros, principalmente com aumento da amplitude do segmento O-F em 100% dos pacientes com grau IV e, em 82% dos pacientes com grau III.
Além disso, a amplitude do mesmo segmento O-F, que quantifica a área do trato orofaríngeo, sempre foi proporcional à gravidade do distúrbio respiratório apresentando valores muito baixos na SAHOS (0,6 - p<0,05) (Figura 8-11-12).
Figura 12. Aumento do segmento OF com redução relativa da amplitude do ponto OF. Redução da área hipoglótica nos pacientes com palato mole redundante e hipertrofia da úvula e redução do diâmetro transverso da área hipofaríngea.
A área hipofaríngea apresentou uma redução significativa já nos pacientes com SAHOS leve, chegando a alcançar valores inferiores a 1cm2 nas formas graves.
Comparando dos parâmetros faringométricos dos grupos patológico e controle, temos obtido dados normativos para podermos utilizar a faringometria como um exame "Gold-standard" (Tabela 3) no manejo dos pacientes com distúrbios respiratórios. É interessante observar que se obtêm uma correlação de 100% entre os resultados da manobra de Müller modificada e aqueles da faringometria no que diz respeito ao local de obstrução. Todavia, ao nosso entender, a faringometria, com respeito à manobra de Müller, permite uma discriminação mais precisa e quantificável da participação de cada local na gênese dos distúrbios respiratórios do sono.
É porém oportuno ressaltar que os valores da faringometria acústica devem ser analisados em conjunto com todos os demais dados clínicos e de exames complementares disponíveis (endoscopia, polissonografia, etc.), para uma melhor definição diagnóstica.
CONCLUSÃO
Os distúrbios respiratórios do sono representam um grupo de patologias com etiopatogênese multifatorial, na qual prevalece, entretanto, a estenose do trato oro e hipofaríngeo. A faringometria acústica se apresenta como um método válido entre os exames complementares disponíveis para o estudo das obstruções nos distúrbios respiratórios do sono (cefalometria, tomografia computadorizada, ressonância nuclear magnética, nasofibrofaringolaringoscopia, etc.)
Na nossa experiência a faringometria acústica se mostrou extremamente eficaz em definir o nível e os parâmetros da estenose, através das relevantes diferenças estatisticamente significantes entre os pacientes patológicos e do grupo controle.
A maior parte dos estudos sobre a faringometria acústica são dirigidos para fins diagnósticos (localização e identificação da obstrução)15, ao nosso ver, este método tem muitas outras possibilidades de uso clínico, na SAHOS em particular, para a monitorização de tratamentos clínicos ou de tratamentos cirúrgicos para desobstrução das vias aéreas superiores.
Tal método apresenta, sem dúvida nenhuma, pontos de sombra, sendo o mais importante destes a impossibilidade de ser realizado durante o sono. Entretanto, a virtual ausência de risco biológico, a rapidez e facilidade de execução e, a reprodutividade lhe conferem uma participação de grande importância e sugerem outros estudos para sua padronização e utilização sempre mais freqüente no campo clínico.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Sidell R, Fredberg JJ. Non invasive inference of airway network geometry from broadband lung reflection data. J Biomech Eng 1978;100:131-8.
2. Gosepath J, Belafsky P, Kaldebanch T, Rolfe KW, Mann WJ, Ronald G, Amedee RG. The use of acustic rhinometry in predicting outcomes after sinonasal surgery. Am J Rhinol 2000;14(2):97-100.
3. Hoffstein V, Fredberg JJ. The acoustic reflection technique for non invasive assessment of upper airway area. Europ Resp J 1991;4(5):602-11.
4. Kamal I. Normal standart curve for acoustic pharyngometry. Otolaryngol Head Neck Surg 2001;124(3):323-30.
5. Fredberg JJ, Wohl MB, Glass GM, Dorkin LH. Airway area by acoustic reflection measured at the mouth. Environ Exercise Physiol 1980;48(5):749-58.
6. D'Urzo AD, Rubinstein I, Lavson VG, Vassal KT, Rebuck SS, Slutsky AS, et al. Comparison of glottic areas measured by acoustic reflections vs. computerized tomography. J Appl Physiol 1988;64:367-70.
7. Rivlin J, Hoffstein V, Kalbfleish J. Upper airway morphology in patient with obstrutive sleep apnee. Am Rev Respir Dis 1984;129:355-60.
8. Boccio CM, Chinski A. Obstructive sleep apnea sindrome in children In: Manual of Pediatric Otorhinolaryngology, IAPO/IFOS - Liz Gráfica Editora; 2001. p.37-42.
9. Fujita S. Pharyngeal surgery for obstructive sleep apnea and snoring. In: Snoring and obstructive sleep apnea. 2nd edition, Fairbanks DN, Fujita S eds. NY Raven press 1994.p.77-96.
10. Bradley TD, Philipson EA. Pathogenesis and Pathophysiology of obstruction sleep apnea syndrome. Med Clin North Am 1985;69:1169-71.
11. Brooks LJ, castile RG, Glass GM, Griscom NT, Wohl ME,k Fredberg JJ. Reproducibility and accuracy of airway area by acoustic reflection. J Appl Physiol: Environ Exercise Physiol 1984;57(3):777-87.
12. Bradley TD, Brown IG, Grossmann RF, Zamel N, Martinez D, Philipson EA, Hoffstein V. Pharyngeal size in snorers, nonsnorers and patient with obstructive sleep apnea. N Engl J Med 1986;315:1327-31.
13. Olsen KD, Kern EB. Nasal influences on snoring and obstructive sleep apnea. Mayo Clin Proc 1990;65:1095-105.
14. Young T, Finn L, Kim H. Nasal obstruction as a risk factor for spleep apnea disordered breathing. J Allergy Clin Immunol 1997;99:S 757-62.
15. Brown IG, Zamel N, Hoffstein V. Pharyngeal cross-sectional area in normal man and women. J Appl Physiol 1986;61(3):890-5.
1 Especialista em Otorrinolaringologia, Médico do Departamento de Otorrinolaringologia da Universidade de Bari - Itália.
2 Médico Residente em Otorrinolaringologia - Universidade de Bari - Itália.
3 Médico Residente em Otorrinolaringologia - Universidade de Bari - Itália.
4 Especialista em Otorrinolaringologia, Pesquisador do Departamento de Otorrinolaringologia Universidade de Foggia - Itália.
5 Especialista em Otorrinolaringologia, Fellow do Departamento de Otorrinolaringologia - Universidade de Foggia - Itália.
6 Especialista em Otorrinolaringologia, Pesquisadora do Departamento de Otorrinolaringologia - Universidade de Bari - Itália.
7 Especialista em Otorrinolaringologia e Audiologia, Chefe do Departamento de Otorrinolaringologia e Titular da Cátedra de Otorrinolaringologia - Universidade de Foggia - Itália.
Universidade de Bari - Italia Universidade de Foggia - Itália.
Endereço para correspondência: Dr. Michele Cassano - Via Crispi 34/C CEP: 70123 Bari Itália.
Tel. (00xx39-080) 5235508/00xx39-3388105268 - Fax: (00xx39-080) 5211318
Endereço para correspondência: Dra. Aline Castelante Farrás - Rua Sete de Setembro 676 Centro Vila Velha ES
Tel. (0xx27) 3239-3661 - E-mail: michcass@tiscali.it castelante@hotmail.com
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 29 de julho de 2005. cod. 567.
Artigo aceito em 3 de novembro de 2006.