Ano: 2007 Vol. 73 Ed. 2 - Março - Abril - (6º)
Seção: Artigo Original
Páginas: 171 a 178
Estudo preliminar do comportamento histológico da prega vocal do coelho após injeção de ácido hialurônico
A study of the histological behavior of a rabbit vocal fold after a hyaluronic acid injection
Autor(es): Paulo Sérgio Lins Perazzo 1, André de Campos Duprat 2, Carmem Lancelotti 3, Fernanda Donati 4
Palavras-chave: inflamação, insuficiência da prega vocal, prega vocal, rouquidão, ácido hialurônico.
Keywords: inflammatory, vocal fold insufficiency, ocal cord, hoarseness, hyaluronic acid.
Resumo:
O presente estudo experimental tem como objetivo avaliar a resposta inflamatória do tecido ao implante de AH (ácido hialurônico) Restylane® na prega vocal (PV) do coelho, em uma semana e três meses, após a aplicação do produto injetável na prega vocal dos coelhos. Material e Método: O trabalho selecionou 12 coelhos adultos, do sexo masculino para serem submetidos à injeção de 0,1ml de Restylane® em uma das PVs e 0,1ml de soro fisiológico na PV contralateral. Este grupo inicial foi dividido em dois subgrupos, sendo o primeiro sacrificado na primeira semana e o segundo após três meses. Em todos os animais analisados microscopicamente detectou-se a presença de AH. Resultado: O incremento do tecido conectivo foi observado envolvendo o AH, sempre acompanhado de uma resposta inflamatória de leve intensidade. O maior tempo de permanência não aumentou a intensidade da reação inflamatória. Necrose tecidual, reação inflamatória, tipo corpo estranho, não foram percebidas em ambos os grupos. Conclusão: Através deste estudo acreditamos que o AH Restylane® poderá ser uma alternativa viável como material de preenchimento das PVs e no tratamento da insuficiência glótica. Obviamente outros estudos deverão ser realizados para confirmação da sua tolerância em humanos e a sua utilização em outros tratamentos das patologias laríngeas.
Abstract:
The vocal fold structure is composed of tissues with many cells surrounded by the extra-cellular matrix. One of the most important components of the extra-cellular matrix is Hyaluronic Acid (HA). The aim of the study was to evaluate the inflammatory response of rabbit vocal folds after a local injection of Restylane® HA. Methods-Twelve adult male rabbits randomly received a 0.1 ml injection of Restylane® HA in one vocal fold and 0.1 ml of saline in the other vocal fold. The animals were prospectively subdivided into two groups; animals in one group were sacrificed after one week of follow-up and animals in the other group were sacrificed after 3 months. Slides were Hematoxylin-Eosin (HE), Masson Trichromic and Toluidine Blue stained. Results- Hyaluronic Acid was found microscopically in all specimens in both groups. There was more connective tissue surrounding HA, always associated with a mild inflammatory response. The longer exposure time did not increase the intensity of inflammation. Tissue necrosis and foreign body inflammatory reaction were not observed in both groups. Conclusion-The study suggests that HA is a good alternative as a filling material in vocal folds when treating glottal insufficiency.
![]()
INTRODUÇÃO
Há muito tempo, os cientistas da voz humana buscam uma alternativa viável para a correção da insuficiência glótica. Esta é caracterizada pelo fechamento glotal incompleto, visto sob estroboscopia, durante a emissão de uma vogal sustentada, com a intensidade e o pitch (altura do som) confortáveis. A fonação normal depende, entre outros fatores, do fechamento glotal completo e da maleabilidade da mucosa da prega vocal (PV), sendo estes os principais determinantes da boa qualidade vocal.
O Professor Isshiki realizou experimentos em laringes excisadas onde demonstrou, com primazia, a necessidade de um fechamento glotal perfeito; ou seja, a busca da área glótica inicial sem fluxo de ar subglótico (Ag0). Não havendo esta condição, o fechamento glotal será imperfeito, ocasionando fendas, que determinarão um fluxo turbulento na passagem do ar infraglótico, em vez de um fluxo laminar fisiológico1.
A estrutura dos tecidos da laringe dispostos em camadas de diferentes características viscoelásticas é essencial para uma boa produção vocal. Os tecidos moles, que compõem as pregas vocais (PVs), são muito mais complexos do que originalmente se pensava. Estas são formadas por finas camadas lubrificadas, que possuem um íntimo contato com o lado contra lateral, onde, no momento do fechamento glotal completo, permite-se o início do movimento muco-ondulatório das PVs. Este fenômeno foi bem estudado, em décadas passadas, pelo Professor Hirano, o qual revolucionou o entendimento da fisiologia da voz com a teoria do corpo e da cobertura2.
Em trabalhos recentes, vários autores salientaram a importância de se conhecer a ultra-estrutura da PV, principalmente a matriz extracelular (MEC), caracterizando os seus componentes protéicos. E estas substâncias são as responsáveis pelas características viscoelásticas das PVs, destacando-se o ácido hialurônico (AH)3-5.
A MEC é composta de dois grupos de substâncias - as proteínas fibrosas e os elementos intersticiais. As proteínas fibrosas, nas quais estão incluídas a elastina e o colágeno, são as que determinam o suporte da MEC, dando à PV a habilidade de sofrer pressões externas. Os componentes intersticiais são compostos pelas proteoglicanos e pelas glicoproteínas, que envolvem os elementos fibrosos. Possuem características biológicas, que influenciam as funções celulares, incluindo: osmose, migração celular, diferenciação celular, transporte molecular e concentração molecular. Estas características impelem-nos a pensar que a possível manipulação destes elementos da MEC poderia levar à descoberta de tratamentos bastante valiosos, em um grande número de afecções da PV.
Pequenas alterações quantitativas nestas macromoléculas são capazes de determinar impactos negativos acentuados nas propriedades biomecânicas na MEC das PVs, quanto à oscilação e à propagação da onda mucosa (movimento muco-ondulatório).
A busca de uma substância ideal para substituir tecidos vivos tem sido motivo de grandes pesquisas na área médica. Esta substância considerada ideal para ser usada nas cirurgias de preenchimento nas PVs deve ter as seguintes características:
1 - ser composta de um único componente;
2 - não ser imunogênica;
3 - não ser tóxica;
4 - não produzir reações inflamatórias;
5 - ser possível a sua utilização injetável sem grande traumatismo;
6 - ter um longo tempo de permanência no hospedeiro;
7 - ser biocompatível no local da aplicação.
Sendo o sítio hospedeiro a PV, é importante que a substância não interfira na oscilação da mesma6-8.
Diversas substâncias foram empregadas, na tentativa de recompor o fechamento glótico e a onda mucosa da PV. A primeira substância a ser implantada na PV foi descrita por Brünings (1911) apud9, que relatou o uso de parafina líquida no tratamento de pacientes com paralisia do nervo recorrente. Apesar de o autor ter descrito poucas complicações, o uso disseminado desta substância apresentou potentes efeitos colaterais, como a formação de intenso granuloma e a migração do material injetado para os linfonodos cervicais.
Historicamente, várias outras substâncias sintéticas têm sido empregadas para estas finalidades, como o tetrafluoroetileno (teflon) e o silicone; porém, com efeitos colaterais indesejáveis, como formação de granuloma de difícil remoção e migração para outros locais10,11.
Estes fatos adversos incentivaram a busca de materiais biológicos, destacando-se a utilização do colágeno e da gordura, como materiais biologicamente compatíveis, para o preenchimento de falhas na superfície da PV. Infelizmente, estes materiais também apresentaram efeitos indesejáveis, como a reabsorção. Foram observados ainda efeitos imunogênicos no hospedeiro, como no caso do colágeno bovino. Na utilização da gordura, houve a necessidade de múltiplas aplicações, devido à intensa reabsorção12,13.
Devido à imprevisibilidade do fator absorção destes materiais biológicos citados anteriormente, muitos estudos foram intensificados na procura de um material biocompatível, com taxas menores ou ausentes deste processo, nos tecidos hospedeiros. Estas pesquisas estenderam-se a outros materiais biológicos que, sofrendo mudanças estruturais, apresentasse um menor grau de absorção; entre estes materiais, destaca-se o AH.
Muitos fatores devem ser observados, quando escolhemos um biomaterial para ser implantado na PV. Entre estes, citamos: a facilidade de implantação, o tipo de resposta imunológica, a migração do material implantado para regiões não desejadas, a possibilidade de injetar-se uma quantidade maior sem causar danos ao hospedeiro e a permanência duradoura do implante6.
O estudo de Chan & Titze (1999), comparando vários materiais implantáveis na PV, demonstrou que as características viscoelásticas do AH eram muito semelhantes às encontradas na lâmina própria da PV normal de homens e mulheres.
As propriedades viscoelásticas da PV determinam a necessidade de uma pressão fonatória de maior ou menor magnitude, para geração do fenômeno de Bernoulli. Sendo o AH o principal componente da MEC da PV responsável por sua viscoelasticidade, pressupõe-se que carência de AH poderia determinar alterações vocais. Neste caso, a reposição do AH, como um implante biológico, poderia ser uma solução para este grupo de patologias.
O AH, na sua forma natural, vem sendo empregado desde a década de 80, para melhorar a cicatrização de perfurações da membrana timpânica. Sten & Laurent (1987) usaram AH, experimentalmente, em um grupo de ratos, submetidos antes à perfuração traumática da membrana timpânica. Compararam com um grupo não-tratado, obtendo um fechamento mais rápido da perfuração no grupo tratado com AH. Este grupo também exibiu um menor número de cicatrizes teciduais.
As formas artificiais do AH são largamente utilizadas em outros locais do corpo além da PV; como, por exemplo: nas articulações, no globo ocular e, em especial, no uso intradérmico para preenchimento de rugas e vincos faciais. Diversos trabalhos mostraram o AH como não sendo um material absolutamente inerte nos tecidos biológicos; houve alguns casos de complicações, observadas imediatamente após sua aplicação, a exemplo do eritema. Reações tardias, entre seis e oito semanas, também foram observadas; desde uma variação seguida de moderados nódulos inflamatórios até reações inflamatórias importantes, como o abscesso subcutâneo. Lowe et al. (2001) declararam, após observações, que estes agentes são claramente causadores de potenciais reações na pele.
Duranti et al. (1998) observaram cerca de 12,5% de efeitos adversos imediatos, após a utilização de AH em injeções intradérmicas, sendo estes efeitos localizados e transitórios; o principal deles foi à percepção de um inchaço no local da aplicação da substância.
Quando o AH foi utilizado para amenizar quadros dolorosos articulares, observou-se que os efeitos adversos não apresentavam relação com o tratamento empregado e sim com a doença de base18.
Há poucos estudos utilizando o AH na PV. A maioria dos trabalhos empregando o AH não está na área da otorrinolaringologia e sim nas áreas de cirurgia plástica, ortopedia e oftalmologia, que, sem dúvida, reforça a necessidade de estudos prévios em animais quando se pretende aplicar este material na PVs em humanos.
Somente em 1998 ocorreu o estudo pioneiro na utilização do AH em PVs. Hallén et al. realizaram um estudo com uma mistura da solução de ácido hialurônico, na sua forma natural, com microesferas de dextrômeros (DiHA). É um material que consiste de partes iguais de microesferas (dextrômeros, 80 a 120µm) e de 1% da solução de AH. As partículas destes dextrômeros são secas e porosas; consistem de uma estrutura tridimensional, fortemente hidrofílica, ligada a uma molécula de dextran.
Foram utilizados 15 coelhos, os quais foram submetidos à injeção do DiHA na PV. Este estudo mostrou que a aplicação do DiHA provocou uma neoformação de fibras colágenas, que envolviam as microesferas dos dextrômeros, havendo somente uma fraca reação inflamatória, com ausência de reação do tipo corpo estranho. Concluíram que o AH é um veículo perfeito para ser usado com o DiHA, por apresentar características viscoelásticas, que permitem sua injeção sem trauma acentuado.
A composição, que envolve a combinação do AH com as microesferas dos dextrômeros, resultou: em aumento da permanência do material implantado no tecido mole da PV, na formação de colágeno, no prolongamento da permanência das microesferas dos dextrômeros, as quais tiveram duração de seis meses, tempo do seguimento após a injeção na PV, com absorção completa do AH, e finalmente, constatou-se uma mínima reação inflamatória após este longo período.
A solução de AH endógeno não possui as propriedades reológicas (viscosidade, elasticidade e estabilidade) necessárias para ser utilizada nas cirurgias de preenchimento da PV, por apresentar uma taxa de viscoelasticidade insuficiente e possuir, também, uma baixa taxa de permanência nos tecidos moles, o que o desqualifica como material ideal para as cirurgias de preenchimento dos tecidos moles nas PVs. Buscando melhorar as características físico-químicas do AH e torná-lo mais estável, foi empregado o processo químico a partir da reação da divinil sulfona (DVS) ligado ao radical hidroxil do AH, em solução alcalina aquosa, à temperatura ambiente, objetivando a formação de um gel de AH. Sendo este denominado AH cross linked que originou as marcas comerciais (Restylane® Hyalgan® e Hylaform®)8.
Hallén et al. (1999) usaram 18 coelhos para estudar o comportamento histológico do AH, extraído da crista de galo e submetido ao processo - cross-linked (Hylan b gel), diferente do DiHA, que contém microesferas. O AH na sua forma hylan b gel, foi injetado na PV dos coelhos. Nenhuma reação inflamatória, tipo corpo estranho foi observada, levando a concluírem que a modificação química do AH, na sua forma Hylan b gel, determinou um aumento no tempo de permanência da substância nos tecidos da PV, sem causar reação inflamatória significante ou outra reação adversa importante. Em vista deste resultado experimental, puderam supor que este material seria útil na correção da insuficiência glótica de qualquer etiologia em humanos.
Hertegard et al. (2002) utilizaram o AH Hylan b gel (cross-linked), em uma série de pacientes e compararam-no com a aplicação do colágeno bovino. Chegaram à conclusão que o Hylan b gel e o colágeno bovino podem ser usados com segurança, na forma injetável, no tratamento da insuficiência glótica. Ambos os tratamentos resultaram em melhorias dos parâmetros usados para aferição da qualidade vocal nos pacientes. Os pacientes tratados com Hylan b gel mostraram melhores resultados, quanto ao tempo máximo de fonação, 12 meses após o tratamento, quando comparados com os pacientes tratados com colágeno.
As reações cicatriciais envolvendo a LP, por alterarem as propriedades viscoelásticas das PVs e modificarem a fisiologia da fonação, causam sérios distúrbios fonatórios. Devido a este problema, uma substância que possa preencher o espaço de Reinke sem causar prejuízo às características reológicas tem sido pesquisada constantemente.
Pensando na importância do AH como determinante na qualidade das características viscoelásticas da camada superficial da lâmina própria da PV, e nos bons resultados da implantação do Hylan b gel extraído da crista de galo, nas PVs de coelho e humanos, decidimos estudar o comportamento histológico de uma outra apresentação do AH, agora extraído de cultura de Streptococus, Restylane®.
Ao ser empregado na PV de coelhos, é necessário um controle da aplicação da injeção de soro fisiológico na PV contralateral, já que imaginamos que este procedimento traumático, por si só, poderia causar uma reação inflamatória local e ocasionar um desencadeamento do processo regenerativo mediado pelos fibroblastos. Este controle não foi feito, anteriormente, nos estudos realizados com o Hylan b gel (crista de galo). Este trabalho teve como objetivo avaliar a segurança do uso do AH Restylane, após a injeção, na PV de coelhos, estudando o seu comportamento histológico, sempre comparando com a prega contralateral que recebeu injeção de soro fisiológico (grupo controle). O Comitê de ética por meio do protocolo de número 41, de 01 de julho de 2003, aprovou o projeto deste trabalho e autorizou sua execução.
MATERIAIS E MÉTODOS
O produto Restylane®
O Restylane® é um produto corrente na Europa que foi aprovado sob as regras Council Directive 43/42 /EEC ANNEX II. É produzido a partir de cultura de Streptococcus eqüino por fermentação na presença de açúcar, o material fermentado é então precipitado em álcool, filtrado e seco. As cadeias de AH são quimicamente estabilizadas através do processo cross-linked e têm suas moléculas alteradas em somente 1%. O resultado é um gel a 2%, viscoelástico, transparente, injetável, em uma concentração de 20g/ml não sendo solúvel em água, mas com a sua grande afinidade por água preservada, permanecendo sua habilidade em ganhar volume e de formar polímeros hidratados.
Seleção dos animais
Foram selecionados doze coelhos, espécie Nova Zelândia, adultos do sexo masculino pesando entre 2,800Kg a 3,900Kg, em bom estado nutricional e proveniente do biotério da Faculdade de Ciências Médicas da Santa Casa de São Paulo (FCMSCSP).
O protocolo foi realizado de acordo com as normas da comissão de ética da unidade de técnica cirúrgica experimental da FCMSCSP.
Técnica cirúrgica
As intervenções cirúrgicas foram realizadas sob anestesia intramuscular, utilizando-se Vetarnacolâ (Cloridrato de Ketamina - 20 a 25mg/kg), Anasedanâ (Cloridrato de Xylazina - 1,5 ml para cada 10kg de peso). Não foram utilizadas medicações pré-anestésicas.
Os animais foram postos em decúbito dorsal na mesa cirúrgica, com suas patas dianteiras mantidas ao longo do corpo. A exposição da laringe foi conseguida através de contenção lingual com gaze, com a função precípua de expor a hipofaringe, seguida da laringe que pode ser visualizada através da penetração do endoscópio nasal de zero grau Storz, usando uma fonte de luz também Storz de 200 Watts.
Durante a respiração espontânea, injetamos primeiramente 0,1ml de soro fisiológico em uma das PVs, denominada PV controle, que foi escolhida aleatoriamente, quanto ao lado esquerdo ou direito, em seguida foi empregado 0,1ml de AH (Restylane®) na PV oposta. A agulha fina utilizada é a mesma empregada em anestesias raquidianas com diâmetro interno de 27gauge e comprimento de 35cm.
O produto Restylane® pode ser mantido em temperatura ambiente e quando aberto sua utilização deve ocorrer dentro de poucas horas, não podendo ser reesterilizado, nem empregado concomitantemente com outras substâncias. É facilmente injetável, não havendo necessidade de uma pressão manual, nem a utilização de seringas especiais.
Grupos de estudo
A amostra do estudo é formada por 12 coelhos. Os animais foram divididos em 2 grupos de 6, formados de maneira randomizada. A definição dos grupos foi realizada após a cirurgia, por sorteio utilizando-se uma numeração crescente. O primeiro grupo foi sacrificado uma semana após o procedimento (grupo I), o segundo após três meses (grupo II).
A escolha da PV a ser submetida à injeção do Ácido Hialurônico foi definida no início da cirurgia. A PV submetida apenas à infiltração de soro fisiológico foi considerada PV controle.
Estudo histológico
Os exames histopatológicos foram realizados no departamento de anatomia patológica da Faculdade de Ciências Médicas da Santa Casa de São Paulo. As duas hemilaringes, a submetida à injeção de Ácido Hialurônico e a submetida apenas à infiltração com soro fisiológico (controle), foram avaliadas pelo examinador sem o conhecimento do grupo a que pertencia. Foram fixadas em formol a 10% por 24 horas, sendo realizados cortes coronais de três micrômetros de espessura passando pela porção membranosa da PV. Os cortes foram, então, corados pela técnica de Hematoxilina-Eosina (HE), Tricrômico de Masson e Azul de Toluidina.
As análises histológicas foram feitas sob microscopia ótica convencional (Zeiss®), sendo avaliados a intensidade e predomínio celular do processo inflamatório, neovascularização, fibrinogênese e áreas de necrose.
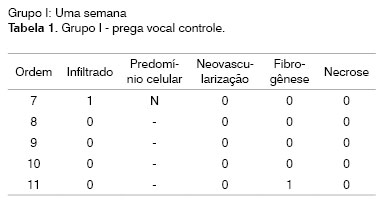
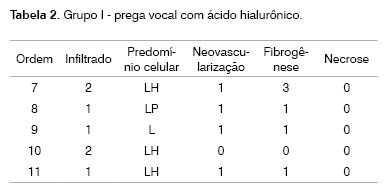
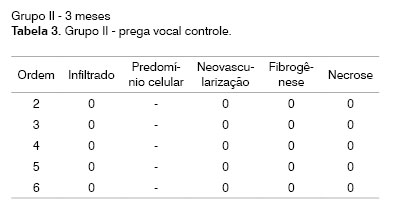
O infiltrado inflamatório foi avaliado conforme a sua intensidade através de escala ponderal e divididos em quatro graus: Grau 0, ausente; Grau 1, leve; Grau 2, moderado; e Grau 3, intenso (Quadro 1), sendo descritos, também, os tipos celulares predominantes: neutrófilos (N), mastócitos (M), linfócitos (L), plasmócitos (P), histiocitos (H) e eosinófilos (E), linfohistiocitários (LH) e linfoplasmocitário (LP).
A fibrogênese foi quantificada através de escala de intensidade como Grau 0, ausente; Grau 1, leve; Grau 2, moderado; e Grau 3, intenso (Quadro 1). Não foi considerada a pseudocápsula de fibrose ao redor do material injetado, na medida da intensidade da fibrose. A neovascularização, assim como as áreas de necrose, foram descritas como ausente (Grau 0) ou presente (Grau 1) (Quadro 2).
Critérios de análise dos resultados
A intensidade do processo inflamatório na PV submetida à injeção de Ácido Hialurônico foi comparada a da PV contralateral, nos diferentes períodos estudados: primeira semana e três meses após o procedimento.
Foi realizado estudo comparativo dos tipos celulares (neutrófilos, mastócitos, linfócitos, plasmócitos, histiocitos e eosinófilos) presentes na PV submetida à injeção de Ácido Hialurônico, em relação à PV contralateral, nos diferentes períodos estudados.
A presença de fibrose na PV submetida à injeção de Ácido Hialurônico foi comparada a da PV contralateral, nos diferentes períodos estudados.
A evolução dos parâmetros de análise, intensidade e celularidade do processo inflamatório, neovascularização, necrose, fibrose foram comparados nos diferentes períodos analisados, detectando a presença de modificações nestes parâmetros no decorrer do tempo, tanto no grupo caso, como no grupo controle. E estão demonstradas nas tabelas abaixo, onde constam os diferentes grupos acompanhados e os parâmetros analisados.
Dois coelhos faleceram antes do sétimo dia, o coelho de número 01 apresentou insuficiência respiratória aguda logo após o ato cirúrgico, vindo a falecer 24 horas depois, e o coelho de número 12 faleceu no terceiro dia de causa ainda desconhecida.
Identificação do animal (Ordem). Intensidade do processo inflamatório (Infiltrado): discreto (1), moderado (2), intenso (3). Predomínio celular: linfoplasmocitário (LP), linfohistiocitário (LH), linfocitário (L), neutrofílico (N). Neovascularização. Ausente (0), presente (1). Fibrogênese: ausente (0), discreta (1), moderada (2), intensa (3). Necrose: ausente (0), presente (1).
Identificação do animal (Ordem). Intensidade do processo inflamatório (Infiltrado): discreto (1), moderado (2), intenso (3). Predomínio celular: linfoplasmocitário (LP), linfohistiocitário (LH), linfocitário (L), neutrofílico (N). Neovascularização. Ausente (0), presente (1). Fibrogênese: ausente (0), discreta (1), moderada (2), intensa (3). Necrose: ausente (0), presente (1).
Identificação do animal (Ordem). Intensidade do processo inflamatório (Infiltrado): discreto (1), moderado (2), intenso (3).
Identificação do animal (Ordem). Intensidade do processo inflamatório (Infiltrado): discreto (1), moderado (2), intenso (3).
DISCUSSÃO
O produto AH Restylane® foi escolhido por se tratar de uma substância de fácil manuseio, facilmente encontrado no mercado brasileiro, com armazenagem em temperatura ambiente e também por ser o primeiro AH aprovado pelo FDA em dezembro de 2003. Apresentado sob a forma de gel submetido ao processo cross-linked, é um material natural com enorme biocompatibilidade, não carcinogênico, com baixa reatividade imunológica, com moderado custo e com pequena probabilidade de infecção o que torna este produto uma excelente opção nas cirurgias de correções das cicatrizes de bordo livres das PVs ou em casos de seu preenchimento19-22.
Macroscopicamente, foi difícil localizar na laringe qual a PV submetida à injeção do AH e isto fez com que em quatro peças parafinadas houvesse a necessidade de se aprofundar os cortes para que pudéssemos observar a presença do AH.
Curiosamente no coelho 10, observamos que houve um posicionamento do AH em dois locais distintos, na submucosa e no tecido muscular. Provavelmente durante a aplicação houve um deslocamento da agulha no exato momento da penetração do AH; é quase impossível manter a imobilidade completa das PVs com o uso exclusivo de sedação, e desta forma, durante a respiração espontânea torna-se difícil injetar o AH na PV de maneira exata e reprodutível, pois as PVs movem-se muito rapidamente em determinados locais23. Em nosso estudo a substância pôde ser encontrada em diferentes níveis do órgão.
Como intercorrência do procedimento, o coelho 5 apresentou insuficiência respiratória aguda, recebendo então suporte ventilatório auxiliar com O2 em concentração máxima, e posteriormente evoluiu sem anormalidade. Este tipo de animal é muito sensível a manipulações na área glótica, fazendo facilmente edema glótico nesta região e conseqüentemente apresentando um quadro de insuficiência respiratória aguda, que poderá levar à morte do animal.
Os coelhos de identificação 01 e 12 morreram de causas infecciosas agudas observadas com precisão na análise histopatológica. Ficou claramente demonstrado tratar-se de um processo séptico devido à presença maciça de piocitos e uma grande extensão de material necrótico. Estes coelhos, durante os momentos finais deste processo, ficaram taquipnéicos e provavelmente desenvolveram um intenso edema glótico que ocasionou no êxito letal. Este fato reforça que, mesmo tratando-se de uma simples injeção na PV, devemos tomar todas as medidas de anti-sepsia do material utilizado para tal fim, situação também observada em outros trabalhos experimentais23,24.
O objetivo de injetar uma substância na PV nos casos de paralisia é dar um incremento no volume na PV paralisada e nas lesões cicatriciais e preencher o espaço de Reinke, deixando suas características viscoelásticas e reológicas próximos da normalidade. O AH Restylane® mostrou ser uma substância bastante favorável para este fim, já que não sofreu degradação nem migração, assim como provou ser insolúvel em água. Neste estudo, observamos que houve uma perfeita integração entre a substância e os tecidos hospedeiros (Figuras 1 e 2), com regeneração do tecido conectivo através do colágeno, com uma leve fibrose, e produzindo um incremento na PV pela formação de um novo tecido conectivo (Figura 3).
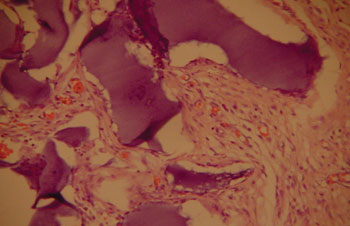
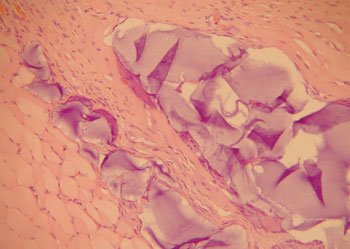
Figura 1. Coelho 7 prega vocal esquerda, em destaque o ácido hialurônico fragmentado por processo fibrótico com neoformação vascular. (A. O. x 100. HE).
Figura 2. Coelho 10 prega vocal direita, presença do ácido hialurônico em blocos dentro do músculo envolto por uma delgada pseudocápsula. (A. O. x 100. HE).
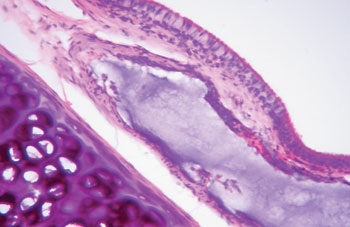
Figura 3. Coelho 3 prega vocal direita, observa-se o ácido hialurônico na lâmina própria, evidenciando a presença de escassa fibrose. Destacando a presença da cartilagem. (A. O. x 100. HE).
Alguns espaços vazios foram observados no interior do bloco de AH em alguns cortes, em ambos os grupos. Isto provavelmente ocorreu em função da 'sucção' dos tecido que envolvia o gel durante o processo de fixação histológica, devido à característica de o gel ser insolúvel em água, fato concordante com a literatura23.
Diferentemente do colágeno, o AH Restylane® foi bem tolerado e permaneceu estável durante o período estudado em todos os tecidos (Figura 3), apresentando o mesmo padrão histológico independente do tecido hospedeiro14. Isto pode transformá-lo em uma boa indicação nos casos de necessidade em repor a camada superficial da LP para corrigir irregularidades dos bordos livres das PVs (Figura 4).
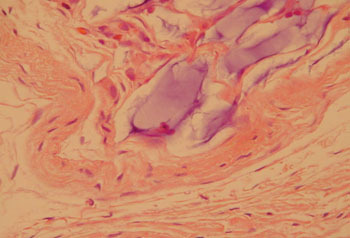
Figura 4. Coelho 5 prega vocal esquerda, predomínio de uma pseudocápsula delgada envolvendo o AH no interior do músculo tireoaritenóideo. Escasso infiltrado de macrófago. (A. O. x 100. HE).
Este estudo mostrou que o AH Restylane® injetado na PV do coelho permanece por até três meses, formando um novo tecido conectivo. Hallen (1999) descreve que este novo tecido conectivo acentuou-se com o tempo de permanência, resultados estes discordantes com os nossos, em que no grupo de uma semana havia 90% dos coelhos com uma fibrose moderada e no terceiro mês passou para 10%, tendo a diferença migrada para os resultados, discreto e ausente. Demonstrando com estes dados que houve uma diminuição do processo fibrótico com o decorrer do tempo, fato importante para possivelmente não comprometer ao deslizamento da LP sobre o músculo vocal.
A área receptora interfere no comportamento do material injetado. A PV do coelho tem epitélio estratificado escamoso (quatro camadas). Abaixo do epitélio há uma camada densa de fibras colágenas, sendo descrita como ligamento vocal por alguns autores25. Entre o epitélio e o músculo tireoaritenóideo há um tecido conjuntivo frouxo, e a sua substância fundamental é rica em AH26, semelhante à camada superficial da LP em humanos, que também é rica em AH29. A grande mobilidade local, sem dúvida, é um fator que pode prejudicar o êxito da aplicação. Esta grande mobilidade pode levar a uma expulsão do material com a perda da substância injetada7. A escolha do material deve considerar as semelhanças das características físicas com o leito de aplicação e que este possua uma capacidade para se moldar, suavizando os efeitos da mobilidade, devendo ser condizente com a necessidade local, considerando a resistência ao estiramento, à compressão e, no caso particular das PVs, é importante que a substância apresente efeito atenuante ao impacto, durante a vibração fonatória (efeito "coxim"). O AH atende a estes requisitos, em relação às características físicas das PVs16.
A constatação de uma leve reação inflamatória, a ausência completa de reação tipo corpo estranho, a ausência de necrose e da formação de granuloma, associados à baixa fibrogênese gerado pelo AH Restylane® durante os períodos estudados, sugere que este seja um produto potencialmente biocompatível, porém não bioativo, já que não foi observada uma completa integração do AH ao tecido da PV; sendo assim, o AH injetado não reconstitui o movimento muco-ondulatório e sim tem função apenas de preenchimento. Aliado à biocompatibilidade e sua facilidade de armazenamento, sua forma injetável de aplicação, seu moderado custo, arriscaria afirmar que o AH Restylane® é uma alternativa segura de grande valia no reparo de alterações anatômicas nas estratificações da PV determinando que num futuro próximo este produto venha a ser aplicado em larga escala na laringe.
CONCLUSÕES
1. A injeção de AH Restylane®, na prega vocal do coelho, não promove um processo inflamatório significativo.
2. O AH Restylane®, na prega vocal de coelho, permaneceu pelo período de três meses.
AGRADECIMENTOS
À equipe do biotério da Faculdade de Ciências Médicas da Santa Casa de São Paulo pela atenção dispensada aos animais. A Fapesp pelo crédito ao meu trabalho. À senhorita Kátya Karine Nery Carneiro pelos préstimos na digitação e formatação deste trabalho.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Isshiki N, Tsuji DH, Sennes LU. Tireoplastias. 1ª ed. São Paulo (SP): Fundação Otorrinolaringologia; 1999. p. 22-23.
2. Hirano M. Morphological structure of the vocal fold. Folia Phoniatr 1974; 26:89-94.
3. Hammond TH, Zhou R, Hammond EH, Pawlak A, Gray SD. The intermediate layer: a morphologic study of the elastin and hyaluronic acid constituents of normal human vocal folds. J. Voice 1997;11(1):59-66.
4. Butler JE, Hammond TH, Gray SD. Gender - Related differences of Hyaluronic acid distribution in the human vocal fold. Laryngoscope 2001;111:907-11.
5. Gray SD, Titze IR, Chan R, Hammond TH. Vocal folds proteogly cans and their influence on biomechanics. Laryngoscope 1999;109:845-54.
6. Chan RW, Titze IR. Viscosities of implantable biomaterials in vocal fold augmentation surgery. Laryngoscope 1998;108:725-31.
7. Constatino P, Friedman C. Soft-tissue augmentation and replacement in head and neck, general consideration. Otolaryngol Clin Nor Am 1994;27(1):1-12.
8. Hallen L, Dahlqvist A, Laurent C. Dextranomeres in hyaluronan (DiHA): a promising substance in treating vocal cord insufficiency. Laryngoscope 1998;108(3):393-7.
9. Sprekelsen M, Caballero M, Calvo C, Farrè X, Alòs L. Particulate silicone for vocal fold augmentation: morfometric evaluation in a rabbit model. Ann Rhinol Laryngol 2004;113:234-41.
10. Flint PW, Corio RL, Cummings CW. Comparison of soft tissue response in rabbits following laryngeal implantation with hydroxylapatite, silicone rubber and teflon. Ann Otol Rhinol Laryngol 1997;106:399-407.
11. Stein J, Eliachar I, Ramirez H, Myles J, Strome M. Histopathologic study of alternative substances for vocal fold medialization. Ann Otol Rhinol Laryngol 2000;104:221-6.
12. Ford CN. Advances and refinements in phonosurgery. Laryngoscope 1999;109:1891-900.
13. Sataloff R, Spiegel J, Hawkshaw M, Rosen D, Heuer R. Autologous fat implantation for vocal fold scar: A preliminary report. J Voice 1997;11(2):238-46.
14. Remacle M, Dujardin J, Lawson G. Treatment of vocal fold immobility by glutaraldeyde - cross-linked colagen injection: long-term results. Ann Otol Rhinol Laryngol 1995;104:433-41.
15. Chan RW, Titze IR. Hyaluronic acid (with fibronectin) as a bioimplant for the vocal fold mucosa. Laryngoscope 1999;109(7 Pt 1):1142-9.
16. Sten H, Laurent C. Hyaluroman and healing of tympanic membrane perforations. An experimental study. Acta Otolaryngol (Stockh) Suppl 1987;442:54-61.
17. Duranti F, Salti G, Bovani B, Calandra M, Rosati M. Injectable Hyaluronic Acid gel for soft tissue augmentation. Dermatol. Surg. 1998;24:1317-25.
18. Karlsson J, Sjögren L, Lohmander L. Comparison of two hyaluronan drugs and placebo in patients with knee osteoarthritis. A controlled, randomized, double-blind, parallel-design multicenter study. Rheumatology 2002;41:1240-8.
19. Hallen L, Testad P, Sederholm E, Dahlqvist A, Laurent C:DiHA (dextranomers in hyaluronan) injections for treatment of insufficient closure of the vocal folds: early clinical experiences. Laryngoscope 2001;11(6):1063-7.
20. Manna F, Dentini M, Desideri O, De Pita O, Morilla E, Maras B. Comparative chemical evaluation of two commercially available derivates of hyaluronic acid (Hyalaform® from Rooster combs and Restylane® from Streptococcus) used for soft tissue augmentation. J Eur Acad Dermatol Venereol 1999;13:183-92.
21. Olenius M. The first clinical study using a new biodegradable implant for the treatment of lips, wrinkles and folds. Aesthetic Plast Surgery 1998;22:97-101.
22. Hertegard S, Hallen L, Laurent C, Lindstrom E, Olofsson K, Testad P, Dahlqvist A. Cross-linked hyaluronan used as augmentation substance for treatment of glottal insufficiency: safety aspects and vocal function. Laryngoscope 2002;112(12):2211-9.
23. Hallen L, Johansson C, Laurent C. Cross-linked hyaluronan (Hylan B gel): a new injectable remedy for treatment of vocal fold insufficiency-an animal study. Acta Otolaryngol 1999;119(1):107-11.
24. Suárez Nieto R, Casas A, Vigil M. Morfologia comparada del músculo tireoaritenóideo. An Otorrinolaringol Ibero-Am 1986;XIII (1):39-63.
25. Hallen L, Johansson C, Laurent C, Dahlqvist A. Hyaluronan localization in rabbit larynx. Anatomical Record 1996;246:441-5.
26. Hom D. The wound healing response to grafted tissues. Otolaryngol Clin Nor Am 1994;27(1):13-24.
27. Duprat A. Comportamento histológico do enxerto autólogo de gordura na prega vocal de coelho - São Paulo, 2001. (Tese de Doutorado), Faculdade de Ciências Médicas da Santa Casa de São Paulo.
28. Lowe N, Maxwell A, Lowe P, Duick M, Shah K. Hyaluronic acid skin fillers: Adverse reactions and skin testing. J Am Acad Dermatol 2001;45:930-3.
29. Duprat A, Costa H, Eckley C, Pupo D, Rossi H. Implante de gordura no espaço de Reinke para correção de alterações histoestruturais das pregas vocais. Rev Bras Otorrinolaringologia 2001;67(1):78-83.
1 Mestrando pela faculdade de Ciências Médicas da Santa Casa de São Paulo, Diretor da Clínica Otorrinos.
2 Professor Mestre e Doutor pelo Departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
3 Diretora do Departamento de Patologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
4 Residente do terceiro ano no departamento de Otorrinolaringologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Trabalho realizado nos Departamentos O.R.L. e Morfologia da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Endereço para correspondência: Dr. Paulo Sergio Lins Perazzo - Rua Barão do Rio Branco 1141 Centro Feira de Santana BA 44025-030. Tel. (0xx75) 3623-4455 - E-mail: pauloperazzo@uol.com.br.
Fapesp - Fundação de Apoio a Pesquisa do Estado de São Paulo.
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 2 de março de 2006. cod. 1745.
Artigo aceito em 10 de fevereiro de 2007.