Ano: 2006 Vol. 72 Ed. 1 - Janeiro - Fevereiro - (19º)
Seção: Artigo Original
Páginas: 124 a 129
Distúrbio de hiperatividade e déficit de atenção na síndrome de apnéia obstrutuiva do sono: há melhora com tratamento cirúrgico?
Hyperactivity and attention deficit syndrome in obstructive sleep apnea syndrome: is there improvement with surgical management?
Autor(es): Silke Anna Thereza Weber1, Arlindo Cardoso Lima Neto2, Fernando José de Souza Ternes3, Jair Cortez Montovani4
Palavras-chave: impulsividade, hiperatividade, adenotonsilectomia.
Keywords: impulsivity, hyperactivity, adenotonsillectomy.
Resumo:
Distúrbios neuropsicológicos são encontrados em até 30% de crianças com Distúrbio Ventilatório Obstrutivo (DVO). Objetivo: Analisar a incidência de distúrbios neuropsicológicos em crianças brasileiras com diagnóstico de DVO, através de um questionário de screening, e comparar respostas antes e depois do tratamento cirúrgico. Pacientes e Métodos: Foram estudadas 30 crianças com diagnóstico clínico de DVO divididas em 3 grupos etários: grupo I com crianças de 4 a 7 anos, grupo II de 8 a 10 anos e grupo III com 11 anos ou mais. Os questionários foram respondidos pelos pais/responsáveis, contendo 30 questões divididas em bloco de 10 sobre déficit de atenção, hiperatividade e impulsividade. As crianças receberam o diagnóstico de um dos distúrbios quando apresentavam 3 ou mais questões positivas. A segunda entrevista ocorreu 6 meses após a adenotonsilectomia. Resultados: Houve predomínio do sexo masculino (60,6%) em relação ao sexo feminino (39,4%). O grupo II foi o que apresentou mais significativas mudanças, com redução de 87,5% a 33,3% dos pacientes com déficit de atenção, 75% a 50% dos hiperativos e 50% a 33% dos impulsivos. Conclusões: Houve melhora neuropsicológica após a cirurgia, o que ocorreu principalmente no grupo de escolares (8 a 10 anos). Maior interação entre os profissionais de saúde é necessária no diagnóstico e acompanhamento dessas crianças.
Abstract:
Neuropsychological disorders are frequently associated with obstructive ventilatory disorders (OVD). Aim: To analyze the incidence of neuropsychological disorders in Brazilian children with OVD, using a screening questionnaire and to compare the answers given before and after surgery. Patients and Methods: We studied 30 children with clinical diagnosis of OVD. The children were divided into 3 groups: group I, children aged 4 to 7; group II, from 8 to 10; and group III, children over 11. The applied questionnaires were answered by the parents or tutors, and comprised 30 questions, 10 for each disorder: attention deficit, hyperactivity and impulsivity. The children were diagnosed with one of the disorders when presented 3 or more positive answers. The follow up interview occurred 6 months after adenotonsillectomy. Results: There was a predominance of male gender (60.6%) over female gender (39.4%). Group II presented the highest number of significant changes, with reductions raging from 87.5% to 33.3% of patients with attention deficit, 75% to 50% of the hyperactive patients, and 50% to 33% of the impulsive patients. Conclusion: There was neuropsychological improvement after the surgery, which occurred mainly in the children from group II. More interaction among health professionals is necessary when diagnosing and following up similar cases.
![]()
INTRODUÇÃO
Distúrbios ventilatórios obstrutivos (DVO) são alterações do fluxo de ar devido ao colabamento total ou parcial das vias aéreas superiores. Podem se apresentar em forma de roncos, respiração bucal, apnéias ou hipopnéias. A sua forma mais grave, a síndrome da apnéia obstrutiva do sono (SAOS) é um distúrbio caracterizado por episódios repetidos de obstrução das vias aéreas superiores associados à dessaturação da hemoglobina1. A polissonografia de noite inteira é o exame padrão ouro no diagnóstico de SAOS. Sua prevalência nas crianças varia de 0,7 a 3% nos diferentes estudos epidemiológicos1-3. O pico de incidência é observado nos pré-escolares, faixa etária na qual é mais comum a obstrução das vias aéreas superiores pela hipertrofia das tonsilas palatinas e da adenóide4. Além da respiração bucal, outros sintomas nas crianças com SAOS são: ronco noturno, pausas respiratórias, dificuldade para respirar, sono agitado, sudorese e enurese noturnas5 e distúrbios neuropsicomotores.
Vários trabalhos relatam que, os principais déficits cognitivos das crianças com SAOS são os de concentração e atenção, funções essenciais ao aprendizado escolar6-8.
É cada vez mais comum atender crianças com diagnóstico de déficit de atenção e distúrbio de hiperatividade (DADH), mas raramente se imagina que esse distúrbio de comportamento esteja relacionado ao ronco primário ou à apnéia obstrutiva do sono. Não obstante há evidências suficientes de que hiperatividade e distúrbios respiratórios do sono podem coexistir em 20% a 30% dos casos9-11.
REVISÃO DE LITERATURA
Gozal6 avaliou a prevalência de distúrbios respiratórios do sono em 782 crianças com mau desempenho na primeira série do ensino fundamental em escolas públicas norte-americanas. O autor entrevistou os pais sobre os sintomas respiratórios dos filhos e, depois, as crianças foram submetidas à oximetria de pulso e capnografia durante uma noite. Pontuação ?5 no questionário de sintomas sem achado de dessaturação da oxihemoglobina nem hipercapnia foi o critério diagnóstico de ronco primário. Os casos de pontuação ?5 no questionário de sintomas, dois ou mais episódios de dessaturação por hora de sono (SaO2<95%) e/ou hipercapnia (PaCO2 noturna 8mmHg acima da PaCO2 diurna por mais de 60% do tempo de sono) foram diagnosticados como de distúrbios respiratório do sono. A prevalência de ronco primário nessa amostra foi 22,2%. Vinte e quatro crianças com distúrbios respiratórios do sono foram depois submetidas à adenotonsilectomia, e suas notas escolares melhoraram significativamente no ano seguinte à cirurgia. O trabalho mostrou o impacto negativo dos distúrbios respiratórios do sono na aprendizagem6.
Blunden et al.7 avaliaram a cognição de 16 crianças de cinco a 10 anos de idade encaminhadas para tratamento de ronco e 16 controles normais da mesma faixa etária. Observaram que os escolares com ronco tinham déficits de atenção e concentração mesmo na ausência de sonolência diurna7.
Gozal e Pope Jr.8 avaliaram, retrospectivamente, a possível associação entre o desempenho escolar de adolescentes e o antecedente de ronco noturno freqüente entre os dois e os seis anos de idade. Foram selecionados 1588 adolescentes de 13 a 14 anos matriculados em escolas públicas de um condado norte-americano. Destes, 797 estavam entre os 25% de alunos com as piores notas, e 791 dentre os 25% com as melhores notas. A incidência de ronco noturno na infância foi de 12,9% no grupo dos maus alunos e apenas 5,1% no grupo dos bons alunos. Embora não se possa precisar se esses adolescentes tiveram ronco primário ou SAOS durante a infância, vê-se que as repercussões dos distúrbios respiratórios do sono sobre o desempenho escolar podem permanecer por longo prazo8.
O'Brien et al.11 avaliaram a relação entre distúrbios respiratórios do sono e déficit de atenção e hiperatividade (DADH) em 5728 crianças de cinco a sete anos de idade matriculadas em escolas públicas nos EUA, das quais 418 eram hiperativas. Dentre o total de alunos, 11% apresentavam ronco noturno alto e freqüente. Nos hiperativos, a proporção de roncadores subiu para 23%. Além do ronco, sintomas de bruxismo (ranger de dentes) e sono agitado também foram mais freqüentes nas crianças hiperativas. Os autores submeteram 71 crianças roncadoras com DADH severo e 39 controles normais à polissonografia de noite inteira em laboratório de sono. No primeiro grupo, 20% das crianças apresentavam apnéia obstrutiva do sono (IAH?5), maior latência e menor duração do sono REM. Ainda não se sabe ao certo a fisiopatologia da relação apnéia obstrutiva do sono - hiperatividade. É possível que a hipoxemia crônica induzida pela SAOS provoque alterações bioquímicas no córtex pré-frontal, afetando vias neurais dopaminérgicas, adrenérgicas e glutamatérgicas11.
Não foram poucas as tentativas de se triar os pacientes portadores de distúrbios neuropsicológicos através de protocolos e questionários. Desde 1994, está em vigor uma escala de classificação publicada no Statistical Manual of Mental Disorders - 4th Edition (DMS-IV), dividida em 30 questões sobre o comportamento dos menores,
havendo quatro alternativas de resposta: "nunca", "pouco", "bastante" ou "demais". Quesitos cujas respostas são "bastante" ou "demais" são considerados "positivos". As trinta questões se dividem em 3 grupos de 10, sendo o primeiro composto por perguntas relativas ao déficit de atenção/concentração, o segundo à hiperatividade e o terceiro, à impulsividade, que são as três possíveis formas de DADH, segundo o mesmo manual.
OBJETIVO
O objetivo deste estudo foi analisar a prevalência de distúrbios neuropsicológicos (distúrbio de hiperatividade, distúrbio de déficit de atenção e concentração, distúrbio de impulsividade) em crianças com Distúrbio Ventilatório Obstrutivo (DVO) através de um questionário específico, comparando o padrão de respostas antes e depois da realização da adenotonsilectomia.
CASUÍSTICA E MÉTODOS
Foram avaliadas 30 crianças entre 4 e 13 anos de idade com diagnóstico clínico de DVO, em acompanhamento no Ambulatório de Distúrbios do Sono da Disciplina de Otorrinolaringologia do HC-UNESP/Botucatu. O diagnóstico clínico de Distúrbio Ventilatório Obstrutivo foi considerado na presença de roncos noturnos freqüentes, respiração bucal constante e sono agitado. Podem estar associadas pausas respiratórias referidas, parassonias, sudorese noturna excessiva, enurese e despertares. Algumas crianças não conseguiram completar a polissonografia de noite inteira, por isso não aplicamos o diagnóstico de SAHOS no estudo, e sim DVO.
Ao exame otorrinolaringológico, incluindo nasofibroscopia, apresentavam hipertrofia obstrutiva das tonsilas palatinas e adenóides, sendo indicada cirurgia. Das trinta crianças envolvidas no estudo, 22 compareceram para a segunda entrevista seis meses após o tratamento cirúrgico (adenotonsilectomia).
Todos os participantes passaram por avaliação auditiva através do exame clínico otológico e áudio-imitanciometria, sendo excluídos aqueles com quaisquer alterações. Foram também excluídas crianças com atraso de desenvolvimento neuropsicomotor, portadores de doenças neurológicas, retardos mentais e síndromes genéticas.
A indicação da adenotonsilectomia deu-se frente às queixas e exame clínico, e à nasofibroscopia (Broncoscópio Storz, 3,4cm de diâmetro) compatível com obstrução de pelo menos 80% da luz coanal pelas vegetações adenóides, além de obstrução da orofaringe pelas tonsilas durante a manobra de Muller.
As crianças foram divididas em 3 grupos segundo a sua faixa etária, sendo que o grupo I incluiu as crianças de 4 a 7 anos, considerada idade pré-escolar; o grupo II as de 8 a 10 anos, idade com atividade escolar inicial; e o grupo III os maiores de 11 anos, quando há exigências escolares mais complexas. O acompanhante responsável do paciente respondeu a um questionário de screening de distúrbios de hiperatividade, déficit de atenção e de impulsividade adaptado do protocolo de DSM - IV10,11, de forma que a mesma pessoa o respondeu antes e depois do procedimento cirúrgico no menor.
O protocolo é composto de 3 blocos de 10 questões referentes a sinais de déficit de atenção e de concentração, de hiperatividade, e de impulsividade, com graduação quantitativa de resposta em 1- ausente ("nunca"); 2- pouco freqüente ("pouco"); 3- moderadamente freqüente ("bastante"); 4- muito freqüente ("demais") (Quadro 1).
Quando três ou mais questões receberam resposta positiva de moderado e/ou muito freqüente, o teste de screening foi considerado sugestivo para distúrbio neuropsicológico.
Os menores que permaneceram com o teste de screening positivo, mesmo após a cirurgia, foram encaminhados a um ambulatório especializado da neuropediatria, deste mesmo serviço.
Para a avaliação estatística dos resultados, utilizou-se do método de McNemar a partir da construção de Tabelas 2X2 com os grupos etários e o distúrbio a ser pesquisado. Este método permite que se comparem dois momentos em uma mesma população, sem necessidade de um grupo controle.
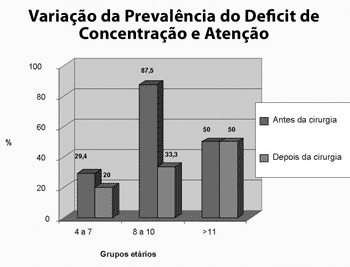
Gráfico 1. Prevalência de Distúrbio de déficit de atenção e concentração conforme grupos etários, antes e depois da adenotonsilectomia (n=22)
Fonte: banco de dados dos autores
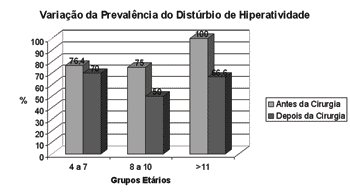
Gráfico 2. Prevalência de Distúrbio de hiperatividade conforme grupos etários antes e depois da adenotonsilectomia (n=22)
Fonte: banco de dados dos autores
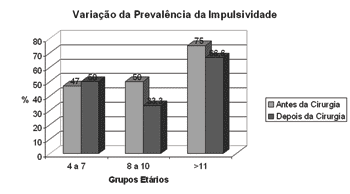
Gráfico 3. Prevalência de Distúrbio de impulsividade conforme grupos etários, antes e depois da adenotonsilectomia. (n=22)
Fonte: banco de dados dos autores
RESULTADOS
Foram estudadas 30 crianças com idade entre e 4 e 13 anos, média de 8 anos e 4 meses. Segundo a divisão por faixas etárias, encontramos 15 crianças (50%) no grupo I, 8 crianças (26,6%) no grupo II e 7 crianças (23,3%) no grupo III. Quanto à distribuição ao sexo, houve predomínio do sexo masculino (60,6%) em relação ao sexo feminino (39,4%). Este predomínio do sexo masculino foi observado na faixa etária de 4 a 7 anos (76,4 %), com inversão na de 8 a 10 anos (37,5% meninos: 62,5% meninas) e na de maiores de 11 anos (50% meninos: 50% meninas).
No grupo I, três ou mais questões positivas foram encontradas em 76,4% das questões referentes à hiperatividade, 47% referente à impulsividade e 29,4% ao déficit de atenção e de concentração. Após a cirurgia, os valores foram, respectivamente: 70% (P=1,0), 50% (P=1,0) e 20% (P=0,48).
No grupo II, encontramos 87,5% das crianças com déficit de atenção, o que diminuiu para 33,3% (P=1,0) após a adenotonsilectomia. A taxa de hiperativos, de 75% foi a 50% (P=0,48), e os 50% com impulsividade se reduziram a 33,3% (P=1,0).
Já no grupo III, a freqüência dos distúrbios neuropsicológicos antes e depois do tratamento cirúrgico foi de 100% a 66,6% (P=1) de hiperativos, 75% a 66,6% (P=1) de impulsivos e de 50% e 50% (P=0,24) de crianças com déficit de atenção e concentração.
Estes dados são apresentados nos Gráficos 1, 2 e 3.
Os itens do questionário mais freqüentemente positivos nos três grupos etários, antes e depois da cirurgia, estão representados na Tabela 1.
DISCUSSÃO
Neste estudo, encontramos um predomínio de crianças na faixa etária de 4 a 7 anos de idade, idade na qual ocorre a maior incidência de hipertrofia das tonsilas palatinas e adenóide, levando à obstrução das vias aéreas superiores4. Destas, 76,4% eram do sexo masculino. O predomínio do sexo masculino em pacientes com DVO é encontrado com freqüência na literatura9,12, podendo ser relacionado a uma maior incidência de infecções das vias aéreas superiores e às características craniofaciais. Após o estirão dos 7 anos, não se encontra mais este predomínio, pois as causas de DVO são relacionados a fatores nasais, alérgicos, entre outros, e não mais à hipertrofia adenoideana e tonsilar.
De forma semelhante ao que a literatura já vem mostrando, notou-se melhora dos distúrbios de atenção e hiperatividade com o tratamento cirúrgico. Neste estudo, isto ocorreu principalmente no grupo dos escolares (8 a 11 anos), mesmo num hiato de tempo de seis meses, sugerindo fortemente que a melhora do sono dessas crianças tenha contribuído para uma melhor performance escolar.
Já no grupo de pré-escolares, o decremento dos distúrbios neuropsicológicos pode ter sido menos significativo devido a um viés presente no ambiente social destas crianças: nesta faixa etária existe uma menor cobrança tanto escolar quanto dos princípios passados pelos pais, o que potencialmente reduz os benefícios que a terapêutica adotada oferece aos menores.
Por sua vez, as crianças maiores de 11 anos evoluíram com melhora do distúrbio de hiperatividade após a desobstrução das vias aéreas com a adenotonsilectomia. Em contrapartida, os distúrbios de atenção/concentração e impulsividade não acompanharam esta melhora, provavelmente porque seis meses seria pouco tempo para tal mudança, principalmente quando se trata de crianças mais velhas, que foram prejudicadas por mais tempo pelo DVO, já sendo potencialmente seqüeladas por esta crônica alteração funcional.
É verdade que tais achados são apenas sugestivos numericamente, uma vez que o P variou entre 0,24 e 1,0, provavelmente devido ao tamanho não grande da amostra. O método estatístico de McNemar foi utilizado pois propicia a análise do impacto de um determinado fenômeno na mesma população, comparando-a antes e depois do evento que se estuda.
Em contrapartida, muitos pacientes apresentaram significativas melhoras de seu padrão de respostas, mas não o suficiente para deixarem de ser caracterizados como prováveis portadores do distúrbio. Em outras palavras, se um entrevistado é positivo em 8 das 10 questões sobre um distúrbio, mas na segunda vez que responde o questionário é positivo apenas em 3, não há subtração do agravo, pois ainda é considerado positivo ao quesito. Certamente que, se tais melhorias clínicas estivessem ao alcance do método estatístico, haveria uma significância maior.
Observando os quesitos positivos mais freqüentes, antes e depois da adenotonsilectomia (Tabela 1), notamos que alguns deles se repetem em todas as faixas etárias, como os de número 3, 7, 8, 16, 21 e 26. É interessante salientar que todos estes itens têm enunciados bem diretos e de fácil compreensão pelo entrevistado, com certeza, mais adequados para serem aplicados às populações menos esclarecidas.
CONCLUSÕES
Concluímos que a freqüência de distúrbios neuropsicológicos em crianças com DVO é elevada, mais perceptível nas crianças menores através de hiperatividade e, nas maiores, pelos outros dois tipos, o déficit de atenção/concentração e de impulsividade, afetando o rendimento escolar e sua socialização.
Este estudo sugere haver melhora dos distúrbios neuropsicológicos em crianças com DVO submetidas à adenotonsilectomia.
Faz-se necessário uma maior atenção por parte dos pais, professores e profissionais de saúde para o reconhecimento dos distúrbios neuropsicológicos com possível associação ao quadro de roncos e apnéias, bem como maior integração entre as especialidades médicas para este fim.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Brunetti L, Rana S, Lospalluti ML, Pietrafesa A, Francavilla R, Fanelli M et al. Prevalence of obstructive sleep apnea in a cohort of 1207 children of Southern Italy. Chest 2001; 120: 1930-5.
2. Gislason T, Benediktsdóttir B. Snoring, apneic episodes, and nocturnal hypoxemia among children 6 months to 6 years old. Chest 1995; 107: 963-6.
3. Anuntaseree W, Rookkapan K, Kuasirikul S, Thingsuksai P. Snoring and obstructive sleep apnea in Thai school-age children: prevalence and predisposing factors. Pediatr Pulmonol 2001; 32: 322-7.
4. Bower C, Buckmiller L. What's new in pediatric obstructive sleep apnea. Curr Opin Otolaryngol Head Neck Surg 2001; 9: 352-8.
5. American Academy of Pediatrics. Clinical practice guideline: diagnosis and management of childhood obstructive sleep apnea syndrome. Pediatrics 2002; 109: 704-12.
6. Gozal D. Sleep-disordered breathing and school performance in children. Pediatrics 1998; 102: 616-20.
7. Blunden S, Lushington K, Kennedy D, Martin J, Dawson D. Behavior and neurocognitive performance in children aged 5-10 years who snore compared to controls. J Clin Exp Neuropsychol 2000; 22: 554-68.
8. Gozal D, Pope Jr. DW. Snoring during early childhood and academic performance at ages thirteen to fourteen years. Pediatrics 2001; 107: 1394-9.
9. Ali NJ, Pitson DJ, Stradling JR. Snoring, sleep disturbance, and behavior in 4-5 years-old. Arch Dis Child 1993; 68: 360-6.
10. Chervin RD, Dillon JE, Bassetti C, Ganoczy DA, Pituch KJ. Symptoms of sleep disorders, inattention, and hyperactivity in children. Sleep 1997; 20: 1185-92.
11. O'Brien LM, Holbrook CR, Mervis CB, Klaus CJ, Bruner JL, Raffield TJ et al. Sleep and neurobehavioral characteristics of 5- to 7-year-old children with parentally reported symptoms of attention-deficit/hyperactivity disorder. Pediatrics 2003; 111: 554-63.
12. Marcus CL. Pathophysiology of childhood obstructive sleep apnea: current concepts. Respir Physiol 2000; 119: 143-54.
1Mestre, Professor Assistente.
2Residente de 1º ano em Otorrinolaringologia.
3Residente do 2º ano em Otorrinolaringologia.
4Professor Livre-Docente, Professor Assistente Doutor.
Endereço para correspondência: Silke A. T. Weber - Depto. OFT/ORL/CCP - Faculdade de Medicina de Botucatu UNESP 18618-970
Fone/fax: (0xx14) 3811-6256 - E-mail: silke@fmb.unesp.br
Este artigo foi submetido no SGP (Sistema de Gestão de Publicações) da RBORL em 11 de março de 2005.
Artigo aceito em 5 de agosto de 2005.