Ano: 1992 Vol. 58 Ed. 3 - Julho - Setembro - (8º)
Seção: Relato de Casos
Páginas: 212 a 215
Carcinoma adenocistico do septo nasal: Relato de 2 casos.
Adenoid cystic carcinoma of septum nasal: Report of 2 cases.
Autor(es):
Lilian Konno Ishida*,
Roberto A.C. Bonanomi**,
Ossamu Butugan***,
Yang Tsou Chan****,
Aroldo Miriti*****
Palavras-chave: septonasal, carcinoma, nariz
Keywords: nasal septum, carcinoma, nose
Resumo:
CAC é uma neoplasia maligna de glândulas salivares que acomete mais frequentemente as glandulas parótidas. podendo acometer, mais raramente, glândulas mucosas do trato respiratório alto.
Os autores apresentam 2 casos de CAC de mucosa nasal, sua abordagem terapêutica e evolução clínica, discutindo os diferentes padrões de comportamento desse tipo de neoplasia com base em revisão de literatura.
Abstract:
Adenoid cystic carcinoma involves the salivary glands.
This type of tumor is more frequent in parotid gland but it is also found in the mucous glands of upper respiratory tract.
The authors present 2 cases of nasal adenoid cystic carcinoma, their treatment and clinical evaluation, discussing their main clinical pattern based on review literature.
![]()
INTRODUÇÃO
Carcinoma adenocístico (CAC) também conhecido como cilindroma, carcinoma basocelular pseudoadenomatoso e adeno-carcinoma 1, é uma neoplasia maligna de glândulas salivares, com origem mais frequente nas glândulas parótidas2. Compreende 42% dos tumores malignos das glândulas salivares menores3, com alto índice de letalidade. O tumor acomete 2-6% de todos os tumores de parótida, 15% das glândulas submandibulares e 30% das glândulas salivares menores4. É também encontrado em glândula mucosa do trato respiratório alto, glândula lacrimal, mama, glândula pineal, vulva, cérvix, esofago, trato digestivo, glândula de Cowpers e meato acústico externo4 acometendo, raramente, o septo nasal.
Quando ocorre em nariz ou seios paranasais, seu comportamento é controverso, podendo ser agressivo, com baixo índice de sobrevida3, ou ser correlacionado apenas com o envolvimento ósseo, sem alteração quanto ao prognóstico ou à sobrevida do doente. Os casos de CAC são mais frequentes em mulheres de meia idade1. Devido à raridade do acometimento dessa patologia em septo nasal, os autores se propuseram a relatar os casos.
Clinicamente a doença pode demonstrar dois padrões de comportamento. Por um lado a doença pode ser muito agressiva com recorrência local precoce, metástase regional e à distância com rápida evolução para óbito. Pode, por outro lado, ter crescimento lento, evolução prolongada e metástase tardia 3.
Parece haver correlação entre o tipo histológico e o comportamento clínico. Macroscopicamente, esse tumor parece ser bem circunscrito, porém não é encàpsulado, e, geralmente, existe infiltração significante nos tecidos adjacentes, podendo acometer a pele. A superfície de corte típica é branca acizentada e firme2,3 .
Histologicamente podem ser classificados como tubulares, cribriformes ou sólidos. São compostos por células miocpiteliais ou por células secretoras revestindo duetos. As lesões tubulares apresentam numerosos tubulos ramificantes e anastomosantes, tendo geralmente dupla camada de células epiteliais de revestimento. O padrão cribriforme é o mais característico do CAC e apresenta-se como conjunto de células distribuídas em forma rendilhada ou reticulada, circunscrevendo espaços císticos, cheios de secreção granular ou viscosa. A terceira variante, conhecida como sólida, é menos comum e consiste em massas e camadas de pequenas células compactas2,3,6. Muitos fatores têm sido reportados como influenciadores do prognóstico: Sítio de origem do tumor primário, o tamanho do tumor e sua extensão às estruturas contíguas ou osso, metástase linfonodal, a presença de tumor na linha de ressecção cirúrgica, o tipo de tratamento e o estágio clínico da doença. O parâmetro que até agora tem sido o que melhor correlaciona o CAC com prognóstico é o padrão de predominância Histológica 7.
O prognóstico é melhor no padrão tubular, pior no padrão sólido e intermediário nas lesões cribriformes. Segundo a classificação de Szanto (modificada),7 tem-se:
G I : tumor com áreas tubulares e cribriformes, sem componente sólido
G II : tumor cribriforme puro ou misto, com 50% (ou 30% segundo Szanto) de área sólida.
G III : maior que 50% de área sólida.
Existe alguma evidência de que tumor tubular G I seja correlacionado com o sítio nasal ou paranasal. Não se conseguiu estabelecer relação entre o local da lesão e a sobrevida4.
Como lesões localmente invasivas, esses tumores infiltram o tecido glandular adjacente e os espaços perineurais. Podem ocorrer metástase para os linfonodos regionais, e, às vezes, disseminação hematogênica para o fígado, pulmão, encéfalo e ossos, mas a extensão local agressiva é mais característica desses tumores. São altamente recidivantes1,2,3,6.
A alta mortalidade é correlacionada com invasão perineural. Não foram encontrados casos com invasão perineural em sítio nasal ou paranasal4.
A sobrevida de 5 anos não é adequada para definir a cura. Sessenta por cento dos pacientes com tumores de fossa nasal apresentaram-se livres de recorrência após 10 anos, o que incentiva a um tratamento rigoroso. Muitos pacientes vivem bem com ou sem recorrência, até ocorrer descompensação devido a metástase pulmonaró.
Dos pacientes que morreram devido ao tumor, aqueles com lesões tubulares tiveram sobrevida média de 9 anos, enquanto que aqueles com tumor sólido sobreviveram, em média, por 5 anos 2.
Diagnóstico Diferencial
Os tumores de glândulas salivares menores totalizam de 10 a 15% de todos os casos de tumores de glândulas salivares, podendo envolver o palato (50-65 %),lábios, principalmente o superior (6-21%), mucosa oral (11-17%), assoalho da boca (aprox.10%). Outros lugares menos frequentes incluem nariz, seios paranasais, nasofaringe, laringe e traquéia5.
O tipo mais comum é o adenoma pleomórfico benigno, que acomete 40-48% de todos os tumores e 80-90% dos tumores benignos. Outro tumor benigno comum é o adenoma monomórfico.
O tumor maligno mais comum é o carcinoma adenocístico e o mucoepidermóide que acometem de 9-23 % do total. Outros que também são comuns: adenocarcinoma, tumor maligno misto e carcinoma de células acinares5.
CASUÍSTICA
Caso I:
M.M.B., 57 putos, feminino, branca, procedente de São Bernardo do Campo, S.P.
Paciente atendida em setembro de 1990 no ambulatório de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, com história de obstrução nasal, anosmia e epistaxe frequente há 1 ano.
Apresentava queixas compatíveis com rinite alérgica e sinusites de repetição, tendo sido acompanhada clinicamente em outro serviço há 3 anos.
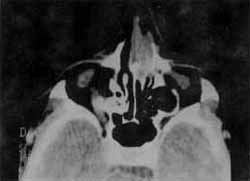
Ao exame clínico apresentava massa tumoral nasal de cerca de 2cm de diâmetro, com aspecto verrucoso implantado em septo nasal, tendo sido realizado biópsia, cujo laudo diagnosticou Carcinoma Adenocístico. A tomogratia computadorizada mostrou acometimento septal unicamente (fig. 1). Foi submetida a exérese do tumor, com acesso via degloving, em março de 1991. O tumor foi retirado em bloco único, incluindo faixa de cartilagem septal, macroscopicamente normal. O exame anátomo-patológico revelou margens cirúrgicas livres.
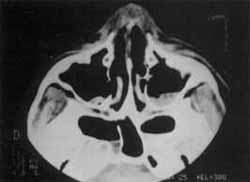
Realizou radioterapia pós-operatória, mantendo-se bem clinicamente, sem detecção de foco metastático ou recidiva local até o momento, após acompanhamento de 6 meses (fig.2).
FIGURA 1- Pré-operatório
FIGURA 2- Pós-operatório
Caso II:
A.C., 39 anos, masculino, branco, procedente de Jacareí, S.P.
Procurou serviço médico com queixa de epistaxe de repetição há 3 meses, pela fossa nasal direita.
A biópsia realizada revelou "processo inflamatório crônico inespecífico". A fibroscopia revelou pequena massa de cerca de 2 cm de diâmetro, sangrante, de coloração avermelhada.
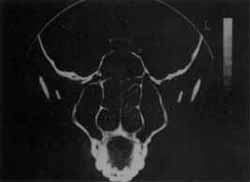
Realizada tomografia computadorizada (fig. 3) que evidenciou lesão na fossa nasal direita, localizado no septo nasal.
Foi submetido a exérese da massa tumoral cujo exame anátomo-patológico se definiu como carcinoma adenocístico bem diferenciado. As margens cirúrgicas se apresentavam livres de lesão.
FIGURA 3- Pós-operatório.
Realizada radioterapia pós-operatória, 7.000 Gy, com acelerador linear de 9 mega eletron volts.
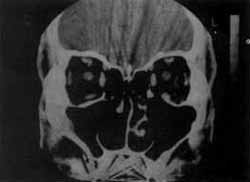
A tomografia computadorizada e o controle fibroscópio após 14 meses, mostram ausência de lesão (fig.4).
DISCUSSÃO
O tratamento preconizado para o CAC é a remoção cirúrgica radical tanto quanto possível, tentando-se evitar grande mutilação, com posterior radioterapia complementar. São exceção os casos de pacientes que não queiram se submeter à radioterapia, ou os pacientes de idade avançada, ou quando a lesão é muito superficial e foi totalmente extirpada 1,4,5,6.
KOKA e cols 4 em estudo de 51 pacientes com CAC, não caracterizou diferença significativa na sobrevida 10 anos em ressecções com margens livres ou comprometidas da doença.
Refere que trabalhos recentes demonstram que a radioterapia pós-operatória oferece melhores chances de controle local, mas não aumentam a sobrevida dos pacientes cerca de 2/3 dos casos, com recorrência local, obituaram por metástase à distância.
A quimioterapia pode ser tentada, eventualmente, porém não apresenta bons resultados, sendo usada, principalmente, na falha de tratamento ou em casos de progressão da doença5.
A sobrevida de 5 anos não é adequada para definir a cura1,6. É necessário seguir o acompanhamento clínico do paciente devido ao alto risco de recidiva ou recorrência.
Segundo CAMPBELL5, a sobrevida em 5 anos é de 72,7% e em 10 anos é de 46,2%. KOKA e cols. apontara uma sobrevida de 5 anos de 83% e de 10 anos de 55% em sua estatística, após seguimento de 51 pacientes por 1 a 18,5 anos. Em 10 anos de acompanhamento, registra 33% de óbito, 43% de cura, 18% com a doença e 6% que evoluíram a óbito por outras causas, sem a doença.
FIGURA 4- Pré-operatório.
A morte, segundo estes autores, é decorrente de metástase à distância. O envolvimento pulmonar ocorre em 63 dos casos. Não parece haver correlacionamento entre óbito e a recorrência local4.
Com o tratamento combinado (ressecção cirúrgica e radioterapia) tem-se observado melhora da sobrevida em 5 anos , porém, trabalhos recentes mostram que a radioterapia pós-operatória leva a melhores chances de controle local, mas não aumenta a sobrevida do paciente4.
Infelizmente, o diagnóstico puro e simples de carcinoma adenocístico sem especificação do tipo histológico ainda é a regra nos relatórios dos exames anátomo-patológicos.
É provável que sob a orientação de um exame anátomopatológico com resultado mais pormenorizado, o planejamento do tratamento cirúrgica e uma eventual complementação radioterápica possa fornecer maior chance de sobrevida ao paciente.
CONCLUSÃO
Os nossos casos foram submetidos a exérese cirúrgica e radioterapia complementar, apresentando boa evolução até o momento.
Ainda é precoce para se definir a cura desses pacientes, devido ao pouco tempo de acompanhamento realizado.
Os autores concluem que o diagnóstico precoce e preciso, realizando-se remoção cirúrgica e radioterapia complementar, em geral, permite urna boa evolução dos casos.
BIBLIOGRAFIA
l. PAPARELLA-SHUMRICK: Ototrinolaringologia. Tomo 3, 2ª edición 1982; 2231.
2. ROBBINS, SATANLEY L.: Patologia estrutural e funcional. 3ª ed., 1986;764.
3. THE OTOLARYNGOLOGIC CLINICS OF NORTH AMÉRICA. AUG. 1986- Nonsquamous Tumors of the. Head and Neck I, 499.
4. KOKA, V.N.;TIWARI, R.M.; VAN DER WOAL, I.; SNOW, G.B.; NAUTA, J.; KARIN, A.B.M.F.; TIERIE, A.H.: Adenoid cystic carcinoma of the salivary glands: Clinicopathological survey of 51 patients. The Journal of Laryngology and Otology, 103:675-679, 1989.
5. CAMPBELL,J.B.; MORGAN, D.W.; OATES,I.; PEARMAN, K.: Tumors of The Minor Salivary Glands. Ear, Nose and Throat Journal, 68:137-140.
6. DE SANTO, L.: Otolaryngology - Head and Neck Surgery, 643.
7. SANTUCCI, M; BONDI, R.: New Prognostic Criterian in Adenoid Cystic Carcinoma of Salivary Gland Origin. AJCP, Feb.1989. 132-136.
* Médica Residente da Clínica de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da USP.
** Médico Assistente da Cínica de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da USP.
*** Professor Associado da Disciplino: de Otorrinolaringologia da Faculdade de Medicina da USP.
**** Médico Preceptor da Clínica de Otorrinolaringologia do Hospital das Cínicas da Faculdade de Medicina da USP.
***** Professor Titular da Disciplina de Otorrinolaringologia da Faculdade de Medicina da USP.
Este trabalho foi reativado na Cínica de Otorrinolaringologia do Hospital das Criticas da Faculdade de Medicina da USP e LIM-32 (Serviço do Prof. Dr. Aroldo Miniti).
Av. Dr. Enéas de Carvalho Aguiar, 255 - 6° andar - CEP 05403 -São Paulo - SP.