Ano: 1994 Vol. 60 Ed. 2 - Abril - Junho - (8º)
Seção: Artigos Originais
Páginas: 124 a 136
Distúrbio do Equilíbrio: Um Protocolo de Investigação Racional - parte 1
A Rational Protocol for Diagnose of Equilibrium Disorders
Autor(es): Dr. Lucio A. Castagno *
Palavras-chave: Vertigem; doença de Ménière
Keywords: Vertigo; Ménière's disease
Resumo:
O equilíbrio corporal decorre da interação dos estímulos visuais, sensibilidade proprioceptiva e do aparelho vestibular. Qualquer disfunção nesse complexo sistema de orientação espacial pode levara sintomas. Diagnóstico precisa pode permitira melhor alternativa de tratamento : tratara causa quando possível.
Para tanto é necessária uma adequada investigação clínica. O paciente deve ser submetido a um protocolo racional e progressivo que evite custos exagerados e injustificáveis. Apresentamos um protocolo que atua em seis níveis distintos. Todos são examinados nos primeiros três níveis : no nível l são descartadas alterações cardiovasculares; no nível 2 são descartadas alterações neurológicas (exame otoneurológico ), e no nlve13 avalia - se o nistagmo sem inibição visual (com óculos de Frenzel). De acordo com o caso são também examinados com testes ou procedimentos dos níveis seguintes. No nível 4 podem ser feitos exames complementares básicos, como testes audiométricos, exames sangüíneos, radiografias de coluna cervical. No nível 5 são feitos os exames em laboratório vestibular, como eletronistagmografia, craniocorpografia, e posturografsa. No nlve16 estão os exames complementares especiais, como os potenciais evocados auditivos, tomografia computadorizada, imagem de ressonância magnética e doppler transcraniano e carotídeo. É enfatizado o diagnóstico diferencial para síndromes vestibulares periféricas e centrais, e as alternativas existentes de tratamento.
Abstract:
Vision, propdoceptive and vestibular apparatus informations are part of a very sophisticated system that maintains the body equilibrium. Disorders anywhere in this system may cause several symptoms and only a precise diagnose allows the best treatment option : to treat the case when ever possible. The patient must be well evaluated in a racional protocol that prevents excessive and unjustified costs. Therefore we present a step - by -step diagnostic approach. Every patient is evaluated in the first three steps. step 1 searchs for cardiovascular abuormadities; step 2 searchs for neurological abnormalities (oto-neuro examination); step 3 evaluates nistagmus without visual inhibition (Frenzel glasses). According to each case the patient is also examined in several of the following steps. Basic complementary exams such as audiological, blood tests, and cervical column X - rays may be done in step 4. Vestibular laboratory evaluations are done in step 5, with procedures such as eletronystagmography, cranio - corpography, and posturography. Special complementary exams may be indicated in step 6, including auditory evoked potentials, CT - scan, MRI and transeranial doppler ultrasonography. Differential diagnose criteria for several disorders are presented along with current treatment options.
![]()
INTRODUÇÃO
O equilíbrio corporal é fundamental no relacionamento espacial do organismo com o ambiente. Três sistemas concorrem para a manutenção do equilíbrio : a visão , a sensibilidade proprioceptiva e o aparelho vestibular. A perfeita interação dos estímulos aferentes desses sistemas a nível cerebral, juntamente com a memória de experiências prévias, determina a correta postura. O aparelho vestibular consiste no labirinto, vias e núcleos vestibulares, que se inter - relacionam a nível de tronca cerebral com outros núcleos e vias neuronais. No labirinto, os três canais semicirculares situados em planos de 90° entre si respondem às acelerações angulares da cabeça, enquanto que o Báculo e utrículo respondem principalmente a aceleração linear. Os estímulos enviados do labirinto (órgão terminal ) são conduzidos pelos nervos vestibulares superior e inferior (primeiro neurônio aferente) até os diversos núcleos vestibulares (segundo neurônio ) no tronco cerebral. A percepção espacial adequada necessita ainda a integração dos centros oculares e proprioceptivos, o que ocorre na substância reticular e cerebelo.
Projeções neurais também passam a substância reticular para atingir centros corticais (levando a consciência da vertigem ou tontura) e ao sistema oculomotor, resultando no nistagmo. Qualquer disfunção nesse complexo sistema de orientação espacial pode levar a sintomas 1,2 Enfermidades que comprometam o sistema cardiovascular, sistema nervoso central, ouvidos, olhos, sistema locomotor, sangue e glândulas endócrinas podem alterar a precisa interação dos diversos estímulos que orientam o equilíbrio corporal. É bem conhecido que um estímulo sensitivo cutâneo de pequena intensidade manifesta-se como prurido, enquanto um outro mais intenso pode ser percebido como dor. Disfunções leves do equilíbrio podem caracterizar-se como tontura (incluindo diversas sensações como flutuação, mareado, desequilíbrio etc.), enquanto que disfunções severas tendem a apresentar vertigem (perda do equilíbrio acompanhada de alucinação de movimento)3.
As disfunções do equilíbrio de origem labiríntica tendem a ser mais severas e, portanto, acompanhadas de vertigem. Entretanto, é equívoco freqüente julgar que apenas distúrbios labirínticos causem vertigem. Na realidade, cerca de 20% dos casos de vertigem são alterações centrais, particularmente em pacientes idosos, devido a insuficiência circulatória vértebro - basilar. Nesse grupo etário pode ser até mesmo a causa mais freqüente de vertigem.
Uma história clínica detalhada permite definir quatro categorias principais de distúrbios do equilíbrio. A ilusão de movimento, seja rotatória ou oscilante, caracteriza a vertigem que pode ter origem central ou periférica. A sensação de queda síncope representa uma alteração no fluxo sangüíneo cerebral, seja por medicação (ante - hipertensivos ), arritmias cardíacas, alterações circulatórias ou crise vaso - vagal. Desequilíbrio pode decorrer de alteração vestibular periférica ou central, ou ainda cerebelar. Queixas mal definidas, distintas das anteriores, como "cabeça vazia ou leve", geralmente decorrem de problema psiquiátrico como ansiedade, depressão, ou ambos 4. Cada uma dessas categorias pode ser responsável por 25% dos pacientes com queixas de distúrbios do equilíbrio.
Portanto, é evidente que mais de 50% delas não representam alterações vestibulares e nem respondem a medicação antivertiginosa habitual. Ainda mais, o medicamento pode piorar o quadro com a superposição de efeitos colaterais 5. Diversos sintomas podem estar associados a alteração do equilíbrio : náuseas e vômitos tendem a acompanhar a crise aguda ( seja periférica ou secundária a insuficiência vascular central, como na síndrome de Wallemberg) ; sudorese e palidez são respostas adrenérgicas ao stress e relacionam-se a intensidade da crise; hipoacusia, tinitus ou pressão aural indicam patologia a nível do ouvido interno, ataxía e incoordenação para movimentos finos representam enfermidade cerebelar; disartria, hemiparesias e alterações visuais podem indicar insuficiência vértebro - basilar.
Tontura e vertigem são apenas alguns dos sintomas de distintas afecções a nível dos sintomas de equilíbrio. O tratamento medicamentoso empírico, sem uma investigação diagnóstica mínima, é tão irracional quanto seria o tratamento da febre sem saber a causa. A discussão centrada exclusivamente no efeito de diversos medicamentos, desconsiderando a etiologia, é de pouca utilidade.
Entretanto, não raro encontramos artigos e falsas polêmica assim estabelecidas.
Não há caminho fácil, atalho ou tratamento mágico prontamente eficaz no paciente com distúrbio do equilíbrio. expectativa de soluções definitivas sem investigação que leve a diagnósticos ao menos presuntivos é caminho ao insucesso frustração do paciente e seu médico. Lamentavelmente limitação dos conhecimentos médicos disponíveis sobre sistemas de equilíbrio corpóreo agrava o problema, pois mes uma investigação adequada pode não aportar alternativa terapêuticas exeqüíveis ou eficazes.
Entendemos que o paciente deva ser submetido a um protocolo de investigação racional e progressivo para evita custos exagerados e injustificáveis 6. A investigação come com uma boa anamnese. Para auxiliar a obtenção de u história ordenada e precisa utilizamos também formulário: padronizados (anexo I) ou um sistema especialista computadorizado7. Todavia, a anamnese tradicional fundamental na avaliação do estado psicológico do paciente Alterações de equilíbrio podem ser associadas a stress intenso às vezes como causa única (vertigem ou tontura psicossomática ou como conseqüência (somatopsíquico) . Não esquecer história clínica geral, particularmente cardiovascular neurológica, nem medicamentos eventualmente utilizados q possam agravar o problema (Tabela I)8.
A Investigação nos Distúrbios do Equilíbrio
Objetivando facilitar e principalmente padronizar entendimento ao paciente com alterações do equilíbrio desenvolvemos um sistema que envolve distintos níveis atuação. Todos são avaliados clinicamente nos primeiros tr níveis ( Anexo II ), o que toma apenas alguns minutos ( par dos procedimentos pode ser feita por auxiliar médico treinado os níveis restantes de investigação são feitos de acordo com cada caso ( Tabela II ).
O exame clínico básico do paciente com disfunção equilíbrio é sempre o mesmo, com algumas variações de ator com intensidade da crise. Crises severas, com náuseas e vômito: intensos ,limitam manobras mais bruscas que possam provoca excessivamente o sistema vestibular. Deve-se manter uma rotina.
Nível 1 : Descartar alterações cardiovasculares
Avaliar freqüência cardíaca e ritmo. Medira pressão arterial (PA); se com história sugestiva da hipotensão ortostática, medi-la deitado e ereto. Ausculta cardíaca e carotídea (diference eventuais sopros carotídeos de sopros cardíacos irradiados Palpação simultânea de ambos os pulsos radiais com elevação dos braços para avaliar possível síndrome de roubo subclávia em dúvida, medir a PA em ambos os braços, pois diferença maiores que 20mmHg são características da síndrome.
Nível 2: Descartar alterações neurológicas
Possíveis alterações neurológicas são apreciadas com um exame otoneurológico básico. Inicialmente avalia-se o tracto vestíbulo - espinhal lateral. O equilíbrio dinâmico através da marcha (descartar ataxias) e teste de Unterberger; e o equilíbrio estático através do teste de Romberg sensibilizado e cor movimentação da cabeça para provocar vertigem posicional flexão lateral e E, e hiperextensão), olhos abertos e fechado A via vestíbulo - cerebelar é avaliada pela coordenação obtida n prova index - nariz.
Os núcleos do tronco cerebral são investigados pelo exame de pares cranianos, grosseiramente divididos em regiões: do I ao IV par, correspondendo ao mesencéfalo, do VI e VII, ponte, e do VIII ao XII, bulbo. O V par (trigêmeo) apresenta núcleo que abrange todas essas regiões. O nervo olfatório (I par) é rotineiramente avaliado apenas por informações decorrentes da história, quando ocorrem dúvidas são feitos testes para percepção de odores. O nervo óptico (II par) é examinado pelos testes de acuidade, campo visual e fundoscopia. Os nervos óculo - motor (III par), troclear (IV par) e abducente (VI par) são avaliados pela motilidade do globo ocular nos pontos cardinais do olhar: o nervo troclear inerva ao músculo oblíquo superior, o n. abducente ao músculo reto lateral, e o n. óculo - motor a todos os demais. O nervo trigêmeo (V par) é responsável pela sensibilidade da hemiface (com seus três ramos: mandibular , maxilar e frontal) e também da córnea, inerva ainda a musculatura da mastigação. O nervo facial (VII par) determina a motilidade da musculatura facial e também a sensibilidade da parede posterior do condutor auditivo externo (que, quando reduzida unilateralmente , caracteriza o Sinal de Hitselberger9, uma das manifestações dos neuromas de acústico que comprimem o nervo facial). O nervo vestíbulo - coclear (VIII par) é inicialmente avaliado pelos testes acumétricos com diapasões. Os nervos glossofaríngeo (IX par) e vago (X par) são avaliados pelo reflexo do vômito ("gag - reflex"), pois são responsáveis pela sensibilidade da faringe (IX) e pela motilidade da musculatura faríngea (X). O nervo acessório (XI par) é responsável pela musculatura elevadora do ombro e pela motilidade do músculo esterno clidomastóideo. E, por fim, o nervo hipoglosso (XII par) determina a motilidade da língua.
Nível 3: Avaliar o nistagmo sem inibição visual
Alterações no aparelho vestibular podem levar a movimentos oculares involuntários conhecidos como nistagmos. Esses movimentos são importantes como uma forma indireta de avaliar a integridade do aparelho vestibular. Ocorre que apenas os nistagmos de grande intensidade são perceptíveis ao exame, pois, no momento em que o paciente abre os olhos, mecanismos automáticos de fixação ocular (o indivíduo orienta-se no espaço ao olhar objetos) inibem o movimento nistágmico. Para evitar o efeito inibitório da visão sobre o nistagmo é muito conveniente o uso dos óculos de Frenzel, com lentes de + 20 dioptrias 10. Essas lentes não permitem ao paciente normal identificar objetos, e, portanto, impedem a inibição dos nistagmos.
Inicialmente, com o paciente sentado observam-se ambos os olhos mirando para a frente. Pequenos movimentos rápidos dos globos oculares indicam a presença de nistagmo espontâneo. A seguir, solicita-se ao paciente olhar para ambos os lados, com desvio de aproximadamente 30 graus, e novamente observa - se a existência de movimentos oculares (nesse caso, nistagmo semi - espontâneo ou " gaze nystagmus").
Considerando-se a componente rápida do nistagmo avaliado pelos óculos de Frenzel, temos que o nistagmo irritativo ocorre nas enfermidades em evolução e bate no sentido do lado comprometido (quando a etiologia é periférica e não central ", quando a lesão já é estabelecida) tem-se o nistagmo paralítico, em que a componente rápida bate para o lado oposto não comprometido. Existe uma regra mnemônica em inglês: ESDO, e significa " Evolutional disease = Same side", e ainda "Destroyed = Opposite side". Freqüentemente os pacientes referem vertigem desencadeada por determinados movimentos com a cabeça. Embora não sejam completamente conhecidos os mecanismos envolvidos, sabe-se que estímulos proprioceptivos profundos a nível da coluna cervical podem estimular o aparelho vestibular, desencadeando crises. Da mesma forma, partículas suspensas na endolinfa ( otolitos ) podem em determinadas posições estimular as ampolas dos canais semicirculares, levando a crises. Essas formas de vertigem posicional podem ser investigadas ao fazer flexão lateral esquerda, hiperextensão e flexão lateral direita: mantém-se o paciente cerca de 30 segundos em cada posição com os olhos abertos e óculos de Frenzel, enquanto se observa por eventuais nistagmos ( nistagmo posicional). A prova calórica simplificada é feita apenas com estímulo de 1 ml de água a 0°C no conduto auditivo 12,13. A latência, intensidade, duração do nistagmo (pós calórico) é avaliada, bem como a presença e severidade dos sintomas neuro - vegetativos (vertigem, náuseas, vômitos) para cada ouvido.
Nível 4: Exames complementares básicos
a) Testes audiométricos:
Audiometria tonal, discriminação vocal, tone decay, impedanciometria com reflexos estapédicos permitem avaliar se existe alteração associada na função auditiva determinada por comprometimento em ouvido médio, cóclea (hipoacusia sensorial ) ou retrococlear ( nervo auditivo ou central).
b) Exames laboratoriais
Hemograma, plaquetas, VHS, colesterol, triglicerídeos, lipídios totais, FTA-ABS'°, glicemia ou curva de tolerância a glicose, creatinina, T3 e T4 são feitos para avaliar alterações sistêmicas que possam comprometer a microcirculação do ouvido interno 15,16. Testes sorológicos não antígeno - específicos como dosagens de imunoglobulinas, C3 e C4, e proteína C reativa podem ser necessários quando se suspeita de doença auto - imune do ouvido interno 17, 18, mas não são rotineiros; testes antígeno - específicos relacionados ao ouvido interno, atualmente, existem em apenas alguns centros de pesquisa19.
c) Estudo radiológico cervical:
A vertigem acompanhada de alterações na coluna cervical apresenta freqüentemente rica sintomatologia crônica ou paroxística, podendo mesmo chamar-se de síndrome cervical (redução da mobilidade, dor cervical crônica, cefaléia, alterações de visão, hipoacusia, tinitus, etc)20. A coluna cervical com sete vértebras e 38 articulações sustenta e dá mobilidade à cabeça, que pesa quase 5 kg , e compreensivelmente é o segmento mais frágil da coluna vertebral. Alterações patológicas tendem a ocorrer com o tempo, como osteocondrose (degeneração do disco com protusão do ânulo fibroso), espondilose (deformação vertebral por osteófitos) e espôndilo - artrite (devido a osteófitos nos processos articulares vertebrais). Habitualmente comprometem C7-T1 e C6-C7. O estudo radiográfico deve incluir seis incidências : ântero - posterior, lateral, e duas oblíquas com flexão e extensão do pescoço. Alterações degenerativas cervicais são detectadas à radiografia em 25% dos pacientes menores de 40 anos, em 50% daqueles entre 40-50 anos, em 70% daqueles entre 50-60 anos, e em 90% dos maiores de 60 anos 21. A maior parte dos osteófitos crescem na porção uniforme da vértebra, podendo comprimir a artéria vertebral e, com a redução do fluxo sangüíneo, causar sintoma semelhantes aos de isquemia do tronco cerebral". A artéria ipsilateral é comprimida ao torcer o pescoço ³.
Nível 5: Laboratório vestibular
a) Eletronistagmografia ( ENG )
A avaliação do nistagmo sem a inibição visual permite diferenciar as síndromes vestibulares centrais das periféricas, entre essas indicar o lado acometido. Embora muito úteis, óculos de Frenzel não abolem completamente o efeito inibitório da visão sobre o nistagmo; tampouco permitem comparações qualificações precisas como as obtidas com eletronistagmografia. O exame deve ser feito sem a influência de medicamentos que possam excitar ou inibir a função vestibular, como barbitúricos, anticonvulsívantes tranqüilizantes, ou bebidas alcoólicas. Durante o exame paciente é submetido a diversos testes que "provocam" respostas do aparelho vestibular, procurando detectar anormalidades
Não existe um acordo universal sobre quais testes devam ser sistematicamente feitos, e os protocolos variam com laboratório". Nossa rotina inclui registro de movimentos horizontais e verticais (2 canais) com os seguintes testes: a) calibração, b) nistagmo espontâneo, c) nistagmo semiespontâneo; d) nistagmo posicional (direita, esquerda, Rose, flexão lateral direita, flexão lateral esquerda, sentado); e) rastreio pendular, f) nistagmo optocinético, g) nistagmo pós - calórico (30°C, 45°C e, se necessário, 0°C) . A prova calórica é a mais importante para avaliar em separado ambos os labirintos ao avaliar a intensidade e duração dos nistagmos obtidos25, 26 . Considerando a componente rápida desse nistagmo pós-calórico temos que estímulos com temperaturas inferiores à do corpo humano (p. ex. 30°C ou 0°C) produzem nistagmo que " bate" para o ouvido oposto ao estimulado; o inverso ocorre com estímulos calóricos de 44°C. Também existe uma regra mnemônica em inglês: COWS ("Cold = Opposite" e Warm = Same ear")27, O registro pode ser analisado em papel (ENG convencional ou analógica) ou através de computador (ENG computadorizada ou digital) 28o29,30,31 Alguns autores preconizam a utilização de três canais (vectonistagmografia) por possibilitar a análise dos nistagmos oblíquos ou rotatórios, e medir a velocidade angular real da componente lenta 32, 33,34,35.
b) Craniocorpografia ( CCG )
Enquanto a ENG analisa as eventuais alterações dos reflexos vestíbulo - oculares, manifestadas por nistagmos, a craniocorpografia avalia as alterações de posição e equilíbrio corporal decorrentes da via vestíbulo-espinha136. Corresponde aos testes de Romberg e Unterberger, mas com a significativa vantagem de qualificar e registrar precisamente as alterações, possibilitando comparações evolutivas 37, 38.
c) posturografia
Posturografia dinâmica com plataforma computadorizada também avalia o equilíbrio corporal. A via vestíbulo - espinhal transmite informações predominantemente a partir dos otolitos (utrículo e Báculo) para os músculos espinhais e das extremidades inferiores, auxiliando a manutenção da postura bípede ereta. Esse reflexo vestíbulo - espinhal interage a nível espinhal e subcortical com os estímulos músculo - tendinosos proprioceptivos profundos 39 Nos últimos nove anos a posturografia dinâmica computadorizada, em que pese o elevado custo dos sistemas, tem sido utilizada na investigação de distúrbios do equilíbrio de origem vestibular 40, tronco cerebral cerebelar 41, músculo - esquelética, e traumática.
Entretanto, é auxiliar na avaliação dos mecanismos de controle postural e não um teste do "local de lesão" ("sideof - lesion"). Os resultados devem ser avaliados no contexto da história e dos diversos exames realizados 42.
Nível 6: Exames complementares especiais
a ) Potenciais evocados auditivos
Para avaliar a possível redução na velocidade de condução do estímulo auditivo do ouvido interno ao tronco cerebral, que existe no neurinoma e outros tumores de ângulo ponto - cerebelar, recorre-se aos potenciais evocados auditivos.
Atraso na condução nervosa do estímulo sonoro (prolongamento do intervalo onda I-V maior que 4.4ms dependendo do laboratório) indica lesão retrococlear 43,44.
Recentemente foram introduzidos testes para avaliação dos potenciais evocados vestibulares, relacionados aos nervos vestibulares superior e inferior, mas com limitada aplicação clínica no momento.
b ) Tomografia computadorizada
A tomografia computadorizada de ouvidos, condutos auditivos internos, ângulo ponto - cerebelar e cerebral permite avaliar a existência de otites crônicas, labirintites (com classificação), anomalias congênitas do ouvido interno, tumores e alterações isquêmicas ou hemorrágicas cerebrais.
c) Imagem de ressonância magnética
A imagem de ressonância magnética permite avaliar o trajeto do VIII par, e detectar tumores de até 3 mm, bem como diversas lesões /alterações intracerebrais como esclerose múltipla e infartos lacunares.
d) Doppler transcraniano e carotídeo
Lesões no aparelho vestibular, sejam isquêmicas ou hemorrágicas, podem causar distúrbios no equilíbrio. Alterações na circulação vértebro - basilar são as principais causas de isquemia. A artéria vertebral é o primeiro ramo da artéria subclávia, entrando no forâmem transverso de C6 ( raramente C5), e progredindo no interior dos forâmens transversos até C I. A formação de osteófitos é justamente mais comum no processo unciforme articular, onde pode prontamente comprimir a artéria vertebral". Entre C1 e o forâmem occipital a artéria muda dramaticamente em 45° seu trajeto, possibilitando a movimentação do atlas (C1 ) sobre o axis ( C2 ).
No segmento seguinte, intracraniano, a artéria vertebral torna-se mais fina e frágil com a redução das fibras nas camadas adventícias e média. Ambas as artérias vertebrais fundem-se, de forma única no organismo, para formar a artéria basilar. Estudos anatômicos indicam que artérias vertebrais, ao contrário das carótidas, têm o mesmo diâmetro em apenas 8% dos indivíduos, enquanto que em 72% o calibre de uma artéria é pelo menos o dobro da outra (em alguns até 20 vezes maior)45, o que torna evidentes os possíveis danos decorrentes da compressão da artéria dominante.
Diversas síndromes isquêmicas de tronco cerebral podem advir. Métodos não invasivos foram desenvolvidos nos últimos dez anos para avaliar o fluxo sangüíneo carotídeo e vértebro - basilar através do doppler ultra-sônieo4ó, e devem ser empregados nos casos suspeitos. Os benefícios decorrentes da prevenção de AVCs catastróficos são extremamente gratificantes para o paciente e seu médico 3,47.TABELA I - Enfermidades/Drogas associadas a alterações do equilíbrio
TABELA II - Protocolo racional de investigação em distúrbios do equilíbrio
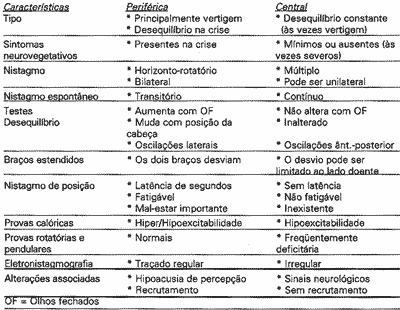
DIAGNÓSTICO DIFERENCIAL
Diversas enfermidades ou alterações funcionais podem levar a sintomas de distúrbios de equilíbrio, o que torna o diagnóstico difícil e requer adequada sistematização 48,49 Inicialmente objetiva-se diferenciar as enfermidades do aparelho vestibular central das periféricas (labirinto e VIII par) (tabela III). Considerando-se as características principais de tipo (vertigem rotatória ou desequilíbrio) e duração (episódica ou prolongada) do sintoma, é possível distribuir as alternativas no diagnóstico diferencial (Tabela IV) 50
SÍNDROMES VESTIBULARES PERIFÉRICAS
Vertigem de origem periférica típica é resultado de um processo unilateral que causa paresia, ou, mais raramente, hiperexeitabilidade de um lado.
a) Neuronite vestibular
Vírus pode afetar o aparelho vestibular de diversos modos. Na neuronite vestibular parece haver infecção autolimitada no próprio nervo vestibular.
Após um quadro gripal surgem os sintomas de vertigem, nistagmo, náuseas e vômito.
A investigação indica hiporreflexia vestibular unilateral sem alterações audiológicas (na audiometria de altas freqüências pode haver hipoacusias'); no teste com óculos de Frenzel o nistagmo espontâneo é detectado "batendo" a componente rápida para o ouvido em 100% dos casos recentes, e em cerca de 80% daqueles com mais de um mês; na ENG, quando consideramos a velocidade angular da componente lenta, dá-se o inverso". Os sintomas melhoram progressivamente em semanas a meses, e o tratamento é inespecífico e sintomático.
b) Ganglionite geniculada (Síndrome de Ramsay - Hunt):
Decorre da ação do vírus do herpes zoster e vem acompanhada de otalgia, erupção vesicular na orelha, hipoacusia, paralisia facial e vertigem. O vírus do herpes zoster parece causar uma labirintite perilinfática. O tratamento também é inespecífico, mas alguns autores preconizam a associação de aciclovir e corticóides nos casos em que haja paralisia facial.
c) Labirintite endolinfática
Pode ser causada por diversos vírus (sarampo, rubéola, influenza) e o quadro clínico é semelhante ao da neuronite, mas com hipoacusia sempre presente.
Quando examinado no início dos sintomas, pode haver nistagmo irritativo. Os sintomas vestibulares regridem lentamente, mas pode permanecer a perda auditiva.
d) Labirintite serosa
Pode ocorrer quando toxinas passam a semipermeável membrana da janela redonda, particularmente se associando a erosão óssea por colesteatoma ou tecido de granulação nas otites médias crônicas. Há hipoacusia sensorial ( coclear ) para altas freqüências e vertigem em alguns casos, com nistagmo tipicamente irritativo. Tende a se normalizar quando tratada a enfermidade do ouvido médio.
e) Labirintite bacteriana
Pode ocorrer com extensão de meningite bacteriana, através de extensão pelo conduto interno ou aqueduto coclear, e raramente como complicação de otite média ou
septicemia; o agente mais freqüente é o Streptococcus pneumoniae. A vertigem é severa por uma semana, mas pode haver desequilíbrio constante cerca de 2 meses. e vertigem posicional por mais de 6 meses.
Pode haver perda total da audição. O tratamento é agressivo com antibióticos, supressores labirínticos e, quando com otite média, miringotomia ampla.
f) Doenças auto - imunes do ouvido interno
Enfermidade incomum , caracteriza-se por hipoacusia progressiva bilateral, flutuante, e função vestibular às vezes comprometidas 53, 54. Os pacientes suspeitos podem ser identificados com os seguintes critérios: l) enfermidade bilateral que não responde a terapêutica convencional; 2 ) sintomas melhoram com corticoterapia; 3 ) presença de enfermidades auto - imunes associadas (doenças do colágeno, psoríase, retrocolite ulcerativa, síndrome de Cogan, vasculares, etc); 4 ) alteração nos testes imunológicos . O tratamento consiste em corticóides e agentes citotóxicos que melhoram ou estabilizam os sintomas. Existe controvérsia se a doença auto - imune do ouvido interno é realmente uma patologia distinta ou apenas uma forma de agressão ao ouvido existente em diversas enfermidades 17,55,56 .
g) Traumatismo craniano ou barotrauma
Fraturas do osso temporal podem ser longitudinais ou transversais, considerando- se o eixo maior do rochedo, ou mais comumente mistas. Fraturas longitudinais não comprometem o conduto auditivo interno ou labiríntico, e não causam vertigem. Fraturas transversais podem transeccionar essas estruturas, causando surdez total, vertigem, e até paralisia facial. Em 2888 traumatismos cranianos atendidos, no Centro de Trauma da Universidade do Texas (Houston), foram diagnosticadas 123 (4.2 %) fraturas de osso temporal, das quais 74% mistas, 13% longitudinais, e 13% transversais; hemotímpano ocorreu em 83% dos casos e otoliquorréia em 21% 57. O tratamento é conservador, com supressores vestibulares, repouso e antibióticos, se com liquorréia; pode ser necessária cirurgia associada a correção da fístula ou paralisia facial, quando não houver recuperação progressiva em alguns dias/semanas. Compensação vestibular central ocorre após algumas semanas, mas desequilíbrio crônico pode permanecer por meses 58,59
h) Fístula perilinfática
Um pequeno vazamento de perilinfa no ouvido médio pode ocorrer através das janelas redonda e oval, como conseqüência de variações bruscas ou extremas de pressão no ouvido médio (vôo, mergulho submarino, espirros ou tosse). Tipicamente há vertigem, hipoacusia flutuante e tinitus após o evento causal. O exame clínico pode ser normal, mas o teste da fístula é usualmente positivo. Pode haver hipoflexia labiríntica no lado comprometido. O processo é autolimitado, mas cirurgia pode ser indicada nos casos em que não ocorra normalização em algumas semanas.
i) Vertigem posicional paroxística benigna de Barany 60
Nesses casos há crise de vertigem fugaz ( 1-2 minutos ) secundária a determinadas posições da cabeça, sem outros sintomas audiológicos. Acredita-se que ocorra em decorrência de um traumatismo inicial que leve o otocônio da mácula utricular a deslocar-se até a ampola do canal posterior (cupulolitíase) , estimulando anormalmente de acordo com a posição 61. Tipicamente o nistagmo ocorre após alguns segundos na posição desencadeante ( período de latência), "bate" (componente rápida ) para o ouvido comprometido quando na posição mais inferior, e é acompanhado de sintomas neurovegetativos. É fatigável e desaparece com a repetição. A vertigem pode ser severa, mas desencadeada apenas em um posição crítica. O processo é autolimitado em 6 - 12 meses, ma exercícios labirínticos auxiliam a recuperação 62. A vertigem posicional paroxística benigna pode ser responsável por 40% dos casos de vertigem em pacientes maiores de 70 anos 63.
Casos severos , sem melhora com medidas conservadoras podem ser submetidos a cirurgia com ressecção do nervo singular (que inerva a ampla do canal semicircular posterior) 64,65 , ou oclusão/participação do canal semicircular posterior 66,67,68 embora não sejam procedimentos freqüentes 69.
j) Lesões na coluna cervical
Alterações músculo - tensionais na coluna cervical, com do ou limitação à extensão ou flexão da coluna, podem causa vertigem por mecanismos ainda pouco compreendidos. tratamento consiste em supressores vestibulares, associados relaxantes musculares e fisioterapia. Devem-se descarta alterações vasculares (insuficiência vértebro - basilar) associada antes de indicar fisioterapia cervical.
k) Doença de Menièrè:
A síndrome típica caracteriza-se por hipertensão endolinfática que leva a hipoacusia sensorial flutuante, tinitus pressão no ouvido, e crises de vertigem com duração de horas pode continuar com desequilíbrio por alguns dias após a crise 70,71,72. A história clínica é sugestiva, mas o exame pode ser norma fora da crise. Há hipoacusia inicialmente para graves (melhor limiar em 2kHz), com períodos de melhora, e podendo progredi para perda em todas as freqüências .Normalmente há hipofunção vestibular no lado acometido. A incidência da doença d Ménière nos estudos populacionais parece variar entre 15 (EUA) a 3400 (Japão) por cem mil habitantes, o que bem ilustra as dificuldades existentes no diagnóstico preciso 73. Cerca de 30% dos casos são bilaterais, e outros 20% também comprometem o ouvido contralateral em cerca de 5 anos 74, e pode haver uma tendência para resolução espontânea da vertigem com o passar dos anos 75. Os sintomas tendem a melhorar com restrição de sal, cafeína, álcool e nicotina. Diuréticos e supressores vestibulares podem controlar a maior parte dos pacientes. Aos casos mais severos pode-se indicar76.
1) Descompressão/shunt do saco encolinfático, embora seja procedimento cirúrgico controverso quanto aos resultados n-78oT9,
2) Instilação de estreptomicinas80 ou gentamicina 81 no ouvido médio (janela redonda );
3) Neurectomia vestibular 82,83,84.
1) Síndrome de Cogan
É uma enfermidade sistêmica caracterizada por ceratite intersticial não sifilítica, episódios de vertigem, tinitus e hipoacusia neurossensorial (rapidamente progressiva e com mau prognóstico). A etiologia é desconhecida, sendo agrupada entre as enfermidades imunológicas que produzem vasculares; deve ser considerada no diagnóstico diferencial de doença auto - imune do ouvido interno.
m) Neurinomas do acústico:
Neurinomas do acústico são habitualmente Schwanômas do nervo vestibular que se apresentam com sintomas de desequilíbrio ou vertigem em apenas 8-13% dos casos 85,86. A compressão do nervo coclear causa os sintomas iniciais mais freqüentes: hipoacusia unilateral progressiva em 69-95% e tinitus agudo constante em 10-31%.
Estima-se a incidência em 8 por um milhão de habitanteS17. A suspeita clínica pode ser confirmada por testes audiológicos que indiquem hipoacusia neural (retrococlear), e hiporreflexia labiríntica18, aumento do intervalo I-V no potencial evocado auditivo, mas é confirmada pela tomografia computadorizada de alta resolução (tumores maiores de 15mm) ou imagem de ressonância magnética (tumores até 3mm)89. O tratamento é cirúrgico, mas alguns casos (idosos com enfermidades sistêmicas e tumores pequenos) podem ser mantidos em observação com CT periódicos, para avaliar o ritmo de crescimento do tumor 90.
n) Tumores do ângulo ponto - cerebelar:
Além dos neurinomas do acústico (responsáveis po 75% dessas lesões 91, pode-se encontrar meningiomas, Schwanômas do nervo facial, alças vasculares, colesteatoma congênito, e tumores metastáticos. Inicialmente tem-se hipoacusia neural (retrococlear) progressiva e tinus; com o tempo surge desequilíbrio e vertigem. O tratamento é essencialmente cirúrgico.TABELA III - Síndrome vestibular periférica e central
TABELA IV - Diagnóstico diferencial das síndromes vestibulares
SÍNDROMES VESTIBULARES CENTRAIS
Alterações vasculares que causem tontura ou vertigem são principalmente secundárias a isquemia nos vestibulares, e manifestam-se associadas a diversos sintomas decorrentes de alterações em outros núcleos do tronco cerebral: visão, fala, deglutição, nível de consciência, sensibilidade e atividade muscular 92 Embora a aterosclerose seja o fator principal na redução do fluxo sangüíneo, outros fatores podem participar, como insuficiência cardíaca, infarto do miocárdio e arritmias cardíacas.
a) Insuficiência vértebro - basilar:
Pode ser causa freqüente de vertigem nos pacientes maiores de 50 anos (antes naqueles com diabete, hipertensão, hiperlipidemias, ou policitemia), determinada pela redução no fluxo sangüíneo vértebro - basilar associada a aterosclerose, hipotensão ortostática, compressão mecânica na coluna cervical (osteófitos), e a síndrome do roubo subclávia. A crise de vertigem é súbita, dura alguns minutos, e é habitualmente acompanhada de náuseas e vômitos. Outros sintomas incluem alterações visuais, diplopia, e cefaléia. Algumas apresentações clínicas podem ser particularizadas. O diagnóstico é feito através da história clínica"', mas pode ser comprovado pela ultrasonografia com Doppler transcraniano 94.