Ano: 2000 Vol. 66 Ed. 6 - Novembro - Dezembro - (4º)
Seção: Artigos Originais
Páginas: 598 a 602
PAPILOMA INVERTIDO NASOSSINUSAL - EXPERIÊNCIA EM 30 CASOS.
Inverted Sinonasal Papilloma - 30 Cases Experience.
Autor(es):
Carlos E. Cervantes*,
Pedro P. V. C. Cintra**,
A. Pinto***.
Palavras-chave: papiloma invertido, degloving, neoplasias nasais, neoplasias nasossinusais
Keywords: inverted papilloma, degloving, nasal neoplasims, paranasal neoplasis
Resumo:
Introdução: O papiloma invertido nasossinusal (PINS) representa de 0,5% a 4% de todos os tumores nasossinusais, e apresenta controvérsias quanto à sua etiologia, diagnóstico e tratamento.Objetivo: Mostrar nossa experiência em 30 casos de PINS através da avaliação diagnostica, conduta, recorrência e associação com malignização, comparando nossos resultados com os da literatura. Materiais e métodos: Foi realizado um estudo retrospectivo de 30 casos de PINS tratados no período de 1985 a 1998. Resultados: As queixas mais comuns foram obstrução nasal unilateral, rinorréia mucopurulenta, epistaxe e cefaléia. Os locais de acometimento mais comuns foram a fossa nasal, seio maxilar e seio etmoidal. Conclusão: O papiloma invertido nasossinusal é infreqüente, está associado à malignidade em 10% dos casos, e a via utilizada para ressecção deve ser a sublabial com degloving médio facial, com maxilectomia medial, onde não houve recorrência.
Abstract:
Introduction: Inverted sinonasal papilloma (ISP) represents 0,5% a 4% of all sinonasal tumors and we still have controversies about your etiology, diagnoses, malignancy and surgical management. Objective: We demonstrate our experience in 30 cases of ISP by diagnostic evaluation, management, recurrence and association with squamous cell carcinome and compare our results with the literature. Material and Method: We did a retrospective study of 30 cases of ISP between 1985 and 1998. Results: The most common symtoms are unilateral nasal obstruction, purulent rhinorrhea, epistaxis and headache. The usual sites include nasal cavity, maxillary and ethmoidal sinus. Conclusions: ISP is rare, associated with malignancy in 10% of cases and the usual approach to resection must be medial maxillectomy with medio-facial degloving, which provides no recurrence in our statistics.
![]()
INTRODUÇÃO
Os PINS constituem tumores benignos que representam 0,5 a 4% de todos os tumores nasais3, 10, 19. São mais freqüentes em pessoas do sexo masculino (5:1)1, 3, 7, 17, na raça branca e entre a quinta e a sexta décadas de vida14, 18.
Foi primeiramente descrito por Ward, em 1854; e mais especificamente caracterizado como um tumor por Ringertz, em 193817.
Apesar de apresentarem certas controvérsias em relação à sua etiologia, à sua malignização e o tratamento cirúrgico, OS PINS demonstram características bem definidas: são predominantemente unilaterais, têm tendência a recorrência e são de capacidade destrutiva1, 7, 8.
Difere fundamentalmente de outros tipos de papilomas nasais, pelo seu comportamento clínico e histopatológico. Assemelham-se mais a massa polipóide lisa e crescem com a inversão do epitélio para dentro do estroma do tecido conectivo15, 17 (Figura 1 e 2).
A etiologia do papiloma invertido é desconhecida. Sua associação com infecção virai tem sido demonstrada, principalmente a relação entre o HPV e a malignização do papiloma invertido6, 12, 14, 17, 18. Fatores ocupacionais, como exposição a fumaças, poeiras, aerossol etc., também são considerados suspeitos em sua patogênese4.
Sua localização anatômica mais freqüente é no nível da parede lateral do nariz e meato médio, sendo os seios maxilar e etmoidal os mais afetados2, 9, 13, 16, 17 - embora que, em estádios mais avançados, possa ocorrer invasão orbitaria e intracraniana5.
O estadiamento clínico do PINS é feito por similaridade com o do neuroblastorna olfatório, segundo Kadish11:
Estádio A - confinado à fossa nasal;
Estádio B - confinado à fossa nasal e seios paranasais;
Estádio C - estende-se para atém dos seios paranasais, em direção a órbita e/ou tecidos moles;
Estádio D - estende-se para além dos seios paranasais, em direção a nasofaringe e/ou intracranial.
Clinicamente, manifestam-se com obstrução nasal unilateral, rinorréia, dor ou pressão facial e freqüentemente apresentam historia de cirurgias anteriores (polipectomias, etmoidectomias, Caldwell-Luc)17. O tratamento cirúrgico é o indicado e varia de acordo com a extensão da lesão.
A cirurgia radical com maxilectomia medial "em monobloco" é o procedimento que tem apresentado maior taxa de bons resultados; porém, a cirurgia endoscópica tem sido utilizada em casos bem limitados, sem acometimento de seios paranasais9, 13.
Este trabalho enfoca o diagnóstico e a conduta em 30 casos de PINS tratados no período de 1985 a 1998.
MATERIAIS E MÉTODOS
Foram revisados os prontuários de 30 pacientes portadores de PINS, tratados no período de 1985 a 1998 no Núcleo de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço de São Paulo. Pacientes em número de 27 apresentaram somente papiloma invertido; e três pacientes apresentaram papiloma invertido associado a carcinoma espinocelular. A avaliação dos pacientes foi realizada através de exame otorrinolaringológico completo, videoendoscopia nasal e tomografia computadorizada. Em 18 casos foram realizadas biópsias no pré-operatório com confirmação diagnostica de PINS. Em seis casos havia suspeita de malignidade associada, tendo sido realizada biópsia de congelação no per-operatório com confirmação de PINS e malignidade associada em dois casos.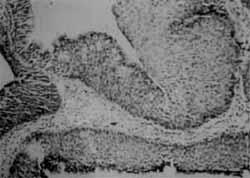
Figural e 2. Corte histológico de papiloma invertido mostrando a inversão do epitélio para dentro do estroma adjacente (HE, 10x).
Um caso teve a confirmação de malignidade associada somente cota o exame anátomo-patológico pós-operatório. Seis casos operados tiveram confirmação diagnostica de PINS através de anatomo-patológico da peça cirúrgica no pós-operatório. Para a elaboração do trabalho foram coletados dados sobre a idade, sexo, raça, quadro clínico, localização das lesões, malignidade associada e tratamento dos PINS em nosso serviço. A média ele seguimento foi de 36 meses (de 12 a 132 meses).
RESULTADOS
Idade, sexo e raça
A idade média foi de 51 anos, com pico de incidência - entre a quinta e sexta décadas de vida. A predominância foi em indivíduos do sexo masculino, na proporção de cinco homens para uma mulher. A proporção racial foi de 25 pacientes da raça branca (83,3%) e cinco pacientes da raça negra (16,7%).
Sinais e sintomas
A sintomatologia mais comumente encontrada foi a obstrução nasal, sendo unilateral em 29 casos (96,6%), e bilateral em um caso (3,4%).Outros sintomas encontrados, todos associados à obstrução nasal, foram: epistaxe em 12 casos (40%), cefaléia em 13 casos (43,3%), rinorréia mucopurulenta em 25 casos (83,3%), algia facial em cinco casos (16,6%), alterações orbitárias em um caso (3,3%) e deformidade nasal em dois casos(6,6%).
O exame das fossas nasais revelou massa, mais comumente de característica polipóide. Casos em número de 18 (60%) apresentavam história de cirurgias anteriores.
Localização das lesões
Casos em número de 30 (100%) apresentavam comprometimento de uma ou ambas as fossas nasais, podendo estar comprometidos um ou mais seios paranasais; e o comprometimento isolado somente da cavidade nasal foi encontrado em três casos (10%). Os seios paranasais mais comprometidos foram, em ordem decrescente; o seio maxilar, 27 casos (90%), seio etmóide, 17 casos (56,6%), seio esfenóide, um caso (3,3%), e o seio frontal não estava comprometido em nenhum caso.
O estadiamento clínico dos PINS na nossa casuística, de acordo com a classificação de Kadish, foram 25 casos estadiados como B (83,4% ), três como A (10% ) e dois como C (6,6% ).
Malignidade associada
Três casos (10%) apresentaram, ao exame histológico, tumor maligno associado do tipo espinocelular.
Tratamento
O tratamento cirúrgico é o de escolha e a abordagem depende do estadiamento. A via sublabial com degloving médio facial foi utilizada em 26 (86,6%) procedimentos cirúrgicos, com maxilectomia medial, não havendo recidiva neste grupo.
A ressecção via endoscópica/ microcirúrgica foi realizada em quatro casos (13,3%). Houve recidiva em dois casos(6,6%) submetidos a cirurgia endoscópica, que foram reoperados via microcirúrgica com maxilectomia medial.
DISCUSSÃO
O PINS compreende de 0,5% a 4% de todos os tumores nasossinusais3, 10, 19. Devido à sua baixa incidência, o estudo epidemiológico deste tumor necessita de dados por um longo período. Em nossa casuística, totalizamos 30 casos no período de 13 anos, o que correspondeu a 2,3 casos novos por ano. Vrabec (1994)19 encontrou 101 casos em 25 anos (quatro casos/ ano) e Lawson e colaboradores (1995)10 encontraram 112 casos em 20 anos (5,6 casos/ano).
A predominância de pacientes do sexo masculino na proporção de cinco homens para uma mulher é semelhante a relatos de outros autores1, 3, 7, 17. Com relação à idade dos pacientes no momento do diagnóstico, verificou-se que se estendeu de 25 a 70 anos, sendo maior a incidência entre a quinta e sexta décadas de vida, concordando com achados de Myers (1981) 15 e Vrabec (1994)19.
Como Ringertz descreveu em 1938, o papiloma invertido histologicamente caracteriza- se com o crescimento e inversão do epitélio para dentro do estroma do tecido conectivo e tem a propensão a recorrer caso haja ressecção incompleta17. Isto coincide com a descrição de Olphen, 1988, e Ingle, 19988, 16.
A causa do tumor permanece desconhecida. Recentes trabalhos sugerem que o papilomavirus (HPV) desempenha um papel importante em sua patogenia, e certos tipos de vírus podem estar associados com sua transformação malígna6, 14, 17, 18. Um provável aumento na incidência desta patologia em pacientes com exposição a fumaças variadas, poeiras e aerossol foi evidenciado, embora faltem estudos para que isto possa ser afirmado4.
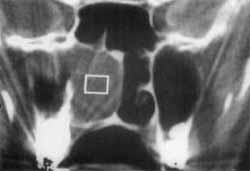
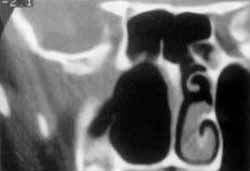
A localização anatômica mais freqüente da lesão é no nível da parede nasal lateral do nariz e meato médio, sendo importante ressaltar que, após as fossas nasais, os seios maxilar e etmoidal foram os mais comprometidos2, 9, 13, 16, 17. Em nossa casuística, o seio maxilar e etmoidal, juntamente com as fossas nasais, foram também os mais acometidos (83,3%) (Figura 3 e 4). A localização difere dos papilomas exofíticos, que se localizam multicentrícamente no septo nasal'. A invasão da órbita e tecidos moles peri-orbitarias ocorre, embora em casos mais avançados, onde a destruição da lâmina papirácea já está presente, com o crescimento excessivo do tumor. Elner descreveu 10 casos com invasão da órbita em 19955.
Figura 3. TC mostrando massa tumoral em fossa nasal direita e seio maxilar direito diagnosticada como papiloma invertido (estádio F3). Imagem pré-operatória.
Figura 4. TC mostrando aspecto pós-operatório de maxilectomia medial direita, com remoção de toda a massa tumoral.
A obstrução nasal (100%), rinorréia mucopurulenta (83,3%), cefaléia (43,3%), epistaxe (40%), algia facial (16,6%), deformidade nasal (6,6/0) e alterações orbitárias (3,3%) representaram as queixas iniciais dos pacientes, coincidindo com a descrita na literatura2, 15, 17, 18, o que reforça a importância de se realizar o diagnóstico diferencial entre infecção crônica nasossinusal e tumores nasossinusais12. Acreditamos que, em vista das muitas coincidências na apresentação clínica de quadros infecciosos e tumorais nasais, a suspeita de tumor deve estar sempre presente, possibilitando uni diagnóstico precoce.
À rinoscopia muitas vezes é difícil distinguir precisamente pólipos nasais inflamatórios de papiloma invertido. Muitas vezes os dois estão presentes; com a diferença que freqüentemente os pólipos são bilaterais e o papiloma invertido é unilateral. Se há suspeita de papiloma invertido, biópsia sob anestesia local deve ser feita antes do tratamento definitivo.
Em nosso estudo, houve recorrência em dois casos submetidos a ressecção através de cirurgia endoscópica conservadora, e tiveram necessidade de reoperação através da via microcirúrgica com maxilectomia medial. Existem descrições como a de Tos2, em 1995, onde a recorrência foi de 50% em 28 pacientes submetidos a ressecção, via rinotomia lateral, com maxilectomia medial. Já a recorrência cios papilomas exofíticos é muito comum, sendo encontrada em até 66% dos casos, segundo relatos do mesmo autor2. A recorrência para os casos com invasão orbitária foi de 80%, segundo Elner5.
Uma das razões atribuídas a recorrência tumoral é o achado de mucosa respiratória metaplásica adjacente ao leito tumoral. Assim sendo, se todo tumor visível é ressecado, a mucosa metaplásica adjacente pode eventualmente evoluir em uma formação tumoral. Tumor multicêntrico é também visto.
Em 10% dos nossos casos, houve associação com o carcinoma espinocelular diagnosticado através de exame anatomopatológico após ressecção do tumor. Nestes três casos, o tratamento cirúrgico foi considerado completo, com a área de malignização fazendo parte da remoção em monobloco. Isto assemelha- se a dados de outros autores, como o de Bernauer (13%)1 e Ravah (7%)18, enquanto que Lesperance encontrou 14 casos associados a malignidade, em 51 estudados, totalizando 27%11. A diferença é muito significativa para os casos com invasão de órbita, onde Elner descreve a associação com o carcinoma espinocelular em 100% dos 10 casos estudados5.
Tomografia computadorizada axial e coronal é importante para avaliar a extensão da doença, pois é comum a presença de sinusite obstrutiva concomitante. Para distinguir entre secreção retida e extensão tumoral, uma ressonância nuclear magnética pode ser necessária.
O tratamento preconizado em nosso serviço como de escolha, foi o cirúrgico através da via sublabial, com degloving médio facial com maxilectomia medial em 86,6% dos procedimentos realizados, e ressecção endoscópica/microcirúrgica em 13,3% dos casos. Os resultados foram satisfatórios, com recidiva em dois casos (6,6%) submetidos a ressecção endoscópica, que foram reoperados via microcirúrgica com maxilectomia medial. Muitos autores preconizam a via rinotomia lateral com maxilectomia medíal como a via de escolha, obtendo um grau de cura semelhante ao nosso9, 17.
A abordagem transnasal é indicada para tumor limitado ao septo ou cornetos inferior e médio, que devem ser totalmente ressecados, juntamente com estudo de suas margens cirúrgicas.
Consideramos alta a incidência de 10% de associação do PINS com carcinoma espinocelular, e também sua recorrência.
Portanto, concordando com Lesperance, preconizamos acompanhamento longo, através de exame clínico, videoendoscopia nasal e tomografia computadorizada para todos os pacientes com papiloma invertido, principalmente aqueles submetidos a ressecção através de cirurgia endoscópica11.
CONCLUSÃO
O PINS é um tumor nasal relativamente infreqüente.
Devido aos sintomas inespecíficos, deve ser feito diagnóstico diferencial com outros tumores e quadros infecciosos crônicos nasossinusais.
Apesar de hoje já termos resultados com abordagens mais limitadas, em nossa opinião a recorrência alta observada por certos autores deve-se à ressecção incompleta, e não em monobloco.
Como á maioria dos tumores são diagnosticados no estádio B, a maxilectomia medial através de uma abordagem sublabial oferece melhores condições de ressecabilidade tumoral, com acentuada redução dos índices de recorrência.
O acompanhamento de longo prazo, com exames clínico, videoendoscopia nasal e tomografia computadorizada, deve ser realizado devido à possibilidade de recorrência e associação com o carcinoma espinocelular.
REFERÊNCIAS BIBLIOGRÁFICAS
1. BERNAUER, H. S.; WELKOBORSKYE, H. J.; TILLING, A. et. al. - Inverted Papillomas of the Paranasal Sinuses and the Nasal Cavity: DNA Indices and HPV Infection. American journal of Rhinology, 11: 155-160, 1997.
2. BUCHWALD, C.; TOS, M.; FRANZMANN, M. B. - Sinonasal Papillomas: A Report of 82 Cases in Copenhagen County, Including a Longitudinal Epidemiological and Clinical Study. Laryngoscope, 105: 72 - 79, 1995.
3. DAMMANN, F.; PEREIRA, P.; LANIADO, M. et. al. - Inverted Papilloma of the Nasal Cavity and the Paranasal Sinuses: Using CT for Primary Diagnosis and Follow-Up. AJR, 172: 543 - 548, 1999.
4. DEITMER, T.; WIENER, C. - Is there na Occupational Etiology of Inverted Papilloma of the Nose and Sinuses? Acta Otolaryngol, 116: 762 - 765, 1996.
5. ELNER, V. M.; BURNSTINE, M. A.; GOODMAN, M. L. - Inverted Papillomas That Invade the Orbit. Arch Ophthalomol, 103:1178 - 1183,1995.
6. GAFFEY, M. J.; FRIERSON, H. F.; WEISS, L. M. - Human Papillomavirus and Epstein-Bar Virus in Sinonasal Schneiderian Papillomas. An In Situ Hybridization and Polymerase Chain Reaction Study. A. J. C. P., 106: 475-482, 1996.
7. GUICHARD, C.;GILAIN, L.; SAMAD, I. A. A. - Epithelial Cell Proliferation, Apoptosis, and Apoptosis Inhibition in Inverted Papillomas. Laryngoscope, 108: 716 - 720, 1998.
8. INGLE, R.; JENNINGS, T. A.; GOODMAN, M. L.; et. al. - CD44 Expression in Sinusal Inverted Papillomas and Associated Squamous Cell Carcinoma. A.J. C. P., 109: 309 - 314, 1998.
9. KAMEL, R. H. - Transnasal Endoscopic Medical Maxillectomy in Inverted Papilloma. Laryngoscope, 105: 847 - 853, 1995.
10. LAWSON, W.; HO, B. T.;SHAARI, C. M. et al. - Inverted Papilloma: A Report of 112 Cases. Laryngoscope, 105: 282 - 288, 1995.
11. LESPERANCE, M. M.; ESCLAMADO, R. M. - Squamous Cell Carcinoma Arising in Inverted Papilloma. Laryngoscope, 105: 178 - 183, 1995.
12. LUND, V. J. - Malignant Tumours of the Nasal Cavity and Paranasal Sinuses. ORL, 45: 1- 12, 1983.
13. MACCARRY, W. S.; GROSS, C. W.; REIBEL,J. F.-Preliminary Report: Endoscopic Versus External Surgery in the Management of Inverting Papilloma. Laryngoscope, 104: 415 - 419, 1994.
14. M ACDONALD, M. R.; LE, K.T.; FREEMAN, J. - A Majority of Inverted Sinonasal Papillomas Carries Epstein-Barr Virus Genomes. Cancer, 75: 2307 - 2312, 1995.
15. MYERS, E. N.; SCHRAMM, V. L.; BARNES, E. L. - Management of Inverted Papilloma of the Nose and Paranasal Sinuses. Laryngoscope, 91: 2071 - 2084, 1981.
16. OLPHEN, A. F. V.; LUBSEN, H.; VERLAATJ. W. V. - An Inverted Papilloma With Intracranial Extension. The Journal of Laryngology and Otology, 102: 534 - 538, 1998.
17. PHILLIPS, P. P.; GUSTAFSON, R. O.; FACER, G. W. - The Clinical Behavior of Inverting Pappiloma of the Nose and Paranasal Sinuses: Report of 112 Cases and Review of the Literature. Laryngoscope, 100: 463-469,1990.
18. RAVEH, E.; FEINMESSER, R.; SHPITZER, T. et. al. - Inverted Papilloma of the Nose and Paranasal Sinuses: A Study of 56 Cases and Review of the Literature. Israel J. Med. Sci., 32: 1163 - 1167, 1996.
19. VRABEC, D. P. -The Inverted Schneiderian Papilloma: A 25 - Year Study. Laryngoscope, 104: 582 - 605, 1994.
* Médico Residente do Núcleo de Otorrinolaringologia de São Paulo.
** Médico Assistente do Núcleo de Otorrinolaringologia de São Paulo.
*** Diretor do Núcleo de Otorrinolaringologia de São Paulo.
Núcleo de Otorrinolaringologia de São Paulo.
Endereço para correspondência: José A. Pinto - Al. Nhambiquaras, 159 - Indianópolis - 04090-010 São Paulo/ SP.
Telefone/Fax: (0xx) 5573-1970 - E-mail: ppcintra@dglnet.com.br
Artigo recebido em 31 de março de 2000. Artigo aceito em 17 de agosto de 2000.