Ano: 2000 Vol. 66 Ed. 5 - Setembro - Outubro - (4º)
Seção: Artigos Originais
Páginas: 444 a 452
RINOSSINUSITE EM PACIENTES INFECTADOS PELO VÍRUS DA IMUNODEFICIÊNCIA HUMANA (HIV): ESTUDO CLÍNICO E MICROBIOLÓGICO.
Rhinosinusitis in Patients with Human Immunodeficiency Virus (HIV): Clinical and Microbiological Aspects.
Autor(es):
Miguel A. Hyppolito*;
Wilma T. Anselmo de Lima**;
Roberto Martinez***.
Palavras-chave: rinossinusites, vírus da imunodeficiência humana, microbiologia, antibioticoterapia
Keywords: rinossinusitis, human immunodeficiency virus, mycrobiology, antimicrobial therapy
Resumo:
Introdução: Estudos recentes têm apresentado o crescente aumento na incidência de rinossinusite crônica e recorrente em pacientes infectados pelo vírus da imunodeficiência humana (HIV), relacionando-o à gravidade do quadro e dificuldade do tratamento, buscando definir sua etiologia infecciosa para a terapêutica antimicrobiana mais adequada. Objetivos: Buscar a positividade de amostras obtidas de punção dos seios maxilares em pacientes HIV com rinossinusite crônica, definindo o agente etiológico infeccioso quando presente, e contribuir para o tratamento antimicrobiano mais adequado nestes casos. Material e método: 21 pacientes HIV e 14 pacientes não HIV com diagnóstico de rinossinusite crônica e recorrente foram submetidos a coleta de amostras do antro maxilar por punção via fossa canina ou no ato cirúrgico. As amostras foram submetidas a exame microbiológico para bactérias aeróbias, anaeróbias e micobactérias e cultura para fungos. Foram analisados dados clínicos e exames laboratoriais e de imagem. Resultado: observamos ausência de crescimento em 33,32% dos pacientes HIV e 28,57% dos não HIV. No grupo de pacientes HIV encontramos predomínio do Staphylococcus aureus (16,65%), seguido do Staphylococcus epidermidis, Streptococcus pneumoniae e Peptostreptococcus sp. (11,10%). No grupo de pacientes não HIV encontramos predomínio da Pseudomonas aeruginosa e Klebsiella pneumoniae (18,18%). Conclusão: Os dados mostram a prevalência de bactérias aeróbias, cocos gram positivos na rinossinusite crônica de pacientes HIV, seguidos de anaeróbios e sem especial destaque para a Pseudomonasaeruginosa, como propõem diversos trabalhos. No grupo dos não HIV encontramos predomínio de bacilos gram negativos. Os índices de negatividade foram altos, podendo se questionar se estas bactérias não seriam contaminantes de uma mucosa predisposta por alterações estruturais irreversíveis, podendo esses agentes contribuir para aumentar o dano estrutural. Devido à possibilidade da presença de germes atípicos em pacientes HIV com rinossinusite crônica, e pela própria característica de recorrência dos quadros nessa população, a utilização dos antibióticos de segunda escolha para rinossinusites, bem como de antifúngicos, deve ser considerada.
Abstract:
Introduction: Studies have been reported a increase in chronic and recurrent rinossinusitis in human virus immunodeficiency (HIV) infected patients and this account with severity and difficult to treat, trying to define the etyology and correct antimicrobial treatment. Purpose: Available positive cultures with antral maxilary sinus puncture through oral cavity in HIV patients with chronic rinossinusitis get infectious agent, when present and to contribute adequating antimicrobial treatment in this population. Material and methods: 21 HIV patients and 14 normal patients with chronic and recurrent rinossinusitis were going through antral maxilary puncture to canine dimple or during endonasal surgery. This material was examined by microbiologyst to aerobic, anaerobic, micobacterial and fungus agents. Clinical, laboratory and radiologycal features was available. Results: Negativity was observed in 33,32% and 28,57% of the antimicrobial cultures on HIV and NON-HIV patients, respectivelly. On HIV patients the Stbaphilococcus aureus becoming positive in 16,65%, Stapbilococcus epidermidis, Streptococcus pneumoniae and Peptostreptococcus sp. get positive in 11.10%. In NON-HIV patients, Pseudomonas aeruginosa, Klebsiella pneumoniae becoming positive in 18.18%. Conclusion: It was observed most positivity to aerobic gram positive cocos and anaerobic agents in HIV patients with chronic rinossinusitis, without special positivity to Pseudomonas aeruginosa like some other studies. In NON-HIV patients, the gram negative roads was most frequent. The increased negativity can do we think abouth this bacterial agents can be contamination to the sinus mucosa with irreversible structural damage and this contribute to increase this structural damage. For the possibility of atipical antimicrobial agents on HIV patients with chronic rinossinusitis and caracteristic recurrential on this population, the antimicrobial terapy with second choice drugs to rinossinusitis, as well antifungi drugs most be considered.
![]()
INTRODUÇÃO
Pacientes infectados pelo vírus da imunodeficiência humana (HIV) têm apresentado aumento na prevalência de rinossinusites tanto na forma aguda quanto crônica, sendo esta última, manifestada através de quadros recorrentes de gravidade crescente, com a evolução da infecção pelo HIV1, 5, 6, 10, 18.
Desde 1993 alguns autores têm mostrado, principalmente em estudos prospectivos, um aumento nos casos de rinossinusite neste grupo de pacientes, tentando demonstrar os agentes infecciosos mais comuns responsabilizados como possíveis causadores das alterações crônicas dos seios da face e suas recorrências, bem como sua correlação com pacientes não infectados pelo HIV com o mesmo quadro` Destacam-se como principais microorganismos causadores de rinossinusite aguda nos pacientes HIV: Streptococcus pneumoniae, Streptococcus viridans e Pseudomonas aeruginosae, nos casos crônicos, principalmente a Pseudomonas aeruginosa, Stapbylocoecus aureus e microorganismos anaeróbios, ressaltando-se também a ascensão de microorganismos atípicos como a histeria monoeytogens, Aspergillus, micobactérias atípicas, Mycrosporidios, Crvptosporidium e Acanibamoeba, bem como vírus (Citomegalovírus)2, 5, 10, 18, 3, 9, 11, 14, 16, 23, 4.
Múltiplas variáveis contribuem para que os resultados de culturas de seios da face possam ser valorizadas como representativas de doença dos seios da face, desde o próprio diagnóstico de rinossinusite crônica, técnicas de coleta de material representativo dos seios maxilares, possível diferença no tipo de agente encontrado no antro maxilar e complexo ostiomeatal, meios de transporte e conservação do material obtido, erros de técnica de coleta do material, contaminação da amostra obtida e multiplicidade de agentes isolados, entre outros8, 15, 17.
A literatura mostra que a imunidade celular no paciente HIV é importante para a manifestação de quadros agudos rinossinusais ou quadros recorrentes, apresentando maior prevalência de pacientes com contagem CD4 < 200/ mm3 e presença de outras doenças oportunistas, muitas vezes contribuindo para a evolução fatal da AIDS5, 6, 10, 24.
Observa-se que pacientes HIV apresentam história clínica pregressa a provável aquisição do HIV compatível com doença rinossinusal crônica alérgica ou não, e que, na medida em que a imunidade celular vai sendo comprometida, os quadros de rinossinusite aguda vão se tornando mais freqüentes, com recorrências de difícil controle17, 1, 19, 8.
Quanto a fatores predisponentes, não existem dados correlacionando alterações anatômicas ou rinite alérgica pregressa como determinantes para a manifestação de rinossinusites em pacientes HIV. O uso de drogas inalatórias foi aventado como significante fator predisponente para a rinossinusite nestes grupo de pacientes13, 20.
Existem trabalhos que correlacionam níveis aumentados de IgE e atraso na motilidade mucociliar em pacientes HIV - como sendo importantes para a severidade do quadro rinossinusal e recorrência do mesmo13, 20.
No único estudo referente realizado no Brasil para pacientes HIV com rinossinusite crônica, o padrão de prevalência dos microorganismos envolvidos segue o da literatura para rinossinusite aguda, com predomínio de Streptococcus pneumoniae e Streptococcus viridans (28,13%). Clostridium sp., Clostridium perfringes e Peptoeocczts micros apresentam menor prevalência, o que foi semelhante aos microorganismos encontrados no grupo não HIV com rinossinusite crônica17.
Os objetivos deste estudo foram:
1. Estudar a positividade de culturas de amostras do antro maxilar em pacientes HIV com o diagnóstico de rinossinusite crônica com ou sem recorrências.
2. Tentar identificar os microorganismos mais freqüentemente envolvidos nos casos de rinossinusites em nossos pacientes portadores do HIV.
3. Contribuir para que o tratamento antimicrobiano empírico do para o tratamento desta patologia em pacientes HIV seja executado da maneira mais adequada possível.
MATERIAL E MÉTODO
Os 21 pacientes HIV que constituíram o grupo de estudo foram encaminhados ao nosso ambulatório pelo infectologista, com diagnóstico prévio de rinossinusite, sendo alguns inclusive com tratamento clínico e/ou profilático com antibióticos para doenças oportunistas. Na ficha de encaminhamento, os dados, que para o clínico sugeriram a hipótese diagnostica de rinossinusite, foram principalmente a cefaléia sem especificação de sua localização, febre, que em alguns casos era o único dado encontrado, e obstrução nasal, que em todos os casos era uma manifestação presente antes mesmo do diagnóstico confirmatório de infecção pelo HIV.
Tais pacientes foram avaliados quanto à história clínica, exame físico otorrinolaringológico e exame radiológico dos seios da face, acrescentando-se ao diagnóstico de rinossinusite os diagnósticos de rinossinusite crônica ou rinossinusite crônica com recorrência. Todos os pacientes apresentavam história pregressa ao diagnóstico do HIV sugestiva de rinossinusite crônica.
Os pacientes foram submetidos a punção do seio maxilar comprometido, somente do lado que apresentava maior comprometimento radiológico e/ou secreção purulenta na região do complexo ostiomeatal, visualizada por nasoendoscopia rígida.
Após explicação da necessidade do procedimento e do consentimento do paciente, o procedimento era realizado. Todas as punções foram realizadas em ambulatório, sob anestesia tópica da mucosa com spray de xylocaína a 10% e infiltração da fossa canina com xylocaína a 2%, sem vasoconstritor, após higiene oral com antisséptico bucal e antissepsia local com PVPI. O paciente foi submetido a punção da fossa canina com trocater adequado, tendo acesso ao antro maxilar de onde foi colhida a secreção purulenta local ou realizado lavado da cavidade com soro fisiológico estéril, nos casos em que não havia secreção purulenta. O material foi encaminhado ao laboratório de microbiologia do HCRP - FMRP em meio adequado (Culture Swab Transport System - DIFCO Laboratories) para aeróbios, em tubo de ensaio com meio adequado para cultura de fungos e micobactérias e meio apropriado para aneróbios, frasco a vácuo.
Por dificuldades técnicas inerentes ao procedimento e ao serviço, não foi possível coleta de material adequado da mucosa do antro maxilar para biópsia ou cultura.
Após a coleta das amostras, o antro maxilar foi irrigado com solução de Rifocina (500 mg) e soro fisiológico 0,9%, verificanciose a saída da solução via fossa nasal ipsilateral e a mucosa jugal suturada com um ponto de categut 3.0, com subseqüente higiene oral com solução antisséptica bucal e aplicação de antiinflamatório não hormonal, com ação de 24 horas.
As amostras foram submetidas a cultura e identificação dos agentes microbianos, seguindo a rotina utilizada pelo laboratório de nosso hospital, utilizando-se técnicas internacionais padronizadas para o procedimento (Livro de Procedimentos Laboratoriais do HCFMRP- Anexo I(1-18 )).
Os pacientes que apresentaram secreção purulenta à punção foram tratados com antibiótico de escolha, de acordo com as drogas utilizadas anteriormente e resposta clínica às mesmas. Esse foi alterado cinco dias mais tarde, quando ficavam prontos os resultados definitivos de cultura e antibiograma, cinco dias após.
Como grupa de comparação para os resultados de culturas, foram escolhidos aleatoriamente os pacientes (n=14) submetidos a cirurgia endoscópica nasal com quadro de rinossinuste crônica e recorrências, com amostras obtidas por aspiração do antro maxilar via complexo ostiomeatal aberto durante o procedimento cirúrgico. O material foi analisado pelo mesmo laboratório de microbiologia.
RESULTADOS
A disposição nos dois grupos é apresentada na Tabela 1, evidenciando distribuição igualitária por sexo e idade no grupo de pacientes HIV.
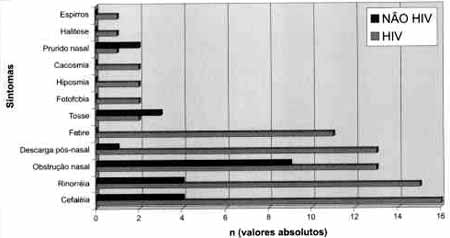
Com relação aos sintomas clínicos nos pacientes HIV, encontramos como principal sintoma a cefaléia (16/21), seguida de rinorréia (15/21), descarga pós nasal (13/21), obstrução nasal (13/21) e febre (11/31); e, com menor freqüência, de cacosmia, hiposmia, fotofobia e tosse. No grupo de pacientes não HIV, encontramos a obstrução nasal (9/14), cefaléia (4/14), rinorréia (4/14) e tosse (3/14) (Gráfico 1).TABELA 1 - Distribuição por sexo e idade nos grupos de pacientes portadores do HIV e nos não HIV.
TABELA 2 - Tempo de evolução em dias do quadro rinossinusal nos pacientes avaliados para o grupo dos HIV e não HIV.
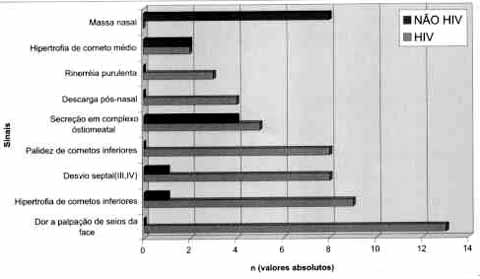
Os achados de exame físico mostraram um índice elevado de dor à palpação em seios da face, sem especificação da localização (13/21), seguida de hipertrofia e palidez de cornetos inferiores (9/21), desvios septais (8/2 1), secreção em complexo ostiomeatal (5/21) e descarga pós nasal (4/21), no grupo de pacientes HIV; no grupo não HIV, observamos massa em fossa nasal como sendo mais freqüente (8/14), pelo fato de maioria dos pacientes apresentar polipose nasossinusal (Gráfico 2).
Com relação ao tempo de evolução do quadro rinossinusal, nos dois grupos, a maioria apresentou o quadro com tempo superior a 90 dias, 12/21 nos HIV e 9/14 nos não HIV, sendo que nos casos dos pacientes não HIV com tempo de evolução menor do que 30 dias, o quadro clínico atua I representava um quadro de rinossinusite recorrente (Tabela 2).
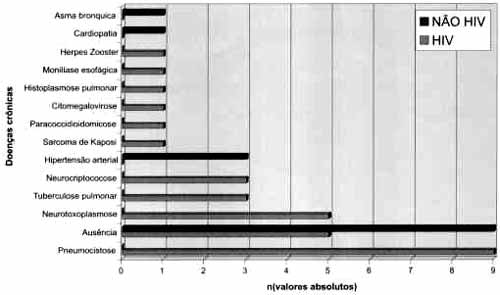
No grupo dos pacientes HIV, o tempo estimado de infecção pelo vírus (primeiro diagnóstico) variou de 1 mês a 12 anos, com média de 3,5 anos, sendo a maioria com mais de ano de evolução e com doenças oportunistas prévias (Gráficos 3 e 4).
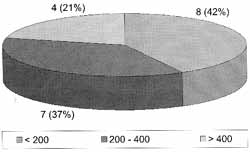
Os pacientes que apresentaram doenças oportunistas prévias mostraram também contagem CD4 < que 200 células/ mmj, principalmente os com comprometimento neurológico por neurocriptococose e neurotoxoplasmose, não havendo relação desta contagem de CD4 com a presença de secreção purulenta na região do complexo óstiomeatal, e sendo esta contagem presente em menos de 50% (8/21) dos pacientes HIV com rinossinusite crônica (Gráfico 5).
No que se refere a fatores predisponentes para o desenvolvimento e manutenção de quadros de rinossinusites relatados na história clínica dos pacientes, a inalação de drogas, desvios septais e história de rinite alérgica tratada irregularmente apresentaram-se na freqüência de 4/21 dos pacientes HIV, e em 17/21 existia a história prévia de rinossinusite crônica e rinossinusite recorrente, mesmo prévias ao diagnóstico de infecção pelo HIV. Dentre os pacientes não HIV, recidiva de polipose nasossinusal e rinite alérgica tratada irregularmente foram as apresentações mais freqüentes (3/14).
Gráfico 1. Sintomas mais freqüentemente encontrados nos dois grupos que levaram a suspeita clínica de rinossinusite crônica (em valores absolutos).
Gráfico 2. Principais achados de exame físico nos dois grupos estudados (em valores absolutos).
O exame laboratorial de auxílio diagnóstico nos pacientes HIV e solicitado pelo infectologista foi a radiografia de seios da face, enquanto que, nos casos em que houve necessidade, a tomografia dos seios da face foi solicitada.
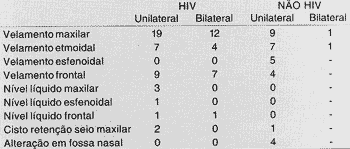
No grupo de pacientes HIV encontramos velamento dos seios maxilares em 19/21 pacientes com comprometimento bilateral em 12/21, seguido de velamento de seio frontal em 9/ 21 e 7/21 em seios etmoidais. Quanto a nível líquido, foi encontrado em 3/21 em seios maxilares, 1/21 etmoidal e 1/21 esfenoidal. Imagem sugestiva de cisto de retenção em seio maxilar foi encontrada em 2/21 pacientes.
No grupo não HIV, o comprometimento maxilar ocorreu em 9/14 pacientes, seguido dos seios esfenoidal (5/14) e etmoidal (4/14), com um paciente apresentando cisto de retenção (Tabela 3).
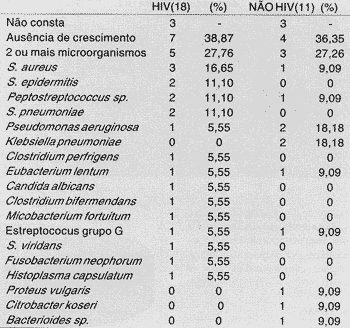
Os resultados referentes a microbiologia mostraram ausência de crescimento em 33,32% (7/21) dos pacientes HIV e em 28,57% (4/14) dos não HIV. Dois ou mais microorganismos foram isolados em 23,80% (5/21) dos HIV e em 21,42% (3/14) dos pacientes não HIV, e não encontramos resultados em três dos pacientes de cada grupo.
1. microorganismo isolado com maior freqüência no grupo de pacientes HIV foi o Staphilococcus aureus (16,65% - 3/18), seguido, em igual freqüência, pelo Staphilococcus epidermidis, Streptococcus pneumoniae e Peptostreptococcus, todos com freqüência de (11,10% - 2/18).
No grupo de pacientes não HIV, encontramos a Pseudomonas aeruginosa e a Klebsiella pneumoniae com freqüências iguais (18,18% - 2/11).
Outros microorganismos encontrados foram: Clostridium perfrigens, Eubacterium lentum, Clostridium bifermendans, Micobacterium fortuitum, Estrepto grupo G, Steptococcus viridans, Fusobacterium neophorum, Histoplasma capsulatum e Candida albicans.
O Micobacterium fortuitum, é uma micobactéria atípica, não sendo encontrado relato de casos do microorganismo presente em seios da face de pacientes HIV e ainda sem qualquer comprometimento pulmonar (Tabela 4).
Não foram realizadas culturas para fungos, devido à complexidade técnica e impossibilidade de ser realizada pela rotina do HCRP-FMRP.
Quanto ao tratamento antimicrobiano empírico instituído após punção, a amoxacilina foi a droga mais freqüentemente utilizada (7/21), sendo que as recorrências ocorreram em um caso, poucas semanas após o tratamento; três pacientes mantiveram o quadro inalterado, um paciente faleceu na vigência do tratamento, por complicações de doenças oportunistas, e não conseguimos resgatar a evolução de três casos.
Gráfico 3. Tempo de evolução da infecção pelo HIV (em anos).
Gráfico 4. Doenças oportunistas e doenças crônicas prévias nos dois grupos estudados (em valores absolutos).
TABELA 3 - Alterações radiográficas encontradas em RX de seios da face de pacientes HIV e em tomografias computadorizadas dos pacientes não HIV.
A Azitromicina foi utilizada em três pacientes, com melhora clínica em dois, sendo que um apresentou recorrência. Clindamicina foi utilizada em dois pacientes com melhora clínica nos dois casos, 48 horas após iniciado o tratamento.
DISCUSSÃO
A bacteriologia da rinossinusite crônica em pacientes adultos sem comprometimento imunológico é ainda muito controversa. Hsu e colaboradores (1998) encontraram, no total de 48 culturas, 43 amostras positivas com maior freqüência para o estafilococos coagulase negativo (28%), Pseudomonas aeruginosa (17%) e Staphylococcus aureus (13%), demonstrando inclusive altos índices de resistência antimicrobiana dos mesmos8.
Nadei e colaboradores (1998) encontraram em amostras obtidas via endonasal, guiadas por endoscópio, o estafilococos coagulase negativo em 29,5% das culturas, Staphylococcus aureus em 19,8%, Streptococcus pneumoniae em 11,6% e Pseudomonas aeruginosa em 14,6 %15.
Em trabalho realizado no Brasil, Oliveira (1996) encontrou o Streptococcusviridansem 30,43% das culturas, seguido do Staphylococcus aureus em 13,04% e Haemopbilus influenzae em 8,69%17.
Em nosso trabalho, no grupo de pacientes não HIV com história de rinossinusite crônica, encontramos a Pseudomonas aeruginosa juntamente com a Klebsiella pneumoniae em 18,18% das culturas e o Staphylococcus aureus em 9,09%. Apesar da amostra analisada ser pequena, encontramos índices semelhantes aos da literatura, mas com discordância principalmente em relação à positividade do Staphylococcus aureus, comparando-se culturas obtidas pela punção do seio maxilar via fossa canina e culturas obtidas via endoscópica, podendo indicar maior índice de contaminação vestibular.
Gráfico 5. Contagem de células CD4 em pacientes infectados pelo HIV com quadro de rinossinusite crônica ou recorrente (células / mm3).
Isso difere de Nadel e colaboradores (1998)15, que propõem como sendo as amostras obtidas via endonasal representativas do complexo ostiomeatal, provenientes não somente do seio maxilar mas também dos seios frontal e células etmoidais anteriores.
Com relação a pacientes HIV com o diagnóstico de rinossinusite crônica, Tami (1995) encontrou maior prevalência da Pseudomonasaeruginosa, seguida do Staphylococcusaureus e bactérias anaeróbias21.
Em seu artigo de revisão, DeShazo e Wald (1998) relatam em ordem decrescente de freqüência a presença de Staphylococcus aureus e Staphylococcus epidermidis, estreptococo do grupo D, bem como a presença de fungos e vírus, como causa rara, mas possível de infecção crônica em seios da face de pacientes infectados pelo HIV2.TABELA 4 Resultados da cultura microbiológica para aeróbios, anaeróbios, fungos e micobactérias, em valores absolutos.
Oliveira (1996) mostra para o grupo de pacientes HIV o Streptococcus pneumoníea e o Streptococcus víridans em 25,71% das amostras, seguidos do estafilococos coagulase negativo (17,14%)17.
Em nosso trabalho, no grupo de pacientes HIV, encontramos maior freqüência do Stapbylococcusaureus(16,65%), Stapbylococcus epidermidis (11,10%), Streptococcus pneumoniae (11,10%), Pseudomonas aeruginosa (5,55%) e anaeróbios em 33,39%. Encontramos a presença de fungos em 11,10% dos casos e estreptococo do grupo D em 5,55%.Tais resultados estão em concordância com o que é descrito na literatura, mostrando altos índices de aeróbios, cocos gram positivos, ressaltando também a presença importante de anaeróbios. A presença de Pseudomonas aeruginosa não foi tão evidente como sugerem Zurlo e colaboradores (1992), O'Donnell e colaboradores (1993) e Grant (1993), como importante patógeno em ascensão como causa de rinossinusite crônica e recorrente em pacientes HIV6, 24, 16.
Comparando-se os grupos estudados, HIV e não HIV, com diagnóstico de rinossinusite crônica e recorrente, não encontramos concordância nos dois grupos: nos pacientes HIV houve predomínio de cocos gram positivos e anaeróbios, e nos não HIV houve predomínio de bacilos gram negativos, também seguidos de anaeróbios. Tais achados podem ser explicados pelo fato de no grupo dos pacientes HIV ser freqüente a presença de quadros de rinossinusite recorrente, e neles existe uma tendência ao comportamento semelhante da rinossinusite aguda em pacientes HIV, conforme mostram DeShazo e Wald (1998) e Milgrim e colaboradores (1994)2, 12.
Os altos índices de negatividade relatados por Milgrim e colaboradores (1994), Tami (1995), Oliveira (1996), Nadel e colaboradores (1998) e Hsu e colaboradores (1998), o que também foi verificado em nosso trabalho, podem reafirmar as considerações de Gwaltney e colaboradores (1992),que em artigo de revisão mostram que a doença rinossinusal crônica representa um dano crônico à mucosa, comprometendo seu estado de esterilidade, enfatizando o processo de lesão estrutural da mucosa, predispondo à infecção sinusal bacteriana. Para Milgrim e colaboradores (1995) a alteração dos clearance mucociliar em pacientes HIV com rinossinusite crônica pode ser irreversível e, associada à obstrução nasal, representar o mecanismo de recidiva mais importante nesta população12, 8, 15, 17, 21, 13.
O seio da face em questão poderia estar comprometido estruturalmente com alterações radiológicas crônicas visíveis, mas não estar em fase de infecção ou estar presente a infecção viral, principalmente vírus que comprometem o trato respiratório superior, podendo os mesmos serem fatores predisponentes para a infecção bacteriana sinusal secundária. Em nosso trabalho, não pudemos avaliar a incidência de vírus nos seios da face, pelas dificuldades técnicas e monetárias dos procedimentos para o isolamento dos mesmos1. Outra justificativa para a baixa taxa de positividade das amostras é o fato do uso prévio de antibióticos, tanto profiláticos quanto terapêutico neste grupo de pacientes, não sendo ética a suspensão dos mesmos para a realização do trabalho.
No grupo de pacientes HIV com rinossinusite, Upadhyay e colaboradores (1995), Marks e colaboradores (1998) e DeShazo e Wald (1998) relatam a infecção pelo citomegalovírus, com importante ascensão nesta população. No entanto, devemos lembrar que este é um dos agentes causadores de doença oportunista que acomete outros órgãos nestes pacientes, podendo estar presente nos seios da face comprometidos estruturalmente, mas sem causar infecção dos mesmos2, 11, 23.
Com relação à presença de fungos, Upadhyay e colaboradores (1995), Dunand e colaboradores (1997) e DeShazo e Wald (1998) mostram a importância de se considerar tais agentes quando há falha no tratamento antibacteriano inicial, sendo que em nosso trabalho encontramos dois casos com a presença da Candida albicans em um paciente HIV com extensa candidíase esofágica, e em outro caso o Histoplasma capsulatum, sendo que este paciente havia apresentado histoplasmose pulmonar. Tais achados podem favorecer a hipótese de que a condição de imunossupressão favorece a emergência de tais microorganismos como causa de rinossinusite crônica e recorrente, principalmente se o paciente apresentar comprometimento de outros órgãos do trato aerodigestivo por estes agentes23, 4, 17.
Comparando-se o grupo de pacientes HIV com os não HIV, não encontramos diferença significativa entre os achados de negatividade e entre os agentes isolados, reafirmando não haver diferença entre os agentes bacterianos potencialmente causadores de rinossinusite em pacientes HIV e não HIV, justificando-se a manutenção do tratamento empírico preconizado para rinossinusite infecciosa em pacientes sem comprometimento imunológico, não podendo se esquecer da possibilidade de bactérias gram negativas, em particular a Pseudomonasaeruginosae anaeróbios na falha do antibiótico de primeira escolha.
Com relação a sinais e sintomas de rinossinusite no grupo de pacientes HIV, não houve um predomínio importante de alterações que pudessem direcionar e objetivar o diagnóstico de rinossinusite com a presença de sintomas gerais e pouco específicos. A cefaléia foi o sintoma mais freqüentemente relatado, não podendo ser considerada como indicador objetivo, pois a maioria dos pacientes não relatou uma localização precisa do sintoma, e a maioria apresentava comprometimento do sistema nervoso central por doenças oportunistas comuns nos pacientes HIV.
Rinorréia, obstrução nasal e descarga pós nasal também foram freqüentes, mas não são específicos de doença sinusal. A febre foi um achado comum nos pacientes HIV, mas não houve correlação entre esta e a presença de secreção nos seios da face ou positividade da cultura, e os pacientes apresentavam doenças oportunistas instaladas e que poderiam causar febre. Os relatos da literatura alertam para a possibilidade de a rinossinusite aguda ou recorrente poder ser causa de febre de origem indeterminada nos pacientes HIV, o que não podemos afirmar no nosso trabalho.
Godofsky e colaboradores (1992) e Zurlo e colaboradores (1992) demonstram a contagem de células CD4 < 200 células/mm3 como importante para a extensão e gravidade da rinossinusite em pacientes HIV, bem como a resistência ao tratamento antimicrobiano. Neste trabalho, encontramos tal contagem em 42% dos pacientes, e estes não representaram maior positividade das culturas, presença de febre ou de secreção purulenta nos seios da face, mas todos apresentavam doenças oportunistas instaladas e em tratamento específico, e não pudemos avaliar adequadamente se estes pacientes apresentaram falha no tratamento antibacterianos5, 24.
Os achados de radiografias simples dos seios da face mostram a presença do velamento dos seios maxilares com maior freqüência, sendo um achado inespecífico e pouco conclusivo da real situação do comprometimento sinusal. Não houve relação entre sinais radiológicos de nível líquido nos seios maxilares examinados; tal situação poderia ser justificada pelo fato de os pacientes terem sido encaminhados para a realização da punção dos seios da face, muitos já em uso de antibióticos profilático ou terapêutico.
Com relação à terapêutica instituída, a terapêutica empírica foi a mais utilizada, com destaque para o uso da amoxacilina; e, apesar de não termos conseguido uma avaliação pós tratamento adequada, os dados apontam a tendência para uma maior falha no tratamento antimicrobiano de primeira escolha para rinossinusite. A grande maioria dos pacientes já haviam sido medicados em outros quadros infecciosos rinossinusais anteriores com este antibiótico, sendo que em todos estes casos, com culturas positivas, o antibiograma mostrou resistência a amoxacilina e outras penicilinas. Neste grupo de pacientes, devemos considerar que os quadros são de rinossinusite recorrente; e, portanto, os antibióticos de segunda escolha para o tratamento de rinossinusites devem ser considerados. Estudos mais bem controlados visando este objetivo merecem ser realizados em pacientes sem comprometimento imunológico e especialmente nos pacientes HIV, pois o simples quadro rinos-sinusal pode complicar o conjunto de patologias infecciosas que acometem estes indivíduos, abreviando o óbito dos mesmos.
CONCLUSÕES
o A positividade para fungos foi baixa, e isolamos o Micobacteriumfortuitum, agente não encontrado na literatura como causador de rinossinuste. Portanto, devemos sempre estar atentos para a possibilidade de comprometimento dos seios da face por bactérias atípicas e fungos, quando tratamos um paciente HIV com rinossinusite recorrente.
o A presença de bactérias, fungos ou vírus nos seios da face de pacientes HIV ou de pacientes sem comprometimento imunológico pode representar a contaminação do mesmo, predisposta pelas alterações estruturais de sua mucosa, podendo o agente contribuir para aumentar o dano estrutural.
o O tratamento empírico para rinossinusite em pacientes HIV é valido não devendo se esquecer que tais pacientes apresentam quadros de rinossinusite recorrente e que os antibióticos de segunda escolha para o tratamento devem ser considerados.
REFERÊNCIAS BIBLIOGRÁFICAS
1. ARMSTRONG, M. JR.; McARTHUR, J. C.; ZINREICH, S. J. - Radiographic Imaging of Sinusitis in HIV Infection. Otolaryngol. Head Neck Surg., 108(1):36-43; 1993.
2. DE SHAZO, R. D.-Sinusitis Symposium. The e American Journal of the Medical Sciences., 316(1): 1 - 45, 1998.
3. DROPULIC, L. K., LESLIE, J. M.; ELDRED, L. J.; ZENILMAN, J.; SEARS, C. L. - Clinical Manifestations and Risck Factors of Pseudomonas aeruginosa infection in Patients with AIDS. J. Infect. Dis., 1995; 171: 930-7.
4. DUNAND, V. A. et al. -Parasitic Sinusitis and Otitis in Patients Infected with Human Immunodeficiency Virus: Report of Five Cases and Review. Clin. Infect Dis., 25(2): 267-72; 1997.
5. GODOFSKY, E. W.; ZINREICH, J.; ARMSTRONG, M.; LESLIE, J. M.; WEIKEL, C. S. -Sinusitis in HIV-Infected Patients: A Clinical and Radiographic Review. Am. J. Med., 93(2): 163-70; 1992.
6. GRANT, A,; SCHOENBERG, M. V.; GRANT, H. R.; MILLER, R. F. - Paranasal Sinus Disease in HIV Antibody Positive Patients. Genitourium Med., 69. 208-212, 1993.
7. GWALTINEY, J. M. JR.; SCHELD, W. M.; SANDE, M. A.; SYDNER A. -The Microbial Etiology and Antimicrobial Therapy of Adults With Acute Community Aquired Sinusitis. A Fifteen Year Experience at the University of Virginia and Review of Other selected Studies. J. Allergy Clin. Immunol., 1992; 90s; 457-61.
8. HSU, J.; LANZA, D. C.; KENNEDY, D. W. - Antimicrobial Resistance in Bacterial Chronic Sinusitis. Am. J Rhinology., 1998; 12: 243-248.
9. JOSEPHSON, G. D.; SARLINJ; PINCUS, R. - Microsporidial Rhinosinusitis: Is this the Next Pathogen to Infect the Sinuses of the Immuno compromised Host? Otolaryngol. Head Neck Surg., 114(1): 137-9; 1996.
10. LACASSIN, F.; LONGUET, P.; PERRONNE C.; LEPORT, C.; GEHANNO, P.; VILDF, J. L. - Infectious Sinusitis in HIV Infection. Clinical and Therapeutic Data on 20 Patients. Presse Med., 22(19): 899-902; 1993.
11. MARKS, S. C.; UPADHYAY, S.; CRANE, L. - Cytomegalovirus Sinusitis. A New Manifestation of AIDS. Arch Otolaryngol. Head Neck Surg., 122(7): 789-91; 1996.
12. MILGRIM, L. M.; RUBIN, J. S.; ROSENSTREICH, D. L.; SMALL, C. B.-Sinusitis in Humam Immunodeficiency Virus lnfection: Typical and Atypical Organisms. J. Otolaryngol., 23(6): 450-3; 1994.
13. MILGRIM, L. M.; RUBIN, J. S.; SMALL, C. B. - Mucociliary Clearance Abnormalities in the HIV-Infected Patient: A Precursor to Acute Sinusitis. Laryngoscope, 105(1):1202-8, 1995.
14. MOSS, R. B.; BEAUDET, L. M.; WENIG, B. M,; NELSON, A. M.; FIRPO, A.; PUNJA, U.; SCOTT, T. S.; KALINER, M. A. - Microsporidium Associated Sinusitis. Ear Nose Throatf., 76(2):95-101, 1997.
15. NADEL, D. M.; LANZA, D. C.; KENNEDY, D. W. - Endoscopically Guided Cultures in Chronic Sinusitis. Am. J Rhinology, 1998;12: 233-241.
16. O'DONNELL, J. G.; SORBELLO, A. F.; CONDOWCI, D. V.; BURNISH, M. J. - Sinusitis due to Pseudomonas aeruginosa in patients with Human Immunodeficiency Virus Infection. Clin. Infect. Dis., 1993; 16:404-6.
17. OLIVEIRA, S. B. - Sinusite Crônica em Pacientes com a Sindrome da Imunodeficiência Adquirida: Uma Avaliação Clínica, Laboratorial, Tomogrâfica e Microbiológica. Tese de Doutorado da Faculdade de Medicina da Universidade de São Paulo;1996.
18. RUBIN, J. S.; HOWINGBELG, R. H. - Sinusitis in Patients With the Acquired Immunodeficiency Syndrome. Ear Nose Throat .f, 69: 460-3, 1990.
19. SLAVIT, D. H. - Chronic Sinusitis and Dyspnea: Could this Be AIDS? Otolaryngol. Head Neck. Surg., 1990, 103: 650-2.
20. SMALL, C. B.; KAUFMAN, A. ARMENAKA, M.; ROSEINSTREICH, D. L. - Sinusitis and Atopy in Humam Immunodeficiency Virus Infection. J. Infect. Dis., 167(2):283-90; 1993.
21. TAMI, T. A. - The Management of Sinusitis in Patients Infected with the Humam Immunodeficiency Virus (.HIV). Ear Nose Throat J., 74(5): 360 - 3; 1995.
22. TSI, L.; GÁLVEZ, A.; BROTO, J.; GARCIA, R. E.; GUAL, J. - Sinusitis en Infectión por VIH. Acta Otorrinolaringol. Esp., 45(4): 301-2; 1994.
23. UPADHYAY, S.; MARKS, S. C.; CRANE, L. R.; COHN, A. M. - Bacteriology of Sinusitis in Human Immunodeficiency Virus Positive Patients: Implications for Management. Laryngoscope. 105(10):1058-60: 1995.
24. ZURLOJ J.; FUERSTEIN, I. M.; LEBOVICS, R.; LANE, H. C. - Sinusitis in HIV-1 Infection. Am. J. Med., 93(2):157-62; 1992.
* Médico Residente da Área de Otorrinolaringologia do Departamento de Oftalmologia e Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto - USP.
** Professora Doutora da Área de Otorrinolaringologia do Departamento de Oftalmologia e Otorrinolaringologia da Faculdade de Medicina de Ribeirão Preto - USP.
*** Professor Doutor da Área de Moléstias Infecciosas do Departamento de Clínica Médica da Faculdade de Medicina de Ribeirão Preto - USP.
Esse trabalho recebeu o Prêmio de 1° Lugar como melhor pôster apresentado no Congresso Triológico de São Paulo no módulo de Rinologia.
Endereço para contato: Hospital das Clínicas da Faculdade de Medicina de Ribeirão Preto - USP. Departamento de oftalmologia e Otorrinolaringologia. Avenida Bandeirantes, 3900 - Campus Universitário - 14049-900 Monte Alegre - Ribeirão Preto/ SP.
Artigo recebido em 23 de março de 2000. Artigo aceito em 14 de junho de 2000.