Ano: 1996 Vol. 62 Ed. 2 - Março - Abril - (9º)
Seção: Relato de Casos
Páginas: 168 a 173
Surdez Súbita em Policondrite Recidivante
Sudden Deafness in Relapsing Polychondritis
Autor(es):
Josiane Faria de Aguiar*,
Adolfo Egídio Lovadino Crocomo*,
Paulo Takayama Jr.*,
Pedro Ricardo Dias**,
Luis Gabriel Covelli Marcondes***.
Palavras-chave: Surdez súbita, policondrite recidivante
Keywords: Sudden deafnness, relapsing polychondritis
Resumo:
Os autores descrevem um caso de surdez súbita bilateral não concomitante, em uma paciente com policondrite recidivante. Tendo sido submetida a tratamento clínico clássico para ambas, não apresentou melhora definitiva das manifestações codeo-vestibulares.
Abstract:
The authors describe a case of non-concomitant bilateral Sudden deafness in a bearing-relapsingpolychondritis patient. The patient had been submitted to a classic clinical treatment for both illness. However, she did not show definitive improvement of the cochleo-vestibular manifestations.
![]()
INTRODUÇÃO
A policondrite recidivante é doença sistêmica, descrita primeiramente por Jaksh-Wartenhorst em 1923 e citado por McADAM e cols. (1) com a denominação de policondropatia. Essa é doença que se caracteriza por inflamação episódica e recorrente de estruturas cartilaginosas, assim como de outros componentes do tecido conjuntivo, tendo como resultado degeneração e fibrose dessas estruturas.
Sua etiologia é desconhecida e sua patogenia não foi ainda inteiramente compreendida. A reação inflamatória parece ser mediada por reações imunológicas, através da formação de anticorpos e liberação de enzimas. Aquelas, frente ao colágeno tipo II (presente nas cartilagens elástica e hialiana), e estas, agindo principalmente sobre a clastina e os glicosaminoglicanos (presentes nas cartilagens) (2, 3, 4).
A enfermidade acomete igualmente ambos os sexos, tendo como pico de início a 4.ª e 5.ª décadas. Caracteriza-se clinicamente por comprometimento inflamátorio cartilaginoso do pavilhão auricular, do nariz, da traquéia, da laringe e de articulações. Envolvimento de vias aéreas "maiores" é mais comum em pacientes jovens, e a perda auditiva flutuante, seja condutiva ou neurosensorial, tinnitus e vertigem, podem surgir como sintomas de envolvimento vestíbulo-coclear. Manifestações oculares, cardiovasculares, renais, neurológicos e dermatológicos também podem ser encontradas.
O diagnóstico clínico baseia-se na presença de dois critérios maiores ou critério maior e dois menores, descrito por MICHET cols. (5). Os maiores são citados: condrite nasal, auricular e laringotraqueal. Já os menores: inflamação ocular, perda auditiva, disfunção vestibular e poliartrite inflamatória soro-negativa. O tratamento clínico consiste no uso de inúmeras drogas, de anti-inflamatórios não hormonais até plasmaferese extracorpórea, passando pelos corticoterápicos e outros imuno-supressores, porém, nenhum deles interfere na evolução da doença (6).
O tratamento cirúrgico destina-se às complicações (3). O prognóstico de longo prazo é reservado, e a taxa de sobrevida, após 5 e 10 anos, é de 74% e 55%, respectivamente (5, 7). HERMANN (7), em seus estudos, relata as causas mais freqüentes: infecções, vasculites e malignidades, além do colapso de vias aéreas, ruptura de aneurismas, valvuloplastias e insuficiência renal.
CASO CLÍNICO
Identificação: S. A. L. C., 31 anos, casada, gesta II, para II, residente em São Paulo, SP.
Queixas: Em 1994, há aproximadamente 1 ano, procurou nosso serviço com queixa de tonturas rotatórias, sem náuseas e/ou vômitos, acompanhada de sensação de plenitude aural e zumbidos no ouvido direito.
HPMA: A paciente relata que há 6 anos apresentou febre (T=38.º C) por 4 meses, acompanhada de dores nos membros superiores e inferiores e edema no terço distal dos membros inferiores. Havia, ainda, edema inflamatório no lóbulo nasal e condrite auricular bilateral (sem antecedentes causais identificados), com remissões espontâneas. Tal quadro surgiu durante a segunda gestação.
Há 5 anos havia apresentado quadro clínico diagnosticado como Tiroidite de Hashimoto (sic) e há 4 anos apresentou episódio de tonturas rotatórias acompanhado de náuseas, vômitos e hipoacusia no ouvido esquerdo, sem melhora. Não foi submetida a tratamento clínico ou cirúrgico. Há cerca de dois anos e meio, foi-lhe dado o diagnóstico de pofcondrite recidivante em Serviço de Reumatologia reconhecido. Ressalte-se ainda que a paciente apresentava anemia crônica, desde o início do quadro clínico.
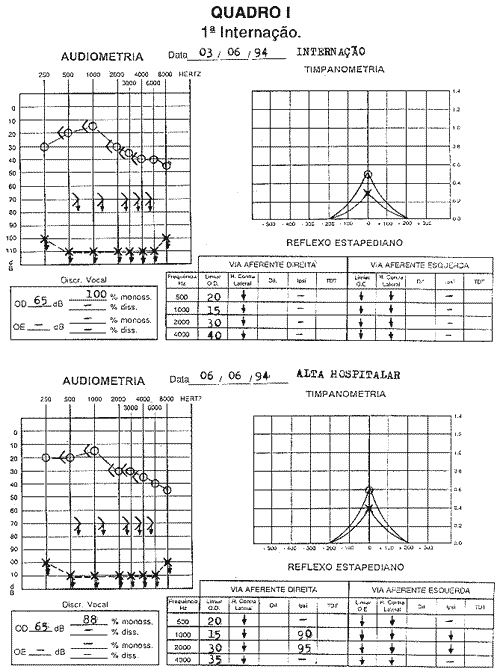
Evolução: A paciente foi internada neste Serviço para tratamento clínico de surdez súbita (dextran, pentoxifilina e prednisona). Recebeu alta hospitalar após 3 dias, sem que houvesse melhora clínico-audiométrica (Quadro I). O resultado tomográfico de ossos temporais encontrava-se dentro dos parâmetros da normalidade.
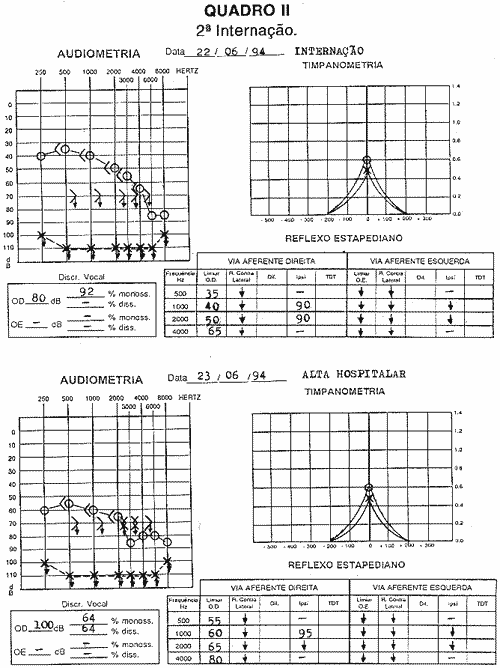
Após cerca de 20 dias, a paciente retornou queixando-se de piora da acuidade auditiva e intensificação do zumbido em ouvido direito, sugerindo novo quadro abrupto de instalação dos sintomas. Durante a internação evoluiu com piora clínico-audiométrica progressiva (Quadro II). Iniciou-se pulsoterapia e imunoterapia conforme protocolo do Serviço de Reumatologia, onde a paciente fez acompanhamento clínico. Após a alta, a paciente não retornou para seguimento ambulatorial.
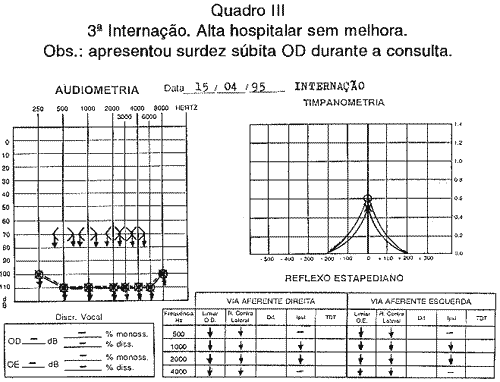
Há cerca de dois meses e meio, a paciente procurou-nos com queixa de sensação de plenitude aural e zumbidos no ouvido direito, acompanhados por sensação de instabilidade, sem náuseas e vômitos.Fomos informados, então, que havia apresentado melhor clínica da acuidade auditiva desde a última internação. Durante a consulta, a paciente apresentou episódio súbito de surdez no ouvido direito. Na ocasião, havia abandonado o uso de imunosupressor, fazendo uso irregular de deflazocort (6 mg/dia), clortalidona (50 mg/dia) e atenolol (50 mg/dia). No momento da internação, a paciente apresentava "moon face" e história de comprometimento renal. Reinicou-se corticoterapia em altas doses, seguida de imunoterapia. Após 4 dias de internação, sem melhora clínico-audio métrica (Quadro III), recebeu alta hospitalar.
No seu último retorno, após 30 dias, apresentava quadro clínica-audiológico inalterado (julho/1995).
COMENTÁRIOS
Conforme a apresentação do caso, o diagnóstico foi basicamente clínico, obedecendo aos critérios de MICHET e cols. (5), não sendo portanto necessária a realização de biópsia de cartilagem. Ressalta-se, ainda, que a paciente apresentou alterações laboratoriais durante o curso da doença. Apresentamos abaixo os resultados mais relevantes:
- Anemia persistente desde 1988, com índices de Hb=10,9 g/dl e Ht=34%, que não apresentou grandes variações desde então. O último resultado, em abril de 1995, foi Hb=11,2 g/dl e Ht=33%.
-Velocidade de hemossedimentação aumentada desde 1988, que também persistiu sem grandes variações até abril de 1995, quando mantinha-se em 110 mm/1.ª hora ("Wester-green" normal até 25 mm).
- Mucoproteínas aumentadas com as mesmas características acima, sendo que em abril de 1995 estava em torno de 188 mg/dl (normal de 55 a 90 mg/dl).
- Fibrinogênio sérico, em abril de 1995, atingiu 632 mg/dl (normal de 200 a 400 mg/dl).
- Outros exames de abril/1995:
* uréia = 67 mg/dl
* creatinina = 1,1 mg/dl
* sódio = 140 meq/l
* potássio = 3,0 meq/l
Foram pesquisados ainda, marcadores de algumas outras doenças autoimunes, todos com resultados negativos: FAN, células LE e Fator reumatóide. Outras alterações laboratoriais de curta duração e sem expressão clínica foram: leucocitose, proteína C - reativa, anti-estreptolisina O e eletroforese de proteínas.
A paciente apresentou condrite bilateral, sendo esta a manifestação mais frequentemente encontrada durante a evolução da doença. Os valores descritos na literatura atingem 84 a 90% dos pacientes, sendo bilateral em aproximadamente 95% (8). O comprometimento nasal, assim como o auricular, sem complicações ("nariz em sela" e/ou "orelha em couve-flor"), é citado como sendo o terceiro sítio de maior comprometimento (após a poliartrite),e seguindo 54 a 72% dos pacientes. Ambos os quadros clínicos podem durar de dias a semanas, resolvendo-se com ou sem tratamento (1, 3).
O envolvimento áudio-vestibular ocupa o 6° lugar de incidência em 40-46% dos pacientes (1, 2). Não foi encontrado predominância quanto ao sexo, exceto na série CODY e SONES (8), onde houve predominância no sexo masculino (8:3). Dentre os pacientes acometidos, 25 - 42% apresentaram comprometimento auditiva (condutivo e neurosensorial) e 13-26% vestibular (4, 7) . Ainda na série de CODY e SONES (8), todos os pacientes com sintomas vestibulares também apresentaram comprometimento auditivo. O dano condutivo é presumivelmente secundário à condrite da trompa de Eustáquio, com consequente disfunção tubária e sem necessariamente efusão no ouvido médio (8). Já o neurossensorial é do tipo coelear (1, 3, 7, 8).
Segundo relatam McADAM e cols. (1), as manifestações audiovestibulares podem ser um ou bilaterais e usualmente de início súbito. Manifestam-se por hipoacusia, tinnitus, com ou sem vertigem, náuseas, vômitos e nistagmo. Os sintomas vestibulares tipicamente regridem, porém os auditivos persistem. Apesar desta referência de início abrupto dos sintomas, não foram encontrados na literatura relatos de instalação súbita de surdez, como aqui descrito.
Os autores pesquisados concordam entre si sobre as prováveis alterações fisiopatológicas responsáveis pela sintomatologia audiovestibular. Presume-se que a vasculite de pequenas e grandes artérias, presente na policondrite recidivante, acometa também a artéria auditiva interna e/ ou seus ramos cocleo-vestibulares. A diminuição do aporte sanguíneo leva à hipóxia do órgão de Corti e do sistema vestibular. Como conseqüência, haverá diminuição de ATP que permitirá instalação de acidose metabólica intracelular. O acúmulo de radicais livres de oxigênio daí resultante provocará os efeitos deletérios à homeostase e consequente morte celular (9). Na surdez súbita, ocorre, provavelmente, comprometimento primário das células ciliadas internas (9), o que explica a forma de instalação do quadro.
Tendo em vista o exposto, fica clara a necessidade de medidas que atuem rápida e diretamente nos processos inflamatórios responsáveis pelo dano celular. Este papel é desenpenhado principalmente pelos glicocorticoesteróides, e, em especial pela prednisona; porém devem ser instituídos o mais precocemente possível, quando as lesões ainda são reversíveis. Ressalta-se, ainda, que o surgimento ou piora abrupta dos sintomas da doença, coincidiram com a redução ou parada súbita do uso de corticoesteróides e/ou outros imunosupressores em uso (8).
CONCLUSÃO
A importância do caso aqui relatado reside na configuração concreta de comprometimento otorrinolaringológico em doença imunológica, em especial naquelas cujos sintomas mais frequentemente encontrados na sua evolução fazem parte da nossa área de atuação. Uma vez conhecida a evolução da doença, fica clara a necessidade de considerar-se as doenças imunológicas na etiologia das manifestações otorrinolaringológicas, apesar da raridade aparente de algumas delas.
AGRADECIMENTOS
Queremos aqui registrar a nossa gratidão ao Serviço de Reumatologia da Universidade Federal de São Paulo, pela gentileza com que nos atendeu na busca de material bibliográfico necessário à pesquisa.
REFERÊNCIA BIBLIOGRÁFICAS
1. McADAM, L. P. E cols. - Relapsing polychondritis: prospective study of 23 patients and a review of a literature. Medicine 55 (3): 193-212, 1976.
2. LUTHRA, M. S. e MICHET, C. J. Jr. - "Miscellaneous disorders: Relapsing polychondritis. Em KLIPPEEL J. M. e DIEPPE, P. A. Rheumatology 2.ª edição. Times Mirror International Publishers Limited. Seção 6 cap. 31, 1994.
3. SANTOS, W. S. e cols. - Policondrite recidivante, Revista Brasileira de Reumatologia 34(2): 70-80, 1994.
4. THENTHAM, D. E. - Relapsing polychondritis, in MaCarty, D. J. Arthritis and allied conditions, 11.ª edição, Lea Febiger, cap. 78, 1989.
5. MICHET, C. F. Jr. e cols. - Relapsing polychondritis: survival and prospective role of early disease manifestations, Annals of Internal Medicine, 104: 74-78, 1976.
6. CLARK, L. J. e cols- Relapsing polychondritis - two cases with tracheal stenosis and inner ear involvemet. The Journal of Laringology and Otology, 106: 841-844, 1992.
7. HERMAN, J. H. - Polyehondritis, in Kelley e cols. Textbook of Rheumatology, 4.ª edição, W. B. Sounders, vol. 2, cap. 81, 1993.
8. CODY, D. T. e SONES, D. A. - Relapsing polychondritis: audiovestibular manifestations. Laryngoscope, 81: 1208 - 1222, 1971.
9. LIENHARZ, H.; GOUTEYRON, I. F. e FONGERE, I. M. - Surdités brusque et fluctuantes. Edtions Techniqucs Encyclopedie Medico-Chirurgicale (Paris, France). Otorhino-laryngologie, 20183. A10: 4, 1991.
* Médicos Residentes do Terceiro Ano da Clínica de ORL/CEMA.
** Médico Residente do Segundo Ano da Clínica de ORL/CEMA.
*** Chefe da Clínica de ORL/CEMA.
CEMA - Hospital Especializado em Otorrinolaringologia e Oftalmologia, Rua Oratório, 1369 - Mooca - 03117-010 - São Paulo/SP, Brasil. Tel.: (011) 292-5000.
Autor Responsável: Luiz Gabriel Covelli Marcondes.
Endereço Para correspondência: Josiane Faria de Aguiar, Av. Pavão 561, apto. 33, Moema, CEP: 04516-012 - São Paulo/SP, Brasil.
Artigo recebido em 30 de novembro de 1995.
Artigo aceito em 09 de dezembro de 1995.