Ano: 1996 Vol. 62 Ed. 2 - Março - Abril - (3º)
Seção: Artigos Originais
Páginas: 112 a 120
Cirurgia Combinada Craniofacial para Tumores Malignos do Nariz e Seios Paranasais - Resultados.
Combined Craniofacial Surgery for Nasal and Paranasal Sinuses Malignant Tumors - Results.
Autor(es):
José Antônio Pinto *
Henrique Cesar Felippu Pinto *
Alexandre Felippu *
Palavras-chave: Fossa craniana anterior, ressecção craniofacial, tumores nasais e paranasais
Keywords: Anterior cranial fossa, craniofacial ressection, nasal and paranasal tumors
Resumo:
A cirurgia craniofacial não é procedimento recente e, por mais de 30 anos, vários cirurgiões em diferentes especialidades têm usado este método no tratamento de diversas doenças neoplásicas. Porem, somente na última década, com o desenvolvimento de técnicas cirúrgicas mais sofisticadas, foram obtidos resultados efetivos e com menor morbidade. Os autores apresentam seus resultados no período de 1985 a 1990 em 10 pacientes com tumores naso-sinusais: 3 esthesioneuroblastomas, 3 carcinomas adenocísticos de etmóide, 1 schwanoma maligno de etmóide, 1 paraganglioma nasal, 1 sarcoma vascular e 1 carcinoma de células escamosas, sendo discutidas as técnicas de acesso eextensão dosprocedimentoseseus resultados, considerandose a via em discussão como procedimento seguro c efetivo, com menor mortalidade e morbidade, no tratamento dos tumores malignos naso-sinusais com extensão à base anterior do crânio.
Abstract:
The craniofacial surgery in treatment of malignant tumors is not a new procedure. For more than 30 years, several surgeons in different specialitics Have been using this method in the treatment of various neoplasic diseases, but only in the last decade were the surgical techniques really improved and effective results were obtained with safety and less morbidity. The authors present their results in the period of 1985-1990 in the treatment of 10 patients with nasosinusal tumors: 3 esthesioneuroblastomas, 1 squantous cells carcinoma of the etmoid, 1 malignant schwanoma of the etmoid; 1 nasal paraganglioma, 3 adenocistic carcinomas of the etmoid and 1 sarcoma vascular. They discuss the craniofacial techniques used, the extention of the procedures and the encouraging results obtained on these 10 pacients, considering this technique a safe and effective procedure, with less morbidity and mortality in the treatment of nasosinuses malignant tumors extending to the anterior skull base.
![]()
INTRODUÇÃO
Extraordinários progressos na cirurgia de cabeça e pescoço nos últimos 30 anos têm permitido a ressecção e controle de lesões que eram, até então, consideradas irrcssecáveis cirurgicamemte.
O melhor entendimento multidisciplinar entre as especialidades e a organização de equipes com otorrinolaringologistas, cirurgiões de cabeça e pescoço, neurocirurgiões e cirurgiões plásticos tem tornado factíveis complexos procedimentos cirúrgicos, com reduzida mortalidade e morbidade, proporcionando aos pacientes melhor sobrevida e atenuação de suas deficiências.
A tecnologia moderna tem contribuído decisivamente para o progresso dos métodos diagnósticos. Na área radiológica, em particular, temos a tomografia computadorizada, a ressonância nuclear magnética, a angíografía digital, que determinam com exatidão a topografia, extensão e comportamento do tumor.
As condições diagnósticos, somadas às avançadas técnicas anestésicas e cirúrgicas, tornaram possível a abordagem e a ressecção de doenças consideradas irressecáveis em passado recente. Essas inovações permitiram a extensão dos limites da cirurgia craniofacial, dando condições apropriadas para a retirada de tumores, mesmo com invasão endocranial.
HISTÓRICO
O primeiro relato do uso do acesso craniofacial com sucesso foi em 1941 com Dandy (1) e, em 1943, Rae e McLean (2) o utilizaram para o tratamento de tumores de órbita. Smith (3), em 1954, descreveu o acesso para a ressecção de tumores que envolviam o seio frontal e Malecki (4), em 1959, fez a sistematização desta técnica. Entretanto, somente nos anos 60 é que Ketcham (5,6) sistematizou e descreveu o acesso combinado craniofacial para o tratamento dos tumores do etmóide com invasão intracranial e apresentou os primeiros resultados com melhor sobrevida em 5 anos. Em 1969, Terz e col. (7) apresentaram resultados pouco encorajadores nas ressecções craniofaciais de tumores que invadiam a fossa pterigóide.
Já em 1972 e 1976, Derome (8, 10) expandiu a avaliação da técnica através do acesso transbasal para o esfenóide e o clivus.
O trabalho de Ketcham (9), em 1973, mostra extensa experiência corri melhores resultados (54 pacientes tratados com sobrevida a 5 anos de 56%) e mostrando mais detalhes na ressecção craniofacial dos tumores malignos no etmóide, juntamente com Sisso (11) que apresentou, em 1976, bons resultados em 08 casos de ressecção combinada craniofacial em tumores antro-etmoidais avançados envolvendo a lâmina cribriforme, estimulando o uso destas técnicas para o tratamento das lesões neoplásicas, até então consideradas irressecáveis.
Shah e Galicich (12), em 1977, apresentaram uma modificação na técnica de Ketcham, onde eles utilizaram a craniotomia para permitir melhor exposição na ressecção combinada craniofacial de tumores malignos do etmóide invadindo a fossa anterior e utilizaram retalho pediculado periosteal do escalpe para correção do defeito ósseo na base do crânio.
Schramm e col. (13), em 1979, apresentaram seus resultados em 12 pacientes com tumores maligno (10) e benignos (2) do terço médio da face que invadiam a fossa craniana anterior, entre os quaís somente um apresentava recorrência em "follow-up" de 1 a 4 anos. No pós-operatório, houve complicações importantes em somente 1 caso, com fístula liquórica, pneumatocele e abcesso local.
Bebear e col. (14), em 1982, apresentaram sua experiência em pacientes com tumores etmoidais avançados (T3 e T4) tratados com etmoidectomia total (acesso misto): extra-dural e paralateronasal. De 18 pacientes, com seguimento de mais de 3 anos, 14 (77%) estão vivos e sem sinais de recidiva. Em total de 10 pacientes, com mais de 5 anos seguimento, 6 estão vivos e com taxa de sobrevida se doença de 60%. Cantrell e col. (18), em 1985, demonstraram eficácia da ressecção craniofacial em 17 pacientes esthesioncuro-blastomas, 01 carcinoma de células escamosas de etmóide, 01 melanoma maligno e 01 (angiofibroma com extensão infra-cranial) operados nos últimos 09 anos, com duas mortes, e complicações pós-operatórias perfeitamente controláveis.
Chessman, Lund e Howar (16), em 1986, apresentara 100 casos de ressecções craniofacial, dos quaís 36 têm seguimento de mais de 5 anos e 38 mais de 3 anos, com 601 de pacientes curados.
Sundaresam e Shah (17), em 1988, tiveram 30 pacientes operados entre 1975-1985, com 18 pacientes livres de lese em 5 anos, estando os melhores resultados relacionado corn tipos histológicos como adenocarcinoma e carcinoma escamoso.
Em 1988, em nosso meio, Pinto e col. (18) apresentavam seus primeiros seis casos de tumores malignos naso-sinusais, com invasão da fossa craniana anterior, operados com sucesso.
Janecka e cols. (19), em 1994, apresentam seus resultad no tratamento de 50 pacientes com câncer de seios paranasais com invasão craniana, cm que a sobrevida em 40 meses foi de 64%. Pacientes livres de doença, com controle de meses, foram 69,5%, e cura com o tratamento cirúrgico exclusivo como primeira opção foi 83% e, quando por cirurgia de resgate, o controle foi de 57%.
INDICAÇÃO
A principal intenção desta técnica é a remoção total do tumor com amplas margens de segurança e menores seqüela estéticas e funcionais, poupando os nervos cranianos, tant quanto possível. Dada a extensão de ressecabilidade qu esta técnica possuí, com a extensão infra-cranial através da toda fossa frontal e ampliação por craniotomia é possível chegar até os ossos temporais lateralmente. Através do acesso transbasal, atingir o clivus, com acesso todo ao terço médio da face, e extensão até órbita, rinofaringe, fossa pterigomaxilar e região infra-temporal, possibilitando alcançar regiões craniais difíceis com melhores prognóstico de sobrevida.
TÉCNICA CIRÚRGICA
Ambas as equipes devem estar prontas: a equipe de Neurocirurgia e a de Otorrinolaringologia e Cirurgia de Cabeça e Pescoço para poder acompanhar o desempenho, um do outro.
A cirurgia deve ser realizada sob anestesia geral, com entubação orotraqueal.
O preparo pré-operatório é essencial para o sucesso da cirurgia, devendo começar com 12 horas de antecedência.
O anestesista deve sempre estar alerta na manutenção do equilíbrio hidroeletrolítico, utilizando também técnicas que mantenham baixa a pressão intracraniana, para a prevenção do edema cerebral. Deste modo, a hiperventilação controlada, o uso do manitol e esteróides e a drenagem liquórica lombar (cerca de 50 ml), propiciará a perfeita retração do lobo frontral do cérebro.
Devido ao tempo de duração da cirurgia, e por ser local altamente contaminado, deve-se iniciar a antibioticoterapia juntamente com o início do ato anestésico.
O paciente deve ser mantido em decúbito dorsal longitudinal, com a cabeça levemente elevada (30°). A cabeça não deve ser fixada para permitir mobilidade e melhor acesso às áreas laterais em caso de necessidade. A cirurgia se inicia pelo acesso cranial, feito por incisão têmporo-temporal ao nível da linha de inserção do cabelo no couro cabeludo, estendendo-se de um tragus ao outro, com preservação do pericrânio.
O tecido frouxo entre a gálea aponeurótica e o pericrânio permite fácil mobilização ântero-inferior do retalho. Retalho de periósteo de base inferior é confeccionado para correção da futura falha óssea. Do mesmo modo, pode-se utilizar retalho de gálea.
A craniotomia bifrontal é realizada para dar total acesso à fossa anterior.
A dissecção pode ser posteriormente estendida até a asa menor do esfenóide, o tubérculo selar e a base anterior da clinóide. Este permite a melhor avaliação da extensão intracraniana do tumor, invasão da duramáter ou cérebro e os limites em relação ao plano do esfenóide, quiasma óptico e fossa média.
Se houver invasão da dura ou espaço intradural, a ressecção se inicia com a técnica clássica de acesso intradural, antes da dissecção subfrontal da duramáter. Nos casos em que a invasão da duramáter não ocorre, a dissecção extradural cuidadosa deve ser realizada, retirando a crista galli, expondo todo o soalho da fossa anterior e delimitando toda a extensão do tumor. A dissecção da dura é extremamente delicada, bem como a dissecção e secção dos ramos do nervo olfatório, na saída da lâmina cribriforme.
A lâmina cribriforme é limitada com broca em todo seu contorno, com possibilidade de extensão lateral. Os nervos ópticos e físsuras esfenoidais devem ser mantidos livres através de cuidadosa descompressão tumoral e óssea. Este acesso cirúrgico deixa como seqüela a anosmia, devida à secção do nervo olfatório.
A partir deste momento, nós começamos o acesso facial através de um dos seguintes procedimentos: 1 - Clássica incisão de Weber-Ferguson, quando há necessidade de maxilectomia total e exenteração de órbita, ou 2 - acesso por "Degloving", com maxilectomia medial modificada quando o tumor está limitado ao nariz e etmóide (20).
Após a exposição total do tumor a nível facial, a ressecção pode incluir toda a maxila, a porção medial da maxila com a parede lateral do nariz, o septo nasal, o complexo etmoidal,
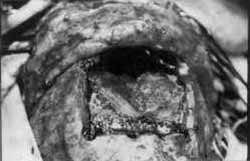
a órbita e seu conteúdo. O procedimento de liberação da peça é feito de cima para baixo e, posteriorinente, o eurocirurgião fratura a parede anterior do esfenóide e ompleta as fraturas do etmóide em relação à órbita; então, peça pode ser removida em monobloco através da face (Figura 1).
Figura 1. Visão esquemática da ressecção do complexo etmoidal, envolvendo a fossa craniana anterior.
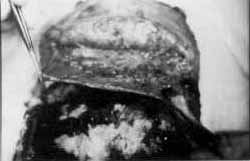
Figura 2. Visão cranial, mostrando a comunicação com o acesso facial.
Figura 3. Confecção do retalho de gália para reconstrução do diafragma naso-cranial.
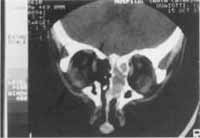
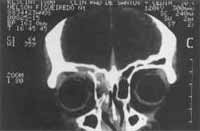
Figura 4. Tomografia computadorizada pré-operatória do caso clínico de paragangliorna nasal.
Figura 5. Tomografia computadorizada pós-operatória de caso com paragangliorna nasal - reconstrução da fossa anterior com osso ilíaco.
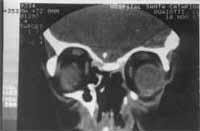
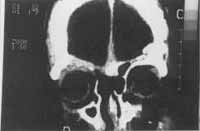
Figura 6. Tomografia computadorizada pré-operatória do caso clínico de neuroblastoma olfatório.
Figura 7. Tomografia computadorizada pós-operatória do caso clínico de neuroblastoma olfatório - reconstrução com gália aponeurótica.
Aluns detalhes devem ser considerados durante a cirurgia, como: preservação do nervo infraorbital (se possível), ligadura do dueto nasolacrimal e das artérias moidais anterior e posterior. A reconstrução do defeito ósseo no soalho da fossa cranial anterior pode ser feita com talho de osso ilíaco, com dissecção da gálea aponeurótica face interna do retalho coronal ou retalho pediculado de riósteo previamente dissecado e locado na área do defeito, fixado e suturado na dura (Figuras 2 e 3). Sutura cuidadosas lesões da dura deve ser realizada e, quando parte dela fôr ressecada, retalhos de pericrânio, fascia lata e dura liofilizada podem ser utilizadas para correção do defeito ( figuras 4, 5, 6 e 7). O seio frontal deve ser cranializado, derrubando-se sua parede posterior e septo; a mucosa é ovida e sua abertura para cavidade nasal obliterada com retalho muscular e gelfoam. A placa óssea frontal anterior é recolocada na posição após manobras para aumentar a pressão intracraniana e, desta maneira, verificar eventuais sangramentos ou fístulas liquóricas. Quando se realiza maxilectomia ou exenteração da órbita, a cavidade pode ser recoberta com enxerto livre de pele, o qual é também usado em defeitos craniais e mantidos na posição por tampão de gaze lubrificada (vaselina). Os tecidos superficiais são suturados em planos e colocado dreno abaixo do enxerto.
CUIDADOS PÓS-OPERATÓRIOS E COMPLICAÇÕES
O paciente deve ser mantido na unidade de terapia intensiva até estar completamente acordado. Deve permanecer com cabeceira elevada a 30°.
A utilização de antibioticoterapia inicia-se com o ato cirúrgico e permanece pelo prazo mínimo de 10 dias. A drenagem lombar deve ser mantida de 24 a 48 horas para manter a pressão liquórica baixa.
De acordo com Schramm (21, 22), a mortalidade pós-operatória até 1975 variava de 10 a 25%, caindo a quase zero nos dias atuais.
As complicações pós-operatórias mais apresentadas foram relacionadas a infecções e problemas vasculares, como acidentes vasculares cerebrais, pneumatoceles, fístulas liquóricas, meningites e sangramentos. As seqüelas devidas à extensão da cirurgia são: perda do olfato, anestesia ou hipoestesia da região maxilar e frontal e deformidades faciais. Estas complicações são infinitamente menores se, no tempo de fechamento cirúrgico, a reconstrução fôr completa.
Como sabemos, as 3 estruturas entre o espaço dural e o ar das cavidades nasais são: osso, dura-máter e mucosa da nasofaringe. Se a reconstrução de cada um destes for cuidadosa, o risco de pneumatoceles, fístula liquórica ou meningites será drasticamente reduzido.
As deformidades faciais restantes serão reparadas em segundo tempo, pela cirurgia plástica; entretanto, a anosmia é irreversível.
MATERIAIS E MÉTODOS
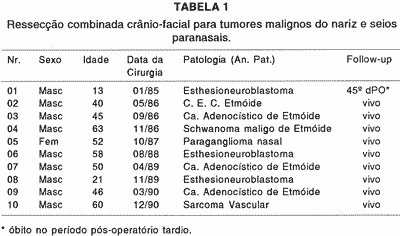
Desde 1985, os autores tem utilizado o acesso craniofacial para tumores do nariz e seios paranasais com invasão da fossa craniana anterior. Foram 35 pacientes tratados até a presente data, sendo que 10 no período de 1985 a 1990. Os nosso 10 primeiros casos com mais de 5 anos de acompanhamento pós-operatório foram classificados como: 03 estesioneuroblastoma., 03 carcinoma adenocístico de etmóide, 01 paraganglioma nasal, 01 carcinoma espinocelular de etmóide, 01 schwanoma maligno de etmóide e 01 sarcoma vascular.
Todos estes casos tiveram como primeiro tratamento a cirurgia, e não houve morte no pós-operatório imediato (Tabela 1). O diagnóstico foi feito em sua maioria através do exame clínico e otorrinolaringológico minucioso, seguido de tomografia computadorizada do crânio e face, em 02 casos foi solicitado ultra-sonografia cervical e em 1 caso realizada angiografia digital (sarcoma vascular).
A distribuição dos pacientes quanto a faixa etária variou de 13 a 63 anos, com média de 47 anos; quanto ao sexo, neste estudo tivemos apenas 01 paciente do sexo feminino e 09 do sexo masculino. Em 10 pacientes foi utilizada a técnica descrita anteriormente com algumas alterações individuais. O acesso facial foi diferente dependendo da extensão da neoplasia.
1 - Rinotomia lateral com incisão a Weber-Ferguson foi utilizada em 04 pacientes (2, 3, 7 e 9 - Tabela 1): maxilectomia parcial em 1 caso e maxilectomia radical com exenteração de órbita em 3 casos.
2 - O "degloving" facial com maxilectomia medial parcial foi utilizada em 06 pacientes (1, 4, 5, 6, 8 e 10 Tabela 1).
Na reconstrução do defeito ósseo, na fossa craniana anterior, usamos: retalho de.osso ilíaco em 1 paciente, retalho de periósteo em 1 paciente e em 8 pacientes retalho de gálea do pericrânio.
O pós-operatório imediato evoluiu em sua totalidade sem complicações e todos os 10 pacientes receberam alta hospitalar no 7° dia. Apenas uma morte no 45° devido à evolução extremamente agressiva do tumor com metástase à, distância: esthesioneuroblastoma olfatório23. As seqüelas apresentadas foram consideradas normais dentro do quadro cirúrgico a que foram submetidos, e as principais foram: anosmia, hipoestesia facial, discreta deformidade facial, perda unilateral de visão. O acompanhamento mostrou que não houve prejuízo ao retorno para vida normal.
Todos os pacientes restantes estão vivos sem sinais de recidiva, exceto um com estesioneuroblastoma, que teve evolução agressiva e apresentou metastáses difusas.
CONCLUSÕES
A radicalidade é essencial para toda patologia tumoral onde o tratamento de escolha fôr cirúrgico.
Nos tumores da base anterior do crânio, a cirurgia apresenta duas dificuldades básicas: dificuldade de acesso à lesão e as condições imediatas do tratamento, inevitavelmente ligadas à mortalidade e qualidade de vida. A cirurgia craniofacial ainda está restrita a poucos centros em todo o mundo e, nas últimas décadas, a coletânea de experiências de muitos cirurgiões, somada a modernas técnicas cirúrgicas, permitiram resultados mais animadores e diagnósticos mais acurados.
O objetivo da cirurgia combinada craniofacial é conseguir cirurgia oncológica ampla, nos casos onde a cirurgia é praticamente a única possibilidade de cura, e permitir sobrevida com padrão estético e funcional aceitáveis.
Os procedimentos cirúrgicos requerem acesso amplo que propicie ressecção completa, com margens de segurança e menor número de complicações, obedecendo os critérios de reconstrução.
O resultado final depende destes princípios.
Nossa experiência conclui que, apesar da grande dificuldade, os resultados são gratificantes e, atualmente, as estatísticas mostram melhor prognóstico de sobrevida com menores seqüelas estéticas e funcionais.
REFERÊNCIA BIBLIOGRÁFICA
1. DANDY, W. E. - Orbital tumors - Results following the transcranial operative attack. New York, Osltar Piest Publications, 1941.
2. RAE, B. S.; McLEAN, J. M. - Combined intracranial and orbital operation for retinoblastoma. Arch. Ophtltalmol 30: 437, 1943.
3. SMITH, R. R.; KLOPP, C. T.; WILLIAMS, J. M. - Surgical treatment of Cancer of the frontal sinus and adjacent arcas. Cancer 7: 991, 1954.
4. MALECKI, J. - New trends in frontal sinus surgery. Acta Otolaryngol 50: 137, 1959.
5. KETCHAM, A. S.; WILKINS, P. H.; SMITH, R. R.; VAN BUREN, J. M. - A combined intracranial faccial approach to paranasal sinuses. Am. J Sutg., 106: 698, 1963.
6. KETCHAM, A. S.; MOYE, R. C.; VAN BUREN, J. M. et al. - Complications of intracranial facial ressection for tumor of paranasal sinuses. Am. J. Surg., 112: 581, 1966.
7. TERZ. J. J.; ALKSNE, J. F.; LAWRENCE, W. - Craniofacial ressection for tumors invading the pterygoid fossa. Am. J. Sutg. 118: 732, 1969.
8. DEROME, P. J. - Les tumors Spheno- Etmoidales: Possibilities d'exerese et reparation chirurgicales. NeuroChirugie 18: 1-164, 1972.
9. KETCHAM, A. S.; CHRETIEN, P. B.; VAN BUREN, J. M. et al; The Etmoid sinuses: a re-evaluation of surgical ressection. Am. J Sutg. 126: 469, 1973.
10. DEROME, P. J. - The transbasal approach to tumors invading the base of the skull. Current Teehniques in Operative Neurosurgery, H. P. Scmidek and Sweet (editors), Greene and Sliatton, New York, NY, 1976.
11. Sisson, G. A.; Bytell, D. E.; Becker, S. P.; Ruge, D.Carcinoma of the paranasal sinuses and cranio-facial resection. J. Laryngol. Otol. 90: 59, 1976.
12. SHAIH, J. P.; GALICICH, J. H. - Craniofacial resection for malignant tumors of ethmoid and anterior skull base. Arch Otolaaryngol, 103: 514, 1977.
13.SCHRAMM, V. L.; MYERS, E. N. and MARSON, J. C. - Anterior skull base surgery - for benign and malignant disease. The Laryngoscope 89: 1077-91, 1979
14. BEBEAR, J. P. et D'ARE, M. L. - L'etmoidectomie totale par voie mixte: frontale extradurale e paralateronasele. Principes. Techniques. Indicacions et resultaats pour les tumeus malignes du bloc cthmoidal. A propos de 28 cas. Rev. Laryngol. Otol. Rhinol. (Bord) 103: 179-88, 1982.
15. CANTREL, R. W. HARGETT, S. W. and JANE, J. A. - Craniofacial ressection of nasal tumors. In new dimension in Otorrhinolaringology-Head Neck Surgery, Myers, E. (Edt). Exerpta Medica, Amssterdan 1985, vol. 1, 507-10.
16. CHEESMAN, A. D.; LUND, V. J. e HOWARD, D. J. - Cranio-facial resection for tumors of the nasal cavity and paranasal sinuses. Head Neck Surg., 8: 429-35, 1986.
17. SUNDARESAN, N. e SHAIH J. P. - Craniofacial for anterior skull base tumors. Head Neck Surg. 10: 219-24, 1988.
18. PINTO, J. A.; FELLIPU, A. BERAHA, J. - Evolução da cirurgia crânio-facial nos últimos 20 anos: estágio atual e perspectivas. Rev. Bras. Cir. Cab. Pesc. 12(1/2/3): 9-15, 1988.
19. JANECKA, I. P.; SEN, C.; SECKAR, L.; CURTIN, H.: Treatment of Paranasal Sinus Cancer With Cranial Base Surgery: Results. Laryngoscope, 104: 553-5, 1994.
20. ALEN, G. E. e SIEGEL, G. J. - The sub-labial approach for extensive nasal and sinus resection. The Laryngoscope, 91: 1635-40, 1981.
21. SCHRAMM, V. L. - Craniofacial ressection. In Sasaki, C. T., McCabe, B. F. and Kirchner, J. A. (Eds): Surgery of Skull Base. J. B. Lippincott Company, Philadelphia, p. 4361, 1984.
22. SCHRAMM, V. L. - Craniofacial Surgery for Sinus Tumors. In Thawley, S. E. and Panje, W. R. (Eds): Comprehensive Management of Head and Neck Tumors. W. B. Saunders Co; Philadelphia; Vol. 1, p. 390-407, 1987.
23. PINTO, J. A.; FELIPPU NETO, A.; BORGES, P. T. M. e OLIVEIRA, J. A. - Neuroblastoma olfatório: Revisão e considerações sobre o caso da revolução agressiva. Oto-Rhino 1, nr.4: 29-35, 1986.
(*) Médicos Otorrinolaringologistas do Núcleo de Otorrinolaringologia de São Paulo.
Trabalho realizado no Núcleo de Otorrinolaringologia de São Paulo e apresentado no IV Congresso Brasileiro de Cirurgia da Base do Crânio, Belo Horizonte, 14 a 16 de junho de 1995.
Endereço para correspondência: Núcleo de ORL de São Paulo. Al. dos Nhambiquaras, 159 - Moema - São Paulo/SP - CEP 04010-090. Tel: (011) 573-1970/571-5360 - Fax (011) 573-3497.
Artigo recebido em 17 de novembro de 1995.
Artigo aceito em 09 de janeiro de 1996.