Ano: 1987 Vol. 53 Ed. 3 - Julho - Setembro - (2º)
Seção: Artigos Originais
Páginas: 90 a 95
Tuberculose de osso temporal. Estado atual e apresentação de 2 casos
Temporal bone tuberculosis. Actual status and serie of two cases.
Autor(es):
Bento, R.F.(1)
Cruz, O.L.M. (1)
Morimoto, E. (2)
Ramos, C.C.(3)
Siebert, D. (4)
Miniti, A. (5)
Resumo:
São apresentados dois casos de otite tuberculosa em criança com cerca de um ano de idade, que foram diagnosticados no ano de 1986 na clínica otorrinolaringológica do nosso hospital. É feita uma revisão bibliográfica dos principais aspectos desta doença: o contato inicial com o bacilo de Koch costuma ocorrer na infância, tendo os pulmões como porta de entrada por onde a infecção pode se disseminar para qualquer órgão do corpo. Recentemente tem se tornado mais comum a descrição na literatura de casos de tuberculose primária do ouvido. Acreditamos que a incidência de otite tuberculosa em nosso meio seja muito superior a 0,1% das otites médias crônicas, como relatado por Maitre (9). Assim, a pesquisa de tuberculose deveria ser rotineira em crianças com otites médias crônicas resistentes aos tratamentos habituais.
Os achados clínicos mais importantes são:
- presença de tecido de granulação abundante
- hipoacusia intensa
- paralisia facial
- linfadenite regional
- história familiar de tuberculose
A comprovação diagnóstica normalmente é muito difícil e o exame anatomopatológico é fundamental. Com o tratamento quimioterápico e, se necessário, também cirúrgico, conseguimos bom resultado quanto à erradicação da infecção. Para um bom resultado funcional é fundamental o diagnóstico precoce.
![]()
Introdução
A tuberculose de osso temporal foi descrita inicialmente por Jean Louis Petit, no início do século XVIII. Eschle, em 1883, foi o primeiro a identificar o bacilo no ouvido, um ano após sua descoberta por Koch. No mesmo ano, Habormann demonstrou pela primeira vez lesões tuberculosas na membrana timpânica. A incidência da doença diminuiu progressivamente desde o início deste século, pela melhoria das condições de higiene e nutrição, tendo-se tornado significativamente mais rara a partir de 1944, com o advento da estreptomicina.
A tuberculose é uma infecção bacteriana necrotizante, com manifestações múltiplas e ampla distribuição. No mundo ocidental, onde a tuberculose bovina foi controlada, porta de entrada é o pulmão na maioria das vezes, porém as lesões pode se propagar para outros órgãos.
Mais raramente temos infecção primária de outros órgãos como, por exemplo, o ouvido, sem que se detecte um foco pulmonar primário. acometimento do ouvido médio é excepcional atualmente, ao contrário da era pré-antibiótica, quando sua incidência era bastante elevada. A raridade da doença, entretanto, não nos autoriza a excluí-la do diagnóstico diferencial das otites médias crônicas, principalmente daquelas resistentes às terapêuticas habituais.
São basicamente duas espécies de microbactéricas que causam infecção clínica no homem: o M. tuberculosis e o M. bovis, este último muito mais raramente, a partir de leite contaminado (em regiões onde o leite não é pasteurizado), pela via gastrintestinal. Outras espécies de microbactérias apenas causam doença em situações especiais, como em portadores de doença pulmonar obstrutiva crônica, silicose, em imunodeprimidos etc.
O Mycrobacterium é um bacilo ácido álcool resistente, individualizado pela coloração de Ziehl-Nielsen (fucsina básica). Sua cultura, no meio de cultura de Loevenstein-Jensen, é difícil é demorada.
O contato inicial com o bacilo de Koch geralmente ocorre na infância, tendo os pulmões como porta de entrada, exceto em regiões onde a prevalência de tuberculose bovina é alta, onde a porta de entrada costuma ser intestinal.
Quando a inoculação é por via pulmonar há formação de um pequeno tubérculo sub pleural (tubérculo de Gohn). Ocorre uma adenopatia satélite focal e linfangite entre a adenopatia e a alveolite subpleural. A este conjunto denominamos complexo primário ou "Complexo de Gohn". Neste período desenvolve-se uma reação tissular característica, com granulomas de células epitelióides e necrose na lesão pulmonar, pela liberação do material citotóxico pelos linfócitos T, que destrói tecidos do hospedeiro, bem como os bacilos da tuberculose. Geralmente há cicatrização do sítio primário por fibrose e calcificação. Havendo alguma falha neste sistema de defesa do organismo, pode haver disseminação local ou sistêmica da doença pela corrente sangüínea. Nos casos de disseminação hematogênica pode haver lesões de órgãos isolados, como o ouvido, por exemplo. Estes casos não são bacilíferos (B.K. no escarro negativo), tornando o diagnóstico muito mais difícil.
Segundo Meyerson, a via hematogênica é a principal via de disseminação da doença para o ouvido. Outros autores, como Politzer, Cox e Kerrison atribuem a infecção do ouvido à disseminação por via ascendente pela tuba auditiva, nos casos bacilíferos, devido à tosse e regurgitação.
Atualmente a tuberculose primária do ouvido (sem outro foco detectável) está se tornando mais freqüente, sendo que também nestes casos as vias de infecção mais aceitas são a hematogênica e a linfática, a partir das proximidades do óstio faríngeo da tuba auditiva. Em 1982 Kamio(7) descreveu dois casos em que teve a confirmação histológica de tuberculose no ouvido e também na adenóide, propondo, então, a disseminação ascendente pela tuba. Outras possibilidades de infecção do ouvido já descritas, embora muito mais raras, são pelo conduto auditivo, através de perfurações da membrana timpânica, ou como extensão direta a partir de lesões intracranianas.
O objetivo deste trabalho é apresentar dois casos de tuberculose do osso temporal atendidos na Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo discutindo as dificuldades diagnósticas e as soluções terapêuticas.
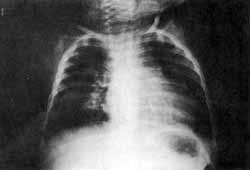
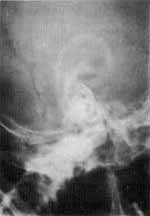
Fig. 1 - Radiografia de tórax do primeiro paciente, sem alterações patológicas.
Descrição dos casos
Primeiro Caso:
O paciente C.M.N., masculino com 1 ano e dois meses de idade, deu entrada neste serviço com a seguinte história:
Aos cinco meses de idade apresentou febre e irritabilidade. O pediatra diagnosticou otite, receitando gotas otológicas. Após uma sema iniciou abaulamento retroauricular e otorréia. O processo foi drenado, porém como não houve melhora a passagem por vários médicos, com persistência da otorréia e febre intermitente, procurou este serviço. Não havia qualquer patologia antecedentes familiares ou pessoais. O parto havia sido normal e a criança não havia sido submetida a vacinações.
Ao exame, apresentava otorréia à direita, hiperemia e abaulamento retroauricular, sem flutuação. O outro ouvido, bem como o restante exame físico eram normais, exceto por um retardo de desenvolvimento pôndero-estatural.
Foi internado com diagnóstico de otomastoidite, e instituída terapêutica endovenosa com penicilina e quemicetina. Um dia após a internação, foi tentada a drenagem do processo, havendo apenas saída de sangue. Foi então retirado um fragmento de tecido retroauricular para biópsia, cujo resultado foi "processo inflamatório crônico granulomatoso e supurativo", com pesquisa de BAAR e fungos negativa. A pesquisa de BAAR no levado gástrico também foi negativa.
Tinha radiografias de tórax normal (Fig. 1), e o hemograma mostrava anemia hipocrômica microcitica (Hb = 7,2 mg%), leucocitose de 15.000, com 58% de linfócitos.
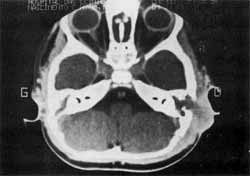
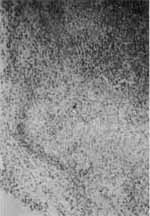
Uma cultura desta época mostrou S. Aureus, sensível somente ao ceftriaxone, porém não houve resposta ao tratamento com este antibiótico. Foi então submetido à tomografia computadorizada, que mostrou grande destruição da cortical da mastóide (Fig. 2). Diante disto, foi submetido à exploração cirúrgica (Fig. 3 e 4), tendo-se encontrado uma massa necrótica ocupando a mastóide, com o ouvido médio e labirinto totalmente destruídos. O anatomopatológico do material colhido na cirurgia nos deu o diagnóstico de tuberculose produtivo caseosa do osso temporal (Fig. 5). Um PPD feito nesta época mostrou um nódulo de 15 mm.
Foi então iniciada terapêutica específica, com melhora do quadro geral e otológico, e os familiares foram encaminhados à unidade sanitária competente para pesquisa da fonte de contágio.
Segundo Caso:
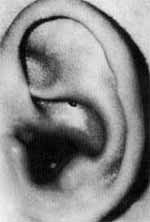
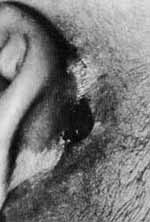
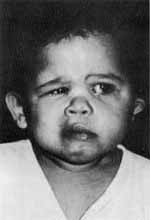
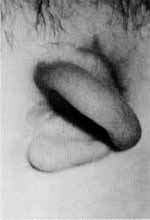
A.M.A., do sexo feminino, com 10 meses de idade, procurou este serviço com história de abaulamento retroauricular à esquerda, progressivo, há um mês. Há 25 dias da internação desenvolveu paralisia facial deste lado (Fig. 6), e de lá para cá apresentou otorréia contínua e febre. Recebeu os tratamentos convencionais com antibioticoterapia tópica e sistêmica, sem qualquer melhora. Observava-se ainda um retardo pêndero-estatural e escabiose infectada pelo corpo e couro cabeludo. À otoscopia não se vizualizava a membrana timpânica nem ossículos e havia uma reabsorção parcial da cartilagem do pavilhão auricular (Fig. 7). Tinha também uma paralisia facial periférica à esquerda. A otoscopia do lado direito, bem como o restante do exame otorrinolaringológico eram normais. Foi internada com hipótese diagnóstica de otite externa e média necrotizante.
Fig. 2 - Tomografia computadorizada do 1° paciente, mostrando extensa destruição da cortical da mastóide com importante edema das partes moles.
Fig. 3 - Aspecto após a mastoidectomia no 1° paciente, mostrando a rneatoplastia realizada.
Fig. 4 - Aspecto 1 semana após a mastoidectomia realizada no 1° paciente ocorrendo deiscência de sutura e fistulização retroauricular (antes do resultado do exame anatomopatológico).
Fig. 5 -Aspecto da lâmina que nos deu o diagnóstico do 1° paciente, mostrando um único bacilo ácido álcool resistente intracelular.
Fig. 6 -Aspecto da 2° paciente após internação, mostrando paralisia facial periférica à esquerda.
Fig. 7 - Fotografia mostrando em detalhe o aspecto do pavilhão auricular da 2°paciente, com reabsorção parcial da cartilagem.
Seu hemograma apresentava anemia hipocrômica microcítica com hemoglobina de 7,8 mg%, leucócitos - 12.100, com 50 linfócitos, 43 segmentados e 1 bastonete. Foi solicitada uma eletroforese de proteínas, cuja resultado foi normal.
O tratamento instituído inicialmente foi penicilina e amicacina, além de cuidados locais. Após uma semana o resultado da cultura revelou Proteus mirabilis, sensível apenas ao ceftriaxone, que começou a ser então administrado, pois o tratamento inicial não estava surtindo efeito. Nesta fase começou a ocorrer uma progressiva estenose do meato auditivo externo, embora não cessasse a otorréia. Como após um mês não houvesse sinal evidente de melhora, foi iniciada pesquisa do B.K. na secreção do ouvido e no lavado gástrico (3 amostras de cada local), que resultaram todas negativas. O teste de Mantoux também foi negativo, e o raio X de tórax, normal. Uma planigrafia de mastóides mostrou o lado direito normal, enquanto que à esquerda o esporão estava discretamente erosado e havia alargamento do antro (Fig. 8). Foi realizada uma mastoidectomia e meatoplastia, onde se evidenciou erosão da parede póstero-superior do conduto e intensa hiperplasia da mucosa da caixa, sem sinais de colesteatoma. O anatomopatológico revelou apenas processo inflamatório crônico inespecífico, e embora não houvesse sido demonstrada a presença de nenhum bacilo ácido álcool resistente, era evidente a formação de esboços de granulomas no material examinado (Fig. 9). No pós-operatório voltou a apresentar piora clínica, chegando a desenvolver uma leucocitose de 25.000. Diante disso, e pelo aspecto sugestivo do exame anatomopatológico, optamos por introduzir terapêutica com esquema tríplice, apesar de novas pesquisas de BAAR terem resultado negativas. O resultado é que, 20 dias após o início do tratamento específico, a otorréia tinha cessado (pela primeira vez desde a internação) e seu hemograma mostrava 9,6 mg% de hemoglobina, com 8.800 leucócitos, sendo 70% linfócitos.
Fig. 8 - Planigrafia da 2ª paciente, mostrando alargamento do antro.
Fig. 9 - Aspecto do excurse anatomopatológico da 2ª paciente, mostrando formação de esboços de granulomas, sem nenhum bacilo ácido álcool resistente visível.
Discussão
Na esfera otorrinolaringológica, o ouvido é o segundo local mais freqüentemente acometido pela doença, sendo superado em número apenas pelos casos de tuberculose na laringe.
De acordo com Proctor e Lindsay(¹²), num levantamento feito em 1942, a incidência de tuberculose em otites médias crônicas era de 1,3 a 15,4% (média de 2,7%), segundo variados autores, num total de 8.555 casos estudados. Atualmente, segundo Maitre(9), esta incidência não atinge 0,1%, de modo que esta entidade é praticamente desconhecida dos médicos mais jovens.
Apesar de não dispormos de uma estatística neste sentido, temos razões para supor que a incidência em nosso meio ainda é bem superior à apresentada por Maitre.
A tuberculose de ouvido pode se manifestar de duas maneiras: uma forma aguda, muito rara; e uma forma crônica e insidiosa. Característicamente a otite tuberculosa crônica e insidiosa. Caracteristicamente a otite tuberculosa crônica apresenta uma perda condutiva importante e precoce, desproporcional aos achados otoscópicos, e uma otorréia indolor. Na maioria dos pacientes há aumento dos gânglios linfáticos peri-auriculares. À otoscopia, observa-se inicialmente um quadro semelhante a uma otite aguda, com aumento da vascularização do cabo do martelo. Na evolução ocorrem múltiplas perfurações na membrana timpânica, que coalescem rapidamente, formando uma perfuração única (portanto o clássico quadro de perfurações múltiplas é efêmero e difícil de ser visualizado).
Nesta fase é freqüente também o aparecimento de múltiplos pólipos sangrantes no conduto auditivo.
Walner(14) chamou a atenção para o fato de o raio X de mastóide mostrar uma pneumatização normal em muitos destes casos, sendo este fato sugestivo de etiologia tuberculosa.
A forma aguda da otite tuberculosa provoca, rapidamente, uma destruição total de pars tensa da membrana, importante edema de mucosa e granulações com destruição da cadeia ossicular e, às vezes, do ouvido interno.
Turner e Fraser(¹³), numa revisão de 60 casos, acharam 92% de otorréia profusa indolor, 95% de adenopatia regional e 53% de envolvimento labiríntico. Apesar do clássico sintoma de otorréia sem dor, WindleTaylor (15) e Bailey tiveram 50% dos casos referindo dor. A porcentagem de paralisia facial variou de 0 a 45% nas séries de diversos autores, sendo esta discrepância explicada por eles mesmos pelos diferentes estágios da doença por ocasião do diagnóstico.
Hiraide(6), baseado nas características dos seus casos mais recentes, estabeleceu novos critérios para o diagnóstico clínico da otite média tuberculosa:
1 - Otite média crônica resistente a vários antibióticos, exceto aos agentes tuberculostáticos;
2 - Tecido granulomatoso exuberante no ouvido médio, indo até o conduto auditivo externo;
3 - Disacusia de condução importante;
4 - História de tuberculose pulmonar ativa ou curada;
5 - Presença de linfadenite regional, principalmente em crianças:
6 - Teste de Mantoux positivo;
7 - Presença de paralisia facial. A presença de três dos sinais acima enumeradas nos dá a suspeita da doença, enquanto que cinco ou mais nos autorizam a fazer o diagnóstico clínico de otite média tuberculosa.
A suspeita diagnóstica fica mais forte nos casos bacilíferos, onde estão mais evidentes os sintomas gerais de fabrícula, sudorese noturna e emagrecimento, sintomas estes que na criança equivalem a retardo pôndero-estatural, apatia, mau rendimento escolar, anorexia.
O exame anatomopatológico é fundamental à confirmação diagnóstica, embora em alguns casos o isolamento do B.K. possa ser extremamente difícil. Windle-Taylor, numa série de vinte e dois pacientes, ressaltou que vinte tiveram o seu diagnóstico confirmado por exame anatomopatológico, enquanto que um caso o foi por cultura e o outro por bacterioscopia (15).
O achado de granuloma caseoso é praticamente patognomônico e se confirma com a coloração de ZiehlNielsen, onde são localizados os bacilos ácido álcool resistentes. Em torno da área de caseificação aparecem células gigantes tipo Langhans, infiltrado linfocitário e exuberante tecido fibroso, que explica a intensa disacusia condutiva nestes casos.
Juntamente com o quadro clínico já descrito é fundamental a busca de dados epidemiológicos positivos.
A confirmação diagnóstica é, muitas vezes, difícil, por isso devemos ter esta entidade sempre em mente, principalmente nos casos de evolução atípica e não responsiva à terapêutica habitual.
O PPD nos dá uma ajuda apenas relativa, pois nas crianças vacinadas com o BCG intradérmico, uma induração de até 10 ou 15 mm pode se atribuída à vacina.
Diante da suspeita de otite média tuberculosa, devemos lançar mão de todos os recursos para demonstrar presença do bacilo de Koch por biópsia, cultura ou bacterioscopia pois só assim estaremos autorizado a confirmar o diagnóstico. Note-se que há casos em que pode se tornar extremamente difícil demonstrar presença do bacilo, apesar de todo esforço que se fizer neste sentido.
Então, se a suspeita persiste, e outras patologias já tiverem sido afastadas, estaremos autorizados a realizar uma prova terapêutica.
Com as drogas tuberculostáticas à nossa disposição atualmente, temos condições de curar praticamente a totalidade dos nossos pacientes. O esquema por nós utilizado para tuberculose infantil é o que segue:
- Rifampicina 20 mg por kg de peso por dia durante 6 meses;
- Hidrazida 15 mg por kg de peso por dia durante 6 meses;
- Pirazinamida 35 mg por kg de peso por dia durante 12 meses.
Quanto às seqüelas no ouvido, após a cura completa, as mesmas serão tratadas como seqüelas de otites médias crônicas de outras etiologias, procurando-se corrigir as alterações funcionais na medida do possível. Evidentemente o resultado será melhor quanto mais precoce tiver sido feito o diagnóstico e o tratamento da doença.
Conclusões
1) Apesar de a otite tuberculosa ser uma entidade rara, devemos tê-la sempre em mente para incluí-la no diagnóstico diferencial das otites crônicas rebeldes a tratamento;
2) O diagnóstico e tratamento precoce é importante, pois evita procedimentos cirúrgicos radicais para erradicar a infecção e possibilita cirurgias reconstrutoras na tentativa de um bom resultado funcional;
3) O isolamento do bacilo de Koch pode ser extremamente difícil em alguns casos;
4) Em casos de grande suspeita clínica, com exame anatomopatológico sugestivo, mas onde não se conseguiu demonstrar a presença do bacilo da tuberculose, e se outras patologias já foram afastadas, estamos autorizados a efetuar uma prova terapêutica, pois por mais de uma vez temos acompanhado casos que tiveram pronta recuperação com este procedimento (³).
Summary
Two cases of tuberculosis otitis media in children, diagnosticated consecutively during the year of 1986 at the otolaryngologic department of our hospital, are presented.
A complete revision of the literature is done.
The initial eontact with the Koch bacilus is more frequent in childhood, in lung. The infeccion can rise any part of the body. Recendy we fznd some descriptions in the literature about some cases of primary tuberculosis in the temporal borre. We believe that the incidente of tuberculosis otitis media in our environment is more than 0.1% of all the, cronics otitis media, as related by Maitre(9). So, the search of tuberculosis must be routine in children with resistant cronic otitis media.
The more important clinical findings are:
1 - hipoacusia
2 - facial paralisis
3 - regional lymphonodes
4 - familiar history
5 - granulation tissue
Normally, is very dificult to comprove tuberculosis and the pathology is fundamental. With quimioterapy and if necessary surgical cleaning, we get a good result. For good funcional result, is necessary a precoce diagnosis.
Bibliografia
1. COX. G.H. and DWYER, S.G.: Tuberculosis of the middle ear. Arch. Otolaryngol. 9:414,1924.
2. CRAIG, D.H.: Tuberculous mastoiditis. A rewiew of eight cases. J. LARYNGOL. Otol. 76: 623, 1962.
3. DEMENATO, L.A.; BENTO, R.F.; MINITI, A.: Tuberculose do ouvido médio: descrição de dois casos. Rev. Bras. Otorrinolaring. 50: 1, 1984.
4. ESCHER, F. und ZIMERMANN, A.: Es gibt noch mittelohaurberkulosen. H.N.O. 28/11: 368-375, 1980.
5. HARBERT, F. and RIORDAN, D.: Tuberculosis of the middle ear. Laryngoscope. 74: 623, 1962.
6. HIRAIDE, F.: The clinical characteristics and diagnosis of the middle ear tuberculosis in recent years (Japa). Otolaryngology (Tokyo). 50/9: 709-715, 1978.
7. KAMIO, T. et al.: Klinisch beobachtungen zur tuberkulosen infection des mittelohres. H.N.0. 30/9: 350-353, 1982.
8. MAC ADAM, A.M. and Rubio, T.: Tuberculous otomastoiditis in children. Amer. J. Dis. Child. 13112: 152-55, 1977.
9. MAITRE, B. and CONRAUX, C.: La tuberculose de l'oreille moyenne. Etat actual. J. Fr. Oto Rhino Laryng. 33/2: 75-81, 1984.
10. MYERSON, M.C. and GILBERT, J.G.: Tuberculosis of the middle ear and mastoid. Arch.Otolaryngol. 33: 231-250, 1941.
11. PALVA, T., et al.: Tuberculous otitis media. J. Laryngol. Otol. 87: 253, 1973.
12. PROCTOR, T. and LINDSAY, I.R.. Tuberculosis of the ear. Arch. Otol. 35: 221-249,1942.
13. TURNER, A.L. and FRASER, J.S.: Tuberculosis of the middle ear cleft in children: a clinical and pathological study. J. Laryngol. Otol. 30/15: 207-247, 1915.
14. WALLNER, L.J.: Tuberculous otitis media. Laryngoscope. 63: 1058-1077, 1953.
15. WINDLE-TAYLOR, P.C.: Tuberculous otitis media: A series of 22 patients. Lar-yngoscope.90/61: 1039-1044, 1980.
Trabalho realizado na divisão de Clínica
Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
(1) - Médicos Assistentes do Departamento de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
(2) - Médico Preceptor dos Residentes do Departamento de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
(3) - Médico Residente de 1°- ano do Departamento de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
(4) - Médico Residente de 2° ano do Departamento de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo
(5) - Professor Adjunto do Departamento de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo