Ano: 1999 Vol. 65 Ed. 2 - Março - Abril - (6º)
Seção: Artigos Originais
Páginas: 149 a 153
Epistaxes Recorrentes: Estudo dos Fatores Clínicos e Laboratoriais Associados
Recurrent Epistaxis: Study of the Clinical and Laboratory. Associated Factors.
Autor(es):
Cláudio M. Y. Ikino*,
Walmir E. P. A. D'Antonio*,
Márcia S. Murakami*,
Ivan D. Miziara**,
Ossamu Butugan***.
Palavras-chave: epistaxe, quadro clínico, laboratório
Keywords: epistaxis, clinic presentation, laboratory
Resumo:
As epistaxes de repetição são motivo de consulta ao otorrinolaringologista; porém, existem poucos estudos a respeito do tema. Neste trabalho, os autores analisam diversos fatores clínicos e laboratoriais associados a tal afecção em adultos e crianças. Foram avaliados 41 pacientes atendidos no Pronto Socorro de Otorrinolaringologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, com queixa de pelo menos três episódios de epistaxe, com intervalo maior do que um mês entre eles, nos últimos dois anos. A idade variou de seis a 73 anos e os pacientes foram divididos em dois grupos: grupo A (menores de 18 anos) e grupo B (maiores de 17 anos). O grupo A foi composto por 12 casos; e o grupo B, por 29. Com relação aos grupos A e B, encontramos, respectivamente, diagnóstico de sinusite em 58,3% e 48,3% dos pacientes, diagnóstico de rinite em 41,7% e 65,5%, coagulopatia ou plaquetopatia prévias em 8,3% e 6,9%, desvio septal em 41,7% e 72,4%, inflamação da mucosa nasal em 66,7% e 79,3% e alteração no coagulograma em 41,6% e 37,9% dos casos. Os autores comcluem que: os fatores locais apresentam importante associação com os quadros de epistaxe de repetição; devem ser investigadas discrasias sangüíneas nestes quadros, pois as epistaxes podem ser manifestação inicial das mesmas; e é importante a investigação de todos os possíveis fatores associados que possam estar envolvidos no quadro.
Abstract:
Recurrent epistaxis is common in otolaryngology practice, however we found few papers about this matter. The authors studied clinicai and laboratory factors associated with recurrent epistaxis. We saw 41 patients referred to our service. They were divided in two groups: group A (paients newer than 18th yearsold) and group B (patients older than 17th years-old). Twelve patients belonged to group A and 29 patients belonged to group B. Group A had 41.7% of patients with rhinitis, 58.3% with sinusitis, 8.3% with previous bleeding disorder, 41.7% with septal deviation, 66.7% with inflammation of nasal mucosa surface and 41.6% with alteration in coagulation screening tests. Group B had 65.5% of patients with rhinitis, 48.3% with sinusitis, 6.9% with previous bleeding disorder, 72.4% with septal deviation, 79.3% with inflammation of nasal mucosa surface and 37.9010 with alteration in coagulation screening tests. The authors conclude that local factors have important association with recurrent epistaxis, bleeding disorders must be investigated and a carefull clinicai and laboratory approach of these patients is important to acidress the causes responsible for this disease.
![]()
INTRODUÇÃO
A epistaxe é uma afecção responsável por importante parcela dos atendimentos otorrinolaringológicos 1, 2,3,4,5,6. Normalmente, trata-se de uma condição benigna e auto-limitada, não necessitando de cuidados médicos de urgência 4; no entanto, eventualmente, pode apresentar-se como um quadro severo, colocando em risco a estabilidade hemodinâmica e a vida do paciente¹.
Apesar de menos freqüentes, as epistaxes severas parecem chamar mais a atenção dos pesquisadores, sendo motivo de diversos estudos que avaliam fatores predisponentes ou associados, condutas terapêuticas clínicas ou cirúrgicas, entre outros dados 1,5,7,8,9. Por outro lado, situações mais comuns, como as epistaxes leves e em especial as recorrentes, não são abordadas nestes estudos, o que dificulta o conhecimento da prevalência exata desta entidade clínica, seus fatores predisponentes, bem como sua abordagem mais racional 3.
Visto isso, os autores se propuseram a realizar estuda prospectivo, avaliando os pacientes com diagnóstico de epistaxe recorrente atendidos no Pronto Socorro da Divisão de Clínica Otorrinolaringolõgica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, com especial atenção para a caracterização dos fatores associados locais e sistêmicos, em adultos e crianças.
MATERIAL E MÉTODO
Foram avaliados 41 pacientes atendidos no Pronto Socorro da Divisão de Clínica Otorrinolaringológica do Hospital das Clínicas da Universidade de São Paulo, no período de 10 de agosto a 16 de outubro de 1997, cone diagnóstico de epistaxe recorrente.
O diagnóstico de epistaxe recorrente foi definido pelos autores como a ocorrência de pelo menos três episódios de epistaxe, nos últimos dois anos prévios ao estudo, cone intercalo mínimo de um mês entre eles. Gestantes e mulheres com atraso menstrual de pelo menos 14 dias foram excluídas do estudo, pela impossibilidade de realização de radiografias.
Os pacientes foram divididos em dois grupos, conforme a faixa etária, de tal forma que pacientes com menos com 18 anos de idade formaram o grupo A (crianças e adolescentes), e aqueles com 18 anos de idade ou mais formaram o grupo B (adultos). Com relação à anamnese, todos foram avaliados quanto a:
- sexo e idade;
- sintomas de sinusite (febre, obstrução nasal, rinorréia, cacosmia, cefaléia e algias faciais);
- sintomas de rinite (rinorréia, obstrução nasal, espirros, prurido nasal);
- história de trauma nasal;
- história de manipulação digital das fossas nasais;
- antecedentes pessoais quanto à hipertensão arterial sistêmica (HAS), diabetes mellitus (DM), discrasias sangüíneas, outros sangramentos ou uso de medicação discrásica (antiagregantes plaquetários, antiinflamatórios não hormonais, heparina e derivados e anticoagulantes orais).
- exposição a inalantes químicos (ocupacionais ou domésticos).TABELA 1 - Distribuição dos pacientes segundo o sexo por grupo.
Foram analisadas, ainda, alterações do exame físico: posição do septo nasal, características da mucosa nasal, presença ou não de secreção nasal, sinais de sinusite (secreção purulenta em meatos nasais, sensibilidade à palpação sinusal) e evidência de vaso sangrante.
Para todos os pacientes foi solicitado raio X de seios paranasais em três incidências (Waters, Caldwell e Hirtz), conta- - gem de plaquetas, tempo de trombina (TT), tempo de protrombina (TP), tempo de tromboplastina parcial ativada (TTPA), dosagem de hemoglobina e dosagem de hematócritos séricos.
Consideramos o paciente corno portador de sinusite quando o mesmo apresentava sintomas e sinais ou sintomas e alterações radiológicas compatíveis com o diagnóstico (velamento ou espessamento mucoso maior que 50% da área do seio paranasal afetado) e como portador de rinite com base em dados de anamnese e exame físico. Baseamo-nos nos valores de referência do Laboratório Central do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo para classificar os exames de TP, TT e TTPA como alterados (considerando apenas os tempos prolongados) e para classificar a contagem de plaquetas como plaquetopenia ou plaquetose.
Após as avaliações, os pacientes receberam orientações pertinentes e tratamento em nível do Pronto Socorro de Otorrinolaringologia ou foram encaminhados a outro setor de emergência do Hospital ou para serviço ambulatorial, conforme a necessidade de cada caso.
O trabalho obedeceu às normas éticas vigentes no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
RESULTADOS
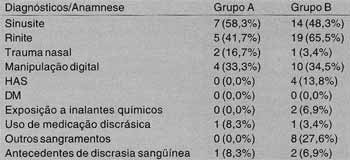
Foram avaliados 41 pacientes com idade variando de seis a 73 anos (idade média de 28,4 anos). O grupo A foi composto por 12 pacientes (29,3% do total), enquanto, 29 (70,7% do total) formaram o grupo B.TABELA 2 - Distribuição dos principais dados de anamneese diagnósticos por grupo.
Legenda: HAS - Hipertensão Arterial Sistêmica; DM - Diabetes Mellitus.
TABELA 3 - Distribuição dos principais dados de exame físico por grupo.
TABELA 4 - Distribuiçao dos principais resultados dos exames laboratoriais por grupo.
Legenda: TP (tempo de protrombina), TT (tempo de trombina), TTPA (tempo de tromboplastina parcial ativada), Hb (concentração de hemoglobina sérica), Ht (valor de hematócrito sérico).
Entre os pacientes do grupo A, 4 (33,3%) eram do sexo masculino, enquanto que 8 (66,7%) eram do sexo feminino (Tabela 1). Em 7 deles (58,3%) foi verificado quadro clínico e/ ou radiológico compatível com sinusite, enquanto que 5 (41,7%) apresentaram quadro clínico compatível com rinite. História de trauma nasal foi identificada em 2 pacientes (16,7%); e manipulação digital, em 4 casos (33,3%). Nenhum caso de HAS, DM ou exposição a inalantes químicos foi verificado neste grupo de pacientes. Em 1 caso (8,3%) foi identificado uso de medicação discrásica (anti-inflamatório não hormonal). Nenhum paciente tinha história de sangramentos em outros locais, no entanto 1 (8,3%) era portador de trombastenia de Glandsman (Tabela 2).
Ao exame físico, no grupo A, observaram desvio septal em 5 casos (41,7%), inflamação da mucosa nasal em 8 pacientes (66,7%), presença de secreção em fossas nasais em 7 casos (58,3%) e evidência de vaso sangrante em apenas 2 casos (16,7%) (Tabela 3).
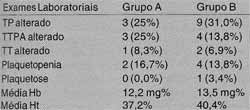
Os exames complementares apontam TP alterado em 3 pacientes (25%), MA alterado também em 3 casos (25%) e TT alterado em 1 paciente (8,3%), sendo que 5 pacientes (41,6%) apresentaram pelo menos uma alteração no coagulograma. A contagem de plaquetas apresentou-se reduzida em 2 pacientes (16,7%), estando em ambos entre 100.000 e 150.000/mm3. A média da dosagem de hemoglobina sérica foi de 12,2mg%; e a média do hematócrito, 37,2% (Tabela 4). O paciente com trombastenia de Glandsman não apresentou coagulograma ou contagem de plaquetas alterados.
O grupo B, composto por 29 pacientes, apresentou 15 (51,7%) do sexo masculino e 14 (48,3%) do sexo feminino (Tabela 1). Evidência de sinusite foi verificada em 14 casos (48,3%), enquanto que 19 (65,5%) apresentaram quadro clínico sugestivo de rinite. Apenas 1 caso (3,4%) referiu história de trauma nasal, enquanto que 10 pacientes (34,5%) relataram manipulação digital. Neste grupo, observamos história de exposição a inalantes químicos em 2 casos (6,9%). HAS foi verificada em 4 casos (13,8%), enquanto que nenhum paciente relatou DM. Um paciente (3,4%) referiu uso de medicação discrásiaa (ácido acetil salicílico), enquanto que outros 2 pacientes (6,9%) relataram história de discrasia sangüínea ( hepatopatia e plaquetopenia). Outros episódios de sangramento, além das epistaxes, foram relatados por 8 pacientes (27,6%) (Tabela 2).
Ao exame físico, observamos desvio septal em 21 pacientes (72,4%), inflamação da mucosa nasal em 23 casos (79,3%), evidência de vaso sangrante à rinoscopia anterior em 12 pacientes (41,4%) e presença de secreção nas fossas nasais em 8 casos (27,6%) (Tabela 3).
A avaliação complementar apontou alterações de TP em 9 casos (31%), de TTPA em 4 casos (13,8%) e de TT em 2 casos (6,9%), sendo que 11 pacientes (37,9%) apresentaram pelo menos urna alteração no coagulograma. Plaquetopenia foi identificada em 4 pacientes (13,8%), sendo a contagem entre 100.000 a 150.000 plaquetas/mm3 em 1 destes e abaixo de 50.000 nos demais. Houve ainda 1 caso de plaquetose (3,4%). A média da dosagem de hemoglobina sérica foi de 13,5 mg e a média do hematõcrito foi 40,4% (Tabela 4). O paciente hepatopata apresentou coagulograma alterado e o paciente que referiu plaquetopenia apresentou contagem de plaquetas reduzida.
Com relação às discrasias sangüíneas, verificamos que apenas um paciente (8,3010) no grupo A e dois pacientes (6,9%) no grupo B referiram serem portadores de tais afecções. Entretanto, encontramos 5 pacientes (41,6%) com alteração no coagulograma e 2 (16,7%) com plaquetopenia no grupo A; e 10 (34,5%) com alteração no coagulograma e 3 (10,3%) com plaquetopenia no grupa B, que não apresentavam antecedentes de discrasia sangüínea.
Nenhum paciente nos dois grupos necessitou de internação ou apresentou alteração hemodinâmica significativa causada pela epistaxe.
DISCUSSÃO
Vários fatores são descritos na literatura como desencadeadores de epistaxes, entre os quais citam-se: traumas locais, rinites, baixa umidade do ar3,10, coagulopatias4,8,11, desvio septal, hipertensão arterial sistêmica, uso de antiagregante plaquetário e outros 8.
Encontramos uma ligeira diferença na distribuição destes fatores entre crianças e adolescentes (grupo A) e adultos (grupo B), de tal forma que o trauma local foi mais freqüente no grupo A, enquanto que história de HAS e contato com inalantes químicos ocorreu somente em pacientes do grupo B. Tais diferenças podem ser explicadas pelo maior envolvimento dos pacientes mais jovens em atividades físicas, tanto relacionadas ao esporte quanto às brincadeiras inerentes à idade, pelo fato de o contato com inalantes químicos ser mais freqüente em atividades profissionais e de a prevalência cia HAS ocorrer em faixas etárias mais elevadas. No entanto, em relação a alguns fatores em que tal diferença era inicialmente esperada pelos autores, a distribuição foi similar, como foi observado quanto à manipulação digital das fossas nasais.
O diagnóstico de sinusite foi firmado em 7 pacientes (58,3%) do grupo A e 14 pacientes (48,3%) do grupo B, sendo este um importante fator associado a epistaxe nestes casos. Outro fator associado a epistaxe, observado ern 41,7% cios pacientes do grupo A e em 65,5% do grupo B, foi a rinite, o que já foi citado por Murray (1995)10, que encontrou rinite alérgica em 20,2% das crianças com epistaxes recorrentes. Lembramos que esta taxa foi inferior ao valor encontrado em nosso estudo, que não fez distinção entre os diversos tipos de rinite, por referir-se apenas aos casos de rinite alérgica. Estes dados mostram a importância da associação entre a inflamação da mucosa nasossinusal e as epistaxes.
Outro fator associado citado com freqüência na literatura foi o uso de medicamentos discrásicos. Jackson (1988)8 cita que 50% dos pacientes com epistaxes refratárias usavam ácido acetil salicílico (AAS) e 6,7% usaram antiinflamatórios não hormonais. No presente estudo, a taxa de referência ao uso de AAS foi de 3,4% no grupo com idade superior a 17 anos e a de antiinflamatórios não hormonais foi de 8"3% no grupo com idade menor de 18 anos. Esta diferença em relação à literatura pode ser devida à diferença entre os casos estudados, pois os trabalhos consultados avaliaram pacientes, em sua maioria, com epistaxe severa.
Ao avaliar as possíveis discrasias sangüíneas nestes rasos, observamos, em um total de 41 pacientes avaliados, antecedentes de coagulopatia e plaquetopenia em 1 caso (8,3%) do grupo A e 2 (6,9%) do grupo B, e sangramentos distintos da epistaxe em 8 pacientes (19,5%), todos do grupo B. No entanto, observamos, em pacientes sem história prévia de discrasia sangüínea, alteração no coagulograma em 5 (41,6%) e plaquetopenia em 2 (16,7010) no grupo A; e alteração nó coagulograma em 10 (34,5%) e plaquetopenia em 3 (10,3%) no grupo B. Conforme citado por Katsanis (1988) 3, de 0,7 a 3,5010 dos pacientes adultos com epistaxe recorrente podem apresentar discrasia sangüínea. Esse autor encontrou uma taxa de 30% de crianças com coagulopatia diagnosticada durante investigação complementar por epistaxe recorrente, sem antecedentes pessoais ou familiares sugestivos de coagulopatia. Encontramos valores superiores ao da literatura consultada, provavelmente por nossos dados se referirem a informações prestadas pelos pacientes e a alterações laboratoriais em apenas uma amostra de sangue colhida, não tendo sido realizada investigação detalhada para o diagnóstico de discrasias sangüíneas, o que não era o objetivo do estudo. No entanto, nossos dados e os da literatura chamam a atenção para o papel das coagulopatias e plaquetopatias como causadoras ou contribuintes na gênese das epistaxes de repetição, podendo estas últimas serem as únicas manifestações destas afecções 4.
Chamamos a atenção para um dos pacientes do grupo B avaliado em nosso estudo, o qual vinha apresentando quadros de epistaxes recorrentes auto-limitadas, acompanhadas de história de equimoses em membros superiores e inferiores anteriormente, sem antecedente de coagulopatia. Durante a avaliação complementar, observamos uma contagem de plaquetas de 10.000/mm3.
Segundo diversos autores, a HAS é um fator comum em pacientes adultos com quadros de epistaxes refratárias, podendo estar presente em até 77% dos casos 8,9; no entanto, encontramos apenas 13,8% de pacientes com história de HAS em nosso estudo. Acreditamos que tal diferença seja devida ao fato de não termos encontrado casos refratários. Lembramos que a média dos índices hematimétricos estudados permaneceu dentro dos padrões de normalidade.
Entre as alterações encontradas no exame físico otorrinolaringológico, o desvio septal, verificado em 5 casos (41,7%) no grupo A e 21 pacientes (72,4%) no grupo B, foi citado na literatura em apenas 16% dos casos de epistaxes refratárias8, não havendo referência ao seu papel nos casos recorrentes. Também houve diferença com relação à visualização da origem do sangramento, citado em apenas 4% dos casos por outros autores e presente em 2 casos (16,7%) no grupo A e 12 pacientes (41,4%) no grupo B deste estudo.
Observamos que houve diferença entre os nossos resultados e aqueles encontrados por outros autores, principalmente quando comparamos nossos dados com os dados obtidos a partir de pacientes com epistaxe refratária ao tratamento. Parece haver uma diminuição de fatores sistêmicos envolvidos no presente estudo (HAS ou uso prolongado de AAS) e uma exacerbação de fatores locais (desvio septal, inflamação da mucosa nasal). Lembramos que, entre os pacientes por nós avaliados, nenhum apresentou epistaxe refratária ao tratamento, sendo talvez este o motivo da diferença.
Finalizando, citamos um caso descrito por Baumgart (1990) 11, em que um paciente com macroglobulinemia de Waldenstrom apresentava-se com epistaxe recorrente e micose nasal. Neste caso, a despeito da trombocitopema, as epistaxes foram controladas apenas após o tratamento da micose nasal. Aproveitamos este caso para ilustrar a necessidade de afastar todos os possíveis fatores associados à epistaxe recorrente em um paciente, para que, tratando-os em conjunto, possamos alcançar um maior sucesso no controle desta afecção.
CONCLUSÕES
O presente estudo nos permite concluir que:
1. Os fatores locais (rinites, sinusites e desvio septal) apresentaram associação importante com os quadros de epistaxe de repetição, podendo estar relacionados à sua gênese.
2. A epistaxe recorrente pode ser a única manifestação das discrasias sangüíneas; portanto, propomos que os pacientes devam ser avaliados em relação a possível quadro hematológico.
3. Acreditamos ser importante a investigação de todos os possíveis fatores predisponentes à epistaxe de repetição, lembrando que nem sempre o fator mais importante é o primeiro a ser identificado.
REFERÊNCIAS BIBLIOGRÁFICAS
1. SULSENTI, G.; YANEZ, C.; KADIRI, M. - Recurrent epistaxis: microscopic endonasal clipping of the sphenopalatine artery. Rhinology, 25: 141-142, 1987.
2. DUBREUIL, C.; HAGUENAUER, J.P.; MORGON, A. - Une épistaxis, une hémorragie des voies aériennes de 1'adulte. Rev. Prat., 40(7): 665-668, 1990.
3. KATSANIS, E.; LUXE, K.; HSU, E.; LI, M.; LOLLICRAP, D. - Prevalence and significance of mild bleeding disorders in children with recurrent epistaxis. J. Pediatr., 113(1): 73-76, 1988.
4. BENNETT, M. J. D. C.; GIANGRANDE, P. L. F. - NosebleedsThe importante of taking a history., j. R. ArmyMed. Cores, 136.167-169, 1990.
5. BARSAN, H. -Tissucol en injections sous-muqueuses dans les épistaxis récidivantes. Schweiz. RundschauMed., 79 C33,):944947, 1990.
6. SÁNCHEZ-ALCÓN, M. D.; MORERA, C.; PÉREZ-GARRIGUES, H. - Urgencias O.R.L. en un hospital terciario: estudo de Ia frecuencia y etiología. Anales O.R.L. Iber. Amer. XX, 3: 235-249, 1993.
7. WELSH, L. W.; SCOGNA, J. E.; WELSH, J. J.; GREGOR, F. A. - Role of angiography in the manegement of refractory epistaxis. Ann. Otol. Rhinol. Laryngol., 99: 69-73, 1990.
8. JACKSON, K. R.; JACKSON, R T. - Factors associated with active, refractory epistaxis. Arch. Otolaryngol. Head Neck Su rg., 114: 862-865, 1988.
9. VENOSA, A.; BUTUGAN, O.; VOEGELS, R. L.; VALENTINI, M.; COCCHIARALI, C. R.; IKINO, C. M. Y.; ALVES, R. B. F. - Epistaxe severa: estudo retrospectivo. Rev. Bras. Otorrinolaringologia, 64 (1): 57-59, 1998.
10. MURRAY, A. B.; MILNER, R. A. -Allergic rhinitis and recurrent epistaxis in children. Anaals ofAllergy, Asthma andlmmunol., 74: 30-33, 1995.
11. BAUMGART, K.; MOTUM, P.; BENSON, W. - Recurrent epistaxis chronic pancytopenia and nasal mycosis. Pathology, 22: 111-114, 1990.
*Médico(a) Residente da Divisão de Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo.
**Médico Assistente Doutor da Divisão de Clínica otorrinolaringológica do Hospital das Clínicas da Faculade de Medicina da Universidade de São Paulo.
***Professor Associado da Disciplina de otorrinolaringologia da Faculdade de Medicina da Universidade de São Paulo.
Trabalho realizado na Divisão de Clínica Otorrinolaringológica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (Serviço do Professor Aroldo Miniti ).
Endereço para correspondência: Cláudio Márcio Yudi Ikino - Divisão de Clínica Otorrinolaringológica -Avenida Dr. Enéas de Carvalho Aguiar, 225 - 64 Andar - Sala 6002 - 05403-000 São Paulo /SP - Fax: (011) 280-6299. Artigo recebido em 27 de maio de 1998. Artigo aceito em 6 de abril de 1999.