Ano: 1999 Vol. 65 Ed. 1 - Janeiro - Fevereiro - (4º)
Seção: Artigos Originais
Páginas: 36 a 42
Eficácia da Aplicação de Anestésico Local Durante Adenoamigdalectomia na Dor Pós-Operatória.
Local Anesthetil Efficacy Adenoidectomy and Tonsillectomy Postoperative Pain.
Autor(es):
Rogério C.Pasinato*,
Fabiano B. Gavazzoni**;
Guilherme S. do A. Catani**,
Alessandra F. Richter** ,
Luciana G. Stahlke***,
Marcia L. Brotto****.
Palavras-chave: adenoidectomy, amigdalectomia, anestésicos locais, dor, analgesia
Keywords: adenoidectomy, tonsillectomy, local anesthetics, pain, analgesia
Resumo:
O conceito de que a associação de anestesia geral e infiltração de anestésico local na região operatória pode aliviar a dor pós-operatória é amplamente conhecido. Aplicou-se este conceito em adenoamigdalectomia de 60 pacientes com 6 a 12 anos de idade, distribuídos em grupos randomizados: l) infiltração peri-tonsilar pré-ineisional com bupivacaína e aplicação de solução salina isotônica (SSI) após exérese tonsilar;11) infiltração peri-tonsilar pré-incisional com SSI e aplicação de bupivacaína após exérese tonsilar;111) técnica básica de adenoamigdalectomia, sem utilização de substâncias locais. Avaliou-se a dor pósoperatória através de uma escala de 1 (sem dor) a 5 (dor severa), com 3 horas e 6 horas de pós-operatório e do segundo ao quarto dias de pós-operatório. Houve significância estatística com relação ao tempo de procedimento, maior no grupo 1 comparado ao grupo III (p=0,042). Houve diferença estatística com relação à dor leve no segundo dia de pós-operatório para o grupo I comparado ao grupo II (p<0,05) e para o grupo 1 comparado ao grupo 111 (p<0,001); com relação à dor moderada com 6 horas de pós-operatório para o grupo 1 comparado ao grupo II (p<0,05); também com relação à dor moderada no segundo dia pós-operatório para o grupo 1 comparado ao grupo 11 (p<0,025) e grupo 1 comparado ao grupo III (p<0,005). A infiltração peri-tonsilar (com bupivacaína ou SSI) auxilia na localização do plano de dissecção, e a bupivacaína é eficaz no alívio da dor pós-operatória imediata e tardia na adenoamigdalectomia. O analgésico pós-operatório torna-se menos necessário após anestesia local em adenoamigdalectomia.
Abstract:
The concept that association of general anesthesia and local anesthetics infiltration ira the operative site should ease the postoperative pain ira well known. This was applied for adenoidectomy and tonsillectomy ira 60 patients from 6 to 12 years-old, who were divided into groups ira a randomized study: 1) peritonsillar infiltration before the incision with bupivacaine and use of saline isotonic solution (SIS) ira the operative site after the tonsils with draw;1I) peritonsillar infiltration before the incision with SIS and use of bupivacaine ira the operative site after the tonsils withdraw; III) adenoidectomy and tonsillectomy by standard technique without using local agenis. The postoperative pain was estimated by a score from 1 (no pain) to 5 (worst pain) 3 and 6 hours following surgery and daily from the second to the fourth postoperative days. The statistics analysis were significant for procedure timing, it was greater ira group 1 than group 111 (p=0,042). The analysis was statistically more significant for slight pain ira the second day ira group 1 than groups II (p<0,05) and 111 (p<0,001). When comparing moderate pain 6 hours following surgery group 1 was statistically more significant than group 11 (p<0,05). With regard to moderate pain ira the second day group I was statistically more significant than groups Il (p<0,025) and 111 (p<0,005). The peritonsillar infiltration facilitates the acess to dissection area. Bupivacane is efetive for ease the immediate and slow postoperative pain of adenoidectomy and tonsillectomy and there is less require for analgesics when using local anesthesia.
![]()
INTRODUÇÃO
Os pacientes com queixa de amigdalites de repetição, apnéia do sono ou qualquer outra queixa que preencha os critérios de indicação de adenoamigdalectomia devem ser submetidos à cirurgia o mais precocemente possível, para que se evitem deformidades faciais e déficit no desenvolvimento da criança. Normalmente, utiliza-se anestesia geral, podendo ou não ser utilizado anestésico local, e em seguida se procede com a técnica convencional de dissecção. A maioria dos Serviços realiza o procedimento operatório sem utilizar anestesia local, optando pela analgesia sistêmica no pós-operatório.
Quanto ao uso de anestésico local pré-incisional e a analgesia no pós-operatório de amigdalectomia, existem vários estudos a respeito. Na literatura, anestésico local é conceituado como uma substância que, em concentração adequada, é capaz de bloquear de maneira reversível os impulsos nervosos aferentes no local da sua aplicação, especialmente aqueles que conduzem os estímulos dolorosos'. Estudos eletrofisiolõgicos mostraram que estímulos nocivos induzem alterações de longa duração na excitabilidade de neurônios aferentes, contribuindo para a dor no pós-operatório². A utilização de anestésico local pode aliviar a dor no pós-operatório, mesmo após sua metabolização porque o bloqueio neural impede a entrada de impulsos nociceptivos no sistema nervoso central, suprimindo desta forma o estado de hiperexcitabilidade responsável pela manutenção da dor pós-operatória3.
Como substância anestésica local, a bupivacaína tem sido freqüentemente empregada nesses estudos4-9. Porém, ainda não existe um consenso mundial a respeito do uso de anestésico local na amigdalectomia e sua eficácia.
O presente estudo tem como objetivo avaliar a influência na dor pós-operatória de adenoamígdalectomia, quando utilizados anestésicos locais durante o procedimento cirúrgico.
MATERIAL E MÉTODOS
A população em estudo foi formada por 60 pacientes submetidos à adenoamigdalectomia eletiva no Serviço de Otorrinolaringologia do Hospital de Clínicas da Universidade Federal do Paraná (HC UFPR), no período de setembro de 1997 a abril de 1998. Como critério de inclusão, foram admitidos no estudo pacientes de ambos os sexos com idade entre 6 e 12 anos, com baixo risco anestésico-cirúrgico (classificação da Sociedade Americana de Ánestesiologia ASA I e ASA 11). O estudo obteve aprovação do Comitê de Ética Médica do HC UFPR e um Consentimento Esclarecido foi assinado por um responsável de cada paciente.
As cirurgias foram realizadas sob anestesia geral, sem pré-medicação. Para a índução anestésica utilizaram-se halotano, óxido nitroso ou propafol, além de fentanil 1 mg/kg. Como relaxante muscular, utilizaram-se succinilcolina ou pancurônio, e os pacientes foram entubados via nasotraqueal com cuff. A manutenção foi feita com halotano e óxido nitroso, e os dados vitais foram monitorizados. Os procedimentos cirúrgicos foram realizados por uma equipe de três médicos previamente treinados, com a mesma técnica cirúrgica_ e de anestesia local.
Os pacientes foram divididos de maneira randomizada em três grupos:
* Grupo I (bupivacaína e SSI): Pacientes submetidos à infiltração pré-incisional com anestésico local (bupivacaína); e após a retirada das amígdalas, aplicação em loja amigdaliana e cavum de gaze umedecida com subgalato de bismuto, mais solução salina isotônica (SSI).
* Grupo II (SSI e bupivacaína): Pacientes submetidos à infiltração pré-incisional com SS1; e após retirada das amígdalas, aplicação em loja amigdaliana e cavum de gaze umedecida com subgalato de bismuto mais anestésico local (bupivacaína).
* Grupo III (controle): Pacientes do grupo controle não foram submetidos à infiltração ou à aplicação de nenhum tipo de anestésico local no per-operatório; após a retirada das amígdalas, foram colocadas gazes, em loja amigdaliana e cavum, umedecidas com subgalato de bismuto e SSI.
O anestésico local utilizado no procedimento foi o cloridrato de bupicaína na concentração de 0,5%, sem vasoconstritor, na dose de 2,5 mg/kg. Como substância controle foi utilizado SSI a 0,9%, na mesma quantidade em ml. O subgalato de bismuto teve função hemostática. A infiltração pré-incisional foi realizada na porção submucosa dos pólos superior, médio e inferior de cada pilar amigdaliano e no cavum, em quantidades iguais, evitando-se injeção intravascular. O cirurgião aguardou dois minutos antes de iniciar a curetagem das adenóides e a dissecção das amígdalas palatinas, com a faca de Fisher. O tempo total do procedimento foi registrado.
O cirurgião participou do estudo de maneira duplo-cega para os grupos que utilizaram anestésicos locais, pois as soluções foram preparadas previamente pelo anestesista, que dividiu os pacientes nos grupos 1 e 11, de acordo como número final do registro do paciente, ímpar e par, respectivamente. O grupo 111 foi de conhecimento do cirurgião, sendo selecionados para este grupo os pacientes com cirurgias agendadas para a primeira semana de cada mês.
Os pacientes dos três grupos foram submetidos à avaliação da intensidade da dor no pós-operatório, através de uma escala analógica visual adaptada de Goldsher3, para crianças, e graduada em cinco intensidades de dor em orofaringe (grau 1: ausência de dor; até grau 5: dor intensa (Figura 1). Um responsável por cada criança foi instruído a questionar sobre a intensidade da dor no pós-operatório e preencher uma ficha de avaliação, sem saber a qual grupo a criança pertencia. Foram realizadas cinco avaliações: no hospital, durante o primeiro dia de pós-operatório etn dois horários (3 horas e 6 horas após o término da cirurgia); e, em casa, diariamente, no período da noite (entre 19 e 21 horas), durante três dias consecutivos. Foi adotado este horário para avaliação tendo em vista que, no ritmo cicardiano normal, é neste período que a secreção endógena de cortisol está baixa, tendo o cortisol efeito analgésico.
Figura 1. Modelo da escala visual de dor.
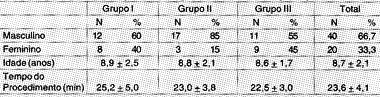
TABELA 1 - Características das populações em relação a sexo, idade, tempo de procedimento.
Os responsáveis foram orientados a não usar medicação analgésica no pós-operatório de quatro dias, exceto no caso de dor importante, considerada como graus 4 e 5 no primeiro dia de pós-operatório ou grau maior que 3 nos dias seguintes. O analgésico prescrito foi paracetamol em gotas, na dose de duas a três gotas/kg de peso, de seis em seis horas, no máximo de quatro doses/dia. O número de doses deste analgésico constou na ficha de avaliação e, no caso de necessidade de seu uso, precedendo seis horas da avaliação da dor (ou seja, seis horas antes do período entre 19 e 21 horas) não foi utilizado qualquer tipo de analgésico, a fim de evitar interferência do efeito terapêutico na real intensidade da dor. No sétimo dia após a cirurgia, os pacientes retornaram ao hospital, apresentando a ficha de avaliação.
Os resultados foram compilados, tabulados e analisados de forma prospectiva, para comparação entre os grupos através de testes estatísticos, visando a avaliação da eficácia do uso dos anestésicos locais em estudo na analgesía pós-operatória de adenoamigdalectomia. Recorreu-se à análise estatística dos dados utilizando o teste t de Student para as variáveis idade e tempo de procedimento, e o teste qui-quadrado para as demais variáveis (sexo, escala de dor, doses de analgésico). O nível de significância mínimo adotado foi de 5%.
RESULTADOS
Sessenta pacientes foram distribuídos igualmente em cada grupo. Os três grupos foram analisados quanto a sexo, idade e tempo de procedimento (Tabela 1). Não houve complicações per-operatórias, nem durante o pós-operatório.
Os resultados da escala de dor (ED) foram agrupados em três subgrupos:
A) dor leve: pacientes sem dor ou com dor muito leve (ED 1 e 2)
B) dor moderada: pacientes com dor modera (ED 3 ou 4);
C) dor severa: pacientes com dor muito intensa (ED 5).
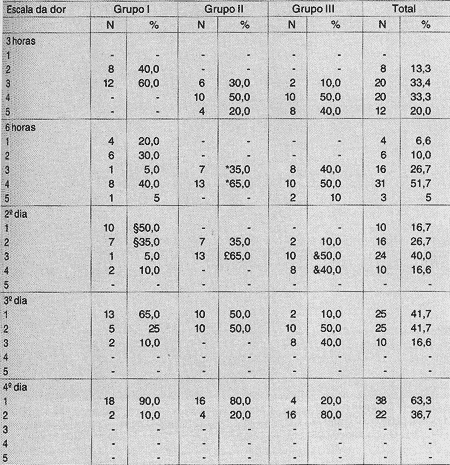
Estes resultados foram analisados separadamente em relação ao primeiro dia de pós-operatório, com três horas e seis horas após a cirurgia, no segundo, terceiro e quarto dias de pósoperatório, sendo comparados para cada grupo do estudo e comparados entre si (Tabela 2).
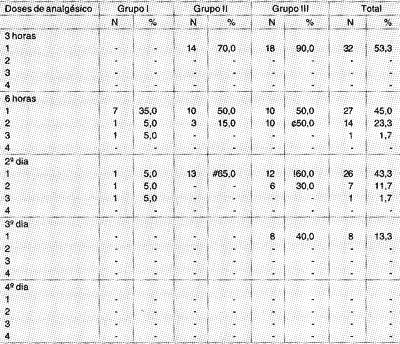
O número de doses totais de analgésico utilizadas em cada período de avaliação da dor pós-operatória (três horas e seis horas de pós-operatório, no segundo, terceiro e quarto dias do pósoperatório) foram avaliadas em relação a cada grupo (Tabela 3).TABELA 2 Avaliação da escala da dor.
" Grupo I / Grupo II p<0,05
§ Grupo I / Grupo II p<0,05 e Grupo I / Grupo III p<0,001
£ Grupo I / Grupo II p<0,025
& Grupo I / Grupo III p<0,005
DISCUSSÃO
Muitas formas de quantificar a intensidade de dor em crianças já foram descritas, envolvendo aspectos psicofisiológicos, aspectos comportamentais e resposta verbal10,11. Os autores optaram pela utilização de uma escala analógica visual para essa quantificação (escala adaptada por Goldsher e colaboradores) 3. Essa quantificação foi obtida através da resposta verbal da criança frente a uma auto-avaliação do grau de dor, sendo facilitada pela visualização e associação com figuras.TABELA 3 - Número de doses de analgésico.
C Grupo I / Grupo III p<0,01
# Grupo I / Grupo II p<0,005
! Grupo I / Grupo 111 p<0,005
Todos os pacientes incluídos no estudo tinham indicação de adenoamigdalectomia, ou seja, não foram incluídos pacientes com indicação isolada de adenoidectomia ou de amigdalectotnia ou submetidos à colocação de tubo de ventilação, porque os autores entendem que a avaliação de dor pós-operatória é mais fidedigna se avaliada em pacientes submetidos ao mesmo tipo de manipulação cirúrgica. Os menores de seis anos de idade não foram incluídos no estudo pela dificuldade de verbalização e interpretação do grau de intensidade da dor no pós-operatório. Também não foram incluídos os maiores de doze anos, por não constituírem grupo homogêneo de crianças, considerando ser esta a idade média de puberdade, caracterizando o período de transição entre a infância e a idade adulta.
A infiltração peri-tonsilar resulta em deslocamento das amígdalas em direção à linha média, ajudando a localizar o plano de dissecção da cápsula 3,12. Neste estudo, a infiltração da submucosa das amígdalas palatinas, tanto com bupivacaína quanto com SSI, facilitou a dissecção das amígdalas da loja amigdaliana.
Está bem documentado que a associação da anestesias geral e local reduz a dor pós-operatória de herniorrafia 6,13,14. Nos últimos anos, vários estudos foram realizados para investigar o efeito da infiltração anestésica peri-tonsilar com relação à dor pós-operatória; porém, os resultados são controversos. Alguns autores não encontraram o efeito analgésico esperado 8, outros autores obtiveram analgesia com sucesso apenas no pós- operatório imediato 3,7,9; e outros, por sua vez, alcançaram analgesia efetiva tanto no pós-operatório imediato quanto no pós-operatório tardio 4,5.
No presente estudo encontrou-se significância estatística com relação ao tempo de procedimento, sendo maior no grupo I (bupivacaína e SSI), comparado com o grupo Ill (controle) (p=0,042).
O subgrupo de pacientes com dor leve (ED 1 ou 2) no segundo dia de pós-operatório incluiu 17 pacientes que receberam infiltração com bupivacaína (85%), sete pacientes que receberam infiltração com SSI (35%) e dois pacientes pertencentes ao grupo controle (10%). Todos estes pacientes referiram pouca ou nenhuma dor pós-operatória no segundo dia. Foi encontrada significância estatística entre os grupos I e 11 (p<0,05) e os grupos I e III (P<0,001). -
O grupo de pacientes com dor moderada (ED 3 e 4) com seis horas de pós-operatório incluiu nove pacientes que receberam infiltração com bupivacaína (45%), 20 pacientes que receberam infiltração com SSI (100%) e 18 pacientes pertencentes ao grupo controle (90%). Todos estes pacientes reclamaram de dor moderada com seis horas de pós-operatório. Porém, foi encontrada significância estatística apenas entre os grupos que receberam infiltração (grupos I e 10 (p<0,05).
O grupo com dor moderada (ED 3 e 4) no segundo dia de pós-operatório incluiu três pacientes que receberam infiltração com bupivacaína (15%), 13 que receberam infiltração com S51 (659/5) e 18 pertencentes ao grupo controle (90%). Todos reclamaram de dor moderada no segundo dia de pós-operatório. Foi encontrada significância estatística entre os grupos 1 e 11 (p<0,025) e grupos 1 e 111 (p<0,005).
Com seis horas de pós-operatório, duas doses de analgésico foram necessárias para controle de dor moderada (ED 3 ou 4), em um paciente que foi infiltrado com bupivacaína (5%), três pacientes que foram infiltrados com SSI (15%) e em 10 pacientes do grupo controle (50%). Foi encontrada significância estatística entre os grupos I e III (p<0,01).
Para controle de dor modera (ED 3 ou 4), foi necessária uma dose de analgésico no segundo dia do pós-operatório para um paciente que foi infiltrado com bupivacaína (5%), para 13 pacientes que foram infiltrados com SSI (65%) e para 12 pacientes do grupo controle (60%). Foi encontrada significância estatística entre os grupos I e II (p<0,005) e grupos I e III (p<0,005).
As demais variáveis comparadas não apresentaram diferença significativa.
Os resultados deste estudo foram semelhantes aos obtidos por Jebeles e colaboradores4,5 em relação à eficácia analgésica prolongada da bupivacaína no pós-operatório, quando em comparação com o verificado com o grupo controle.
Também foram realizados estudos sobre a aplicação tópica de anestésicos durante amigdalectomia e adenoidectomia, avaliando seu efeito analgésico pós-operatório; entretanto, estes estudos não comprovaram este efeito 15-17. Da mesma forma, os autores não puderam concluir que o uso de anestésico local (tópico) per-operatório em adenoamigdalectomia seja mais eficaz na analgesia em relação ao grupo controle ou ao grupo da infiltração anestésica.
Contudo, existem estudos que admitem a possibilidade de tonsilecomy apenas com anestesia local, sem a associação de anestesia geral 18.19
CONCLUSÕES
Foi possível demonstrar com este estudo que a utilização de anestesia geral associada à anestesia local com bupivacaína pré-incislonal é eficaz na analgesia pós-operatória de crianças submetidas à adenoamigdalectomia. Verificou-se menor intensidade de dor pós-operatória tanto no período imediato (seis horas de pós-operatório) quanto no período tardio (do segundo ao quarto dia pós-operatório). Sendo assim, menor número de doses de analgésico é necessário no pós-operatório. Foi constatado que, mesmo frente a um discreto aumento no tempo do procedimento (aproximadamente dois minutos), a infiltraçâo anestésica permanece sendo eficaz na analgesia prolongada.
REFERÊNCIAS BIBLIOGRÁFICAS
1.VIANNA, P. T. G. - Anestésicos Locais. In: BRAZ, J. R. C.; CASTIGUA, Y. M. M. - Temas de Anestesiologia para o Curso de Graduação em Medicina, São Paulo, UNESP, 1992, 73-83.
2. WOOLF, C. J. - Evidence for a central component of postinjury pain hypersensitivity. Nature, 306: 686-688, 1983.
3. GOLDSHER, M.; PODOSHIN, L.; GERSTEL, R.; FRADIS, M.; VAIDA, S.; MALATSKEY, S.; GAITINI, L.-Effects of peritonsillar infiltration on post-tonsillectomy pain. Ann. Otol. Rhinol. Laryngol., 105: 868-870, 1996.
4. JEBELES, J. A.; REILLY, J. S.; GUTIERREZ, J. F.; BRADLEY, E. L.; KISSIN,1. -The effect of pre-incisional infiltration on tonsils with bupivacaine on the pain flowing tonsillectomy undergeneral anaesthesia. Pain, 47 305-308, 1991.
5. JEBELES, J. A.; REILLY,J. S.; GUTIERREZ, J. F.; BRADLEY, E. L.; KISIN, I. -Tonsillectomy and adenoidectomy pain reduction by local bupivacaine infiltration in children. Int. J. Ped. Otorhinolaryngol., 25 149-154, 1993.
6. BUGEDO, G. J.; CARCAMO, C. R.; MERTENS, R. A.; DAGNINO, J. A.; MUNOZ, H. R. -Preoperative percutaneous ilioinguinal and iliohypogastric nerve block with 0,5% bupivacaine for postherniorrhaphy pain management in adults. Reg. Anesth., 15 130-133, 1990.
7. STUART, J. C.; MacGREGOR, F. B.; CAIRNS, C. S.; CHANDRACHUD, H. R. - Peritonsillar infiltration with
bupivacaine for pediatric tonsillectomy. Anaesth. Intensive Care, 22. 679-682, 1994.
8. BROADMAN, L. M.; PATEL, R. L; FELDMAN, B. A.; SELLMAN, G. L.; MILMOE, G.; CAMILON, F. -The effects of peritonsillar infiltration on the reduction of intrãoperative blood loss and post-tonsillectomy pain in children. Laryngoscope, 99: 578581, 1989.
9. PAPPAS, A. L.; SUKF ANI, R.; BOWIE,J. R.-Post tonsillectomy analgesia and recovery: narcotics versus local anesthetics. AneMhesiology, 71: A 694, suppl., 1989.
10. BROADMAN, L. M.; RICE, L. J.; HANNALLAI-I, R. S. -Testing the validity of an objective pain scale for infants and children. Anesthesiology, 69. A770, 1988.
11. HANNALLAH, R. S.; BROADMAN, L. M.; BELMAN, A. B. et ai. -Comparison of caudal and ilioinguinal/iliohypogastric nerve blocks for control of post orchidopexy pain in pediatric ambulatory surgery. Anesthesiology, 66: 832-834, 1987.
12. BOLISTON, T. A.; UPTON, J. J. M. -Infiltration with lignocaine and adrenaline in adult tonsillectomy. J. Laryngol. Otol, 94:12571259, 1980.
13. SPINER, W. M.; BASSj; KOMOCAR, L.-Regional anaesthesia for hernia repair in children: local vs caudal anaesthesia. CanJ. Anaesth, 42: 197-200, 1995.
14. TVERSKOV, M.; COZACOV, C.; AYACHE, M.; BRADLEY, E. L.; Jr.; KISSIN,1. -Postoperative pain after inguinal herniorrhaphy with different types of anesthesia. Anesth Analg, 70.29-35,1990.
15. DEMPSTER, J. H_ -Post-tonsillectomy analgesia: the use of benzocaine lozenges. J. Larngol. Otol, 102: 813-814,1988.
16. RAJ, T. B.; WICKHÀM, M. H.; The effect if benzydamine hydrochloride (difflam) spray on post-tonsillectomy symptons: a double-blind study. J. Laryngol. Otol, 100: 303-306, 1986.
17. VALIJAN, A. - Pain relief after tonsillectomy. Effect of benzydamine hydrochloride spray on post-operative pain after tonsillectomy. Anaesthesia, 44: 990-991, 1989.
18. AGREN, K.; ENGQUIST, S.; DANNEMAN, A.;FEYEHTING, B. - Local versus general anaesthesia in tonsillectomy. Clín. Otolaryngol., 14: 97-100, 1989.
19. McCLAIRVEN, W. C. Jr.; STRAUSS, M. - Tonsillectomy: a clinicai study comparing the effects of local versus general anaesthesia. Laryngoscope, 96 308-310, 1986.
*Professor Auxiliar da Disciplina de Otorrinolaringologia da UFPR-Universidade Federal do Paraná.
** Médico(a) Residente de 2° Ano do Serviço de Otorrinolaringologia do Hospital de Clínicas da UFPR.
*** Médica Residente de 1º Ano do Serviço de Otorrinolaringologia do Hospital de Clínicas da UFPR.
**** Acadêmica Interna do 6° Ano da UFPR.
Departamento de Otorrinolaringologia e Oftalmologia do Hospital de Clínicas da Universidade Federal do Paraná. Endereço para correspondência: Dr. Rogério Caneppele Pasinato - Hospital de Clínicas - Rua General Carneiro, 181 - 6° Andar- Anexo B - 80060-100 Curitiba /PR. Telefone e Fax: (041) 360-1800 - Ramal 6291. Artigo recebido em 15 de junho de 1998. Artigo aceito em 7 de janeiro de 1999.